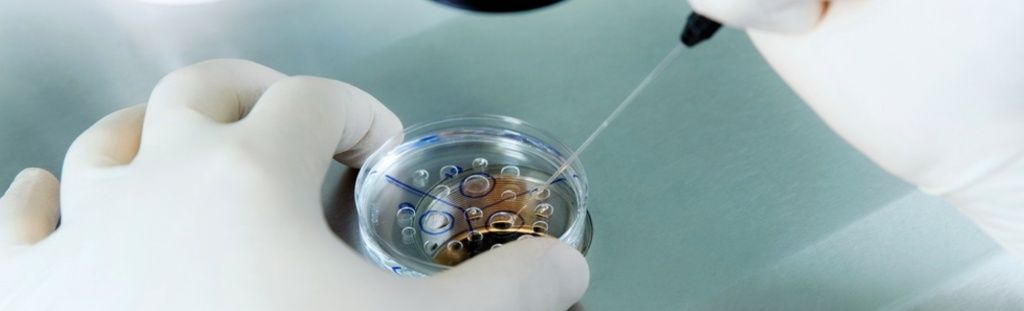
15 день после переноса эмбрионов 5 дневок это сколько недель беременности
15 дней беременности после ЭКО
15 день после переноса эмбрионов

С момента имплантации начинает активно продуцироваться хорионический гонадотропин. Именно этот гормон ответственен за поддержание нормального течения внутриутробного развития эмбриона и является основным маркером для подтверждения беременности.
Начинается процесс формирования плаценты и пуповины, обеспечивающих защиту и питание плода всеми необходимыми элементами.
Сам эмбрион активно растет. Происходит быстрое деление клеток. До 15 ДПП зародыш вырастает с 0,2-0,3 мм в момент переноса в полость матки до почти 4 мм. Эмбрион готовится к важнейшему процессу в его жизни – закладке внутренних органов из трех слоев:
Женщина в это время продолжает принимать поддерживающую гормональную терапию, обязательную для всех после ЭКО, для снижения риска прерывания беременности.
Отсутствие менструации на 15 день после овуляции
Основной подсказкой для женщины при определении беременности является отсутствие месячных спустя 15 ДПО. Прекращение ежемесячных кровотечений связано с гормональными изменениями, происходящими в теле беременной. После выхода из яичника яйцеклетки на месте разорвавшегося фолликула образуется желтое тело, продуцирующее в большом количестве прогестерон – основной гормон беременных, регулирующий перестройки организма. Именно он подавляет дальнейшее созревание яйцеклеток на весь период беременности. Желтое тело существует до 12 недели, после чего функции по секреции прогестерона передаются полностью сформировавшейся плаценте.
У женщин после экстракорпорального оплодотворения недостаточное действие собственных гормонов компенсируют с помощью поддерживающей терапии, что может стать причиной нарушения естественного менструального цикла даже при неудачном исходе процедуры.
Ощущения при беременности на 15 день ДПО
И естественная беременность, и наступившая после экстракорпорального оплодотворения обладает одинаковым набором признаков, свидетельствующих о её наступлении.
Конечно, на ранних сроках определить факт долгожданного события по одним только ощущениям матери достаточно тяжело, но есть несколько звоночков, служащие радостными подсказками для будущей мамы:
Стоит отметить, что на 15 ДПП пятидневок ощущения, особенно утренняя тошнота, носят более выраженный характер из-за мощной поддерживающей гормональной терапии.
Уровень ХГЧ. 15 дней после ЭКО
Количество в крови хорионического гонадотропина человека – основной показатель, на который следует ориентироваться женщине, перенесшей экстракорпоральное оплодотворение, при подтверждении беременности и нормальном её протекании.
Спустя 15 ДПП ХГЧ поднимается до уровня достаточно высокого, чтобы с большой точностью определить наступление беременности. Количество хориогонадотропина человека возрастает с большой скоростью, меняясь каждый день. Уже через неделю после оплодотворения анализ крови на содержание ХГЧ может с большой долей вероятности предсказать будущее материнство.
При проведении анализа на 15 ДПП пятидневок, ХГЧ должен иметь следующие значения:
Медленный рост ХГЧ может свидетельствовать о внематочной, замершей беременности, высокой угрозе выкидыша.
Слишком высокие показатели могут говорить о риске развития хромосомных патологий или вынашивании нескольких плодов.
Небольшие отклонения от норм не являются причиной для паники, а только поводом обратиться за консультацией к специалисту. Внимание к своему состоянию для женщин, забеременевших с помощью ЭКО – залог успешного вынашивания здорового ребенка!
15 дней беременности после ЭКО
15 день после переноса эмбрионов

С момента имплантации начинает активно продуцироваться хорионический гонадотропин. Именно этот гормон ответственен за поддержание нормального течения внутриутробного развития эмбриона и является основным маркером для подтверждения беременности.
Начинается процесс формирования плаценты и пуповины, обеспечивающих защиту и питание плода всеми необходимыми элементами.
Сам эмбрион активно растет. Происходит быстрое деление клеток. До 15 ДПП зародыш вырастает с 0,2-0,3 мм в момент переноса в полость матки до почти 4 мм. Эмбрион готовится к важнейшему процессу в его жизни – закладке внутренних органов из трех слоев:
Женщина в это время продолжает принимать поддерживающую гормональную терапию, обязательную для всех после ЭКО, для снижения риска прерывания беременности.
Отсутствие менструации на 15 день после овуляции
Основной подсказкой для женщины при определении беременности является отсутствие месячных спустя 15 ДПО. Прекращение ежемесячных кровотечений связано с гормональными изменениями, происходящими в теле беременной. После выхода из яичника яйцеклетки на месте разорвавшегося фолликула образуется желтое тело, продуцирующее в большом количестве прогестерон – основной гормон беременных, регулирующий перестройки организма. Именно он подавляет дальнейшее созревание яйцеклеток на весь период беременности. Желтое тело существует до 12 недели, после чего функции по секреции прогестерона передаются полностью сформировавшейся плаценте.
У женщин после экстракорпорального оплодотворения недостаточное действие собственных гормонов компенсируют с помощью поддерживающей терапии, что может стать причиной нарушения естественного менструального цикла даже при неудачном исходе процедуры.
Ощущения при беременности на 15 день ДПО
И естественная беременность, и наступившая после экстракорпорального оплодотворения обладает одинаковым набором признаков, свидетельствующих о её наступлении.
Конечно, на ранних сроках определить факт долгожданного события по одним только ощущениям матери достаточно тяжело, но есть несколько звоночков, служащие радостными подсказками для будущей мамы:
Стоит отметить, что на 15 ДПП пятидневок ощущения, особенно утренняя тошнота, носят более выраженный характер из-за мощной поддерживающей гормональной терапии.
Уровень ХГЧ. 15 дней после ЭКО
Количество в крови хорионического гонадотропина человека – основной показатель, на который следует ориентироваться женщине, перенесшей экстракорпоральное оплодотворение, при подтверждении беременности и нормальном её протекании.
Спустя 15 ДПП ХГЧ поднимается до уровня достаточно высокого, чтобы с большой точностью определить наступление беременности. Количество хориогонадотропина человека возрастает с большой скоростью, меняясь каждый день. Уже через неделю после оплодотворения анализ крови на содержание ХГЧ может с большой долей вероятности предсказать будущее материнство.

При проведении анализа на 15 ДПП пятидневок, ХГЧ должен иметь следующие значения:
Медленный рост ХГЧ может свидетельствовать о внематочной, замершей беременности, высокой угрозе выкидыша.
Слишком высокие показатели могут говорить о риске развития хромосомных патологий или вынашивании нескольких плодов.
Небольшие отклонения от норм не являются причиной для паники, а только поводом обратиться за консультацией к специалисту. Внимание к своему состоянию для женщин, забеременевших с помощью ЭКО – залог успешного вынашивания здорового ребенка!
Поздняя имплантация эмбриона при ЭКО
При возникновении трудностей с зачатием обследование назначается не только женщине, мужчина тоже должен пройти диагностику. Один из самых главных этапов ЭКО — имплантация эмбриона. От успеха этого этапа зависит наступление беременности и ее развитие.
Как происходит имплантационный процесс
Процедура переноса эмбриона при ЭКО безболезненна, длится в среднем 5 минут, не требует анестезии. Эндометрий матки должен быть полностью готов к переносу эмбриона, чтобы имплантация прошла успешно. С этой целью женщине обеспечивают гормональную поддержку до и после переноса эмбрионов.
Эндометриоидный слой матки меняется в зависимости от фазы менструального цикла. Его восприимчивость, готовность к прикреплению эмбриона называется «имплантационным окном» и длится всего 2–3 дня — примерно 5–7 сутки после овуляции. Эндометрий к этому времени должен стать толще (не менее 7 мм), заполниться новыми кровеносными сосудами. Если имплантация пройдет удачно, то эндометрий будет обеспечивать питание эмбриона первое время гестации.
Сроки прикрепления плодного яйца
При соединении половых гамет In vitro в процессе ЭКО образуется клетка, содержащая хромосомный набор (диплоидная). Клетка начинает делиться, образуя бластомер (6–8 клеток), затем появляется морула (16–64 клетки), затем — бластоциста которую имплантируют в матку.
Имплантация эмбрионов происходит в один из трех периодов, которые отличаются друг от друга днями после оплодотворения:
Когда плодное яйцо прикрепляется позже
Бластомеры при ЭКО культивируют 3–5 дней, после чего самый качественный эмбрион пересаживают в матку. Весь процесс от оплодотворения, культивирование, отбора эмбрионов до подсадки занимает 5–8 дней. Поэтому для ЭКО больше характерна поздняя имплантация. Кроме того, при искусственном оплодотворении эмбриону нужно больше времени для адаптации. Для благополучной поздней имплантации эмбриона необходима достаточная выработка прогестерона женским организмом. Об успешности процесса переноса эмбрионов можно судить по росту ХГЧ, вырабатываемого тканью хориона через день после успешного прикрепления. На УЗИ визуализируется маленькое (2 мм) плодное яйцо.
Чтобы не было отторжения при поздней имплантации женщине рекомендуется:
Признаки
Прибегая к ЭКО, каждая женщина рассчитывает, что попытка окажется удачной, и она забеременеет. В процессе имплантации многие пациентки слишком прислушиваются к своему самочувствию, а особо чувствительные могут преувеличивать свои ощущения. Конечно, это не означает, что симптомы полностью отсутствуют, у одних их, действительно нет, у других выражены с разной степенью. Женщины описывают свои ощущения при поздней имплантации субъективно, но нужно попытаться оценить изменение в своем самочувствии объективно. Это важно врачу для дальнейших действий в случае неудачи, чтобы сделать правильные выводы, а также при благоприятном исходе, чтобы грамотно вести беременность.
Симптомы при поздней имплантации эмбриона:
Если выделения значительные, продолжаются длительно, а температура повышается более 38 градусов, отмечается сильная болезненность в животе об этом нужно срочно сообщить врачу. Особенно должно насторожить обильное кровотечение. Симптоматика не характерна для поздней имплантации, у каждой женщины могут быть еще какие-то проявления. Также отсутствие симптомов не означает не наступление беременности, тест на ХГЧ позволит оценить ситуацию. Врач объяснит, что может испытывать пациентка при имплантации, неважно вовремя ли она произошла или позднее, поэтому нужно быть готовой к любому развитию событий, но настраивать себя только на положительный результат. Волнения могут сказаться негативно на исходе процедуры.
Причины не прикрепления плодного яйца
У каждой пациентки индивидуальный ответ на процедуры ЭКО, поэтому поздняя имплантация может не состояться.
Самые частые причины отторжения:
При несостоявшейся поздней имплантации проводится обследование, врач анализирует ситуацию, делает выводы о причинах неудачи, составляет программу диагностики и ЭКО с учетом полученной информации.
Результаты экстракорпорального оплодотворения
Осуществилась ли имплантация эмбриона, проверяют по анализу хорионического гонадотропина — ХГЧ. Тестирование проводят примерно через 2 недели после переноса. Раньше делать анализ нецелесообразно, поскольку ХГЧ еще не вырос до того уровня, когда его можно будет точно определить, чтобы не ошибиться с наступлением или не наступлением беременности.
| Возраст эмбриона | День после подсадки 3-дневного зародыша | День после подсадки 5-дневного зародыша | Минимальное значение ХГЧ, мЕд/мл | Среднее значение ХГЧ, мЕд/мл | Максимальное значение ХГЧ, мЕд/мл |
| 7 | 4 | 2 | 2 | 5 | 10 |
| 8 | 5 | 3 | 3 | 7 | 17 |
| 9 | 6 | 4 | 3 | 10 | 18 |
| 10 | 7 | 5 | 8 | 17 | 25 |
| 11 | 8 | 6 | 11 | 26 | 46 |
| 12 | 9 | 7 | 17 | 47 | 68 |
| 13 | 10 | 8 | 20 | 75 | 105 |
| 14 | 11 | 9 | 30 | 105 | 171 |
| 15 | 12 | 10 | 38 | 160 | 280 |
| 16 | 13 | 11 | 70 | 260 | 400 |
| 17 | 14 | 12 | 120 | 400 | 580 |
| 18 | 15 | 13 | 210 | 660 | 850 |
| 19 | 16 | 14 | 380 | 970 | 1300 |
| 20 | 17 | 15 | 510 | 1370 | 2000 |
Даже через 2 недели у некоторых женщин ХГЧ может быть еще низким в моче, поэтому тест покажет отрицательный результат. В это время нельзя прекращать прием назначенных гормональных средств и других препаратов. Более точный результат даст лабораторное исследование сыворотки крови на ХГЧ иммуноферментным методом. Венозная кровь берется натощак в утренние часы. Накануне вечером ужинают не позже 19 часов. Можно провести экспресс-тест на ХГЧ результаты которого будут через 1,5–2 часа. Обычное исследование ХГЧ займет 1–2 дня. Подтверждают гестацию после ЭКО с помощью ультрасонографии, проведенной через 3 недели после пересадки эмбрионов, когда хорошо просматривается плодное яйцо, его локализация. Если поздняя имплантация не состоялась и началась менструация, то через 1–2 дня также исследуется ХГЧ.
Повторные процедуры
Не всегда экстракорпоральное оплодотворение завершается удачным развитием беременности. Даже в современных медцентрах мирового уровня вероятность зачатия после первой попытки не превышает 50%. Причины неудачи различны. Среди наиболее распространенных причин отмечают иммунный фактор, гормональный дисбаланс, не совсем здоровое состояние эндометрия, качество яйцеклеток, сперматозоидов, эмбрионов. Не последнюю роль играет возраст пациентки – в более позднем возрасте забеременеть проблематичнее. Не следует расценивать единственную попытку как крах надежд. Среди пациентов репродуктивной клиники «АльтраВита» зачастую именно повторная процедура оказывается более эффективной. На самом деле только несколько тяжелых патологий делают зачатие абсолютно невозможным. В большинстве случаев доктора клиники умеют справляться с самыми сложными проблемами.
Экстракорпоральное оплодотворение: этапы по дням цикла
Экстракорпоральное оплодотворение (ЭКО) – репродуктивная технология, направленное на преодоление первичного или вторичного бесплодия у семейных пар и одиноких женщин. Этот комплекс диагностических и терапевтических мер позволяет людям, не способным к зачатию естественными путем, стать счастливыми родителями здорового ребенка. Пройти процедуру ЭКО в Москве вы можете в нашем центре репродуктивного здоровья «За Рождение». У нас имеется современное оборудование, эффективные медицинские препараты и, главное, квалифицированные и опытные врачи, которые помогут вам преодолеть природные ограничения.
Подготовка к процедуре ЭКО
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Обследования перед ЭКО
Перед проведением экстракорпорального оплодотворения обоим родителям назначается комплекс диагностических процедур, целью которых является:
Стандартный комплекс диагностики для женщин перед ЭКО включает следующие процедуры:
Будущий отец также должен пройти стандартный цикл диагностических обследований, включающий:
По результатам обследований врач (гинеколог или андролог) составляет заключение, в котором определяет причину бесплодия, наличие возможных заболеваний у родителей, шанс на успешное наступление беременности. При необходимости он может назначить прохождение дополнительных диагностических процедур для уточнения диагноза.
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Как делают ЭКО?
Экстракорпоральный способ оплодотворения как репродуктивная технология появилась в 1977 году, когда британскими специалистами впервые успешно удалось применить ее на живом человеке, в результате чего на свет появился здоровый ребенок. Подобные попытки делались и ранее, однако предыдущие тесты на людях по тем или иным причинам были безуспешны. Постепенно из разряда научного эксперимента технология ЭКО по мере своего развития перешла в категорию общепринятых методов лечения бесплодия и сегодня используется во всем мире.
Суть этой технологии хорошо отражена в ее просторечном названии – «зачатие в пробирке». Традиционное ЭКО заключается в следующем:
Разумеется, данная схема сильно упрощена – на практике это долгий и кропотливый процесс, включающий дополнительные промежуточные этапы, необходимые для повышения вероятности успешного зачатия. ЭКО не следует путать с другой похожей процедурой – искусственным осеменением, которая заключается в принудительном введении спермы в матку. В этом случае само оплодотворение осуществляется естественным путем.
Протоколы ЭКО
Существует несколько протоколов (программ) ЭКО, различающихся длительностью, наличием дополнительных мер и условиями применения. В настоящее время используются следующие из них:
Стандартный протокол ЭКО включает этап стимулирования яичников гормональными препаратами с целью вызвать образование нескольких фолликулов (и, соответственно, яйцеклеток) за один менструальный цикл. Это позволяет получить большее число эмбрионов, что увеличивает шанс на успешное наступление беременности.
Как проходит протокол ЭКО?
В настоящее время стандартный протокол является наиболее распространенным, все остальные являются его отдельными разновидностями. Поэтому на его примере разберем этапы ЭКО по дням цикла.
Стимуляция яичников (2-3 день цикла, продолжительность – 10 дней). Этот этап заключается в инъекциях гормональных препаратов для роста фолликулов:
Тип гормональных препаратов, их дозировка, режим приема назначается индивидуально для каждой женщины. Контроль над развитием фолликулов и синтезом яйцеклеток осуществляется при регулярных посещениях врача с помощью ультразвукового обследования. На заключительном этапе назначается инъекция триггеров овуляции, и через 35-36 часов осуществляется пункция. С применением стимуляции яичников за 1 менструальный цикл можно получить от 2 до 20 здоровых яйцеклеток (в зависимости от протокола).
Пункция яичников (15-16 день цикла). После созревания фолликулов врач осуществляет забор созревших яйцеклеток. Для этого женщине, находящейся под общей анестезией, во влагалище вводится ультразвуковой датчик, под контролем которого (тоже трансвагинально) специальной иглой прокалывается задняя стенка влагалища и каждый фолликул. Их содержимое вместе с яйцеклетками аспирируется и передается специалисту-эмбриологу, который оценивает каждую половую клетку и выбирает из них наиболее жизнеспособные. Сама пункция яичников при ЭКО занимает 15-20 минут, но в течение нескольких часов пациентка остается под наблюдением.
Оплодотворение (15-16 день менструации). Через 4-5 часов после получения фолликулярной жидкости отобранные яйцеклетки в инкубаторе смешиваются с концентрированной спермой. Для нормального зачатия необходимо, чтобы на 1 яйцеклетку приходилось примерно 50 тысяч жизнеспособных сперматозоидов. Если показатели спермы не удовлетворяют этому критерию, врач может назначить дополнительные тактики:
Оплодотворение осуществляется в инкубаторе, где поддерживаются условия аналогичные тем, при которых зачатие происходит естественным образом. При этом соединение сперматозоида и яйцеклетки (инсеминация) еще не означает оплодотворения – оно происходит позже.
Культивирование эмбрионов (2-6 дней). Спустя 16-18 часов после инсеминации уже проявляются первые признаки оплодотворения. Через 24-26 часов после соединения половых клеток эмбриолог проводит повторное исследование биологического материала и делает заключение об успешности/неуспешности оплодотворения.
Далее полученные эмбрионы содержатся в инкубаторе еще от 2 до 6 дней, в течение которых специалист наблюдает за их делением, оценивает качество и жизнеспособность зародышей. В настоящее время эмбрионы культивируются до достижения ими стадии бластоцисты, на которой они имеют больше шансов прижиться в матке.
Перенос эмбрионов. На 2-6 день после оплодотворения эмбрионы переносятся в полость матки женщины с помощью катетера. Как правило, для успешной имплантации достаточно 1-2 зародышей хорошего качества. Если эмбрионы недостаточно жизнеспособны, их количество при переносе увеличивают. Процедура осуществляется в клинике без наркоза и занимает в среднем 5-10 минут.
Оставшиеся после переноса здоровые эмбрионы сохраняются (криоконсервируются) для проведения возможных повторных циклов ЭКО, если текущая процедура не завершится успехом. По согласию обоих супругов эти зародыши также могут быть использованы как донорские для проведения экстракорпорального оплодотворения у других пациентов.
Если женщина по физиологическим или иным причинам не может выносить и родить ребенка, она может обратиться к услугам суррогатной матери. В этом случае ее оплодотворенная яйцеклетка подсаживается другой женщине, давшей на это добровольное согласие.
Перенос эмбрионов при ЭКО является последним этапом непосредственно самой процедуры. После него через 14 дней осуществляется анализ на хорионический гонадотропин и ультразвуковое обследование для подтверждения беременности.
Поддержка лютеиновой фазы при ЭКО
В естественном цикле менструации после овуляции вместо фолликула формируется временная железа (желтое тело). Она продуцирует небольшое количество гормонов (прогестерона и эстрогена), которые подготавливают организм женщины к вероятной беременности.
При ЭКО желтое тело продуцирует меньшее количество прогестерона в сравнении с «естественным» аналогом. Из-за этого изменения в организме женщины могут быть недостаточными для успешного наступления беременности. Поэтому сразу после пункции будущей матери назначаются дополнительные инъекции прогестерона, эстрогена или хорионического гонадотропина. Гормональная поддержка женщины осуществляется в течение всего первого триместра и направлена на поддержание нормального развития эмбриона после ЭКО.
Что делать после ЭКО?
Перенос эмбрионов в матку при ЭКО завершает эту процедуру, но для будущей матери начинается 9-месячный период вынашивания ребенка. Многие женщины опасаются, что после экстракорпорального оплодотворения необходимо в корне изменить свой образ жизни, отказаться от любой физической активности, обеспечить себе полный покой. Это не так – хотя некоторые аспекты действительно придется скорректировать, но какого-либо кардинального влияния данная процедура на повседневную деятельность не оказывает.
Женщинам, прошедшим процедуру экстракорпорального оплодотворения, нужно соблюдать следующие рекомендации:
После прохождения ЭКО женщине необходимо регулярно посещать гинеколога для обследований и проведения поддерживающей гормональной терапии. При появлении таких симптомов, как кровотечение, боли в животе, тошноты, рвоты, нужно срочно обратиться в клинику.
Вероятность наступления беременности после ЭКО
Экстракорпоральное оплодотворение на практике доказало свою эффективность в борьбе с бесплодием. Эта технология дает шанс стать родителями людям, которые не имеют никакой возможности зачать ребенка естественным путем.
Тем не менее, следует понимать, что результативность ЭКО может быть как положительной, так и отрицательной. Вероятность наступления беременности после этой процедуры составляет 50-70%, что сопоставимо с шансами на зачатие у здоровых людей при естественном оплодотворении. Эти числа могут изменяться в большую или меньшую сторону, что зависит от следующих факторов:
При неудачной первой попытке ЭКО оба родителя проходят дополнительные обследования для установления точной причины. По их результатам врач может назначить повторную процедуру или дополнительные меры, повышающие вероятность зачатия.
Осложнения при ЭКО
Необходимо также учитывать тот факт, что сама процедура ЭКО может нанести вред организму женщины. Как правило, наибольшую опасность представляет воздействие гормональных препаратов, назначаемых для ускорения роста и созревания фолликулов. При их передозировке, на фоне возможных эндокринных нарушений может возникнуть синдром гиперстимуляции яичников (СГЯ), который проявляется следующими симптомами:
Эти симптомы могут проявляться в различной степени в зависимости от тяжести СГЯ. Например, в легкой форме синдрома наблюдается только отек нижних конечностей, в средней и тяжелой – всего тела. Чтобы исключить любые негативные последствия, врач перед стимуляцией яичника назначает комплекс диагностических процедур, призванный выявить особенности гормонального фона, возможные сопутствующие заболевания (например, эндокринной системы) и т. д. В случае, если синдром гиперстимуляции все же наступил, специалист может скорректировать или полностью отменить курс гормональной терапии, применить дополнительные меры (плазмаферез, пункцию брюшной полости и т. д.).
К другим осложнениям, связанным непосредственно с самой процедурой экстракорпорального оплодотворения, относятся:
Любое из этих осложнений, независимо от вызвавшей их причины, является достаточным основанием для прерывания процедуры ЭКО.
Некоторые патологии, возникающие при экстракорпоральном оплодотворении, напрямую не связаны с этой процедурой, но могут развиться на ее фоне. Прием гормональных препаратов способен привести к эндокринным нарушениям, спровоцировать аутоиммунные заболевания, обострить хроническое протекание воспалительных процессов и т. д.
В заключение
Экстракорпоральное оплодотворение, являясь эффективным методом борьбы с бесплодием, требует от обоих родителей максимальной ответственности. Перед процедурой семейные пары и одинокие женщины проходят предварительную консультацию с врачом, который информирует их о шансах на наступление беременности, возможных осложнениях, дает соответствующие рекомендации по подготовке к процедуре. Этот этап необходим в том числе по психологическим причинам – он дает будущим родителям возможность объективно оценить свою готовность к ЭКО.
Важное значение имеет также вопрос – где лучше делать ЭКО? Из-за высокой сложности этой технологии, а также строгого государственного регулирования в данной области такие услуги предоставляют только крупные медицинские центры, имеющие соответствующую лицензию. Однако, они различаются по уровню оснащения, подготовки персонала и другим параметрам, поэтому выбирать клинику для ЭКО необходимо тщательно. В медицинском центре «За Рождение» есть все необходимое для того, чтобы шансы на успешное наступление беременности были максимально высокими, а сама она протекла без осложнений. Чтобы узнать подробнее о наших услугах, звоните по телефону 8 (800) 555-39-66.