аллергический конъюнктивит сколько дней
Что такое аллергический конъюнктивит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Фомичев В. И., аллерголога со стажем в 9 лет.
Определение болезни. Причины заболевания
Чаще всего заболевание вызывают ингаляционные аллергены, которые попадают в организм вместе с воздухом:
Значительно реже аллергический конъюнктивит провоцируют неингаляционные аллергены:
Как правило, болезнь дебютирует в возрасте 6-11 лет и в юности, иногда — в старшем возрасте, крайне редко — у детей до пяти лет. Это связано с особенностями «созревания» иммунной системы — её «критическими периодами». Дело в том, что в возрасте 4-6 лет концентрация иммуноглобулина Е — важной молекулы, играющей ключевую роль в формировании аллергии, — достигает своих максимальных значений из-за глистных и паразитарных заболеваний у детей. В результате чувствительность иммунной системы к ингаляционным аллергенам повышается.
Симптомы аллергического конъюнктивита
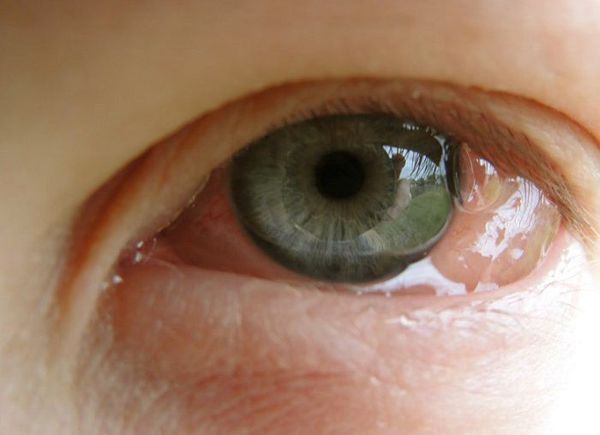
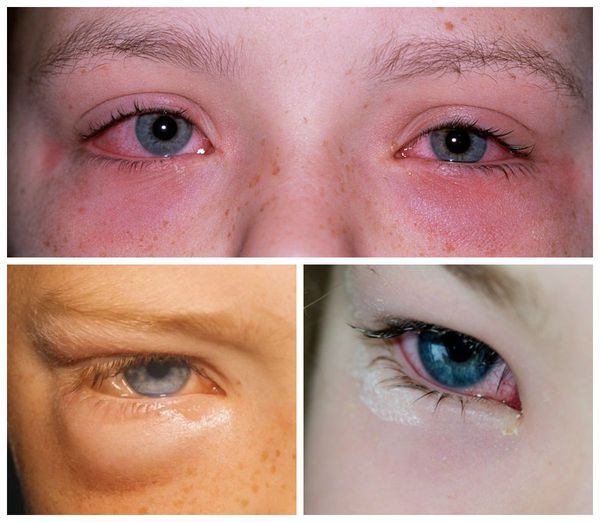
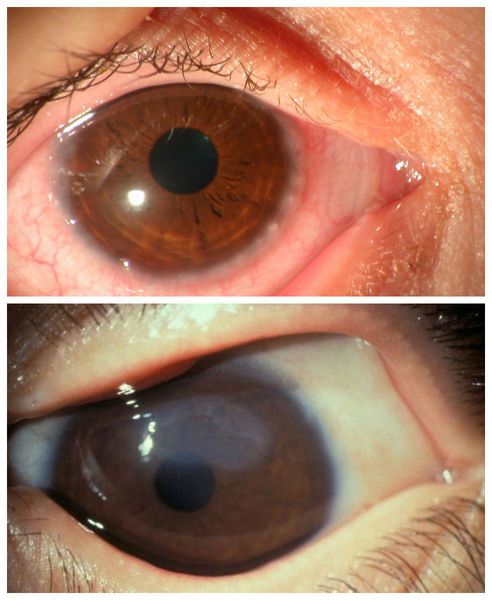
Внешне пациента с аллергическим конъюнктивитом можно заподозрить по наличию отёчной и покрасневшей конъюнктивы глаз, отёчных век, тёмных кругов под глазами, слезотечению. Также они жалуются на зуд и ощущение песка в глазах.
Все вышеописанные симптомы, как правило, возникают симметрично на обоих глазах. Если же эти признаки долгое время наблюдаются только в одном глазу, то нужно обязательно проконсультироваться с офтальмологом: такое течение болезни указывает на неаллергический характер воспаления.
Симптомы аллергического конъюнктивита могут беспокоить пациента круглый год или появляться только в весенне-летний период. Круглогодичные признаки не имеют выраженных периодов обострения (из-за чего болезнь трудно диагностировать) или возникают эпизодически при контакте с аллергеном: во время уборки квартиры, чтении старой книги, общения с животными. Симптомы сезонного аллергического конъюнктивита более выражены. Они беспокоят пациента в одно и то же время на протяжении нескольких лет, усиливаются при выходе на улицу, особенно в сухую ветреную погоду, во время работы на садовом участке, пребывания в загородной зоне, езды на автомобиле с открытыми окнами.
Патогенез аллергического конъюнктивита
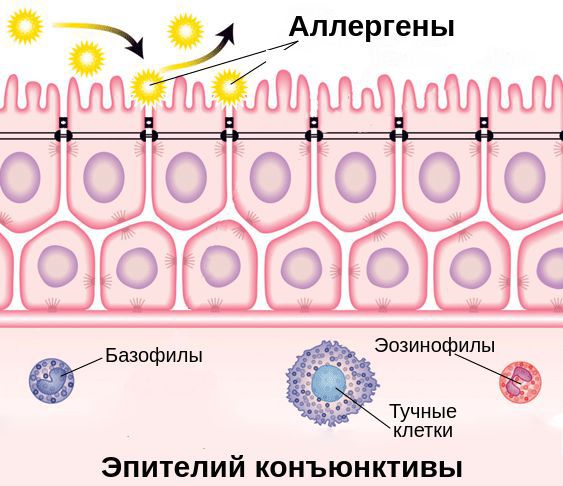
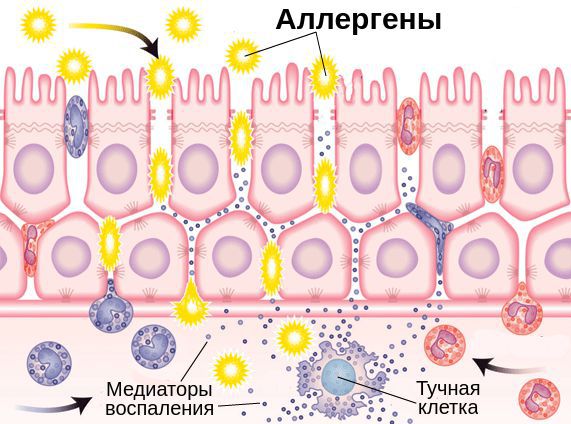
Эпителиальные клетки поверхности глаз являются частью иммунной системы слизистой оболочки глаза. Помимо физического барьера против инфекции они выполняют функцию эффекторных клеток, которые способны отличать чужеродные клетки (микробы, аллергены) от клеток собственного организма, захватывать и переваривать их.
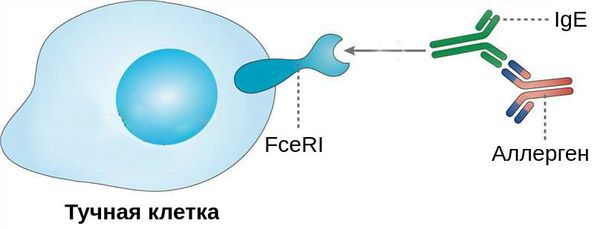
Выделяют две фазы аллергической реакции: раннюю и позднюю. Во время ранней фазы тучные клетки высвобождают медиаторы воспаления (гистамин, триптазу, простагландины и лейкотриены) спустя несколько секунд или минут после контакта аллергена со специфическими IgE. Молекулы этих медиаторов вызывают острые воспалительные симптомы, такие как покраснение, отёк и зуд глаз. Во время поздней фазы другие клетки иммунной системы (эозинофилы, базофилы, Т-клетки, нейтрофилы и макрофаги) проникают и скапливаются в поражённой ткани примерно 6-72 часа после воздействия аллергена. Тучные клетки и вырабатываемые ими молекулы являются мишенями при лечении возникшего воспаления.
Помимо Fc-рецепторов на поверхности клеток иммунной системы есть неактивные Fcy-рецепторы, которые прикреплены к иммунным клеткам с помощью связывающих молекул — лиганд. Эти молекулы являются мощными хемоаттрактантами тучных клеток, т. е. заставляют их передвигаться в сторону очага воспаления.
Также стало известно, что в развитии аллергической болезни глаз участвуют дендритные клетки. Они играют ключевую роль в запуске Th2-клеток, которые отвечают за гуморальный иммунитет — защитные иммунные механизмы, расположенные в плазме крови. Активация Th2-клеток в свою очередь запускает каскад реакций, которые в конечном итоге приводят к кульминации аллергической реакции — отёку век и другим симптомам.
Классификация и стадии развития аллергического конъюнктивита
Как уже упоминалось, существует две формы заболевания:
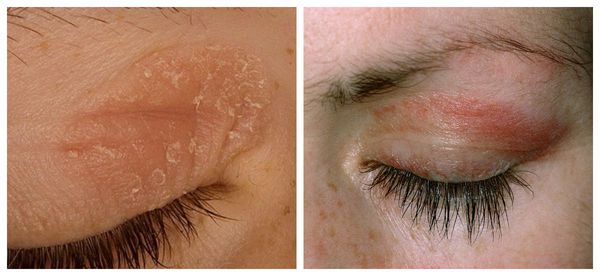
Отдельно выделяют весенний (атопический) кератоконъюнктивит. Он имеет те же симптомы, что и аллергический конъюнктивит, но помимо конъюнктивы в воспалительный процесс вовлекается ещё и роговица. Характерным отличием такой формы является бледность конъюнктивы и желтовато-белые точки в области края роговицы, которые можно обнаружить при проведении офтальмоскопии.
Течение каждой формы подразделяется на две стадии:
Также выделяют три степени тяжести заболевания:
Осложнения аллергического конъюнктивита
Чаще всего осложнения аллергического конъюнктивита возникают из-за того, что пациент не соблюдает режим лечения: накладывает повязку на глаза, носит контактные линзы во время обострения конъюнктивита, долгое время использует глюкокортикоиды (дексаметазон и гидрокортизон). Также появлению осложнений способствует недостаточный контроль тяжёлой формы заболевания.
Распространёнными осложнениями являются:
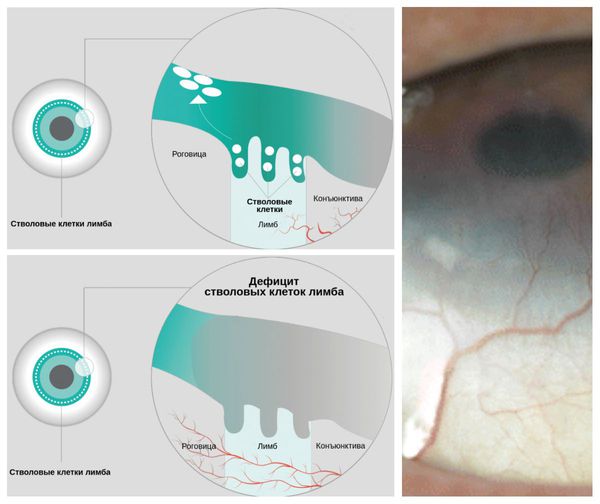
LSCD — это состояние, при котором наблюдается дефицит стволовых клеток в лимбе — месте перехода склеры в роговицу. Вследствие этого дефицита эпителий роговицы теряет способность к обновлению и восстановлению, что в конечном итоге приводит к стойким дефектам эпителия роговицы или его разрушению. Так как лечение аллергического конъюнктивита включает использование глюкокортикостероидов, то у пациентов с LSCD может повыситься внутриглазное давление и развиться катаракта. У некоторых больных эти осложнения могут привести к необратимой потере зрения.
Диагностика аллергического конъюнктивита
Неспецифические исследования — общий анализ крови, определение концентрации общего IgE — не всегда оказываются достоверными. Иногда при аллергическом конъюнктивите можно обнаружить увеличение числа эозинофилов (клеток иммунной системы, участвующих в развитии аллергических реакций) и увеличение концентрации общего IgE сыворотки крови. Но нормальные значения данных показателей не отрицают факт наличия аллергии.
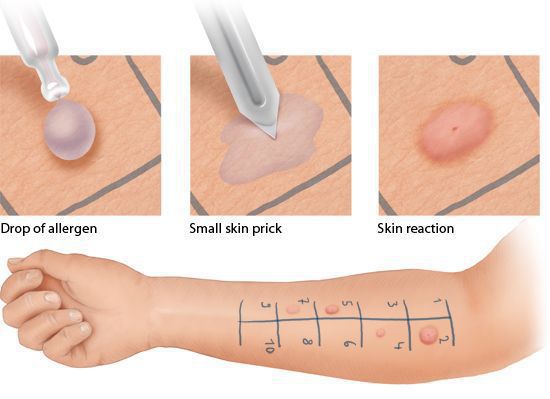
Специфическое аллергологическое обследование включает в себя проведение кожных проб с аллергенами и/или определение аллерген-специфических IgE в сыворотке крови.
Кожные пробы проводит аллерголог-иммунолог или медсестра, владеющая специальными навыками. На кожу предплечья пациента наносят капли экстрактов аллергенов, затем стерильными скарификаторами повреждают эпидермис (верхний слой кожи) в области каждой капли. Через 15-20 мин врач оценивает результаты проб.
Кожные пробы имеют ряд ограничений и противопоказаний. Их нельзя проводить:
Лечение аллергического конъюнктивита
Лечение аллергического конъюнктивита в большинстве случаев проводится амбулаторно. Госпитализация в стационар может потребоваться при тяжёлом течении болезни или развитии осложнений.
В первую очередь необходимо минимизировать или полностью исключить контакт с причинным аллергеном: часто менять постельное бельё, отказаться от домашнего животного в квартире и др. При обострении аллергического конъюнктивита не следует носить контактные линзы, так как аллергены особенно хорошо оседают на их поверхности. Это может резко усилить симптомы и спровоцировать развитие осложнений.
Людям с сезонным аллергическим конъюнктивитом рекомендуется носить солнцезащитные очки в период цветения. Для удаления аллергена с поверхности глаз можно использовать препараты искусственной слезы.
При лёгких проявлениях конъюнктивита назначают препараты из группы стабилизаторов мембран тучных клеток (например, кромоглициевую кислоту), местные блокаторы Н1-рецепторов (азеластин, дифенгидрамин, олопатадин) или пероральные блокаторы H1-рецепторов (дезлоратадин, левоцетиризин, цетиризин, лоратадин).
Предпочтительно использовать антигистаминные препараты II поколения. От препаратов I поколения они отличаются тем, что:
При умеренных и выраженных симптомах конъюнктивита показана комбинация глазных противоаллергических капель с антигистаминными препаратами II поколения системного действия.
При тяжёлом течении болезни в первые 2-3 суток возможно парентеральное применение клемастина или хлоропирамина (минуя пищеварительный тракт), с последующим приёмом таблеток от аллергии. Возможно местное использование короткого курса глюкокортикоидов в форме капель, мазей или растворов (преднизолон, дексаметазон, гидрокортизон), но исключительно при отсутствии инфекционного компонента воспаления.
Во время аллергического конъюнктивита запрещено накладывать повязку на глаза: это замедляет эвакуацию отделяемого из конъюнктивальной полости и может привести к развитию кератита. При его появлении, а также присоединении вторичной инфекции и снижении зрения необходима консультация врача-офтальмолога.
В случаях вторичного инфицирования показано использование местных комбинированных лекарств с антибиотиком (например, бетаметазон + гентамицин, дексаметазон + гентамицин, дексаметазон + тобрамицин).
У пациентов с аллергическим риноконъюнктивитом эффективным методом устранения глазных симптомов является топические интраназальные стероиды. Это объясняется тем, что механизм развития признаков конъюнктивита предполагает участие назо-окулярного рефлекса, который формируется воспалением слизистой оболочки полости носа.
Прогноз. Профилактика
Прогноз при аллергическом конъюнктивите, как правило, благоприятный. Всё зависит от индивидуальной чувствительности иммунной системы пациента, условий окружающей среды, своевременности диагностики и лечения. Если поздно диагностировать болезнь или провести неадекватное лечение, могут развиться более тяжёлые формы заболевания или осложнения.
Профилактика аллергического конъюнктивита не отличается от профилактики других атопических заболеваний. Первичная профилактика направлена на подавление выработки IgE у детей, входящих в группу риска. Она включает в себя:
Вторичная профилактика не допускает прогрессирование болезни, а также формирования новых видов атопических заболеваний. Она включает в себя своевременное лечение атопического дерматита у детей, что помогает предупредить формирование «атопического марша» — последовательной смены атопических заболеваний (например, переход атопического дерматита в аллергический ринит или риноконъюнктивит с последующим формированием бронхиальной астмы). Для этого требуется минимизировать или исключить контакты чувствительных пациентов с причинным аллергеном.
Третичная профилактика заключается в лечении сформировавшегося аллергического конъюнктивита. Она предполагает:
Лечение аллергических конъюнктивитов
Исследования последних лет указывают на гиподиагностику аллергических заболеваний глаз и недостаточно эффективно проводимую терапию их у детей и взрослых. Эти факты связаны, прежде всего, с отсутствием точных взглядов ученых на этиологические и патофиз
Исследования последних лет указывают на гиподиагностику аллергических заболеваний глаз и недостаточно эффективно проводимую терапию их у детей и взрослых. Эти факты связаны, прежде всего, с отсутствием точных взглядов ученых на этиологические и патофизиологические механизмы развития этой патологии. Сегодня для клинической практики крайне важно выработать единые подходы не только к классификации, но и к диагностике и терапии аллергических заболеваний глаз. Для этой цели следует разработать и принять международный согласительный документ, который регламентировал бы также критерии оценки степеней тяжести различных форм аллергических заболеваний глаз. Необходимо проведение объективных клинических исследований, направленных на улучшение качества лечения таких пациентов.
Между тем по эпидемиологическим данным около 15–20% населения западных стран страдает аллергическими заболеваниями глаз. Анализ недавно проведенного в США исследования NHANES III (Third National Health and Nutrition Examination Survey) показал, что такие симптомы, как «эпизоды слезотечения, зуда глаз в течение последних 12 месяцев» беспокоят 40% взрослой популяции, причем показатели распространенности подобных симптомов с возрастом достоверно не менялись [1]. Следует отметить, что одним из факторов, располагающих к возникновению у 1/5 больных глазных, назальных или риноконъюнктивальных симптомов, по данным опроса являлся контакт с кошкой; другими провоцирующими факторами выступали домашняя пыль и пыльца.
При сравнении распространенности аллергических заболеваний в двух близко расположенных друг от друга городах России (Светогорск) и Финляндии (Иматра) было установлено, что среди детей в возрасте 7–16 лет аллергическим конъюнктивитом страдают 3,2% и 4,7% школьников соответственно, причем у российских детей выраженность клинических проявлений аллергии протекала тяжелее [2].
Диагностика и клиника аллергических заболеваний глаз
Термин «аллергический конъюнктивит» включает следующие формы заболеваний: сезонный аллергический конъюнктивит, круглогодичный аллергический конъюнктивит, весенний кератоконъюнктивит, конъюнктивит с гиперплазией сосочков и атопический кератоконъюнктивит. Следует сказать, что такие клинические признаки, как гиперемия, зуд глаз и слезотечение, являются общими для всех вышеперечисленных форм аллергических конъюнктивитов. Патофизиологические механизмы развития сезонного и круглогодичного аллергических конъюнктивитов обусловлены аллергическими реакциями немедленного и замедленного типов. При хронических формах заболеваний, таких как весенний конъюнктивит у детей и атопический кератоконъюнктивит у взрослых, морфологически выявляют наличие тучных клеток, активацию эозинофилов и лимфоцитов; по мере прогрессирования заболеваний происходит разрастание соединительной ткани, приводящее к гипертрофии сосочков конъюнктивы и фиброзу. Течение атопического кератоконъюнктивита может сопровождаться осложнениями в виде язв роговицы (бактериальной, герпетической этиологий), отслойки сетчатки, кератоконуса, катаракты, стафилококкового блефарита [3]. Круглогодичный аллергический конъюнктивит также имеет хроническое течение, довольно часто в сочетании с назальными симптомами.
Для правильной диагностики аллергических конъюнктивитов необходимо проведение совместных консультаций окулиста и аллерголога-иммунолога с последующим аллергологическим обследованием пациента (кожные пробы и/или in vitro тесты). Особую трудность представляют больные с весенним кератоконъюнктивитом, из-за отсутствия точных критериев диагностики этого заболевания с неясным до сих пор патогенезом [5] (табл. 1).
Конъюнктивит с гиперплазией сосочков часто наблюдается при постоянном ношении контактных линз. Заболевание обостряется в период цветения растений весной. Основные жалобы больных — зуд в глазах и прозрачное или белое отделяемое, которое со временем становится густым. Возможные причины конъюнктивита с гиперплазией сосочков — полимерный материал контактных линз, антисептики, например, тиомерсал, отложения белка на поверхности линзы [3, 5].
Для оценки глазных симптомов разработана шкала Total Ocular Symptom Score (TOSS), включающая такие критерии, как гиперемия, зуд и слезотечение. Известно, что степень выраженности этих симптомов, изолированно или в сочетании с назальными, может сильно различаться среди больных аллергией. Возможно, это связано с недооценкой такой связи в эпидемиологических исследованиях, более мощными механизмами очищения конъюнктивальной оболочки или же меньшим контактом глаз с аллергеном [3]. Обнаружена статистически достоверная связь между аллергическим конъюнктивитом/аллергическим ринитом и развитием острого среднего отита у детей школьного возраста [6].
В исследовании, недавно проведенном в Бразилии, после уточнения диагноза 207 больных в возрасте 1–45 лет были распределены следующим образом: у 38,65% выставлен диагноз весеннего кератоконъюнктивита; 38,65% — атопический кератоконъюнктивит; 12,56% — круглогодичный аллергический конъюнктивит и в 10,14% случаев точный диагноз не был установлен [7].
Лечение
Больным, страдающим аллергическим конъюнктивитом, рекомендуют исключить контакт с аллергеном, назначают холодные компрессы, искусственные слезы, 2–4 раза в сутки. При неэффективности такого нефармакологического подхода, для улучшения контроля над глазными симптомами показана фармакотерапия следующими группами препаратов (табл. 2) [3, 5]. Например, Н1-топические антигистаминные препараты (азеластин — Аллергодил; левокабастин — глазные капли для детей в возрасте ≤ 12 лет; за рубежом широко используют селективный антагонист Н1-рецепторов олопатадин — Опатанол, начиная с возраста старше 3 лет жизни) позволяют быстро купировать глазное воспаление, однако из-за короткого периода действия их следует применять до 4 раз в сутки. При длительном использовании возможно раздражающее действие на глаз. Больным с атопией в период цветения растений следует прекратить ношение линз из-за резкого усиления симптомов аллергии в это время.
Сосудосуживающие глазные капли (тетризолин — Октилия, Визин; нафазолин) назначают на очень короткий срок, поскольку при длительном использовании они вызывают ряд серьезных побочных эффектов (жжение, мидриаз, гиперемия или медикаментозный конъюнктивит).
Для уменьшения зуда более эффективно лечение комбинированными (сосудосуживающее средство для местного применения + топический Н1-блокатор) препаратами. Например, нафазолин нитрат + антазолин мезилат (Санорин-Аналергин), антазолина гидрохлорид + тетризолина гидрохлорид (Сперсаллерг), которые используют до 4 раз в сутки.
Стабилизаторы мембраны тучных клеток (кромоглициевая кислота 2% или 4% — Лекролин, Хай-Кром, КромоГЕКСАЛ) назначают еще за 3–4 недели до предполагаемого контакта с аллергеном. Необходимость их приема не менее 4 раз в сутки резко снижает комплайнс больных. В отличие от классических мембраностабилизаторов, топические селективные Н1-блокаторы оказывают двойной эффект: ингибируют дегрануляцию тучных клеток и блокируют H1-рецепторы.
Другой мембраностабилизирующий препарат — кетотифен — глазные капли также с успехом используют в лечении аллергического конъюнктивита. В двойном слепом рандомизированном исследовании уже через 15 мин и 2 часа спустя после его инстилляции у больных достоверно уменьшились проявления глазных симптомов, которые лучше контролировались, чем при приеме селективного антагониста Н1-рецепторов (эмедастин) [8]. Механизм действия кетотифена связан со стабилизацией мембран тучных клеток и уменьшением высвобождения из них гистамина, лейкотриенов и других медиаторов аллергии. Задитен — глазные капли 0,025% назначают взрослым и детям старше 12 лет по 1 капле 2 раза/сут в оба глаза. Длительность применения — не более 6 недель. Препарат в качестве консерванта содержит бензалкония хлорид, который способен проникать в материал мягких контактных линз, поэтому рекомендуется снимать линзы перед инстилляцией Задитен — глазные капли и надевать не ранее чем через 15 мин после инстилляции. Не следует применять Задитен — глазные капли при раздражении или воспалении глаз. В случае одновременного назначения с другими глазными каплями необходимо делать перерыв между инстилляциями не менее 5 мин.
Как перспективное средство терапии сезонных аллергических конъюнктивитов рассматривают топические нестероидные противовоспалительные препараты (глазные капли на основе диклофенака — Диклофенак-лонг, Наклоф, за рубежом широко используют Кеторолака трометамин 0,5%), механизм действия которых заключается в торможении активности арахидоновой кислоты. У этих препаратов отсутствуют те серьезные побочные эффекты, которые обычно присущи топическим кортикостероидам. В метаанализе восьми исследований, включавших 712 пациентов, после применения топических нестероидных противовоспалительных средств обнаружено статистически достоверное снижение выраженности кардинального симптома — зуда конъюнктивы глаз (p
Д. Ш. Мачарадзе, доктор медицинских наук, профессор
РУДН, Москва
Аллергический конъюнктивит
Поделиться:
Конъюнктива — это ткань, выстилающая переднюю поверхность глазного яблока и внутреннюю поверхность век.
Аллергический конъюнктивит — это необычная воспалительная реакция слизистой глаза — конъюнктивы на обычные воздействия, которые не вызывают реакций у большинства людей.
Сезонный и круглогодичный аллергические конъюнктивиты являются наиболее распространенными видами аллергических реакций в глазу. Первый из них часто вызывается пыльцой деревьев или травы, и, как следствие, обычно проявляется весной и ранним летом. Пыльца сорняков становится причиной развития симптомов аллергического конъюнктивита летом и ранней осенью. Круглогодичный аллергический конъюнктивит длится в течение всего года и чаще всего вызывается пылевыми клещами, шерстью животных и пером птиц.
Люди со всеми формами аллергического конъюнктивита испытывают сильный зуд и жжение обоих глаз. Хотя обычно симптомы проявляются на обоих глазах, в некоторых случаях один глаз может быть поражён в большей степени, чем другой. Конъюнктива становится красной и иногда отекает, придавая глазному яблоку припухший вид.
При сезонных и круглогодичных конъюнктивитах появляется большое количество жидкого, водянистого отделяемого, которое порой может становиться тягучим. Изредка может ухудшаться зрение. Большинство людей, страдающих данным заболеванием, отмечает также наличие насморка.
Диагностика и лечение аллергического конъюнктивита
Врачи распознают аллергический конъюнктивит по его типичным внешним признакам и симптомам.
При отсутствии лечения, как правило, наблюдается присоединение инфекции (чаще бактериальной). Возможно обострение сопутствующей патологии глаз (глаукомы, кератита и т.д.).
Целью лечения аллергического конъюнктивита является:
Современные противоаллергические препараты влияют на оба механизма: блокируют рецепторы Н1-гистаминовых рецепторов и стабилизируют тучные клетки. Такая комбинация дает преимущества для пациента — быстрое купирование симптомов и длительный период действия препарата.
Существует прямая корреляция между частотой применения лекарственного средства и степенью соблюдения предписанного врачом лечения.
Повышение степени соблюдения назначенного лечения возможно в том случае, если режим дозирования не нарушает привычный ежедневный образ жизни пациента.
Врачи уверены, что пациенты предпочитают глазные капли с одноразовым применением в день и что это может повысить «compliance» — комплекс мероприятий, направленных на безукоризненное и осознанное выполнение больным врачебных рекомендаций в целях максимально быстрого и полного выздоровления. По данным зарубежного исследования (Santosh C.) 60% пациентов предпочитают капли с одноразовым в день применением.
1. Аллергические конъюнктивиты поражают от 15% до 25% населения (Майчук Ю.Ф. Новые лекарственные средства при аллергических заболеваниях глаз, Аптечное дело 2008г.).
Действующее вещество: [product strict=»ВИЗАЛЛЕРГОЛ, опатанол»](Олопатадин)
Глазные капли и мази для лечения конъюнктивита
Конъюнктивит – воспаление тонкой слизистой оболочки, охватывающей глазное яблоко и прилегающие к нему поверхности век. Эта соединительная оболочка, или конъюнктива, в норме прозрачна и бесцветна; она служит для увлажнения роговицы жидким слизистым секретом, который вырабатывается собственными железами конъюнктивы в дополнение к секрету основных слезных желез. Питание конъюнктива получает с циркуляцией крови в сети мелких, практически незаметных сосудов, тесно связанных с системой кровоснабжения век. Воспалительные процессы в этом важном структурном элементе зрительной системы проявляются как общими для всех конъюнктивитов симптомами, обусловленными анатомическим строением конъюнктивы (покраснение глаз из-за набухания и кровенаполнения сосудистой сетки, характерная мутность, ощущения дискомфорта в глазу, усиленное слезотечение), так и специфическими, обусловленными причиной и источником воспаления (наличие/отсутствие гнойного экссудата, зуда или боли, светобоязни или отечности век, и пр.). Наконец, некоторые формы конъюнктивита, – например, хламидийный на ранних этапах, – могут длительное время протекать практически бессимптомно.
Природой и патогенными свойствами поражающего фактора, а также типом течения конъюнктивита (острый или хронический) определяется и терапевтический подход. Так, наряду с устранением общих симптомов (противовоспалительные, десенсибилизирующие, по показаниям – увлажняющие препараты) при конъюнктивите всегда должны приниматься меры этиопатогенетической направленности, призванные устранить причины воспаления. Поэтому первоочередной задачей офтальмолога обычно выступает изучение анамнеза, дифференциация между различными предполагаемыми типами конъюнктивита, уточняющая диагностика (например, бактериальный посев или серологическое исследование для точной идентификации возбудителя инфекционно-воспалительного процесса).
Таким образом, от этиологических причин конъюнктивита зависит и клиническая картина, и наиболее вероятная динамика развития, и ответная терапевтическая стратегия. Кроме того, этиологический критерий лежит в основе общепринятой типологической классификации конъюнктивитов. Так, ниже приведены наиболее распространенные варианты конъюнктивита и наиболее эффективные, на сегодняшний день, средства его лечения. Следует подчеркнуть, что данные сведения предоставляются исключительно в информационно-ознакомительных целях и никоим образом не могут использоваться в качестве рекомендаций для самолечения.
Инфекционный конъюнктивит
Статистически лидирующий вариант воспаления конъюнктивы. В зависимости от возбудителя, делится на подгруппы: вирусный, бактериальный, грибковый. При этом заболеваемость у детей распределяется по этим подгруппам с примерно равной частотой, тогда как у взрослых обнаруживаются преимущественно вирусные формы (свыше 80%). В общей структуре заболеваемости возрастает доля грибковых конъюнктивитов (офтальмомикозов), что объясняется, прежде всего, катастрофически безответственным и бесконтрольным применением антибиотиков населением (при подавлении бактериальной флоры активизируется грибковые культуры, в т.ч. патогенные).
Препараты для лечения вирусного конъюнктивита
При вирусном конъюнктивите (он может быть вызван вирусами гриппа, герпеса и др.; всего насчитывается около 40 опасных для человека видов) основной терапевтической задачей является стимуляция и интенсификация иммунного отклика. С этой целью назначаются:
Капли и мази при бактериалной (гнойной) форме
При бактериальном конъюнктивите назначаются антибиотики:
Назначать лекарственные средства (и их дозировку, кратность и продолжительность применения) и оценивать эффективность их применения может только специалист! Обращаясь в наш офтальмологический центр Вы можете быть уверены в индивидуальном подходе и высоких результатах лечения заболеваний глаз у детей и взрослых.
Лечение грибковых поражений (микозов)
При грибковом конъюнктивите (офтальмомикозе) лечение, как правило, длится значительно дольше, чем при других инфекционных конъюнктивитах, и включает специфические антимикозные средства, причем в промышленных масштабах глазные противогрибковые капли в мире практически не производятся – их готовят экстемпорально (по мере необходимости): Флуконазол, Амфотерицин и др.
Некоторые случаи требуют дополнительного приема таблетированных форм антимикотика, а также одновременного применения противовоспалительных, антигистаминных (противоаллергических) и антибактериальных капель и мазей.
Рис.3 Глазные капли закладываются за веко на ночь и обеспечивают длительное воздействие
Глазные капли и мази при аллергическом конъюнктивите
При аллергическом конъюнктивите необходимо, в первую очередь, устранить или минимизировать контакт с аллергеном. Для купирования симптоматики назначаются антигистаминные H1-блокаторы, угнетающие аллергическую реакцию:
Могут быть также назначены таблетированные препараты системного антигистаминного действия (напр., Тавегил, Супрастин, Лоратадин и их аналоги).
Лекарства при хроническом конъюнктивите
Под хроническим конъюнктивитом, как правило, подразумевается раздражение и воспаление конъюнктивы, вызванное длительным действием вредоносных физических или химических факторов, либо активными очагами хронической инфекции в других органах.
Поэтому важно не только лечить причину конъюнктивита, но и применять слезозаменители. [1]
Рис.4 Слезозаменители (увлажняющие капли) используемые при хроническом конъюктивите
«Катионорм» – это уникальная катионная эмульсия, которая подойдет людям с глаукомой, блефаритом, аллергическим конъюнктивитом и людям, применяющим гормонозаместительную терапию (гормоны в менопаузу, оральные контрацептивы). Препарат восстанавливает все три слоя слезы и предотвращает зуд и покраснение глаз. Катионорм помогает при выраженных резях и сухости в глазах, появляющихся уже с утра, и быстро снимает дискомфорт. Капли можно наносить прямо на линзы. Применять капли следует по 1-2 капли в глазной мешок 1-4 раза в сутки. [2]
«Окутиарз» – глазные капли на основе гиалуроновой кислоты (естественной составляющей слезы человека) со сверхвысокой молекулярной массой помогают быстро облегчить сухость и устранить резь в глазах, возникающие эпизодически, после продолжительной зрительной работы (компьютерный синдром у офисных сотрудников, автомобилисты/мотоциклисты, часто летающие, путешественники, студенты). Кроме того, капли подходят людям после офтальмологических операций и людям, которые носят контактные линзы недавно. Не содержат консервантов, могут находиться в непосредственном контакте с линзами. Способ применения: 1-4 раза в сутки по 1 капле. [3]
«Офтагель» – глазной гель с карбомером в максимальной концентрации длительно увлажняет глазную поверхность, устраняет рези и слезотечение глаз, при этом не требует частых закапываний, его можно применять один раз в день, как средство дополнительного увлажнения глаз. Подходит людям не имеющим возможности или желания пользоваться каплями в течении дня. Применять по 1 капле препарата 1 – 4 раза в сутки в зависимости от степени выраженности симптомов. [4]
В заключение необходимо акцентировать следующие моменты:
Применяемые в офтальмологии современные препараты обладают, как правило, широким спектром и комбинированным характером действия, поэтому одно и то же лекарство может назначаться при различных типах и формах конъюнктивита. С другой стороны, каждый вариант воспалительного процесса требует особого подхода, – например, герпетическая вирусная инфекция лечится несколько иначе, чем «простая» аденовирусная.
Далее, существуют весьма опасные, но статистически более редкие, или же не типичные для наших широт формы конъюнктивита, – паразитарный, эпидемический Коха-Уикса, этиологически неясный, смешанный (с вовлечением роговицы, век и т.д.), – терапия которых выходит за рамки объема данной статьи.
Наконец, многие из описанных выше препаратов имеют абсолютные или относительные противопоказания, т.е. должны исключаться или назначаться в щадящих дозировках (либо под особым медикаментозным прикрытием) при лечении конъюнктивита в таких категориях пациентов, как дети, беременные или кормящие женщины, люди со слабым иммунитетом, больные с тяжелой соматической патологией и пр. Учитывая огромное количество подобных клинических, терапевтических, фармакологических нюансов, следует категорически исключить любые попытки самолечения, в т.ч. «народными» средствами. Конъюнктивит любого генеза (происхождения) не настолько безобиден, как кажется многим; в некоторых случаях он несет прямую опасность зрению, поэтому столь важна своевременность обращения за офтальмологической помощью.