амоксициллин сколько дней принимать при ангине ребенку
Амоксициллин (капсулы, 500 мг, Медофарм Пвт. Лтд.)
Инструкция
Торговое название
Международное непатентованное название
Лекарственная форма
Капсулы 250мг и 500мг
Состав
Одна капсула содержит
(в виде тригидрата амоксициллина 287мг и 574 мг),
вспомогательные вещества: магния стеарат, натрия лаурилсульфат, натрия крахмала гликолят,
желатиновая капсула: вода очищенная, натрия лаурилсульфат, повидон, бронопол, желатин,
крышечка капсулы (красно-коричневая): синий блестящий FCF (Е133), понсо 4 R (Е124),титана диоксид (Е171),
корпус капсулы (желтый): титана диоксид (Е171), желтый хинолиновый (E104), понсо 4 R (Е124),
фармацевтические чернила: Shellac-NF, спирт абсолютный, спирт изопропиловый, бутанол, пропиленгликоль, оксид железа черный (Е-172).
Описание
Содержимое капсул – белый или почти белый гранулированный порошок
Фармакотерапевтическая группа
Антибактериальные препараты для системного использования
Бета-лактамные антибактериальные препараты – пенициллины
Пенициллины широкого спектра действия
Фармакологические свойства
Фармакокинетика
Амоксициллин быстро всасывается после перорального приема. Влияние пищи на всасывание амоксициллина из таблеток и суспензии было частично изучено. Амоксициллин легко проникает в большинство тканей и жидкостей организма, за исключением головного мозга и спинномозговой жидкости, кроме случаев, когда мозговые оболочки воспалены. Период полувыведения Амоксициллина из организма составляет 1 час. Большая часть Амоксициллина выводится в неизмененном виде с мочой, связывается с белками плазмы крови на 20%.
Фармакодинамика
Амоксициллин активен в отношении следующих микроорганизмов.
Показания к применению
Инфекционно-воспалительные заболевания, вызванные чувствительными к препарату микроорганизмами:
— инфекции мочеполовой системы
— инфекции кожи и мягких тканей
— инфекции органов дыхания
— гонорея и инфекции мочевыводящих путей
Применять строго по назначению врача!
Способ применения и дозы
Капсулы Амоксициллина принимают между приемами пищи, запивая стаканом воды. Режим дозирования подбирается индивидуально с учетом тяжести течения заболевания, возраста пациента, курса лечения.
Курс лечения 5–7 дней, при стрептококковых инфекциях — не более 10 дней.
Для лечения неосложненной гонореи назначают 3,0 г препарата однократно (в комбинации с пробенецидом).
Пациентам с почечной недостаточностью
Амоксициллин сколько дней принимать при ангине ребенку
Международное непатентованное или группировочное наименование: амоксициллин
Лекарственная форма: таблетки
Состав на одну таблетку:
Действующее вещество: амоксициллина тригидрат 287,0 мг/574,0 мг (в пересчете на амоксициллин) 250,0 мг/500,0 мг
Описание
Капсуловидные таблетки белого или почти белого цвета с риской.
Амоксициллин представляет собой аминобензиловый пенициллин, полусинтетический антибиотик широкого спектра действия, обладающий бактерицидным действием в результате ингибирования синтеза бактериальной клеточной стенки. Пороговые значения минимальной ингибирующей концентрации (МИК) для различных чувствительных микроорганизмов варьируют. Распространенность резистентных штаммов варьирует географически и в разное время, поэтому желательно ориентироваться на местную информацию о резистентности, особенно при лечении тяжелых инфекций.
Частично (10-20 %) метаболизируется с образованием неактивных метаболитов.
Амоксициллин удаляется при гемодиализе.
Особые группы пациентов
Т1/2 амоксициллина у детей в возрасте от 3 месяцев до 2-х лет сходен с Т1/2 у детей старшего возраста и у взрослых.
Так как у пациентов пожилого возраста возрастает вероятность снижения функции почек, подбор дозы проводится с осторожностью, также необходим контроль функции почек.
При приеме внутрь у здоровых мужчин и женщин пол пациентов не оказывает существенного влияния на фармакокинетику амоксициллина.
Общий сывороточный клиренс амоксициллина увеличивается пропорционально снижению функции почек. При нарушении функции почек (КК 30 мл/мин отсутствует необходимость в коррекции дозы. При КК
Амоксициллин 500 мг, капсулы
Амоксициллин 500 мг, капсулы
Амоксициллин 500 мг, капсулы
Лекарственная форма: Твердые желатиновые капсулы с крышкой коричневато-красного цвета и корпусом желтого цвета, надписью «AMOXI 250» для дозировки 250 мг, надписью «AMOXI 500» для дозировки 500 мг; заполненные порошком белого или белого со слегка желтоватым оттенком цвета.
Перед приемом лекарственного средства внимательно прочитайте весь листок-вкладыш:
Не выбрасывайте этот листок. Возможно, возникнет необходимость перечитать его.
Если у вас возникли вопросы, обратитесь к своему врачу или фармацевту.
Это лекарство должно быть вам выписано врачом. Не передавайте его другим. Это может нанести им вред, даже если их симптомы такие же, как ваши.
При появлении любых нежелательных реакций во время приема препарата необходимо обратиться к врачу.
Каждая таблетка Амоксициллинана содержит активное вещество: 250 мг или 500 мг амоксициллина (в виде в виде амоксициллина тригидрата) и вспомогательные вещества: магния стеарат, тальк, бриллиантовый голубой Е133, кармуазин Е122, апельсиновый желтый Е110, диоксид титана, оксид железа желтый, желатин. Это лекарственное средство относится к группе полусинтетических пенициллинов, противомикробных средств широкого спектра действия для системного применения. Подавляет рост микроорганизмов, которые вызывают инфекции.
Показан для лечения инфекций, вызванных чувствительными к нему организмами.
Инфекции нижних дыхательных путей (острый и хронический бронхит, бронхопневмония, долевая пневмония);
острые и хронические инфекции желудочно-кишечного тракта, желчевыводящих путей (перитонит, холецистит, кишечные инфекции);
острые и хронические инфекции мочевыделительной системы (пиелонефрит, уретрит, гонорея);
гнойные инфекции мягких тканей;
инфекции верхних дыхательных путей (тонзиллит, фарингит).
повышенная чувствительность к амоксициллину или вспомогательным веществам, входящим в состав данного препарата, другим бета-лактамным антибиотикам;
инфекционный мононуклеоз и лейкемоидные реакции лимфатического типа.
Пробеницид, фенилбутазон, оскифенбутазон, ацетилсалициловая кислота, сульфинпиразон. Подавляют выведение препаратов пенициллинового ряда, концентрация амоксициллина в крови увеличивается.
Другие бактериостатические антибактериальные средства. Амоксициллин не назначается одновременно с противомикробными препаратами, действующими бактериостатически. Амоксициллин можно применять в комбинации с другими бактерицидными антибиотиками (цефалоспорины, аминогликозиды).
Метотрексат. Пенициллины снижают выведение метотрексата, что вызывает повышение его потенциальной токсичности.
Аллопуринол. Одновременное применение с амоксициллином может способствовать развитию кожных аллергических реакций.
Мочегонные средства. Ускоряют выведение амоксициллина и снижают концентрацию препарата в крови.
Пероральные антикоагулянты. Взаимодействие лекарственных средств не было выявлено. В литературе встречается описание случаев увеличения международного нормализованного отношения (МНО) при совместном приеме.
Гормональные контрацептивы. Возможно снижение контрацептивного действия при приеме амоксициллина. Рекомендованы дополнительные методы контрацепции в период лечения.
Дигоксин. Возможно нарушение всасывания дигоксина.
Нет данных о влиянии амоксициллина на способность управления транспортом или работу с механизмами.
Капсулы следует проглатывать целиком, запивая стаканом воды. Прием пищи не влияет на всасываниие амоксициллина. Продолжительность терапии определяется врачом и составляет, как правило, 7 – 10 дней (по крайней мере, 2-3 дня после исчезновения симптомов). При лечении инфекций, вызванных бета-гемолитическим стрептококком, курс лечения составляет не менее 10 дней для предотвращения поздних осложнений (ревматизм, гломерулонефрит).
Взрослые и дети с массой тела 40 кг и более:
стандартная доза составляет 1 500 – 3 000 мг амоксициллина в день, разделенных на 3 – 4 приема. Возможно деление суточной дозы на 2 приема (каждые 12 часов). При тяжелых инфекциях суточная доза может быть увеличена до 4 г – 6 г в день.
Максимальная рекомендованная пероральная доза: 6 г в день.
Лечение тяжелой или рецидивирующей гнойной инфекции дыхательных путей: 3 г два раза в день.
Неосложненная острая инфекция мочевыводящих путей: 3 г два раза с интервалом 10 – 12 часов между дозами.
Нарушение функции почек:
Клиренс креатинина > 30 мл/мин – коррекция дозы не требуется.
Клиренс креатинина 30 мл/мин – коррекция дозы не требуется.
Клиренс креатинина 10-30 мл/мин – обычная разовая доза, интервал между приемом – 12 часов (соответствует 2/3 обычной суточной дозы).
Инфекции и инвазии: кандидоз кожи, слизистых
Нарушения со стороны крови и лимфатической системы: обратимая лейкопения (включая выраженную нейтропению и агранулоцитоз), обратимая тромбоцитопения, гемолитическая анемия, увеличение времени кровотечения и протромбинового времени.
Нарушения со стороны иммунной системы: анафилактические и анафилактоидные реакции, васкулит, сывороточная болезнь.
Нарушения со стороны ЦНС: гиперкинезия, головокружение, конвульсии.
Нарушения со стороны пищеварительной системы: диарея, тошнота, рвота, колит (псевдомембранозный, геморрагический), изменение цвета языка, зубов.
Нарушения со стороны гепато-билиарной системы: желтуха, гепатит, повышение уровня печеночных ферментов.
Нарушения со стороны кожи и подкожной клетчатки: сыпь, крапивница, зуд, мультиформная эритема, Синдром Стивенса-Джонсона, буллезный и эксфоллиативный дерматит, острый генерализованный экзематозный пустуллез, синдром Лайела.
Нарушения со стороны мочевыделительной системы: кристаллоурия, интерстициальный нефрит.
При появлении перечисленных побочных реакций, а так же реакции, не указанной в листке-вкладыше, необходимо обратиться к врачу.
Если количество таблеток в день, которые вы приняли, превышают то количество, которое рекомендовал ваш врач, или ваш ребенок проглотил капсулы, обратитесь к врачу или вызовите Скорую помощь! Прием лекарственного средства прекратить! Передозировка может проявляться тошнотой, рвотой, диареей и нарушениями водно-электролитного баланса. У пациентов с нарушением функции почек или при приеме больших доз возможно развитие судорог. Контроль АД, ЧСС. В качестве первой медицинской помощи рекомендовано промывание желудка и прием антацидных средств.
Примите капсулу, как только вспомнили об этом, убедившись, что до приема следующей дозы есть временной промежуток. Если до приема следующей дозы времени мало, примите в соответствии с назначением врача. Не принимайте двойную дозу в случае пропуска очередного приема.
Возможно возникновение аллергических реакций, в том числе угрожающих жизни, особенно при повышенной чувствительности к бета-лактамным антибиотикам. До начала терапии амоксициллином информировать врача о гиперчувствительности к пенициллинам или цефалоспоринам в прошлом.
При применении практически всех антибиотиков были зарегистрированы случаи развития антибиотикоассоциированного колита, степень тяжести которого может варьировать от легкой до угрожающей жизни. При развитии диареи во время или после применения антибиотиков, немедленно информировать врача. Применение амоксициллина немедленно прекратить! Применение лекарственных средств, угнетающих перистальтику кишечника, противопоказано.
У пациентов, получающих амоксициллин, отмечались эритематозные (кореподобные) высыпания, которые были связаны с железистой лихорадкой.
Возможно развитие микроорганизмов, резистентных к амоксициллину. Информировать врача об отсутствии эффекта лечения. Необходима соответствующая коррекция терапии.
У пациентов со сниженным количеством выделяемой мочи в очень редких случаях наблюдалось появление кристаллов в моче. При приеме высоких доз амоксициллина необходимо употребление адекватного количества жидкости для обеспечения выведения препарата с мочой и профилактики кристаллоурии.
При приеме амоксициллина возможно изменение цвета зубов, которое может быть предотвращено путем интенсивной гигиены полости рта: регулярной чисткой во время лечения.
У пациентов, получающих амоксициллин и пероральные антикоагулянты, может наблюдаться удлинение протромбинового времени. При сопутствующем применении пероральных антикоагулянтов необходим соответствующий лабораторный контроль, возможно, необходима коррекция их дозировки.
Высокие концентрации амоксициллина дают ложноположительную реакцию при определении глюкозы мочи с использованием химических тестов. При необходимости определения глюкозы в моче, информировать врача для выбора другого метода исследования.
При использовании амоксициллина у беременных женщин наблюдалось преходящее снижение концентрации общего коньюгированного эстриола, эстриол-глюкуронида, коньюгированного эстриона и эстрадиола в моче.
Во время приема амоксициллина может быть нарушено определение уробилиногена.
В состав лекарственного средства входят вспомогательные вещества и красители, способные вызывать аллергические реакции.
Амоксициллин сколько дней принимать при ангине ребенку
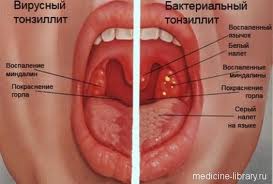
Ангина или Острый тонзиллит. Когда нужен антибиотик?
Что такое ангина?
Начнем с определения. То, что раньше называлось ангиной (фолликулярной и лакунарной), по новой классификации носит определение «острый тонзиллит».
Острый тонзиллит – это бактериальное воспаление глоточных миндалин. Для формирования этого воспаления необходимо, чтобы миндалины в своем развитии дошли до определенной стадии.
Новорожденные не имеют такой развитой лимфоидной ткани, как дети более старшего возраста, поэтому бактериального тонзиллита у них не бывает. Раньше считалось, что с острым тонзиллитом дети не сталкиваются до трех лет (именно в этом возрасте миндалины начинают развиваться очень быстро, что и является фактором риска развития ангины). Однако на сегодняшний день специалисты отмечают, что острые тонзиллиты «молодеют» и встречаются у детей в возрасте полутора–двух лет, а иногда даже и раньше.
Причины возникновения тонзиллита
Причиной возникновения острого тонзиллита являются бактерии (это принципиальное отличие данного заболевания от вирусной инфекции, например, фарингита,
при котором основным симптомом является «красное горло»).
Среди бактерий, вызывающих тонзиллит, чаще всего встречается гемолитический стрептококк (70 – 80% случаев), реже – стафилококк и др.
Для того чтобы развилась ангина, обычно нужны два фактора: массивное поступление микроба извне и местное локальное переохлаждение.
Массивное поступление микробов извне в большинстве случаев связано с непосредственным контактом с больным в острой или субклинической форме человеком, который выделяет в окружающую среду большое количество стрептококка (это могут быть больные ангиной, скарлатиной и любыми другими стрептококковыми формами инфекции). Однако, в отличие от вирусной инфекции, стрептококк на большие расстояния не распространяется, поэтому заразиться в общественном транспорте, магазине и т.д. практически невозможно. Для инфицирования необходим тесный контакт. Чаще всего – это внутрисемейные контакты, например, поцелуи, использование членами семьи общих игрушек, предметов обихода (при условии, что на эти предметы попадает слюна).
Местное локальное переохлаждение. У некоторых людей стрептококк «живет» на миндалинах и в состоянии полного здоровья, не вызывая никаких клинических проявлений. Возникает это при «равновесии» сил микроба и иммунитета. Называется данное состояние заболеванием в субклинической форме (раньше называлось «носительством»). Когда же происходит серьезное локальное переохлаждение – употребление очень холодного питья или пищи, облизывание сосулек, поедание снега – происходит снижение иммунитета. В результате собственный стрептококк размножается, и мы получаем клиническую картину острого тонзиллита во всей красе.
Симптомы тонзиллита
Начинается острый тонзиллит, как правило, с резкого подъема температуры тела и выраженного нарушения самочувствия. В отличие от вирусной инфекции (когда при понижении температуры ребенку становится легче), при бактериальных инфекциях в первые несколько дней нарушение самочувствия сохраняется даже после снижения температуры.
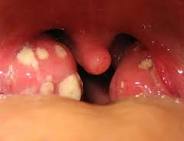
Обязательным условием острого тонзиллита является появление на миндалинах гнойного налета. Он может быть как точечным, в виде гнойничков, так и сплошным, полностью покрывающим миндалины.
Лечение тонзиллита
Лечение данного заболевания требует обязательного врачебного контроля, так как тонзиллит – это бактериальная инфекция и лечится она с применением антибактериальных препаратов. Курсы приема антибиотиков довольно длительные – 7–10 дней. Очень важно выдерживать полный курс приема препаратов, даже несмотря на возможное быстрое восстановление хорошего самочувствия. Бактерию нужно антибиотиком уничтожить полностью. Если этого не произойдет, возможны рецидивы заболевания и очень высок риск развития осложнений.
Кроме того, в лечении тонзиллитов часто используются самые различные варианты полосканий антисептическими растворами (йода, соли и пищевой соды, отваром ромашки и т.д.). Цель полосканий состоит в том, чтобы снять с миндалин налет, вымыть из лакун (углублений) миндалин все содержимое и, тем самым, ускорить выздоровление.
При повышенной температуре тела используются жаропонижающие препараты, рекомендуется теплое обильное питье. Важным моментом лечения ангины является соблюдение строгого постельного режима весь лихорадочный период. То есть пока у ребенка держится повышенная температура тела, категорически запрещаются прогулки на улице, подвижные игры. Несоблюдение постельного режима, как и несоблюдение длительности курса приема антибиотиков, очень часто приводит к осложнениям.
Для того чтобы проконтролировать появление осложнений и эффективность антибактериальной терапии в начале и в конце лечения острого тонзиллита обязательно проводится ряд лабораторных исследований. Это общий анализ крови и общий анализ мочи, а в конце лечения – дополнительно к ним назначаются электрокардиограмма и биохимический анализ крови.
Если у ребенка зафиксировано выздоровление (т.е. нормальная температура, нормальные анализы крови), то через несколько дней после окончания курса лечения возможно посещение детского дошкольного или школьного учреждения, но с обязательным ограничением физических нагрузок в течение двух недель.
При остром тонзиллите нет выраженных ограничений в питании, за исключением того, что пища не должна травмировать воспаленные миндалины (твердую пищу типа сушек, сухарей, печенья лучше исключить). Конечно, обязательно обильное питье для дезинтоксикации организма. В зависимости от возраста и массы тела ребенка существуют рекомендованные объемы жидкости, которые в период заболевания, как правило, должны быть увеличены на 30%.
Осложнения тонзиллита
Острые стрептококковые тонзиллиты страшны своими осложнениями. При стрептококковых инфекциях основная группа осложнений – это так называемые ревматоидные заболевания (заболевания соединительной ткани), которые вызывают поражение клапанного аппарата сердца с формированием пороков сердца и поражение почек с формированием гломерулонефритов и возможной почечной недостаточностью.
Профилактика тонзиллита
Меры профилактики бактериального тонзиллита логически вытекают из факторов, которые вызывают данное заболевание:
Директор ЧУП “Дечко и К” (торговый знак “Добрый Доктор”), врач первой категории А.В.Дечко.
Беседу вела корреспондент журнала «Малышок»
А-СТРЕПТОКОККОВЫЙ ТОНЗИЛЛИТ: клиническое значение, вопросы антибактериальной терапии
Что подразумевают под острым тонзиллитом? Почему при БГСА-тонзиллите необходима антибактериальная терапия? Какие антибактериальные средства выбрать? Острый тонзиллит (ангина) 1 — заболевание, которое характеризуется острым воспалением одного ил
Что подразумевают под острым тонзиллитом?
Почему при БГСА-тонзиллите необходима антибактериальная терапия?
Какие антибактериальные средства выбрать?
Острый тонзиллит (ангина) 1 — заболевание, которое характеризуется острым воспалением одного или нескольких лимфоидных образований глоточного кольца (чаще небных миндалин) и принадлежит к числу широко распространенных инфекций верхних дыхательных путей.
Наиболее значимым бактериальным возбудителем острого тонзиллита является β-гемолитический стрептококк группы А (Streptococcus pyogenes, БГСА). Реже острый тонзиллит вызывают вирусы, стрептококки групп C и G, Arcanobacterium haemolyticum, Neisseria gonorrhoeae, Corynebacterium diphtheria (дифтерия), анаэробы и спирохеты (ангина Симановского — Плаута — Венсана), крайне редко — микоплазмы и хламидии.
БГСА передается воздушно-капельным путем. Источниками инфекции являются больные и реже бессимптомные носители. Вероятность заражения увеличивается при высокой степени обсемененности и тесном контакте с больным. Вспышки острого БГСА-тонзиллита чаще всего встречаются в организованных коллективах (в детских дошкольных учреждениях, школах, воинских частях и т. д.). Поражаются преимущественно дети в возрасте 5-15 лет, а также лица молодого трудоспособного возраста. Наибольшая заболеваемость отмечается в зимне-весенний период.
Высокая частота заболевания, контагиозность инфекции, большие трудопотери, влекущие за собой экономический ущерб, возможность развития серьезных осложнений — все это свидетельствует о том, что проблема БГСА-тонзиллита по-прежнему стоит достаточно остро как в научном, так и в практическом аспекте.
Клиническая картина. Инкубационный период при остром БГСА- тонзиллите составляет от нескольких часов до 2-4 дней. Для этого заболевания характерны острое начало с повышением температуры до 37,5–39°С, познабливание или озноб, головная боль, общее недомогание, боль в горле, усиливающаяся при глотании; нередки артралгии и миалгии. У детей могут быть тошнота, рвота, боли в животе. Развернутая клиническая картина наблюдается, как правило, на вторые сутки с момента начала заболевания, когда общие симптомы достигают максимальной выраженности. При осмотре выявляется покраснение небных дужек, язычка, задней стенки глотки. Миндалины гиперемированы, отечны, часто с гнойным налетом желтовато-белого цвета. Налет рыхлый, пористый, легко удаляется шпателем с поверхности миндалин без кровоточащего дефекта. У всех больных отмечаются уплотнение, увеличение и болезненность при пальпации шейных лимфатических узлов на уровне угла нижней челюсти (регионарный лимфаденит). В анализах крови — повышенный лейкоцитоз (9-12 10 9 /л), сдвиг лейкоцитарной формулы влево, ускорение СОЭ (иногда до 40-50 мм/ч), появление С-реактивного белка. Длительность периода разгара (без лечения) составляет примерно 5-7 дней. В дальнейшем при отсутствии осложнений основные клинические проявления болезни (лихорадка, симптомы интоксикации, воспалительные изменения в миндалинах) быстро исчезают, нормализуется картина периферической крови. Симптомы регионарного лимфаденита могут сохраняться до 10-12 дней.
Диагноз БГСА-тонзиллита подтверждается микробиологическим исследованием мазка с поверхности миндалин и/или задней стенки глотки. При соблюдении правил техники забора образца чувствительность метода достигает 90 %, а специфичность — 95-99 %. Популярные за рубежом методы экспресс-диагностики А-стрептококкового антигена в мазках из зева дают возможность получить ответ через 15-20 мин. В то же время следует подчеркнуть, что культуральный метод не позволяет дифференцировать активную инфекцию от БГСА-носительства, а современные экспресс-тесты, несмотря на их высокую специфичность (95-100%), характеризуются сравнительно низкой чувствительностью (60-80%), то есть отрицательный результат быстрой диагностики не исключает стрептококковой этиологии заболевания.
Дифференциальная диагностика острого БГСА-тонзиллита, основанная только на клинических признаках, нередко представляет собой достаточно трудную задачу даже для опытных врачей. Однако необходимо отметить, что наличие респираторных симптомов (кашля, ринита, охриплости голоса и др.), а также сопутствующие конъюнктивит, стоматит или диарея указывают на вирусную этиологию острого тонзиллита. В отличие от скарлатины для острого БГСА-тонзиллита не характерны какие-либо виды высыпаний на коже и слизистых. При локализованной дифтерии ротоглотки налет с миндалин снимается с трудом, не растирается на предметном стекле, не растворяется в воде, а медленно оседает на дно сосуда; после удаления налета отмечается кровоточивость подлежащих тканей. Ангинозная форма инфекционного мононуклеоза, как правило, начинается с распространенного поражения лимфатических узлов (шейных, затылочных, подмышечных, абдоминальных, паховых), симптоматика тонзиллита развивается на 3-5-й день болезни, при исследовании периферической крови выявляется лейкоцитоз с преобладанием мононуклеаров (до 60-80%). Ангина Симановского — Плаута — Венсана характеризуется слабо выраженными признаками общей интоксикации и явлениями одностороннего язвенно-некротического тонзиллита, при этом возможно распространение некротического процесса на мягкое и твердое небо, десны, заднюю стенку глотки и гортань.
Поскольку БГСА-тонзиллит по своей сути — самокупирующееся заболевание и может заканчиваться полным выздоровлением (даже при отсутствии лечения) без каких-либо осложнений, у некоторых врачей по-прежнему существуют сомнения в отношении тщательности курации таких больных. Совершенно необоснованно отдается предпочтение местному лечению (полосканиям, ингаляциям и др.) в ущерб системной антибиотикотерапии. Подобный подход ни в коей мере не оправдывает себя и может привести к весьма печальным для больного последствиям.
Многочисленные литературные данные свидетельствуют о том, что в конце XX столетия произошли существенные изменения в эпидемиологии БГСА-инфекций верхних дыхательных путей и, что особенно важно, их осложнений, обусловленные «возрождением» высоковирулентных А-стрептококковых штаммов. Так, в середине 1980-х годов в США, стране с наиболее благополучными медико-статистическими показателями, разразилась вспышка острой ревматической лихорадки (ОРЛ), сначала среди солдат-новобранцев на военной базе в Сан-Диего (Калифорния), а чуть позже — среди детей в континентальных штатах (Юте, Огайо, Пенсильвании). Причем в большинстве случаев заболевали дети из семей, годовой достаток в которых превышал средний по стране (то есть имеющих отдельное жилище, полноценное питание, возможность своевременного получения квалифицированной медицинской помощи). Примечательно, что диагноз ОРЛ в большинстве случаев был поставлен с опозданием. Среди наиболее вероятных причин данной вспышки далеко не последнюю роль сыграл и так называемый врачебный фактор. Как справедливо отметил G.H. Stollerman (1997), молодые врачи никогда не видели больных с ОРЛ, не предполагали возможности циркуляции стрептококка в школьных коллективах, не знали об определяющем профилактическом значении пенициллина и часто вообще понятия не имели о том, что при тонзиллитах нужно применять антибиотики. Наряду с этим оказалось, что в половине случаев ОРЛ являлась следствием БГСА-тонзиллита, протекавшего со стертым клиническим симптомокомплексом (удовлетворительное общее состояние, температура тела нормальная или субфебрильная, небольшое чувство першения в глотке, исчезающее через 1-2 дня), когда большинство больных не обращались за медицинской помощью, а проводили лечение самостоятельно без применения соответствующих антибиотиков.
Результаты исследований глоточных культур, выполненных в пораженных ОРЛ-популяциях в конце 1980-х годов, позволяют вести речь о существовании «ревматогенных» БГСА-штаммов, обладающих рядом определенных свойств. Среди них особое значение имеет наличие в молекулах М-протеина эпитопов, перекрестно реагирующих с различными тканями макроорганизма-хозяина: миозином, синовией, мозгом, сарколеммальной мембраной. Указанные данные подкрепляют концепцию молекулярной мимикрии как основного патогенетического механизма реализации стрептококковой инфекции в ОРЛ за счет того, что образующиеся в ответ на антигены стрептококка антитела реагируют с аутоантигенами хозяина. С другой стороны, М-протеин обладает свойствами суперантигена, индуцирующего эффект аутоиммунитета. Приобретенный аутоиммунный ответ может быть в свою очередь усилен последующим инфицированием ревматогенными штаммами, содержащими перекрестно-реактивные эпитопы.
В конце 1980-х — начале 1990-х годов из США и ряда стран Западной Европы стали поступать сообщения о чрезвычайно тяжелой инвазивной БГСА-инфекции, протекающей с гипотензией, коагулопатией и полиорганной функциональной недостаточностью. Для обозначения этого состояния был предложен термин «синдром стрептококкового токсического шока» (streptococcal toxic shock-like syndrome), по аналогии со стафилококковым токсическим шоком. И хотя основными «входными воротами» для этой угрожающей жизни БГСА-инфекции служили кожа и мягкие ткани, в 10-20 % случаев заболевание ассоциировалось с первичным очагом, локализующимся в лимфоидных структурах носоглотки. При анализе инвазивных БГСА-инфекций, проводившемся в США в 1985-1992 годах, было установлено, что кривые заболеваемости ОРЛ и синдромом токсического шока стрептококкового генеза оказались очень схожими как по времени, так и по амплитуде.
На сегодняшний день истинные причины упомянутого «возрождения» высоковирулентной БГСА-инфекции по-прежнему полностью не раскрыты. В связи с этим роль точного диагноза и обязательной антибиотикотерапии БГСА-тонзиллита (в том числе его малосимптомных форм) как в контроле за распространением этих инфекций, так и в профилактике осложнений еще более возросла.
Лечение. Несмотря на то что БГСА по-прежнему сохраняет практически полную чувствительность к β-лактамным антибиотикам, в последние годы отмечаются определенные проблемы в терапии тонзиллитов, вызванных этим микроорганизмом. По данным разных авторов, частота неудач пенициллинотерапии БГСА-тонзиллитов составляет 25-30%, а в некоторых случаях — даже 38%. Одной из возможных причин этого может быть гидролиз пенициллина специфическими ферментами — β-лактамазами, которые продуцируются микроорганизмами — копатогенами (золотистым стафилококком, гемофильной палочкой и др.), присутствующими в глубоких тканях миндалин, особенно при наличии хронических воспалительных процессов в последних.
Как видно из табл. 1, препараты пенициллинового ряда остаются средствами выбора только при лечении острого БГСА-тонзиллита. На сегодняшний день оптимальным препаратом из группы оральных пенициллинов представляется амоксициллин, который по противострептококковой активности аналогичен ампициллину и феноксиметилпенициллину, но существенно превосходит их по своим фармакокинетическим характеристикам, отличаясь большей биодоступностью (95, 40 и 50 % соответственно) и меньшей степенью связывания с сывороточными белками (17, 22 и 80 %). При сомнительной комплаентности (исполнительности) больного, а также в определенных клинико-эпидемиологических ситуациях показано назначение однократной инъекции бензатин-пенициллина.
Феноксиметилпенициллин целесообразно назначать только детям младшего возраста, учитывая наличие лекарственной формы в виде суспензии, а также несколько большую комплаентность, обеспечиваемую благодаря контролю со стороны родителей, чего нельзя сказать о подростках.
Наряду с пенициллинами несомненного внимания заслуживает представитель оральных цефалоспоринов I поколения цефадроксил, высокая эффективность которого в терапии БГСА-тонзиллитов, а также хорошая переносимость подтверждены в ходе многочисленных клинических исследований.
При непереносимости β-лактамных антибиотиков целесообразно назначать макролиды (спирамицин, азитромицин, рокситромицин, кларитромицин, мидекамицин). Наряду с высокой противострептококковой активностью преимуществами этих препаратов являются способность создавать высокую тканевую концентрацию в очаге инфекции, более короткий (в частности, для азитромицина) курс лечения, хорошая переносимость. Применение эритромицина — первого представителя антибиотиков данного класса — в настоящее время существенно сократилось, особенно в терапевтической практике, поскольку он чаще других макролидов вызывает нежелательные эффекты со стороны желудочно-кишечного тракта, обусловленные стимулирующим действием эритромицина на моторику желудка и кишечника.
Следует отметить, что в последние годы из Японии и ряда стран Европы все чаще поступают сообщения о нарастании резистентности БГСА к эритромицину и другим макролидам. На примере Финляндии было показано, что формирование резистентности — процесс управляемый. Широкая разъяснительная кампания среди врачей в этой стране привела к двукратному снижению потребления макролидов и, как следствие, к двукратному уменьшению частоты БГСА-штаммов, устойчивых к упомянутым антибиотикам. В то же время в России резистентность БГСА к макролидам составляет 13-17% (Страчунский Л. С. и др., 1997). И этот факт, несомненно, заслуживает самого серьезного внимания.
Антибиотики-линкозамины (линкомицин, клиндамицин) назначают при БГСА-тонзиллите только при непереносимости как b-лактамов, так и макролидов. Широко применять эти препараты при данной нозологической форме не рекомендуется. Известно, что при частом применении оральных пенициллинов чувствительность к ним со стороны зеленящих стрептококков, локализующихся в ротовой полости, существенно снижается. Поэтому у данной категории пациентов, среди которых немало больных с ревматическими пороками сердца, линкозамины рассматриваются как препараты первого ряда для профилактики инфекционного эндокардита при выполнении различных стоматологических манипуляций.
При наличии хронического рецидивирующего БГСА-тонзиллита вероятность колонизации очага инфекции микроорганизмами, продуцирующими b-лактамазы, достаточно высока. В этом случае целесообразно проведение курса лечения ингибитор-защищенными пенициллинами (амоксициллин/клавуланат) или оральными цефалоспоринами II поколения (цефуроксим — аксетил), а при непереносимости b-лактамных антибиотиков — линкозаминами (табл. 2). Указанные антибиотики рассматриваются также как препараты второго ряда для случаев, когда пенициллинотерапия острого БГСА-тонзиллита оказывается безуспешной (что чаще встречается при использовании феноксиметилпенициллина). Универсальной же схемы, обеспечивающей 100%-ную элиминацию БГСА из носоглотки, в мировой клинической практике не сууществует.
Необходимо отметить, что применение тетрациклинов, сульфаниламидов, ко-тримоксазола и хлорамфеникола при БГСА-инфекции глотки в настоящее время не оправдано по причине высокой частоты резистентности и, следовательно, низких показателей эффективности терапии.
Таким образом, в современных условиях вопросы своевременной и качественной диагностики и рациональной антибиотикотерапии БГСА-тонзиллита сохраняют свою актуальность. Появившиеся в последние годы новые антибактериальные средства существенно расширили возможности антимикробной терапии БГСА-тонзиллита, но полностью данную проблему не решили. В связи с этим многие исследователи возлагают большие надежды на создание вакцины, содержащей эпитопы М-протеинов ревматогенных БГСА- штаммов, не вступающих в перекрестную реакцию с тканевыми антигенами человеческого организма. Такая вакцина, в частности в рамках первичной профилактики ОРЛ, очень необходима в первую очередь лицам с генетическими маркерами, указывающими на предрасположенность к заболеванию.
Назначение антибиотиков при катаральной ангине и неосложненных формах хронического тонзиллита не всегда оправданно, тем более без четкого представления о возбудителе.
На этих стадиях заболевания, еще не отягощенных суперинфекцией, альтернативным лечением может стать гомеопатия. Это регулирующая терапия, воздействующая на процессы саморегуляции с помощью лекарств, подобранных индивидуально с учетом реакции больного. С позиций классической гомеопатии ангина и хронический тонзиллит являются не локальными заболеваниями, а частным проявлениями конституционной слабости и наследственной предрасположенности.
На таких положениях основывается подбор компонентов гомеопатического препарата «Тонзилотрен» компании «Немецкий гомеопатический союз», клинические исследования которого в России показали высокую эффективность и безопасность.
1 В зарубежной литературе широко используются взаимозаменяемые термины «тонзиллофарингит» и «фарингит».