больничный лист при мононуклеозе сколько дней
Роспотребнадзор (стенд)
Роспотребнадзор (стенд)
Об инфекционном мононуклеозе и профилактике
Об инфекционном мононуклеозе и профилактике
Синонимы: «поцелуйная болезнь», «железистая лихорадка», моноцитарная ангина, острый доброкачественный лимфобластоз болезнь Филатова.
Впервые данное заболевание было описано Н. Ф. Филатовым в 1885 г. под названием «идиопатическое воспаление шейных желез».
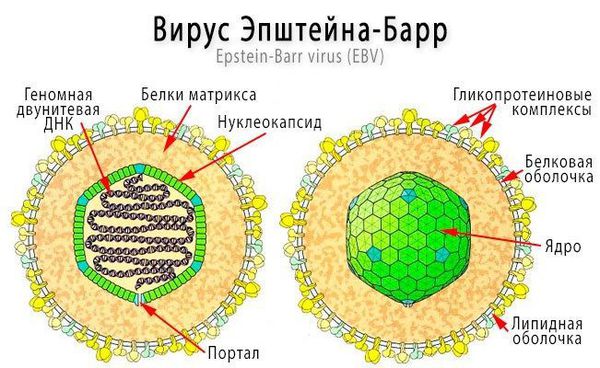
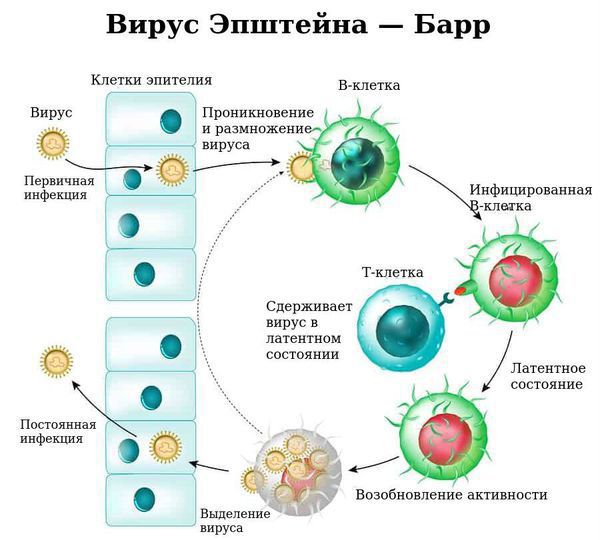
Инфекционный мононуклеоз вызывается вирусом Эпштейна-Барр (ВЭБ).
Естественная восприимчивость человека к ВЭБ высока.
В социально неблагополучных и густонаселенных регионах большинство детей заражается уже в раннем и младшем возрасте.
Контагиозностьзаболевания невысокая.
Большое значение в распространении инфекционного мононуклеоза имеют не столько больные с развернутой клинической картиной, сколько со стертыми и нетипичными формами.
Классификация заболевания
Выделяют стертую, абортивную, субклиническую формы, форму инфекционного мононуклеоза с развернутой клинико-гематологической картиной заболевания.
Клиническая картина инфекционного мононуклеоза
Инкубационный период при инфекционном мононуклеозе, чаще всего, составляет от 7 до 12 дней (может достигать 21 дня).
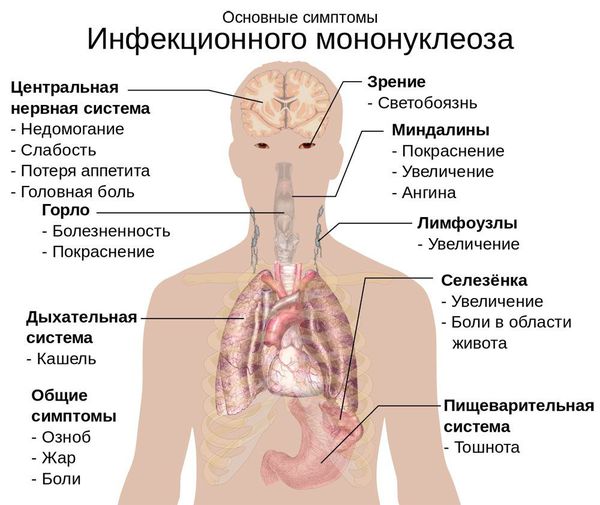
Типичная форма заболевания, как правило, начинается остро, с повышения температуры до 38-40 0 С и появления синдрома интоксикации. Высокая температура тела сохраняется обычно 4-10 дней, однако иногда повышение температуры может затягиваться до 2-4 нед. (как правило, в этом случае имеет место субфебрилитет). У некоторых детей температурная реакция может отсутствовать.
Синдром интоксикации проявляется выраженными в разной степени слабостью, вялостью, снижением аппетита, миалгиями и артралгиями, нарушением сна и т.д.
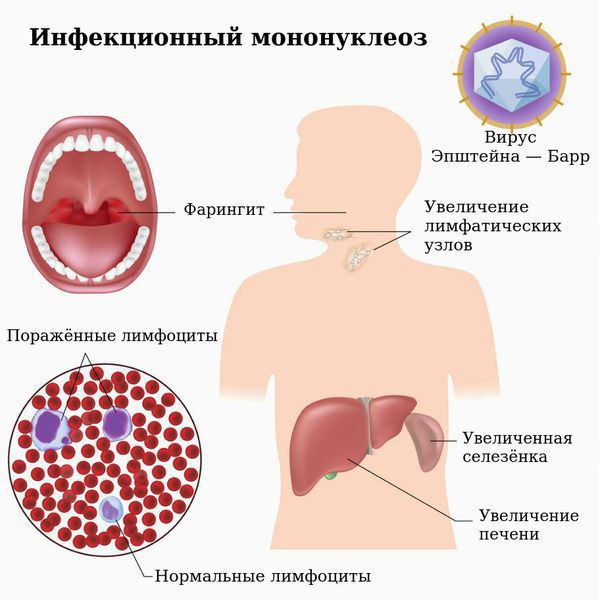
Как правило, с первых дней болезни отмечается полиаденопатия (увеличение многих лимфатических узлов) с преимущественным поражением заднешейных лимфатических узлов (в виде «пакетов» диаметром 4-6 см.).
Из других групп лимфатических узлов могут быть резко увеличены (до 2-4 см) подчелюстные лимфоузлы. Пораженные лимфоузлы не спаяны между собой, мягкие или слегка уплотненные на ощупь, обычно безболезненные. Кожа над ними не изменена. Выраженное увеличение лимфоузлов сохраняется около 7-14 дней, однако незначительная полиаденопатия может сохраняться на протяжении 2-3 месяцев и более.
Обычно, одновременно с поражением лимфоузлов развивается аденоидит. Клинически это проявляется заложенностью носа без насморка или с небольшим отделяемым из носа, чаще серозного или слизистого характера. Больным с аденоидитом не помогают сосудосуживающие капли.
Кроме заложенности носа отмечается затрудненное носовое дыхание (дети часто дышат ртом), гнусавость голоса, храпящее дыхание во сне. Из-за нарушения лимфатического дренажа на фоне поражения регионарных лимфоузлов у многих детей наблюдается одутловатость лица. Дыхание через рот и некоторая отечность подкожной клетчатки создают у ребенка характерную картину «аденоидного лица».
Экзантема (высыпания на кожных покровах) при естественном течении заболевания встречается редко (у 5-7% заболевших). Экзантема может появиться в первые дни применения антибиотиков, на 6-8-й день или спустя 2-3 дня после их отмены. Сыпь сохраняется в течение 7-10 дней и обычно оставляет после себя пигментацию.
У 0,5-1% больных инфекционным мононуклеозом развиваются различные варианты поражения нервной системы: энцефалит или менингоэнцефалит, парезы черепных нервов (чаще VII пары), полирадикулоневриты, острый мозжечковый синдром. Обычно они исчезают без последствий.
Из прочих возможных осложнений следует отметить отиты, паратонзиллиты, синуситы, пневмония.
Дифференциальную диагностикуинфекционного мононуклеоза проводят с дифтерией, острыми стрептококковыми поражением зева, лимфомами, острыми лейкозами, эпидемическим паротитом, туляремией, сальмонеллезом, бруцеллезом, при экзантемах – с краснухой и корью.
Лечение заболевания
Специфического лечения не существует. Эффективным средством терапии является системное применение интерферона. При тяжелом течении, выраженной лимфопролиферативной реакции показано назначение глюкокортикостероидов.
В последнее время считается необходимым назначения иммунокорригирующего лечения.
Профилактика инфекционного мононуклеоза
Так как путь заражения – воздушно-капельный, то все меры профилактики сходны с профилактическими мерами относительно острых респираторных заболеваний.
Индивидуальные меры профилактики направлены на предотвращение заражения и распространения заболевания за пределы очага инфекции; для этого нужно:
• находиться в маске в одном помещении с больным;
• в комнате проводить влажную уборку не менее двух раз в день;
• все предметы обрабатывать слабым деизифицирующим раствором;
• изолировать больного в отдельное помещение.
Больных госпитализируют по клиническим показаниям.
Общая профилактика включает соблюдение правил личной гигиены, укрепление иммунитета, ограничение контактов с больными людьми и носителями инфекции.
Какого ребенка считать часто болеющим, и чем ему грозит вирус Эпштейна-Барр?
Буквально каждая вторая современная мама, словно мантру, заучила формулировку «часто болеющий ребенок», но что это значит, известно не всем. Почему он часто болеет, чем это грозит, и что за странные анализы назначают врачи? Такие вопросы нередко рождаются в головах испуганных родителей.
Пролить свет истины на эту тему пресс-службе Интернет-Портала NEDUGAMNET.RU помогла Ксения Борисовна Степанова, к.м.н., врач-инфекционист, заведующий клиникой ФБУН «Тюменский научно-исследовательский институт краевой инфекционной патологии».
Для начала Ксения Борисовна рассказала о том, в каких случаях можно с уверенностью сказать, что ребенок болеет слишком часто.
«Если ребенок возрастом до 3 лет болеет 5-6 раз – это норма, для ребенка 5-14 в норме болеть не более 4 раз в год. Однако это справедливо лишь для случаев, когда дети болеют без осложнений.
Когда болеют пять раз легкими простудами, это одна ситуация, которая не так страшна, чем когда ребенок за год все 4 раза подхватывал тяжелые инфекционные заболевания, а итогом стали осложнения: гайморит, аденоиды, менингит и т.д. В последнем случае вероятность иммунодефицита очень высока», – пояснила врач-инфекционист.
Также она уточнила, что причина частых заболеваний у ребенка кроется в неадекватном иммунном ответе на внедрение инфекционного агента. Причиной такого неадекватного ответа иммунной системы могут быть как паразиты, так и хронические вирусные инфекции, в том числе вирус Эпштейна-Барр.
Анализ на выявление этого вируса в организме могут назначить часто болеющему ребенку, что нередко пугает родителей.
«Эпштейна-Барр (ВЭБ) – вирус герпеса, который впервые был обнаружен у больного с онкопатологией (лимфома Беркитта) 35 лет назад. Может стать причиной как острых инфекционных заболеваний (например, инфекционного мононуклеоза, так и хронического течения данной инфекции. Также ВЭБ может приводить к ряду онкологических и аутоиммунных заболеваний.
ВЭБ может пожизненно находится в организме человека, поражая b-лимфоциты иммунной системы, которые в основном находятся в миндалинах. По этой причине во внешнюю среду вирус выделяется чаще всего со слюной.
Врожденная Эпштейна-Барр-вирусная инфекция, пожалуй, дает самые серьезные осложнения – ребенок изначально рождается с различными патологиями: с гепатитом С, энцефалитом, различными повреждениями кожного покрова. Хотя такие случаи редки в медицинской практике.
Самое типичное проявление вируса Эпштейна-Барр – это инфекционный мононуклеоз, острое инфекционное заболевание, которое протекает с выраженной интоксикацией, с поражением лимфатических узлов, возможным увеличением печени, селезенки и даже развитием в тяжелых случаях острого гепатита.
Хроническая Эпштейна-Барр-вирусная инфекция характеризуется длительным рецидивирующим течением и наличием признаков вирусной активности (боли в мышцах, суставах, высыпания, затрудненное дыхание, боли в горле, головные боли, часто наблюдается субфебрильная температура).
У лиц с выраженной иммунной недостаточностью могут возникнуть генерализованные формы ВЭБ-инфекции с развитием менингита и энцефалита, а также миокардита. Для ВЭБ-инфекции характерно развитие анемии и панцитопении (снижается уровень лейкоцитов и тромбоцитов).
Диагностика ВЭБ-инфекции достаточно сложна и трудоемка, диагноз может поставить только врач-инфекционист после проведения анализов – исследования крови или мочи (ИФА и ПЦР)», – пояснила Ксения Борисовна.
Она отметила, что есть несколько категорий пациентов среди детского населения, которым рекомендовано сдавать анализ на выявление вируса:
· пациенты с частыми респираторными заболеваниями, с любыми иммунодефицитными состояниями;
· дети с долговременной температурой субфебрильного характера либо жалобами на беспричинное повышение температуры тела;
· дети с увеличенными лимфоузлами;
· пациенты с отклонениями в общем анализе крови;
· пациенты, у которых обнаруживаются неустановленные заболевания печени;
· все пациенты с диагнозом ВИЧ;
· все, кто перенес пересадку органов или переливания крови и ее компонентов.
«У этого вируса нет сезонности, он распространен повсеместно, передается воздушно-капельным путем. Также вирус Эпштейна-Барр называют «болезнью поцелуев» или «студенческой болезнью», потому как этим заболеванием можно заразиться в том числе контактно-бытовым путем, через слюну.
Лечение требуется как острой инфекции, так и хронической, но в определенной стадии заболевания. Подход к лечению строго индивидуальный с подбором противовирусной терапии. Учитывается возраст пациента, длительность течения заболевания и клиническая картина. Иногда при хронической ВЭБ-инфекции пациент вынужден наблюдаться у специалистов длительное время и даже пожизненно», – рассказала врач-инфекционист Ксения Борисовна Степанова.
Что такое мононуклеоз инфекционный? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Инфекционный мононуклеоз (болезнь Филатова, железистая лихорадка, «поцелуйная болезнь», болезнь Пфейфера) — острое инфекционное заболевание, которое вызывается вирусом Эпштейна — Барр (ВЭБ).
Какой урон вирус наносит организму
Заболевание характеризуется лихорадкой, поражением лимфатических узлов, тонзиллитом, увеличением печени и селезёнки и выраженным изменением состава крови. Вирус поражает циркулирующие в крови В-лимфоциты и тем самым нарушает клеточный и гуморальный иммунитет.
Этиология
Заболевание впервые описано в 1884 году отечественным педиатром Н. Ф. Филатовым и в 1889 году Р. Ф. Пфейфером. В 1964 году Майкл Энтони Эпштейн и Ивонна Барр выделили возбудителя болезни, который был назван в их честь.
Эпидемиология
Источник инфекции — больной человек с манифестными и стёртыми формами заболевания, но преимущественно — вирусоносители, не имеющие никаких явных признаков заболевания (как клинически, так и лабораторно).
После первичного инфицирования вирус может выделяться в течение 18 месяцев, преимущественно со слюной. Далее возможность выделения значительно снижается и зависит от конкретных условий, в которых происходит жизнедеятельность больного (заболевания, травмы, приём препаратов, снижающих иммунитет).
Максимальная частота инфицирования приходится на возраст 10-18 лет. Чем раньше происходит заражение (за исключением раннего детского возраста), тем менее выраженными будут клинические проявления заболевания. Повышение заболеваемости происходит в зимне-весенний период. Это связано как со снижением общей резистентности организма и сплоченностью коллективов, так и в значительной степени с изменением гормонального фона и повышением романтического влечения молодых людей.
Симптомы инфекционного мононуклеоза
Инкубационный период от 4 до 15 дней, по некоторым данным — до 1 месяца.
При инфицировании в раннем детском возрасте течение заболевания обычно асимптомное или малосимптомное и чаще проходит под маской лёгкого ОРЗ.
Симптомы инфекционного мононуклеоза у взрослых
Начало заболевания постепенное, основной синдром появляется позже трёх суток от начала клинических проявлений. Постепенно появляется и нарастает лихорадка с повышением температуры тела до 38-39 ℃. Лихорадка продолжается до трёх недель и более, при этом больной испытывает слабость, отсутствие аппетита. Миалгии (мышечные боли) не характерны.
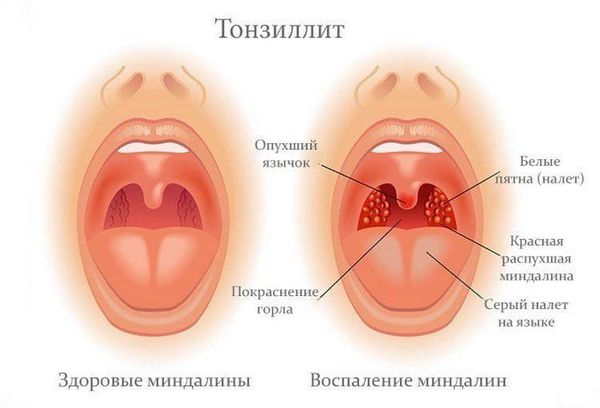
Симметрично увеличиваются лимфоузлы разных групп, преимущественно заднешейные, переднешейные, затылочные, у некоторых больных также вовлекаются подмышечные, локтевые, паховые, внутрибрюшные группы (мезаденит). Характерной особенностью является их малоболезненность, мягкоэластичность, отсутствие изменений покровной ткани. Увеличение размеров сохраняется до 1 месяца и более и зачастую приводит к значительным дифференциально-диагностическим трудностям. После определённого начального периода в типичных случаях развивается острый тонзиллит (лакунарный, язвенно-некротический) с обильным белым или грязно-серым творожистым налётом, который легко крошится, снимается шпателем и растирается на стекле. К симптомам инфекционного мононуклеоза относятся б оли в горле, которые носят умеренный характер.
В некоторых случаях развивается периорбитальный отёк, проявляющийся двусторонним преходящим отёком век. Практически всегда происходит увеличение селезёнки, которая характеризуется гладкостью, эластичностью, и чувствительностью при пальпации. Достигая иногда больших размеров, селезёнка может разорваться. Нормализация её величины происходит не ранее четырёх недель от начала болезни, может затягиваться на несколько месяцев.
При неверном истолковании симптоматики и применении антибиотиков аминопенициллинового ряда в 70-80 % случаев появляется сыпь (может быть пятнистая, пятнисто-папулёзная, ярко-красная, с тенденцией к слиянию, различной локализации, без явной этапности появления).
При адекватном иммунном ответе течение заболевания обычно доброкачественное и заканчивается формированием вирусоносительства при полном отсутствии симптоматики и лабораторных изменений.
Какие «неправильные» варианты течения болезни возможны у взрослых
В редких случаях болезнь может развиваться по типу «хронического мононуклеоза» (с периодами обострений и ремиссий). Это возможно при врождённых или приобретённых нарушениях в иммунной системе, иммунодепрессивных заболеваниях или приёме цитостатических ( противоопухолевых) препаратов.
Чем опасна хроническая форма инфекционного мононуклеоза
В клинической картине хронического мононуклеоза фигурируют практически все синдромы острого процесса, но они проявляются не так выраженно: тонзиллит, как правило, отсутствует, и на первый план выходит абстинентный синдром. Данное состояние не является самостоятельным заболеванием, это следствие имеющегося основного иммунопатологического процесса, поэтому его следует рассматривать не как мононуклеоз, а как хроническую активную Эпштейна — Барр вирусную инфекцию. Следовательно, к обследованию и лечению необходимо подходить с учётом этой позиции.
Патогенез инфекционного мононуклеоза
Входные ворота инфекции — слизистая оболочка ротоглотки и верхних дыхательных путей.
Размножаясь в клетках эпителия, вирус вызывает их разрушение, далее происходит выброс в кровь новых вирионов (вирусных частиц) ВЭБ и медиаторов воспаления, что обуславливает вирусемию (попадание вируса в кровоток) и генерализацию инфекции. В том числе происходит накопление вируса в лимфоидной ткани ротоглотки и слюнных железах, а также развитие интоксикационного синдрома.
Патофизиология: как реагирует иммунитет на инфекционный мононуклеоз
Ввиду тропности ВЭБ к рецепторам B-лимфоцитов (СД-21), вирус внедряется в них и начинает размножаться, стимулируя пролиферацию (разрастание) B-лимфоцитов. В результате развиваются нарушения клеточного и гуморального иммунитета, что ведёт к выраженному иммунодефициту. Следствием этого может стать наслоение бактериальной флоры (гнойный тонзиллит).
С течением времени активируются Т-лимфоциты (СД-8), обладающие супрессорной и цитотоксической активностью, появляются атипичные мононуклеары, что приводит к угнетению вируса и переходу заболевания в фазу неактивного носительства. ВЭБ обладает рядом свойств, позволяющих ему в определённой мере ускользать от иммунного ответа, что особенно ярко проявляется при хронической активной инфекции.
Как вирус, вызывающий инфекционный мононуклеоз, проникает в клетки:
Классификация и стадии развития инфекционного мононуклеоза
По клинической форме:
По течению:
По степени тяжести:
Осложнения инфекционного мононуклеоза
Специфические:
Неспецифические:
Диагностика инфекционного мононуклеоза
Лабораторные методы
Общеклинический анализ мочи. Изменения малоинформативны, указывают на степень интоксикации.
Серологические реакции. Наибольшее значение в современной практике имеют методы выявления антител различных классов к антигенам ВЭБ методом ИФА ( иммуноферментного анализа) и нуклеиновых кислот самого возбудителя в полимеразной цепной реакции (ПЦР). Особо стоит отметить, что обнаружение антител класса G к ядерным, капсидным и ранним протеинам вируса при отсутствии антител класса М (и тем более характерных клинических и общелабораторных признаков ВЭБ-инфекции) не является причиной для постановки диагноза активной (персистирующей) ВЭБ-инфекции и назначения дорогостоящего лечения.
Инструментальные методы
Дифференциальная диагностика
Лечение инфекционного мононуклеоза
Место лечения и лечебно-охранительный режим зависят от степени тяжести процесса и наличия или отсутствия осложнений. Больные с лёгкими формами заболевания вполне могут проходить лечение дома, средней тяжести и более тяжёлые — в инфекционном стационаре, по крайней мере, до нормализации процесса и появления тенденций к выздоровлению.
Показано обильное питьё до 3 л/сут. (тёплая кипячёная вода, чай), назначение стола № 15 (общий стол) при лёгких формах, в некоторых случаях — стол № 2 по Певзнеру (жидкая и полужидкая молочно-растительная пища, не содержащая экстрактивных веществ, богатая витаминами, мясные нежирные бульоны и т. п.). Рекомендовано ограничение физической активности (при тяжёлых формах — строгий постельный режим).
Лечение инфекционного мононуклеоза у взрослых
Достаточно дискутабельным является вопрос о специфическом воздействии на ВЭБ при остром заболевании. Этиотропная терапия показана лишь больным средней степени тяжести (с тенденцией к затяжному течению и осложнениям) и выраженной формой заболевания. Возможности такой терапии достаточно ограничены: отсутствует высокоэффективное средство прямого противовирусного действия (применяются препараты на основе ацикловира и производных, оказывающих лишь частичное влияние на ВЭБ), нередко развивается герпесвирусный гепатит. Поэтому их назначение должно быть взвешено и обосновано в каждом конкретном случае.
Применение иммуномодуляторов в разгар заболевания следует считать нецелесообразным, т. к. их действие является неспецифичным, малопрогнозируемым и при развитии иммунопатологического гиперпролиферативного процесса при ВЭБ-инфекции может привести к непредсказуемым последствиям. В фазе выздоровления их приём, напротив, может ускорить процесс возвращения иммунного гомеостаза в нормальное русло.
При развитии бактериальных осложнений (тонзиллит) показан приём антибиотиков (исключая аминопенициллиновый ряд, сульфаниламиды и левомицетин, т. к. они угнетают кроветворение и могут вызвать развитие высыпаний). В некоторых случаях их назначение может быть оправдано при выявлении резчайшего иммунодефицита (абсолютная нейтропения) даже при отсутствии явного гнойного процесса.
Патогенетическая терапия включает все основные звенья общего патопроцесса: снижение повышенной температуры тела, поливитамины, гепатопротекторы по показаниям, дезинтоксикация и т. п.
Лечение инфекционного мононуклеоза у детей
Дети переносят заболевание легче взрослых, поэтому им, как правило, показано лишь симптоматическое лечение.
Прогноз. Профилактика
За переболевшими инфекционным мононуклеозом устанавливается медицинское наблюдение сроком 6 месяцев (в случаях тяжёлого течения — до 1 года). В первый месяц каждые 10 дней показан осмотр инфекциониста, сдача клинического анализа крови с лейкоцитарной формулой, АЛТ. Далее при нормализации показателей рекомендован осмотр раз в 3 месяца до окончания срока наблюдения, включая анализы крови, двукратное тестирование на ВИЧ и УЗИ органов брюшной полости в конце периода наблюдения.
Специфической профилактики не существует, ведутся эксперименты с вакциной.
Почему развиваются рецидивы инфекционного мононуклеоза
Инфекционный мононуклеоз редко развивается повторно, это может происходить при активации спящей инфекции. В таких случаях, как правило, симптомы болезни отсутствуют и заболевание выявляется только при лабораторном исследовании. Однако у людей со СПИДом или другими иммунодефицитными состояниями отмечаются характерные симптомы: слабость, боли в горле и увеличение лимфатических узлов. Течение болезни в таком случае более длительное, чем при первичной инфекции.
Памятка пациента и лица, осуществляющего уход за ребенком (пациентом)
В соответствии с Федеральным законом об охране здоровья граждан пациенты, поступающие на лечение в стационар, в обязательном порядке оформляют информированное добровольное согласие на медицинское вмешательство или отказ от медицинского вмешательства, которое дает один из родителей или иной законный представитель ребенка. По достижении ребенком возраста 15 (пятнадцать) лет он сам реализует свои права как пациент.
Лицам, сопровождающим ребенка в возрасте до 4 лет, предоставляется право на совместное круглосуточное пребывание с ребенком в стационаре для осуществления ухода за ним в течение всего периода лечения, а также на обеспечение питанием.
Лицам, сопровождающим ребенка в возрасте старше 4 лет, предоставляется право на совместное круглосуточное пребывание с ребенком в стационаре для осуществления ухода за ним в течение всего периода лечения при наличии показаний, определяемых заведующими профильными отделениями в соответствии с внутренними нормативными документами.
Прочим категориям лиц, сопровождающим ребенка, предоставляется право на совместное дневное нахождение с ребенком при оказании ему медицинской помощи в стационарных условиях в течение всего периода лечения независимо от возраста ребенка с 08:30 до 19:30.
В связи с необходимостью госпитализации (перевода) ребенка в отделение реанимации и интенсивной терапии (ОРИТ), где круглосуточное наблюдение и уход осуществляет медицинский персонал больницы, лица, совместно госпитализирующиеся для круглосуточного ухода за ребенком, могут быть размещены в коечных отделениях РДКБ исключительно в случае наличия свободной койки и питанием на период нахождения ребенка в ОРИТ не обеспечиваются. Посещения ребенка в ОРИТ осуществляется в соответствии с правилами посещения родственниками пациентов отделения реанимации и интенсивной терапии, утвержденными главным врачом больницы.
При отсутствии показаний к совместному круглосуточному пребыванию с ребенком в стационаре для осуществления ухода за ним листок нетрудоспособности не выдается.
Лицо, осуществляющее уход за ребенком, имеет право пользоваться кухней в отделении для подогрева пищи с 06:00 до 08:00 часов и с 16:30 до 19:30 часов, если в связи с особенностями режима проведения медицинских процедур и приема лекарств в отделении не установлено индивидуальное время.
Личные вещи ребенка, а так же лица, осуществляющего уход за ним, и продукты, не запрещенные для детского питания, хранятся в специально отведенных в отделениях местах.
Вход и выход с территории больницы производится по пропуску, определяется режимом работы больницы и КПП и разрешенным временем совместного нахождения с ребенком в стационаре:
Пропуск выдается в Бюро пропусков при предъявлении документа, удостоверяющего личность, в часы его работы: с 08:00 до 20:00.
Находиться на территории больницы необходимо в сменной обуви и в опрятном виде, соответствующем общественному месту.
Перемещения в пределах больницы возможны с уведомления дежурного медицинского персонала. Выход за территорию больницы для консультаций в других лечебных учреждениях допускается только с разрешения заведующего отделением и с уведомлением дежурной медицинской сестры с указанием времени отсутствия. Пациент и лицо, осуществляющее уход за ребенком, не может покидать отделение с 20:00 до 08:00 часов следующего дня.
Во время тихого часа с 14:30 до 16:00 часов ребенок, а так же лицо, осуществляющее уход за ним, должны находиться в палате. Не допускается ходить из палаты в палату, громко разговаривать и нарушать покой других пациентов. Необходимо помнить, что тишина и покой для ребенка — это факторы, положительно влияющие на результат лечения.
Пациенты могут пользоваться ванной комнатой, в том числе для стирки белья по индивидуальному графику, установленному в отделении.
В отделениях ограничено использование мобильных телефонов, компьютерной техники, DVD-проигрывателей и пр. (заранее уточнить у медицинского персонала отделения).
Обязанности
Ребенок и лицо, осуществляющее уход за ребенком, обязаны:
Нарушением режима
Нарушением режима лечения и правил внутреннего распорядка считаются:
При нарушении режима и правил внутреннего распорядка лицо, осуществляющее уход за ребенком, может быть выписано из больницы. При этом в листок нетрудоспособности по уходу за ребенком будет внесена отметка о нарушении режима. Также будет проинформирован территориальный орган здравоохранения, направивший Вас на лечение.
Правила посещения пациентов родственниками
Время посещения детей родственниками разрешается в строго отведенное время по пропуску:
Пропуск на посещение пациентов оформляется в Бюро пропусков при предъявлении документа, удостоверяющего личность. Время пребывания посетителя отмечается в информационном листке сотрудником охраны в Бюро пропусков. Пропуск предъявляется по первому требованию сотрудникам охраны, медицинскому персоналу, представителям администрации больницы.
Посетители должны оставлять верхнюю одежду в гардеробе, иметь при себе сменную обувь.
Посещение детей возможно только за территорией отделения. Посещение в палате к пациентам, находящимся в тяжелом состоянии, осуществляется с разрешения заведующего отделением. Одновременно у ребенка в палате могут находиться только два человека (лицо, осуществляющее уход за ребенком, и посетитель).
В отделении реанимации и интенсивной терапии не разрешается посещать пациентов детям до 14 лет.
При нарушении лечебного режима, требований медицинского персонала и Правил посещения пациентов родственниками пропуск аннулируется.
Предупредите и ознакомьте близких и родственников о порядке посещений и правилах поведения в больнице.
При нарушениях
В случае нарушения по отношению к Вашему ребенку прав пациента, Вы можете обращаться: