Чем дышит ребенок в утробе матери получает кислород
Гипоксия плода: симптомы, лечение и профилактика
Гипоксия, наряду с другими патологиями внутриутробного развития представляет собой реальную опасность для здоровья и жизни еще не рожденного ребенка. В этой статье мы расскажем о разных видах гипоксии, её причинах, последствиях, а также о профилактике и терапии этой патологии.
Эта патология представляет собой полиорганный синдром, возникающий из-за того, что кислород не поступает в нужном объёме к органам и тканям плода. Последствия достаточно серьезные – от нарушений функций ЦНС до самого мрачного исхода. При выявлении острой гипоксии плода требуется немедленная медицинская помощь – чем скорее она будет оказана, тем меньше риск развития осложнений.
Степени гипоксии: острая и хроническая
Наше тело не может жить без кислорода, поэтому даже короткое кислородное голодание приводит к серьезным последствиям. Различают два типа гипоксии – острая и хроническая.
В чем разница между ними? Простой пример: если в дыхательные пути перекрыл кусочек пищи, это вызывает острую гипоксию. А если вы месяцами живете в душном, плохо проветриваемом помещении, это вызывает хроническое кислородное голодание.
Хроническая гипоксия в результате постоянной духоты часто является причиной недомогания у взрослых – она приводит к снижению иммунитета, ухудшению качества сна, к частой головной боли, постоянной усталости и разбитости.
Важно! При беременности продолжительное нахождение в душном помещении опасно именно из-за риска развития внутриутробной гипоксии плода. Поэтому врачи рекомендуют как можно чаще быть на свежем воздухе, так как предполагают, что в квартире все окна закрыты и свежего воздуха недостаточно.
Плод на 100% зависит от среды, в которой находится. Поэтому будущим мамам необходимо избегать духоты, больших скоплений людей и регулярно проветривать квартиру, где они проводят много времени. Существует миф, что помещение необходимо проветривать только по 15 минут с утра и вечером. Проветривание должно быть постоянное, но это не всегда возможно из-за окружающей среды – грязи, шума, сквозняков, аллергии.
Острая гипоксия плода при беременности – это ночной кошмар любого врача акушера. Она может развиться из-за патологий внутриутробного развития (например, отслаивания плаценты), или в процессе родов – из-за аномалий родового акта.
Последствия: чем опасен этот внутриутробный синдром?
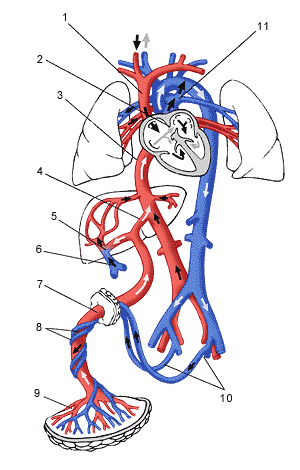
До того момента, как ребенок появится на свет, у него отсутствует самостоятельное дыхание. Он дышит жидкостью с растворенным в ней кислородом, который поступил в неё через плаценту из крови матери. Проще говоря, ребенок дышит тем воздухом, которым дышит его мама, и при проблемах доставки О2 на любом из этапов создаётся угроза гипоксии плода.
При возникновении дефицита кислорода организм ребенка начинает перераспределять его так, чтобы сначала О2 поступал в жизненно важные органы (мозг, сердце и надпочечники), а уже потом шёл в кожные покровы, почки, ЖКТ и лёгкие. Из-за этого первые нарушения сказываются на развитии тех органов и систем, которые при гипоксии получали кислород по «остаточному принципу».
Проблемы при хронической гипоксии:
Какие могут быть последствия для ребенка в будущем при острой гипоксии? В этом случае в первую очередь страдает центральная нервная система. Острый дефицит кислорода у плода может вызвать следующие нарушения:
Основные причины гипоксии
Есть четыре основных причины возникновения дефицита кислорода у плода – это патологии при беременности (например, конфликт резус-факторов), болезни матери, её вредные привычки и вредные воздействия среды.
Патологии при беременности. Гипоксию могут вызывать перенашивание, обвитие пуповиной, резус-конфликт между кровью мамы и ребенка, нарушения в развитии пуповины и плаценты, а также патологии самого плода:
Болезни мамы. Спектр патологий очень широк. Одними наиболее частных причин гипоксии в данном случае является железодефицитная анемия.
К дефициту кислорода у плода также может привести:
Отдельно стоит упомянуть и о последствиях ИППП (герпес, хламидиоз, гонорея, микоплазмоз, бактериальный вагиноз, кандидоз и трихомониаз), недостаточном питании, истощении и сильных токсикозах у мамы.
Употребление алкоголя и курение. Почему последствием вредных привычек матери зачастую становится гипоксия плода? Тут всё дело в том влиянии, которое оказывают перечисленные вещества на внутреннюю поверхность альвеол лёгких.
На альвеолах есть особая смазка, которая обеспечивает быструю доставку кислорода в кровь. Пары спирта разжижают эту смазку, в результате чего она хуже выполняет свою функцию. Это лишь одно из многих других вредных последствий употребления алкоголя при беременности.
Курение также провоцирует развитие гипоксии плода: смолы в составе табачного дыма «закупоривают» альвеолы, из-за них смазка не производится в нужном количестве. Курение способствует хронической гипоксии – как самой матери, так и еще нерожденного ребенка.
Факторы внешней среды. Проживание в экологически неблагополучном районе, работа на вредном производстве, при наличии в воздухе токсичных веществ также может стать причиной гипоксии плода. Сходный эффект вызывает постоянное пребывание в помещениях с плохой вентиляцией, когда в воздухе превышено содержание углекислого газа и слишком мало кислорода.
Как выявить гипоксию: симптомы и диагностика
Современный уровень медицины позволяет выявить наличие гипоксии «по горячим следам», на самой ранней её стадии. Для этого существует ряд диагностических методов:
На что обратить внимание? Очень сильные, резкие толчки ребенка, которые вызывают у мамы боль – тревожный признак. Они могут быть следствием развития гипоксии: это рефлекторные движения, когда ребенок испытывает недостаток кислорода и хочет усилить поступающий приток крови. Следующий симптом – ослабление и полное исчезновение толчков.
Важно! Норма активности ребенка – за 12 часов не менее десяти движений.
С какого момента нужно контролировать активность плода? Врачи рекомендуют следить за свои ощущениями, частотой и силой толчков, начиная с 28 недели беременности. Однако риск развития гипоксии существует с первых недель, когда отследить активность плода невозможно.
Если есть факторы риска, то акушеры гинекологи рекомендуют комплекс мер по профилактике дефицита кислорода. Помимо этого, маме необходимо своевременно и полноценно питаться, не допускать недосыпания и переутомления, чаще бывать на открытом воздухе, обеспечить регулярное проветривание в помещении.
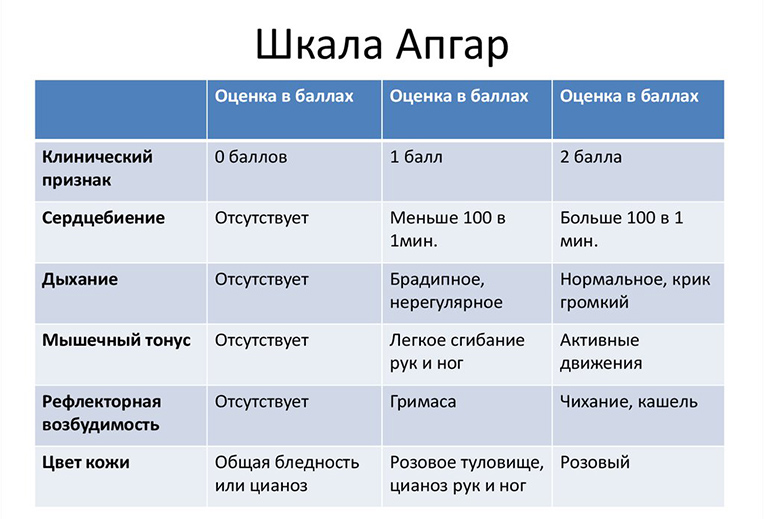
Оценка состояния малыша по шкале Апгар. При рождении акушеры оценивают состояние ребенка в баллах по шкале Апгар (по имени автора этой методики, Вирджинии Апгар). По этому методу анализируется пять критериев – дыхание, цвет кожи, тонус мышц, и частота сердцебиения. Оценка состояния ребенка проводится дважды – сразу после прохождения родовых путей, и спустя пять минут после этого.
Низкие баллы по этой шкале не всегда ставятся из-за гипоксии, однако в большинстве случаев именно дефицит кислорода является причиной сложного состояния новорожденного.
Лечение и профилактика
Лечение в данном случае подразумевает нормализацию кровотока, стабильное снабжение крови кислородом. Врачи составляют план лечения, основываясь на результатах осмотра и проведенных исследований. В отдельных случаях из-за угрозы жизни плода проводится вызов родов с помощью медикаментозных средств.
Гипоксия – это серьезная патология, поэтому назначать лечение имеет право только врач. Какие-либо готовых, универсальных схем лечения не существует. Есть только общие рекомендации для беременных – соблюдение покоя, постельный режим, сон на боку.
Профилактика. От женщины требуется в первую очередь ответственность при подготовке к беременности – предварительное лечение репродуктивных органов, соблюдение правил здорового питания, полный отказ от вредных привычек, физическая активность.
Частые прогулки на свежем воздухе – важная деталь профилактики. Также необходимо побеспокоиться о том, чтобы в доме исправно работала вентиляция, был обеспечен эффективный воздухообмен. Практичным решением будет установка компактной приточной вентиляции с комплектом фильтров – так можно быть уверенным, что в доме всегда будет свежий, чистый воздух.
Контроль состояния. После зачатия необходим регулярный медицинский контроль состояния плода. Отдельное внимание нужно уделить профилактике анемии, так как она является одной из распространенных причин гипоксии. Если была диагностирована гипоксия, необходим правильных выбор метода родов, а также мер по профилактике родовых травм.
Проветриватель OXY как средство профилактики гипоксии плода
Постоянная духота – одна из причин хронической гипоксии. Проблемы с вентиляцией обычно имеют место из-за плохо работающей вытяжки и установки пластиковых окон, которые «герметизируют» помещение. В этом случае «запустить» нормальный воздухообмен поможет приточная вентиляция.
Примером такой вентиляции является проветриватель OXY – компактное устройство, оснащенное вентилятором и комплектом фильтров. Для его установки в наружной стене бурится канал, на который монтируется проветриватель.
Проветриватель OXY – эффективное средство профилактики гипоксии плода. Сразу после установки он обеспечивает круглосуточный приток свежего воздуха при закрытых окнах. С ним будущую маму не будет беспокоить уличный шум, грязь и сквозняки. Благодаря оптимальному содержанию кислорода в атмосфере комнаты, вам будет обеспечен полноценный, здоровый сон и отдых, хорошее самочувствие и настроение.
Плацента и ее роль в развитии беременности
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
С самого начала беременности и вплоть до ее окончания формируется и функционирует система мать-плацента-плод. Важнейшим компонентом этой системы является плацента, которая представляет собой комплексный орган, в формировании которого принимают участие производные трофобласта и эмбриобласта, а также децидуальная ткань. Функция плаценты, в первую очередь, направлена на обеспечение достаточных условий для физиологического течения беременности и нормального развития плода. К этим функциям относятся: дыхательная, питательная, выделительная, защитная, эндокринная. Все метаболические, гормональные, иммунные процессы во время беременности обеспечиваются через сосудистую систему матери и плода. Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Основным структурным компонентом плаценты является ворсинчатое дерево.
При нормальном развитии беременности имеется зависимость между ростом плода, его массой тела и размерами, толщиной, массой плаценты. До 16 недель беременности развитие плаценты опережает темпы роста плода. В случае смерти эмбриона (плода) происходит торможение роста и развития ворсин хориона и прогрессирование инволюционно-дистрофических процессов в плаценте. Достигнув необходимой зрелости в 38-40 недель беременности, в плаценте прекращаются процессы образования новых сосудов и ворсин.
Схема структуры плаценты и маточно плацентарного кровообращения
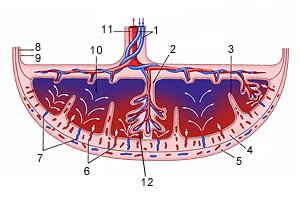
Межворсинчатое пространство с плодовой стороны образовано хориальной пластиной и прикрепленными к ней ворсинами, а с материнской стороны оно ограничено базальной пластиной, децидуальной оболочкой и отходящими от неё перегородками (септами). Большинство ворсин плаценты свободно погружены в межворсинчатое пространство и омываются материнской кровью. Различают также и якорные ворсины, которые фиксируются к базальной децидуальной оболочке и обеспечивают прикрепление плаценты к стенке матки.
Схема циркуляции крови в организме плода
Спиральные артерии, которые являются конечными ветвями маточной и яичниковой артерий, питающих беременную матку, открываются в межворсинчатое пространство 120-150 устьями, обеспечивая постоянный приток материнской крови, богатой кислородом, в межворсинчатое пространство. За счет разницы давления, которое выше в материнском артериальном русле по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой.
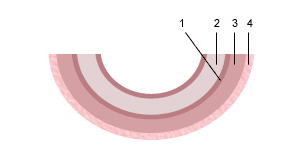
Переход газов крови, питательных веществ, продуктов метаболизма и других субстанций из материнской крови в плодовую и обратно осуществляется в момент контакта ворсин с кровью матери через плацентарный барьер. Он образован наружным эпителиальным слоем ворсины, стромой ворсины и стенкой кровеносного капилляра, расположенного внутри каждой ворсины. По этому капилляру течет кровь плода. Насыщаясь таким образом кислородом, кровь плода из капилляров ворсин собирается в более крупные сосуды, которые в конечном итоге объединяются в вену пуповины, по которой насыщенная кислородом кровь оттекает к плоду. Отдав кислород и питательные вещества в организме плода, кровь, обедненная кислородом и богатая углекислым газом, оттекает от плода по двум артериям пуповины к плаценте, где эти сосуды делятся радиально в соответствии с количеством котиледонов. В результате дальнейшего ветвления сосудов внутри котиледонов кровь плода вновь попадает в капилляры ворсин и вновь насыщается кислородом, и цикл повторяется. За счет перехода через плацентарный барьер газов крови и питательных веществ реализуется дыхательная, питательная и выделительная функция плаценты. При этом в кровоток плода попадает кислород и выводится углекислый газ и другие продукты метаболизма плода. Одновременно в сторону плода осуществляется транспорт белков, липидов, углеводов, микроэлементов, витаминов, ферментов и многого другого.
Схема строения плацентарного барьера
Плацента анатомически и функционально связана с амнионом (водная оболочка), который окружает плод. Амнион представляет собой тонкую мембрану, которая выстилает поверхность плаценты, обращенной к плоду, переходит на пуповину и сливается с кожей плода в области пупочного кольца. Амнион активно участвует в обмене околоплодных вод, в ряде обменных процессов, а также выполняет и защитную функцию.
Плаценту и плод соединяет пуповина, которая представляет собой шнуровидное образование. Пуповина содержит две артерии и одну вену. По двум артериям пуповины течет обедненная кислородом кровь от плода к плаценте. По вене пуповины к плоду течет кровь, обогащенная кислородом. Сосуды пуповины окружены студенистым веществом, которое получило название «вартонов студень». Эта субстанция обеспечивает упругость пуповины, защищает сосуды и обеспечивает питание сосудистой стенки. Пуповина может прикрепляться (чаще всего) в центре плаценты и реже сбоку пуповины или к оболочкам. Длина пуповины при доношенной беременности в среднем составляет около 50 см.
Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки после рождения ребенка.
УЗИ сканер HS70
Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Дыхательная поддержка у новорожденных. Новые технологии
Доктор медицинских наук, профессор, руководитель «Центра коррекции развития детей раннего возраста» Московского НИИ педиатрии и детской хирургии
Основу жизнеобеспечения новорожденного и его адаптации к постнальному состоянию является современное и достаточное функционирование системы газообмена в самом широком смысле слова – это и адекватное дыхание, легочный газообмен, гемоциркуляция, полноценное тканевое дыхание. Вся система должна включиться практически одномоментно в течение первой минуты после рождения ребенка. В этот период происходит первый вдох, вытеснение фетальной жидкости из дыхательных путей, формирование альвеол и их «расправление» за счет синтеза сурфактанта, дыхательный газообмен. Одномоментно сердце также изменяет свое функционирование и функционально превращается из трехкамерного (плод преимущественно получает смешанную частично артериализированную кровь) в четырехкамерное и формируется полноценный кровоток через легкие.
Все это способствует тому, что кровь, насыщенная кислородом, разносится ко всем тканям, ребенок становится розовым, клетки получают питание, малыш начинает свою самостоятельную жизнь!
Именно в связи с тем, что начало «работы» органов дыхания впрямую связано с родовым актом, отделением плода от матери, любое неблагоприятное воздействие, которое переживает плод прежде всего нарушает адаптацию именно дыхательной системы. Чаще всего процесс этот обратим, но весь этот период существование ребенка будет зависеть от достаточности дыхательной поддержки, которое оказывают малышу врачи-неонатологи.
Одним из основных методов дыхательной поддержки является искусственная вентиляция легких. Этот метод основан на активном нагнетании кислорода в легкое под давлением и создание условий для пассивного выдоха, что и определяет достаточный газообмен при создании достаточного давления на вдохе и выдохе, концентрации кислорода и его потока. Методики искусственной вентиляции могут быть различными и определяются опытом, умением, знанием врача и возможностью аппаратуры.
Основным принципом ИВЛ является правильная установка дыхательной трубки – это касается ее размеров, длины, частоты санаций и т.д. Немаловажное значение имеет материал из которого делаются трубки – они должны быть рентгеноконтрастны, пластичны, оказывать минимальное давление на ткани. Этим вопросам не раз посвящались целые лекции. Метод ИВЛ подразумевает, что ребенок получает кислород пассивно, за счет давления определяемого аппаратом.
Высокие концентрации кислорода, которые требуются ребенку для достаточного газообмена, высокое давление на вдохе – все это оказывает серьезное повреждающее действие на ткань легкого, приводя в конечном итоге к хроническому воспалению и развитию фиброза. Поэтому всегда желательно как можно быстрее перевести ребенка на самостоятельное дыхание. Естественно, что при этом ребенок сразу не может дышать воздухом – этой концентрации кислорода длительно оказывается недостаточно для полноценного тканевого дыхания. Таким образом, требуются приспособления, в которых можно создать достаточную концентрацию кислорода, но при возможности активного дыхания.
Первоначально, это были почти самодельные так называемые «кислородные маски», которые представляли собой кислородные трубки с вставленными в них маленькими самодельными масочками.
Старались приблизить эту систему как можно ближе к носику ребенка. Примерная концентрация кислорода, которую можно было создать даже при 100% кислорода в общей системе, не превышала 20-30%. Соответственно, сразу же после ИВЛ, где использовались концентрации кислорода не менее 60%, такого уровня кислорода было недостаточно для газообмена больных младенцев, и у детей быстро нарастала гипоксия и декомпенсация, что повторно требовало проведения ИВЛ и резко ухудшало клиническое состояние малыша.
Таким образом, использование кислородных шлангов можно только в том случае, когда истинная потребность в дополнительном кислороде очень небольшая. Обычно это бывает в период выздоровления, только после больших нагрузок.
В настоящее время наиболее часто используются «кислородные палатки». Эти приспособления имеют ряд больших преимуществ перед всеми остальными технологиями, но и недостатки, которые и определили необходимость в разработки новых технологий.
Прежде всего, принципиально в кислородной палатке можно создать концентрацию кислорода почти 60%, т.е. необходимую ребенку. Однако, для этого, должны быть закрыты все отверстия «палатки» так, чтобы минимально происходила утечка кислорода и смешивание с воздухом. Это приводит к тому что основное преимущество палатки – ребенка хорошо видно и он может легко двигать головкой, нивелируется, так как в обычной практике «палатку» закрывают пеленкой, что ухудшает и видимость и возможность движений.
Кроме того, используя «палатку», ребенка невозможно взять на руки, покормить, провести исследования и манипуляции. При всех этих ситуациях медицинский работник или ухаживающий персонал вынуждены нарушать целостность «кислородной системы», что снижает концентрацию кислорода. Таким образом, в момент наибольших нагрузок на ребенка необходимая для него концентрация кислорода не увеличивается, а наоборот уменьшается, что может привести к повторным эпизодам гипоксии и декомпенсации.
Если признать, что при уходе за больным новорожденным, залогом благоприятного исхода, является основополагающее положение о том – что это прежде всего ребенок, которому больно и страшно, что его необходимо утешать, брать на руки и выказывать свою любовь, то и приспособления для дотации кислорода у выздоравливающего ребенка должны позволять сделать все это.
К таким приспособлениям относятся «кислородные маски» и «кислородные усы».
Кислородные маски – это приспособления, в которых можно создать концентацию кислорода на вдохе до 80%. Главным при этом является правильное положение маски. Маска должна соответствовать по размеру. При одевании маски необходимо пользоваться правилами, которые применяются при проведении ИВЛ маской Амбу.
Другими словами маска должна плотно прилегать к щекам, проходя по нижнему краю подбородка, спинке носа и не давить на глаза.
Существующие проблемы при использовании маски:
Затруднение кормления. Если ребенок получает «зондовое питание», то его наличие уменьшает степень прилегания маски к щеке. Однако, надо отметить, что потеря кислорода при этом минимальна, не более 5% от заданной концентрации.
Отмечается определенное давление на кожу и подлежащие ткани и от маски и от удерживающих резинок, что может вызвать ссадины и мацерации, особенно при длительном стоянии. Кожу лучше перед этим смазывать кремом или маслом, что улучшает защитные свойства и уменьшает трение.
Маска «мешает» ребенку. По мере улучшения состояния малыша, он начинает беспокоиться в «кислородной маске», плачет, у него могут на этом фоне развится сосудистые спазмы и вторичная гипоксемия, даже при высоком уровне кислорода. Кроме того, двигаясь ребенок «сдвигает» маску, что требует более тугого ее прижатия. А это в свою очередь еще в большей мере может повредить кожу.
Таким образом, применение кислородной маски наиболее целесообразно сразу после экстубации ребенка и переводе его на самостоятельное дыхание. При улучшении состояния целесообразно использовать другие приспособления.
Кислородные маски, также, незаменимы при проведении ингаляционного лечения.
Ингаляционный метод введения лекарств является высоэффективной методикой, которая позволяет создать высокую терапевтическую концентрацию прямо в пораженном органе.
Как указывалось выше, высокие концентрации кислорода, которые являются необходимыми для создания достаточного газообмена могут изменять структуру легочной ткани, в частности мелких и средних бронхов (эффект «обжигания кислородом»). При этом возникает отек, гиперпродукция слизи, которые «закупоривают» просвет и затрудняют газообмен. Очень быстро к асептическому воспалению присоединяется бактериальное и состояние ребенка значительно ухудшается. В этом случае целесообразно вводить антибиотики, бронхолитики, муколитики, гормоны непосредственно в легкое.
При этом принципиально важно, чтобы лекарственные средства не оседали в трахее и крупных бронхах, а достигали самых мелких бронхеол. Это достигается высокой дисперсностью препарата. Для дисперсии используются специальные приспособления – небулайзеры.
Фирма разработала специальные неонатальные небулайзеры, где с одной стороны создается высокая дисперсия, с другой стороны можно использовать очень малые объемы, необходимые для новорожденных.
При использовании небулайзера необходимо применение маски с плотным прилеганием, для того, чтобы избежать потери лекарственного средства. Препарат в нужном количестве наливается в колбу небулайзера, доводится физраствором до необходимого объема (минимальный объем – 1 мл) и подключается к источнику кислорода. Ребенок активно вдыхает препарат. Длительность сеанса составляет примерно 5-10 минут. Состояние ребенка при этом не меняется, так как он продолжает получать дополнительный кислород. Учитывая, что небулайзер сделан из прозрачного материала, то медицинский работник легко видит, что идет ингаляция – «туманное облако». Кроме того, после того, как препарат полностью израсходован возникает характерный звук, обозначающий конец ингаляции.
После этого, целесообразно заменить небулайзер на «кислородный мешок» и в течение нескольких минут провести усиленную кислородотерапию.
«Кислородные усы» в настоящее время на Западе получили широкое распространение и все больше заменяют «кислородные палатки». «Усы» позволяют с одной стороны создавать достаточную свободу общения с ребенком – его можно кормить, брать на руки, проводить любые исследования и манипуляции и даже немного гулять, так как длина кислородных шлангов может достигать 15 метров! При этом при увеличении нагрузки можно увеличивать концентрацию кислорода.
Однако, при использовании «усов» необходимо знать некоторые условия, которые делают их применение удобным как для малыша, так и для ухаживающих.
Прежде всего, чем раньше ребенок переводится на «усы» тем легче он привыкает к ним, по аналогии с зондом. В большинстве случаев, дети, которые получают зондовое питание, так привыкают к его наличию, что практически не реагируют на него. Чем позже ребенок переводится на «усы» тем труднее ему привыкнуть к раздражающему действию потока кислорода.
Поток кислорода не должен превышать 1- 1,5 л/мин, так как при более сильном потоке отмечается раздражение. Сами усы должны удобно располагаться в ноздре ребенка, но не «утыкаться» в боковые поверхности. При концентрации кислорода более 60% возникает сухость слизистой носовых ходов, что требует промывания их (физраствором или раствором «Салина»). Категорически нельзя использовать масло, так как это может вызвать ожог слизистой!
Наиболее сложно осуществить крепление «усов». Удобно закрепить их на затылке, однако, при этом ребенок не может лежать. Закрепление «усов» по подбородком, также, затруднено, так как у маленьких, недоношенных детей, ушные раковины имеют достаточно мягкий хрящевой остов, который не удерживает крепление.
Однако, если ребенок находится в вертикальном положении, в периоде обучения родителей к уходу за ним, использование «усов» является практически незаменимым.
Учитывая, что на Западе, кислородозависимые дети выписываются домой достаточно рано, то наличие таких приспособлений дома, позволяет осуществлять за ними весь необходимый уход, а также постепенно осуществлять переход на обычное дыхание воздухом.
Все вышеперечисленные средства только приходят на наш рынок, хотя уже длительное время используются за рубежом с большим успехом. Для того, чтобы они вошли в нашу жизнь и заняли свое место в комплексе лечения больных новорожденных детей, необходимо четкое понимание в каких случаях они наиболее эффективны, какие есть особенности их применения, возможные побочные явления и как их можно наиболее рационально избежать.