Чем грозит перелом второго шейного позвонка
Перелом шейного отдела позвоночника: лечение и симптомы
Краниовертебральный переход – это граница между основанием черепа и верхнешейным отделом позвоночника, представленным первым (С1, atlas, атлант) и вторым (С2, axis, аксис) шейными позвонками, которые представляют в функциональном плане представляют собой единую систему, участвуя в образовании черепно-позвоночного сочленения.
Переломы верхнего шейного отдела (С1-С2 позвонков) позвоночника
Первый шейный позвонок может повреждаться изолированно или вместе со вторым позвонком. Наиболее распространенный тип травмы в этом месте – разрыв кольца атланта в различных его звеньях, наиболее тяжелый – атланто-окципитальная дислокация, т.е. смещение черепа относительно первого шейного позвонка, когда травмируется область перехода головного мозга в спинной. Повреждения атланта подразделяются на растрескивающиеся переломы (перелом Джефферсона), переломы дуг, боковых масс и поперечных отростков. Наиболее частой причиной переломов С1 являются удары головой о твердую поверхность, удары по голове и затылку, падения с высоты, резком наклоне головы.
Аномалии развития краниовертебральной области
К аномалиям развития краниовертебрального перехода относятся врожденные повреждения основания черепа и верхнешейного отдела позвоночника, вследствие которых возникает сужение костных пространств, в которых находятся нижние отделы ствола головного мозга и шейный отдел спинного мозга. В результате возникает компрессия этих отделов центральной нервной системы, вызывающая мозжечковые и спинномозговые расстройства, а также поражения черепно-мозговых нервов. Симптоматик этих расстройств может появляться и исчезать.
Среди аномалий развития краниовертебрального перехода можно выделить сращение первого шейного позвонка с основанием черепа в области большого затылочного отверстия, платибазию (уплощение основания черепа), атланто-аксиальную дислокацию (смещение С1 по отношению к С2), аномалию Клиппеля-Фейля (сращение шейных позвонков), базилярную импрессию (смещение зубовидного отростка аксиса вверх к большому затылочному отверстию).
У людей с краниовертебральными аномалиями часто встречается сирингомиелия (образование полостей в спинном мозге), аномалия Арнольда-Киари (опущение миндалин мозжечка в позвоночный канал), при синдроме Моркио (мукополисахаридоз IV типа) гипоплазия зубовидного отростка аксиса может привести к подвывиху в атланто-аксиальном сочленении.
Опухоли краниовертебрального перехода
К опухолям краниовертебрального перехода относятся новообразования, расположенные выше и ниже большого затылочного отверстия, т.е. одновременно в задней черепной ямке и в верхнешейном отделе позвоночного канала. По отношению к ним нередко используется термин «краниоспинальная опухоль». По своим гистологическим характеристикам опухоли в этой области могут быть самыми разными, однако чаще всего встречаются менингиома, меланома, хордома, нейрофиброма, хондрома.
Клиническая картина и степень выраженности неврологической симптоматики при опухолях краниовертебрального перехода зависит от топографической близости к тем или иным структурам головного и спинного мозга, проводящим путям, а также характером новообразования. Могут возникать чувство инородного тела в гортани, бульбарный синдром (осиплость и гнусавость голоса, поперхивание при глотании, снижение небных и глоточных рефлексов, парезы и параличи), разнообразная общемозговая симптоматика (головная боль, головокружение, тошнота, рвота).
Транслигаментозные вывихи атланта
Такие повреждения возникают вследствие несостоятельности поперечной связки, вследствие чего первый шейный позвонок смещается кпереди. При таких вывихах и подвывихах очень часто случаются рецидивы из-за горизонтального расположения суставных фасеток. Причинами транслигаментозных вывихов могут быть акушерские пособия в родах, насильственной сгибание головы, падения на голову и удары по ней.
При переломах атланта в нашем отделении применяется вытяжение путем жесткой наружной фиксации или с помощью гало-аппарата. При сочетанных переломах С1-С2 в мы используем хирургические методы стабилизации: передняя фиксация С2, операция по Магерлу.
Свежие транслигаментозные вывихи мы лечим путем одномоментного вправления с последующим наложением гипсовой повязки или ортопедического воротника (шина Шанца). При наличии неврологической симптоматики производится вытяжение в течение 2-4 недель. При наличии спинномозговых расстройств мы рекомендуем нашим пациентам хирургическое вмешательство – антланто-аксиальный спондилодез.
Для хирургического лечения опухолей краниовертебрального перехода специалистами нашего отделения используются как задний, так и передний доступ (через ротовую полость). Передний оперативный доступ мы обычно используем для удаления экстродурально расположенных опухолей, задний доступ – интрадуральных.

прием ведет Некрасов Михаил Алексеевич, к.м.н., врач высшей категории
По будням с 10:00 до 18:00 без обеда On-line запись
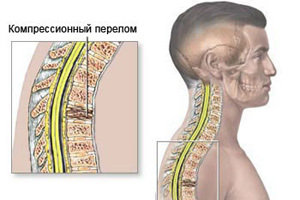
Компрессионный перелом шейных позвонков
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Рассказывает специалист ЦМРТ
Дата публикации: 14 Сентября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержимое статьи
Причины компрессионного перелома шейных позвонков
Повреждением часто становится последствием:
Симптомы компрессионного перелома шейных позвонков
Симптомы зависят от причины повреждения и от того, в каком позвонке произошло нарушение иннервации:
Чаще всего диагностируются компрессионные переломы 4, 5 и 6 шейного позвонка, вследствие чего может быть нарушено глотание, речь, подвижность и чувствительность плеч и рук.
Стадии развития компрессионного перелома шейных позвонков
Могут развиваться остро (вследствие травмы) или повреждаться постепенно (например, при остеопорозе). Во втором случае высота пораженного позвонка уменьшается постепенно. По степени снижения высоты позвонка классифицируется как:
1 степень — уменьшение высоты на 1/3 от нормальной или меньше;
2 степень — уменьшение высоты на 1/2 от нормы;
При отсутствии своевременного и правильного лечения степень тяжести травмы может нарастать.
Как диагностировать
При диагностике этого состояния необходимо дифференцировать его от других травм и заболеваний, которые сопровождаются подобными симптомами.
В ходе обследования проводится:
В раннем и промежуточном периоде после травмы (через 3 дня и больше) наиболее информативным методом диагностики становится МРТ.
Магнитно-резонансная томография позволяет оценить все особенности повреждения, определить точное местоположение перелома, вовлеченность мягких тканей, степень поражения спинного мозга и другие детали.
МРТ с функциональными пробами – один из наиболее информативных методов, который помогает выявить не только структурные, но и функциональные нарушения в позвоночнике. Исследование можно пройти в клиниках ЦМРТ.
К какому врачу обратиться
После наступления травмы следует обратиться к травматологу, который проводит первичный осмотр и определяет дальнейшее направление диагностики. В обследовании, а затем и в назначении лечения могут участвовать специалисты другого профиля: неврологи, ортопеды, хирурги, физиотерапевты, реабилитологи и пр.
Компрессионный перелом позвоночника
На переломы позвоночника приходится около 2–2,5 % травм. Среди них наиболее распространены компрессионные переломы, являющиеся серьезным испытанием для организма и психики человека. Они могут возникать в связи с самыми разнообразными причинами, но всегда требуют немедленного лечения консервативным, а в тяжелых случаях и хирургическим путем.
Что такое компрессионный перелом?
Позвоночник образован 33 позвонками, каждый из которых имеет тело и 2 дуги с отростками разной величины. Отростки дуг соседних позвонков соединяются между собой, образуя межпозвоночные суставы, а между поверхностями тел позвонков для предупреждения их трения, смягчения ударов при ходьбе и других нагрузках находятся межпозвоночные диски.
Позвоночник здорового человека способен выдержат нагрузку до 400 кг.
При сильной компрессии наблюдается сжатие одного или целой группы позвонков, в результате чего их форма изменяется, и могут возникать трещины или даже отделение костных фрагментов. Поэтому компрессионным переломом называют травму спины, при которой происходит сплющивание, т. е. уменьшение высоты одного или нескольких позвонков под действием перпендикулярно направленной нагрузки на позвоночник. В большинстве случаев они наблюдаются в грудном и поясничном отделе. Компрессионные переломы шейных позвонков практически не встречаются.
Причины возникновения компрессионных переломов
Чаще всего компрессионные переломы становятся уделом людей пожилого возраста. Это обусловлено тем, что они нередко страдают остеопорозом, т. е. заболеванием костной ткани, провоцирующим снижение плотности и истончение костей. В результате кости, и позвонки в частности, становятся хрупкими и легко ломаются даже под действием незначительных по силе травмирующих факторов. Иногда больному с запущенным остеопорозом достаточно совершить неосторожное движение, согнуться или даже кашлянуть, чтобы возник компрессионный перелом позвоночника.
Но и у молодых людей и даже детей без патологий костей диагностируются компрессионные переломы позвоночника. В большинстве случаев они становятся следствием мощного внешнего механического воздействия на спину, сила которого превосходит физиологический потенциал прочности костной ткани.
Среди основных причин, приводящих к нарушению целостности позвонков, находятся:
Среди пожилых людей женщины значительно чаще болеют остеопорозом, чем мужчины. Поэтому и компрессионные переломы у них наблюдаются значительно чаще. В то же время среди молодых людей с переломами позвоночника чаще сталкиваются мужчины.
Компрессионный перелом может возникать в любом из 33-х образующих позвоночник позвонков. Но чаще наблюдаются травмы поясничного и грудного отделов. Поэтому в подавляющем большинстве случаев диагностируются переломы 11 и 12 грудных позвонков, а также 1 поясничного позвонка.
Компрессионные переломы различаются по степени компрессии позвонков, их видоизменению и наличию осложнений.
По степени сдавливания тел позвонков выделяют 3 вида компрессионных переломов позвоночника:
В зависимости от тяжести и направления приложенной к позвоночнику нагрузки, а также его исходной прочности позвонки могут деформироваться по-разному. Поэтому различают:
Таким образом, различают неосложненные и осложненные переломы. В первом случае больных беспокоят только болевые ощущения в области пораженного позвонка, иногда иррадиирущие в конечности или грудь. Во втором случае происходит повреждение нервных корешков, что приводит к появлению неврологических симптомов и их постепенному нарастанию.
Основная опасность компрессионных переломов заключается в том, что в первые сутки после получения травмы иногда человек может самостоятельно передвигаться, не придавая серьезности болевым ощущениям в области спины. Но через несколько часов или даже дней может наступить частичный или полный паралич.
Компрессионные переломы позвоночника, возникающие на фоне остеопороза, часто протекают бессимптомно или с минимальными нарушениями состояния.
При отсутствии своевременно оказанной медицинской помощи неосложненный компрессионный перелом может переходить в осложненный. Это потребует более сложного и длительного лечения.
Симптомы
Для компрессионных переломов характерны:
Если компрессионный перелом спровоцирован ударом о что-либо, на коже спины в месте проекции пораженного позвонка могут присутствовать ссадины, синяки или как минимум покраснение кожи.
При осложненных переломах затрагиваются нервные корешки, проходящие в непосредственной близости от позвоночного столба. В таких случаях может наблюдаться:
Характерным признаком наличия перелома позвоночника является резкое усиление боли в месте повреждения при аккуратном надавливании на голову.
Характер симптомов так же сильно зависит от локализации перелома. Так, при поражении позвонков грудного отдела возможно:
В то же время травмы поясничного отдела часто сопровождаются:
Травмы шейного отдела провоцируют:
Диагностика
Пациенты с болями в спине должны быть осмотрены травматологом или вертебрологом. На основании осмотра, анамнеза и результатов проведенных тестов врач может предположить наличие перелома. Для подтверждения диагноза, а также уточнения вида и степени перелома больным назначаются:
Для оценки степени сохранности спинного мозга при компрессионных переломах может назначаться миелография. Пожилым людям проводится денситометрия, дающая оценку плотности костной ткани. Благодаря этому можно диагностировать остеохондроз или отбросить этот фактор, как причину наступления компрессионного перелома позвоночника.
Лечение компрессионных переломов позвоночника
Больные с такими травмами становятся пациентами травматологов, вертебрологов или даже нейрохирургов. Именно эти специалисты с самого первого дня должны курировать лечение компрессионного перелома и подбирать оптимальную тактику лечения. Для каждого пациента она выбирается строго индивидуально.
Подбор лечения осуществляется с учетом многих факторов, среди которых:
В результате врач разрабатывает наиболее эффективную стратегию лечения. Она может заключаться в применении консервативных методов или немедленном проведении хирургического вмешательства, но всегда направлена на устранение болевого синдрома, стимулировании регенерационных процессов, устранение компрессии нервных корешков и восстановление тонуса мышц спины.
Консервативное
При легких неосложненных компрессионных переломах 1-й степени лечение возможно без операции. В таких случаях проводят скелетное вытяжение для восстановления нормального положения позвонков и фиксируют тело для консолидации кости с помощью гипсовой повязки, специального бандажа или ортопедического корсета. Они способствуют уменьшению нагрузки на позвоночник, снижают риск развития осложнений и формируют подходящие условия для благоприятного восстановления.
Пациентам назначают на несколько недель постельный режим. В некоторых случаях при слабой интенсивности восстановительных процессов его приходится придерживаться несколько месяцев. В течение этого времени периодически проводят аппаратное вытяжение позвоночника.
Матрас заменяют на жесткий щит. Именно на нем приходится проводить практически все время, лежа на спине.
Традиционно вставать и самостоятельно передвигаться можно через 2 месяца, а сидеть не ранее чем через 4 месяца.
Также больным назначаются:
Медикаментозная терапия
Применение лекарственных средств является обязательным компонентом терапии, даже если планируется проведение операции и после нее. Пациентам с компрессионными переломами позвоночника назначаются:
Комплекс лекарственных средств, а также метод их введения каждому пациенту подбирается индивидуально врачом. В течение пребывания в стационаре необходимые лекарства могут вводиться внутривенно и внутримышечно.
Пациентам даже в первое время после получения травмы показаны регулярные занятия ЛФК, поскольку мышцы неизбежно будут ослабевать из-за вынужденного сохранения постельного режима и иммобилизации позвоночника. Изначально они выполняются из положения лежа и заключаются в выполнении несложных дыхательных упражнений и проработке суставов. Это позволяет избежать мышечной атрофии, развития застойных явлений в легких и нарушения трофики тканей, вызванных нарушением кровообращения.
Постепенно сложность занятий увеличивается. По мере восстановления больного добавляются более активные упражнения. Они позволяют проработать мышцы спины. Это укрепит их и снизит нагрузку на позвоночник.
Физиотерапевтические процедуры
Сеансы физиотерапии показаны примерно через 45 дней после получения травмы. Наиболее эффективными считаются:
Обычно курс физиотерапевтического лечения включает 10–12 процедур, длительность каждой из которых составляет 10–15 минут.
Массаж
Первые сеансы массажа могут проводиться не ранее, чем через 2 месяца после начала реабилитации. При этом важно найти квалифицированного специалиста, действия которого будут способствовать восстановления позвоночника, а не провоцировать разрушение уже достигнутых результатов.
Операция при компрессионном переломе позвоночника
Далеко не всегда состояние пациента и характер травмы позволяют проводить лечение безоперационным путем. Хирургическое вмешательство показано при:
Современная хирургия и нейрохирургия в частности шагнули далеко вперед. Сегодня оперативное лечение компрессионных переломов позвоночника возможно предельно щадящими способами через точечный прокол мягких тканей, даже не требующий наложения швов. К числу таковых относятся вертебропластика и кифопластика. Эти микрохирургические вмешательства практически лишены интра- и послеоперационных рисков, обладают высокой эффективностью и обеспечивают быстрое восстановление.
В более осложненных ситуациях, когда кифопластика или вертебропластика не могут быть применены, пациентам назначается хирургическая фиксация позвонков специальными пластинами, сетками, ламинарными контракторами или проводится транспедикулярная фиксация.
Наиболее сложной и травматичной является полная замена сломанного позвонка искусственным имплантатом или аутотрансплантатом. В подобных ситуациях провести все необходимые манипуляции возможно только в ходе ламинэктомии.
Но операция – только первый этап лечения компрессионного перелома позвоночника. После нее пациент нуждается в получении полноценной консервативной терапии и реабилитации.
Вертебропластика
Вертебропластика – современная щадящая микрохирургическая операция, принадлежащая к числу чрескожных процедур. Она подразумевает повышение прочности сломанного позвонка за счет введения в него специального полимерного состава, называемого костным цементом. Поскольку костная ткань позвонков губчатая, заполнение ее пустот полимером позволяет добиться надежной консолидации костных фрагментов и предотвратить компрессионные переломы данного позвонка в дальнейшем.
Костный цемент является специально разработанным для данных целей материалом, в основе которого лежит полиметилметакрилат. Он отличается высокой безопасностью и биосовместимостью при высокой вязкости и прочности.
Для его введения используется специальная пункционная игла, которую вводят в поврежденный позвонок под рентген-контролем. Как правило, для этой цели используют аппарат КТ или ЭОП.
Костный цемент готовят только после установки канюли в нужное положение, так как он очень быстро затвердевает. В руки нейрохирурга он попадает в виде двух отдельных составляющих: жидкого мономера и порошкообразного полимера. В момент их соединения происходит реакция химического превращения, сопровождающаяся активным выделением тепловой энергии. В результате образуется кремообразная масса, которая хорошо растекается по всем полостям тела позвонка и за 8–10 минут затвердевает. В результате формируется высокопрочный конгломерат, не подверженный компрессионным переломам в дальнейшем.
В состав костного цемента специально включаются антибактериальные и рентген-контрастные вещества. Первые необходимы для устранения риска развития инфекционно-воспалительных осложнений после операции, а вторые для оценки качества заполнения тела позвонка костным цементом.
Вертебропластика – операция с доказанной высокой эффективностью. После нее у 85% больных улучшение состояния наблюдается практически мгновенно, а у оставшихся 15% — спустя некоторое время. При этом общая длительность вертебропластики не превышает 40 минут, она не требует общего наркоза, что исключает связанные с ним риски, и позволяет избежать длительной госпитализации.
Но восстановление целостности позвоночника с помощью этой методики невозможно при:
После вертебропластики остается только крохотная рана от иглы, которая не требует наложения швов. Поэтому после операции не остается рубцов, а рану закрывают стерильным пластырем.
Кифопластика
При компрессионных переломах чаще прибегают к помощи кифопластики, которую можно назвать более совершенной версией вертебропластики. Это обусловлено тем, что она способна не только восстановить целостность позвонка и укрепить его, но и вернуть нормальные размеры. Поэтому кифопластика проводится при компрессионных переломах с уменьшением высоты позвонка более чем на 70%.
Это становится возможным благодаря предварительному введению в тело позвонка специального баллона. В него нагнетают физиологический раствор, в котором растворено рентген-контрастное вещество. Это позволяет отслеживать с помощью рентген-аппарата характер восстановления размеров и положения травмированного позвонка и при необходимости корректировать его.
После того, как анатомически нормальное положение позвонка будет восстановлено, баллон удаляют, тут же готовят костный цемент и немедленно заполняют им образовавшееся пространство. По истечении 10 минут он затвердевает, после чего канюлю удаляют, а рану закрывают стерильной повязкой.
Кифопластика в отличие от вертебропластики имеет минимальный риск распространения костного цемента за пределы прооперированного позвонка, а также позволяет одномоментно устранять кифотическую деформацию позвоночника.
Транспедикулярная фиксация
При нестабильных переломах микрохирургические вмешательства не показаны. В таких ситуациях зафиксировать позвонки в нужных положениях возможно посредством транспедикулярной фиксации. Эта методика хирургического вмешательства применяется со средины прошлого века и хорошо изучена.
Операция подразумевает выполнение разреза мягких тканей и оголение остистых отростков и дуг позвонков. Каждый позвонок имеет особую точку, в которой пересекаются поперечный и суставный отростки. В ней выполняется отверстие специальным зондом, в которое вкручиваются титановые винты необходимого типа и размера.
Титан – прочный металл, обладающий высокой прочностью. Поэтому устанавливаемые в позвоночник винты надежно фиксируют костные структуры и исключают риск их деформации. На поверхности винтов есть колпаки, которые исключают риск их перекоса и развития нежелательных последствий.
После того как все винты будут установлены в нужные точки, в них вводятся пружинистые штанги. В результате этого нагрузка на конструкцию распределяется равномерно.
При выполнении транспедикулярной фиксации опытным нейрохирургом риск повреждения нервных волокон и кровеносных сосудов минимален. Но эта операция не рекомендована при тяжелых сопутствующих заболеваниях или беременности.
Ламинэктомия
При тяжелых переломах, требующих удаления костных осколков, показано проведение ламинэктомии. Эта операция самая травматичная для организма и подразумевает выполнение крупного разреза. Но она дает хороший доступ хирургу к травмированному позвонку, что облегчает ему работу и позволяет удалить острые отломки.
В ходе ламинэктомии удалению могут подвергаться как остистые отростки, дужки позвонка, так и его тело. Это позволяет устранить компрессию нервных волокон и устранить угрожающие спинному мозгу костные фрагменты или неподлежащие восстановлению другими методами позвонки. При ламинэктомии могут удаляться также и межпозвоночные диски, а в образовавшееся пространство вводят имплантат подходящего вида. Это могут быть костные трансплантаты, сформированные из собственных костей пациента, и имплантаты, изготовленные из искусственных инертных материалов.
Таким образом, в ходе операции увеличивается высота позвонка за счет раскрытия его дуг и устранения костных фрагментов. Но она подразумевает длительной и порой сложный восстановительный период.
Реабилитация
Даже достижение полной консолидации костей не является поводом для прекращения проведения реабилитационных мероприятий. В общей сложности она может занимать 6 месяцев и более, вплоть до нескольких лет. При этом не всегда возможно полное выздоровление, но на полноту восстановления напрямую влияет, насколько точно пациент выполняет врачебные рекомендации.
В первые 2 месяца показано соблюдение постельного режима, причем больной должен быть обеспечен жестким ортопедическим матрасом, а также ношение корсета. При тяжелых компрессионных переломах реабилитацию проводят в специализированных центрах.
Пациентам рекомендуется максимально обогатить рацион продуктами, содержащими кальций, фосфор, витамины группы В, цинк и магний. Достаточное количество этих микроэлементов в организме будет благоприятствовать укреплению костей и быстрой регенерации тканей. Поэтому в меню вводят:
В то же время следует отказаться от продуктов и блюд, препятствующих всасыванию кальция, в частности жирной пищи, алкоголя, полуфабрикатов, крепкого чая и кофе. Стоит также ограничить потребление дрожжевой выпечки, поскольку пациенты вынуждены вести малоподвижный образ жизни, что требует меньшего количества калорий для поддержания нормальной жизнедеятельности.
Соблюдать правила питания важно. Это позволит не только оптимизировать регенерационные процессы, но и избежать связанных с малоподвижным образом жизни нарушений пищеварения, болей в желудке и запоров.
В рамках реабилитации также показаны:
После окончания основного этапа реабилитации пациентам рекомендуется санаторно-курортное лечение, в рамках которого будет проводиться гидротерапия, парафиновые, озокеритовые или грязевые обертывания и другие процедуры.
Возможные осложнения
При получении травмы спины или просто резко возникшей боли необходимо сразу же обращаться к врачу, особенно пожилым людям и тем, кто по долгу службы вынужден регулярно поднимать тяжелые предметы. Только своевременно начатое, грамотно подобранное лечение компрессионного перелома способно минимизировать риски развития осложнений и последующей инвалидизации человека.
Поскольку между телами позвонков и их дугами проходит спинной мозг, его повреждение – самое опасное осложнение компрессионного перелома. Именно он отвечает за способность человека полноценно двигаться.
При компрессионных переломах, особенно сочетающихся с отделением осколков возможно ущемление нервных корешков спинного мозга, питающих его кровеносных сосудов, а также его самого. В более тяжелых случаях возможна контузия или даже разрыв спинного мозга, что приведет к необратимому параличу.
Если вовремя не начать лечение травма может спровоцировать вторичные дегенеративные и неврологические нарушения:
Они склонны постепенно прогрессировать и также приводить к параличам. Поэтому лучше не медлить и сразу же обращаться к травматологу или вертебрологу.
Прогнозы
При переломах 1 степени при своевременном правильно подобранном лечении и строгом соблюдении всех врачебных рекомендаций прогноз благоприятный, особенно если травма случилась у молодого человека. В таких ситуациях трудоспособность восстанавливается полностью и в дальнейшем риск появления межпозвоночных грыж находится в рамках средних показателей.
При компрессионных переломах 2 и 3 степени не исключено появление болей в будущем, существенно возрастает риск развития остеохондроза, радикулита, протрузий и грыж межпозвоночных дисков.
Таким образом, компрессионные переломы позвоночника являются достаточно распространенным явлением, особенно у людей пожилого возраста, и в то же время опасной травмой, способной привести к инвалидизации или даже смерти. Лечение, начатое с первых дней, позволяет избежать столь печальных последствий и вернуть человека к нормальной жизни. Поэтому при наличии показаний к операции не стоит бояться и отказываться, ведь современные микрохирургические методы отличаются высокой эффективностью и безопасностью.