Чем вреден хеликобактер пилори
Хеликобактер пилори
Хеликобактер пилори – это бактерия, которая находится в желудке, и для своего роста требует присутствия кислорода в атмосфере или питательной среде. Название происходит от выделенного рода схожих бактерий Helicobacter, а слово pylōri в названии является формой родительного падежа от «pylōrus» (привратник желудка, циркулярный жом, перекрывающий проход из желудка в двенадцатиперстную кишку), которое, в свою очередь, происходит от др.-греч. πυλωρός, означающего буквально «привратник».
История
Впервые об этих микроорганизмах упоминается еще в 1875 году в Германии. Затем в Польше, Италии и России ученые независимо друг от друга пытались работать и исследовать этот новый тип микроорганизма, живущий в слизистой желудка.
Хеликобактер был выявлен, выделен и культивирован в начале 1980-х годов двумя австралийскими учеными – Робином Уорреном, который затем провёл дальнейшие исследования её вместе с Барри Маршаллом.
Чем опасен для человека хеликобактер пилори?
В многочисленных работах было показано, что хеликобактер присутствует у пациентов с хроническим гастритом и язвенной болезнью желудка – заболевания, которые ранее не считались инфекционного происхождения. Он также связан с развитием язв двенадцатиперстной кишки и раком желудка.
Вреден или полезен хеликобактер пилори?
Однако, у более чем 80% из носителей хеликобактер ( Helicobacter pylori) не вызывает симптомы болезней. Это родило предположение, что бактерия может играть важную роль в естественной экологии желудка. Некоторые специалисты считают, что его присутствие в организме необходимость для полноценного функционирования нашего организма. И только в момент снижения нашего иммунитета происходит активация хеликобактера, как патогенного микроорганизма. Включаются механизмы, которые приводят к болезням желудка. Неспроста ранее считалось, что язва желудка и гастрит обостряются сезонно – в осенне-весенний период. Осенью люди часто простывают, весной – часто развивается нехватка витаминов. Вот вам и сезонное снижение иммунитета, которое и приводило к «обострениям» заболеваний желудка.
Распространенность
Хеликобактер пилори является наиболее распространенной бактериальной инфекцией во всем мире, при этом более половины населения мира являются носителями этой бактерии в верхних отделах желудочно-кишечного тракта. В то время как заболеваемость снижается в западных странах (например, в США 20% населения заражено хеликобактером), инфекция Helicobacter pylori широко распространена в развивающихся странах (по разным оценкам в России до 80% населения являются носителями хеликобактера). При отсутствии целенаправленной антимикробной терапии колонизация обычно длится десятилетиями.
По материалам Landes Bioscience (Austin, TX USA)
ТАК ЛИ ОПАСЕН ХЕЛИКОБАКТЕР?
В борьбе за выживание
Считается, что в активе Хеликобактера целый букет болезней. Острый и хронический гастрит, в том числе эрозивный, дуоденит, язвенная болезнь желудка и двенадцатиперстной кишки, всё больше данных, что хроническое воспаление слизистой является одной из главных причин развития рака и злокачественной лимфомы желудка.
Быстрый и проворный
В 1982 году Уоррен и Маршал представили научному миру свою теорию, которая шла в разрез с укоренившимися мнением, что «язву» вызывают стрессы, курение, алкоголь, неправильное питание и нарушение иннервации желудка. Инфекционная природа язвенной болезни была встречена учёными всего мира «в штыки». Чтобы доказать свою правоту, Маршалл в условиях эксперимента выпил культуру Helicobacter pylori, а через неделю у него возникли симптомы острого гастрита. Курс антибиотиков полностью излечил учёного за 2 недели. А в 2005 году Уоррен и Маршалл получили за своё открытие Нобелевскую премию по медицине и физиологии.
Из блефа в аксиому
Я иду искать
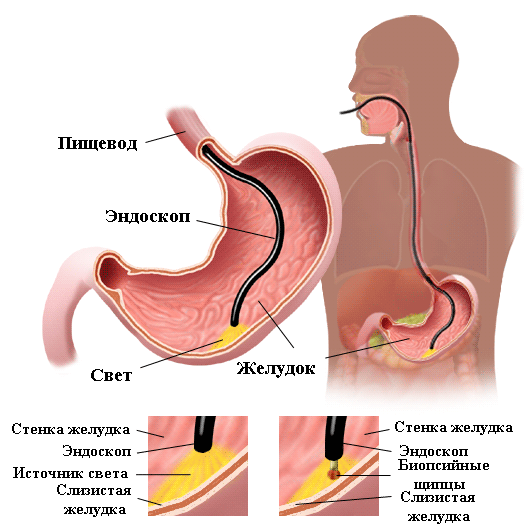
подготовка к гастроскопии с биопсией на Helicobacter pylori:
-Гастроскопия с тестом на Хеликобактера предусматривает 3-х дневную диету с исключением продуктов, раздражающих пищеварительный тракт (нельзя жареные, копченые, соленые, жирные и острые блюда).
-Запрещаются газированные напитки, кофе, алкоголь. Желательна диета на основе легкоусвояемых продуктов (каши на воде, отварное мясо, йогурты, овощные салаты и т. д.).
-Последний прием пищи – не позднее, чем за 12 часов до проведения гастроскопии.
-За 3 часа до начала исследования необходимо отказаться от сигарет. За 2 часа до процедуры следует прекратить приём жидкости и лекарств.
— перед процедурой не следует чистить зубы, применять ополаскиватели или освежители для полости рта, а также жевательные резинки.
Лечим всех или есть исключения?
Данные многочисленных исследований показали, что распространённость Хеликобактера очень высокая, им инфицированы до 50 процентов населения развитых стран. Но болеют далеко не все: в 90 процентах случаев бактерия не оказывает на слизистую желудка значимого воздействия, симптомы гастрита или язвы отсутствуют. Значит, у остальных защитные свойства слизистой оболочки выражены настолько хорошо, что продукты жизнедеятельности бактерии для неё не опасны.
И наоборот: у больных с язвенной болезнью желудка Хеликобактер обнаруживается в 50 процентов случаев, с язвенной болезнью двенадцатиперстной кишки – около 60. Значит, существуют и другие причины для поражения слизистой и об абсолютном доминировании Хеликобактера речь не идёт.
Как же поступить тем, кто страдает от хронического гастрита или язвенной болезни, или узнал о наличии Хеликобактера случайно, в ходе обследования?
Принятие правильного решения во многом зависит от специалиста, к которому вы обратились. Врач с современным взглядом на проблему назначит лечение в том случае, если Хеликобактер не просто присутствует на слизистой желудка или двенадцатиперстной кишки, но и вызывает явные симптомы повреждения слизистой в виде острого или хронического гастрита, гастродуоденита, эрозий или появления язвенного дефекта. Именно поэтому гастроскопия с биопсией считается сегодня «золотым стандартом» диагностики, ведь с её помощью можно и Хеликобактер обнаружить, и состояние слизистой оценить.
Иногда может быть полезен
Получены данные, что людям с пониженной кислотностью бактерии причиняют меньше вреда, возможно, уменьшая количество вырабатываемой уреазы, у некоторых бактерию под контролем долгие годы держит иммунитет, и она не в силах реализовать все свои патогенные свойства. Тем более, в последнее десятилетие начали появляться данные, свидетельствующие об отрицательном эффекте тотальной стерилизации пациентов от Хеликобактера.
Так, в экспериментах на грызунах доказано, что инфицирование их Хеликобактером приводило к значительному уменьшению симптомов бронхиальной астмы. Если же мышей излечивали с помощью антибиотиков, симптомы астмы снова усиливались.
Крупный эксперимент, проходивший в течение 12 лет и включающий в себя более 10 тысяч испытуемых, показал, что наличие в организме Хеликобактера с цитотоксин ассоциированным геном (один из штаммов бактерии) в 2 раза снижает риск заболеть раком лёгких или получить ишемический инсульт, хотя и несколько увеличивает вероятность рака желудка.
Доказано, что Хеликобактер стимулирует работу иммунной системы, в частности Т-хелперов, играющих важную роль в профилактике аутоиммунных заболеваний.
ВЫВОДЫ ЗДОРОВЬЯ:
-Хеликобактер живёт рядом с человеком более 15 тысяч лет и населяет желудки практически половины из нас. За это время многие мирно с ним сосуществуют.
-Нередко либо слишком агрессивный штамм бактерии, либо слабые защитные механизмы слизистой, а чаще сочетание этих факторов, приводят к развитию воспаления слизистой желудка и двенадцатиперстной кишки.
-Большинство случаев язвенной болезни желудка и двенадцатиперстной кишки по-прежнему связаны с Хеликобактером, при обнаружении язвы с большой долей вероятности потребуется пройти курс антибиотиков.
В 1% случаев длительное инфицирование Хеликобактером заканчивается развитием рака желудка.
Стопроцентной точностью обладает лишь один тест – гастроскопия с биопсией на Хеликобактер (так называемый HP –тест).
Многие специалисты считают положительным свойством Хеликобактера его способность противостоять другим кишечным инфекциям.
Cреди способов заражения Хеликобактером не только поцелуи и использование общей посуды с инфицированным, но и занос бактерий с помощью медицинских инструментов. Поэтому важно быть уверенным в хорошей дезинфекции гастроскопов, например, записаться на исследование в утренние часы.
Благоприятные и неблагоприятные условия для роста Helicobacter pylori
Хеликобактерная инфекция является одной из главных причин развития хронического гастрита и язвенной болезни желудка. На теле бактерий имеются жгутики, которые позволяют микроорганизму быстро передвигаться в густом слизистом слое, защищающем стенки желудка от агрессивного воздействия соляной кислоты. Белки и липополисахариды, содержащиеся на наружной поверхности Helicobacter pylori, способствуют прикреплению патогенного микроорганизма к клеткам эпителия слизистой оболочки желудка.
Кроме того, болезнетворный микроорганизм способен выделять протеолитические ферменты, которые расщепляют защитный слой на стенках желудка, делая орган уязвимым перед воздействием желудочного сока. Скорость и характер роста хеликобактерной инфекции напрямую зависит от ряда отдельных факторов, под воздействием которых может наблюдаться как увеличение популяции бактерий, так и её эрадикация.
Что стимулирует рост Helicobacter pylori
Главным стимулирующим фактором ускорения роста и увеличения популяции Хеликобактер Пилори, является низкий иммунитет. Любое иммунодефицитное состояние, независимо от степени тяжести, создает благоприятные условия для размножения патогенного микроорганизма. К другим факторам, положительно влияющим на хеликобактерную инфекцию, относят:
Жизненный ритм людей, проживающих в крупных городах, приводит к появлению сразу нескольких перечисленных факторов. Если для бактерии были созданы благоприятные условия, то она за короткий промежуток времени способна привести к развитию гастрита, а также язвенной болезни желудка и двенадцатиперстной кишки.
Что угнетает рост Helicobacter pylori
Несмотря на высокий потенциал выживаемости в условиях агрессивной кислотной среды желудка, хеликобактерная инфекция уязвима перед компонентами некоторых продуктов питания. Диета при Хеликобактер Пилори должна включать такие пищевые ингредиенты:
Диета при Хеликобактер Пилори может быть дополнена умеренными физическими нагрузками, включением в рацион свежих овощей и фруктов, полным отказом от употребления алкоголя и табакокурения.
Чем дополнить стандартную терапию хеликобактерной инфекция
Медикаментозная эрадикация Хеликобактер Пилори проводится с использованием таких групп лекарственных препаратов:
Усилить эффект лечения Хеликобактер Пилори и закрепить полученный результат, можно за счет использования метапребиотика. Стимбифид Плюс эффективно дополняет стандартную эрадикационную терапию благодаря комбинированному уникальному составу. Действие метапребиотика обусловлено содержанием фруктополисахаридов, фруктоолигосахаридов и лактата кальция. Первые два компонента являются натуральным субстратом для собственных полезных бактерий, обитающих в просвете желудочно-кишечного тракта.
Входящий в состав лактат кальция стимулирует рост и размножение полезной микрофлоры желудка, подавляя тем самым жизнедеятельность Helicobacter pylori. Метапребиотик Стимбифид Плюс одинаково эффективен при любой степени тяжести хеликобактерной инфекции. Данное средство не только помогает ускорить процесс эрадикации болезнетворного микроорганизма, но и стимулирует процесс естественного восстановления поврежденного желудочного эпителия.
Монотерапия с использованием метапребиотика Стимбифид Плюс, является новой концепцией эрадикации хеликобактерной инфекции.
Метапребиотик универсален, поэтому может быть использован в составе комплексной схемы эрадикации бактерии, а также для профилактики хеликобактерной инфекции, хронического гастрита и язвенной болезни желудка. Стимбифид плюс безопасен в любом возрасте и не вызывает побочные эффекты. Кроме положительного влияния на состояние слизистой оболочки желудка, метапребиотик помогает восстановить нормальную микрофлору кишечника и нормализовать его иммунную функцию.
Бактерия хеликобактер пилори
7 февраля 2018
Многие желают узнать, как передается и лечится хеликобактер пилори – опасная бактерия, живущая в желудке, виновница хронического гастрита, эрозий, язв и даже рака желудка.
Что это за бактерия?
Как же воздействует хеликобактер на желудок? Уничтожает париетальные (пристеночные) клетки слизистой (внутренней) оболочки желудка, выбрасывая ядовитые продукты – токсины. Защитные клетки крови – нейтрофилы, лимфоциты и другие, преследуют вредителя, пытаясь уничтожить и его, и измененные париетальные клетки – возникает воспаление. Количество защитной слизи на участке пребывания бактерии заметно снижается, на измененный участок стремительно воздействует соляная кислота, усугубляя неизменное воспаление слизистой. Это проявляется болью в желудке «под ложечкой», изжогой, отрыжкой, налетом на языке, неприятным запахом изо рта, постоянной тошнотой, то есть симптомами хронического гастрита. Хроническое длительное воспаление слизистой оболочки желудка приводит к изменению ее клеток, вплоть до развития рака желудка.
Так что же теперь и в кафе со своей посудой ходить? К счастью, хеликобактер не устойчивая бактерия и обработки посуды в посудомоечной машине достаточно, чтобы ее уничтожить. Хорошие рестораны и кафе конечно оборудованы такими машинами, и посещать их можно без риска заражения.
Как узнать, есть ли у меня инфекция хеликобактер пилори?
У меня выявлен хеликобактер пилори – что делать?
При выявлении положительного анализа на хеликобактер пилори нужно обратиться за консультацией к гастроэнтерологу или терапевту. В лечении инфекции используются антибиотики, и назначает их только врач.
Можно ли вылечить хеликобактер приемом препарата де-нол, как показывают в рекламе, или народными средствами? Полностью избавиться от инфекции хеликобактер пилори можно только определенными антибиотиками.
Нужно ли мне травить себя антибиотиками, если меня ничего не беспокоит, а результат анализа на хеликобактер положительный? Инфекция может и не беспокоить, в 70% случаев так и происходит, гастрит годами протекает «молча», но через несколько лет вследствие вялотекущего воспаления возникает атрофия слизистой оболочки и нельзя исключить ее переход в рак желудка. В каждом конкретном случае решение о проведении лечения принимает лечащий врач.
Инфекция хеликобактер пилори очень распространена среди населения, есть ли смысл в лечении, если потом можно повторно заразиться? Да, повторное инфицирование возможно, но происходит не часто – примерно 6 человек из 100 пролеченных приобретают инфекцию вновь при несоблюдении правил профилактики. Они очень просты – мыть руки перед едой, не пробовать чужую еду, не есть в сомнительных забегаловках, где нет уверенности в правильной обработке посуды, не целовать не очень близких людей. Важно также при выявлении инфекции хеликобактер пилори проверить на нее всех членов семьи, начиная с подросткового возраста, и в идеале – пролечиться одновременно всем инфицированным. Детей, если ничего не беспокоит, лечат с подросткового возраста – с 12-13 лет. Если ребенок жалуется на боли в животе или тошноту, то обследование и лечение проводят по показаниям в более раннем возрасте.
Люди очень часто жалуются на обострение гастрита. А ведь во многих случаях его можно вылечить, избавившись от бактерии, которая вызвала воспаление желудка. Если инфекцию оставить без внимания, со временем, гастрит перейдет в атрофический. Тогда пациенту нужно будет минимум раз в год брать биопсию в 5-7 местах желудка, чтобы не пропустить рак.
Хеликобактер пилори: мифы и реальность
Человек является «хозяином» мириад микроорганизмов, число которых в десять раз превышает количество клеток в его организме.
Основную массу бактерий, колонизирующих человеческий организм, составляет популяция комменсалов (commensal – франц. – «сотрапезник») – бактерий, использующих хозяина для своей жизнедеятельности, но не причиняющих ему вреда. Для их взаимоотношений с человеком характерны коэволюция, коадаптация и взаимозависимость.
Значительно распространены и симбионтные бактерии, полезные для жизнедеятельности человека. Симбионтные бактерии, населяющие наш организм, участвуют в образовании энергии из пищи, образуют факторы роста, стимулируют функции врожденного и приобретенного иммунитета, противодействуют инвазии патогенных бактерий. Патогенных бактерий известно несколько сотен.
В 1983 г. австралийские ученые J.R. Warren и B.J. Marshall обнаружили в желудке человека ранее неизвестную бактерию, первоначально названную Campylobacter pyloridis, но затем переименованную в Helicobacter pylori (Hp). Сам факт обнаружения неизвестной ранее бактерии не является каким-то чрезвычайным событием в микробиологии, поскольку помимо огромного количества известных бактерий, существуют и пока еще неизвестные, которые ждут своего «открытия».
Первоначальный скепсис ученых в отношении вновь открытой бактерии Helicobacter pylori (Hp) вскоре сменился всеобщим ажиотажем, своеобразным «хеликобактерным бумом». Стало популярным утверждение, что хеликобактер пилори является главной причиной развития хронического гастрита (ХГ) и язвенной болезни (ЯБ), а затем – рака желудка (РЖ) и MALT-лимфомы (мальтомы) желудка низкой степени злокачественности. Но и этим дело не ограничилось. Присутствие Нр в желудке связывали с развитием многих внежелудочных заболеваний, в том числе: сердечно-сосудистых, неврологических, болезней печени и желчных путей, кишечника, системы крови и др.
С момента «открытия» хеликобактер пилори и появления концепции о ведущей роли микроба в развитии основных гастродуоденальных заболеваний (ХГ, ЯБ, РЖ) многие ученые высказали сомнение в ее достоверности. По мере накопления научных фактов и аргументов, опровергающих данную концепцию, они выступили с обоснованной критикой и отрицанием ее постулатов. И даже присуждение «первооткрывателям» микроорганизма J.R. Warren и B.J. Marshall Нобелевской премии по медицине (2005 г.) не изменило их негативное отношение к концепции о ведущей роли Hp бактерии в развитии гастродуоденальной патологии, поскольку, как справедливо отметил великий российский физиолог И.П. Павлов: «Факты в тысячу раз важнее слов».
Подтвержденные факты о хеликобактер пилори (Helicobacter pylori (Hp))
Установленные факты о Нр-инфекции и ее свойствах:
Мифы о хеликобактер пилори (Helicobacter pylori (Hp))
А теперь расскажем о мифах, связанных с хеликобактерной инфекцией, научных фактах и аргументах, опровергающие ведущую роль Нр-инфекции в развитии основных гастродуоденальных заболеваний.
Миф 1. Все люди, имеющие хеликобактерную инфекцию обязательно имеют заболевания гастродуоденальной зоны, т.е. хеликобактер пилори 100% патогенный микроорганизм.
Среди инфицированных Нр людей, различные заболевания развиваются менее, чем у 1%, а 70% людей, у которых обнаруживают хеликобактер пилори – это здоровые бактерионосители. Известный микробиолог С.В. Сидоренко утверждает: «Широкое распространение Нр-инфекции среди лиц без признаков патологии – это весомый аргумент, опровергающий ведущую роль Нр в развитии гастродуоденальных заболеваний».
Предпринимавшиеся неоднократно попытки установить связь цитотоксических штаммов Нр с конкретными гастродуоденальными заболеваниями, ассоциированными с Нр, не увенчались успехом: «ульцерогенных», «канцерогенных» и т.п. штаммов Нр в природе не существует. Более того, цитотоксические штаммы Нр были обнаружены не только у больных хроническим гастритом и язвенной болезнью, но и при синдроме функциональной (гастродуоденальной) диспепсии, не связанной с Нр-инфекцией (в 46%), и даже у здоровых бактерионосителей (в 27%), не причиняя им никакого вреда.
Миф 2. Утверждают, будто у Нр в желудке нет конкурентов. Благодаря уникальной способности к рекомбинантным мутациям только они сумели приспособиться к существованию в резко кислой среде желудка. В случае обнаружения другой микрофлоры ее считают транзиторной, неспособной колонизировать желудок.
Российским ученым Циммерманом Я.С. и соавторами были проведены исследования микрофлоры, колонизирующей желудок, чтобы выяснить, действительно ли у Нр в желудке нет конкурентов, или это суждение ошибочно.
Наиболее высокой степень колонизации антрума желудка оказалась у Haemophilus spp. – 5,0 lg KOE/г и Streptococcus spp. – 4,4 lg KOE/г. В среднем концентрация микробов в желудке при остром и хроническом гастрите составила 3,4 lg KOE/г. Выделенная микрофлора обладала, как правило, адгезивностью и в значительной части случаев – инвазивностью (в отличие от Нр) и патогенными свойствами (45,5%), в том числе и уреазной активностью (27,3%).
В среднем концентрация микробных клеток в периульцерозной зоне у больных ЯБ составила 2,7 lg KOE/г, т.е. оказалась невысокой. При изучении вирулентных свойств выделенной микрофлоры в 27,3% случаев была установлена их уреазная активность, в 36,6% – наличие природных или приобретенных в процессе адаптации к агрессивной среде желудка патогенных свойств, в 45,5% – резистентность к действию различных антибактериальных средств, используемых для эрадикации Нр. В целом, признаки патогенности определялись у 56,4% выделенных бактерий.
Все бактерии, колонизирующие желудок у больных ХГ и ЯБ, обладали адгезивностью, а значительная часть из них – инвазивностью (в отличие от Нр) и патогенными свойствами. Это дает основание отнести их не к транзиторной, а к мукозной микрофлоре (М-микрофлоре), способной вызвать развитие воспалительно-эрозивно-язвенных поражений желудка наряду с Нр и независимо от Нр.
Таким образом, у больных ХГ и ЯБ определяется не хеликобактериоз, а дисбактериоз. Аналогичные или близкие результаты были получены в последнее время и за рубежом. Было установлено, что основной микрофлорой, колонизирующей желудок при его заболеваниях, являются стрептококки, превателла, фузобактерии. Эти данные были получены при изучении бактериального состава желудка методами глубокого секвенирования амплифицированной 16SpRNA (клонирование). В общей сложности было выявлено 127 филотипов и 5 доминирующих родов (Streptococcus, Prevatella, Fusobacterium, Rothia, Veilonella).
Миф 3. Хеликобактер пилори (Hp) – главная причина язвенной болезни.
Инфекционная теория происхождения язвенной болезни по-прежнему не дает ответа на ряд принципиальных вопросов:
Для признания микроба этиологическим фактором любого заболевания требуется выполнение ряда обязательных условий, так называемых «постулатов Р. Коха»:
В последние 15–20 лет было доказано, что помимо ЯБ, ассоциированной с Нр-инфекцией, со значительной частотой встречается Нр-негативная ЯБ, при которой использование даже нескольких диагностических методов идентификации Нр не выявляет их присутствия. Нр-негативные формы ЯБ выявляют с частотой 38% среди дуоденальных язв и 56% – желудочных.
Один из «первооткрывателей» Нр B.J. Marshall, чтобы доказать этиологическую роль Нр при ЯБ, ввел себе в желудок концентрированную суспензию чистой культуры Нр (109 микробных тел). Через 7–10 дней у него развилась типичная клиническая картина острого гастрита (а не ЯБ), которая вскоре исчезла без всяких последствий. Другие добровольцы, повторившие эксперимент с самозаражением культурой Нр, получили аналогичный результат.
Инфекционной концепции происхождения ЯБ противоречит и тот факт, что без всякого лечения язва самопроизвольно рубцуется в течение 4–5 недель, несмотря на присутствие в желудке Нр.
Не находит объяснения с точки зрения инфекционной концепции этиологии ЯБ (Нр) то, что при рецидиве болезни образуется, как правило, одиночная язва, а не множественные эрозивно-язвенные поражения, а течение ЯБ характеризуется спонтанной цикличностью со сменой рецидивов и ремиссий.
Опровергает этиологическую роль Нр при ЯБ и такой важнейший факт, как отсутствие положительных сдвигов в ее распространении в большинстве стран мира, несмотря на эрадикацию Нр. Даже такой убежденный сторонник ведущей этиологической роли Нр при ЯБ, как И.В. Маев, в статье, посвященной современным тенденциям в изучении заболеваний желудка и двенадцатиперстной кишки, вынужден был признать: «Несмотря на уже многолетнюю активную борьбу с Нр-инфекцией, распространенность ЯБ в нашей стране и в большинстве стран мира не снижается; стабильно высокой (на уровне 10%) остается и частота ее грозных осложнений (кровотечение, пенетрация, перфорация)».
Следовательно, проводившаяся на протяжении последних 20 с лишним лет активная антибактериальная терапия, направленная на уничтожение Нр и излечение ЯБ, оказалась безрезультатной! Так, в США состоит на учете более 4 млн больных ЯБ, протекающей с ежегодными рецидивами, и их число за последние годы не снижается, а растет. Известный сторонник ведущей роли Нр в происхождении гастродуоденальных заболеваний В.А. Исаков в своей докторской диссертации, посвященной ЯБ (Москва, 2000) подтверждает: «Доказать этиологическую роль Нр при ЯБ пока не удалось».
Таким образом, приведенные бесспорные научные факты и аргументы дают достаточно оснований утверждать, что ЯБ – это не инфекционное (Нр), а идиопатическое (с неизвестной этиологией) гастроэнтерологическое заболевание.
В тоже время нельзя отрицать, что Нр участвует в патогенезе язвенной болезни, являясь местным фактором патогенеза. Местными факторами патогенеза язвенной болезни наряду с Нр также являются:
При этом необходимо отметить, что повышенная ацидопептическая активность желудочной секреции – это облигатный фактор патогенеза ЯБ («нет кислоты – нет язвы»), а колонизация желудка Нр – факультативный, так как ЯБ может развиться и без всякого участия Нр (Нр-негативные формы ЯБ). Еще М.П. Кончаловский (1922) писал: «Язва не есть местная болезнь слизистой оболочки, а есть болезнь всего организма».
Поэтому в патогенезе язвенной болезни играет роль наследственная предрасположенность плюс воздействие на организм человека различных сочетаний неблагоприятных внешнесредовых факторов (психоэмоциональный стресс, резкое колебание метеоусловий, характерное для весны и осени, курение и т.д.). Для того чтобы образовался язвенный дефект необходимо сочетание 2-3 патогенных факторов одновременно и Нр только один из них.
Миф 4. Нр вызывает рак желудка.
Рак желудка (РЖ) при колонизации желудка Нр развивается только в 1% случаев, а среди населения Индии и Африки, где инфицированность населения Нр достигает 90–95%, РЖ диагностируют значительно реже, чем в Западной Европе и США, где распространенность Нр не превышает 35–50%.
Было установлено, что Нр непосредственно не участвуют в развитии РЖ, не вырабатывают мутагенных и канцерогенных веществ, поэтому нет оснований рассматривать бактерию в качестве истинного канцерогена. Возможно, она является коканцерогеном, но и это требует доказательств.
Важно подчеркнуть, что в исследованиях было установлено, что Нр-инфекция повышает риск развития только дистального (пилороантрального) РЖ, а проксимальный (кардиальный) РЖ не связан с Нр. Более того, колонизация Нр антрума желудка, особенно их cagAположительными штаммами, каким-то образом препятствует развитию кардиального РЖ и рака нижней трети пищевода, выполняя протективную функцию.
В связи с этим М.J. Blaser высказал мнение, что: «Существует некий баланс между отрицательным и положительным действием Нр на человека». РЖ может развиваться и при аутоиммунном ХГ (тип А), не связанном с Нр-инфекцией, который нередко сочетается с мегалобластной анемией (Аддисона–Бирмера).
При РЖ Нр в желудке обнаруживают редко. Преобладают, как правило, анаэробы, нарастает количество Streptococcus, Veilonella, Leptotrichia. Описаны и другие более важные кофакторы РЖ. Так, РЖ непосредственно связан с мутацией или депрессией онкогенов, ответственных за развитие РЖ, в частности с канцерогеном метилнитронитрозогуанидином (MNNG), даже малые дозы которого вызывают развитие РЖ. Среди факторов риска развития РЖ определенное значение придают отягащенному семейному анамнезу, накоплению в желудке продуктов перикисного окисления, диетическим погрешностям (избыточному употреблению поваренной соли, консервированых продуктов, содержащих нитраты, копченостей, маринадов).
Некоторые исследователи (P.Correa, П.Сиппонен, К.Сеппала) пробовали в эксперименте воспроизвести развитие рака желудка, обусловленного Нр-инфекцией. Ни одному исследователю это не удалось. Эрадикация Нр может привести к ликвидации воспаления в слизистой оболочке желудка, но не задерживает рост рака желудка, не вызывает регрессии опухолевого процесса в слизистой даже на стадии раннего рака желудка, не ликвидирует атрофию и кишечную метаплазию.
Нр не синтезируют ни мутагенных, ни канцерогенных веществ.
По заключению экспертов ВОЗ, Нр-инфекция не является безусловно канцерогенной для человека. Из этого следует, что для развития рака желудка одного наличия Нр-инфекции в слизистой оболочке желудка недостаточно.
В то же время нельзя не отметить важную роль Нр в образовании мальтом желудка. MALT-лимфомы (mucosa-¬associated lymphoid tissue — лимфомы из лимфоидной ткани, ассоциированные со слизистыми оболочками), или мальтомы, которые могут возникать практически в любом органе, однако чаще они развиваются в желудке, слюнных железах и щитовидной железе, тоесть в органах, в которых лимфоидная ткань появляется после хроничес¬кого персистирующего воспаления.
Основной причиной развития MALT-лимфомы является наличие аутореактивной лимфоидной ткани вследствие аутоиммунного или воспалительного процесса, как например при инфекции Helicobacter pylori (H. pylori) в желудке.
Эпидемиологические исследования в Европе продемонстрировали, что в районах с высокой заболеваемостью лимфомой желудка H. pylori выявляют чаще, чем в районах с низкой заболеваемостью. Более того, у больных с лимфомой желудка чаще, чем в контрольной группе, имеются антитела к H. pylori. По некоторым признакам, появление лимфоидной ткани в желудке и возникновение MALT-лимфомы тесно связаны с длительной антигенной стимуляцией слизистой оболочки.
При проведении антихеликобактерной терапии, H.pylori и лимфоидная ткань слизистой оболочки желудка со временем исчезают, то есть исчезает субстрат, из которого развивается MALT-лимфома и приводит к регрессии гистологически подтвержденных MALT-лимфом низкой степени злокачественности. Еще предстоит установить, насколько профилактическая антибактериальная терапия способствует снижению риска развития лимфомы желудка. Взаимосвязи между этим возбудителем и лимфомами другой локализации не выявлено.
Миф 5. Нр вызывает различные заболевания в других органах и системах.
В последнее время появилось очень много публикаций, утверждающих, что Нр-инфекция способствует развитию ряда заболеваний: сосудистые (церебральные и коронарные), аутоиммунные заболевания, кожные поражения, бронхиальная астма, глаукома, головная боль, мигрень и целый ряд других.
Надо отметить, что Нр – неинвазивный микроб; он обнаруживается в толще желудочной слизи, на наружной мембране поверхностного эпителия (между ворсинками), к которой прикрепляется благодаря способности к адгезии, а также в межклеточном пространстве. При этом, Нр не проникают через слизистую оболочку желудка. Излюбленым местом колонизации Нр является антральный отдел желудка, где более высокий уровень рН, впоследствии возможно распространение в антрокардиальном направлении. Ни цилиндрический эпителий кишечника, ни многослойный плоский эпителий пищевода Нр колонизировать не могут.
Нет ни одного подтвержденного исследованием факта ведущей роли Нр в развитии непищеварительных заболеваний. Исследование HOPE, проведенное в 2003-2004гг. не смогло подтвердить достоверную ассоциацию между инфекцией H.pylori и риском возникновения патологии сердца и сосудов. Было обследовано 3168 канадских больных с ИБС на наличие серологических маркеров к H.pylori, цитомегаловирусу, C.рneumoniae и вирусу гепатита А.
Результаты показали, что наличие маркеров цитомегаловирусной инфекции ассоциировалось с развитием сердечно-сосудистых событий, однако связи с маркерами бактерий H. pylori и другими патогенами выявлено не было.
Только в том случае, если будет безусловно доказано, что Нр – инвазивный микроб, персистирующий в кровяном русле человека, что он способен вызывать образование очагов инфекции в других тканях и органах, можно всерьез обсуждать возможность существования Нр-ассоциированных внежелудочных заболеваний, изучать причинно-следственные связи между ними, признать роль Нр в их появлении и развитии.
Миф 6. Если у вас выявлен Нр обязательно необходимо провести эрадикацию (уничтожение) этого микроорганизма.
В настоящее время проводить эрадикацию Нр-инфекции рекомендуется:
Нет необходимости проводить эрадикацию у больных с синдромом функциональной диспепсии, гастроэзофагеальной рефлюксной болезнью, НПВС-гастропатией, поскольку роль Нр в развитии этих заболеваний не доказана. Безусловным противопоказанием для эрадикации Нр также является здоровое бактерионосительство.
Автор публикации Гасанова Е. В., гастроэнтеролог, КМН, врач высшей категории.
В статье использованы данные печатных работ Циммерман Я.С., Blaser MJ, Кончаловский М.П., Correa P., Сиппонен П., Сеппала К.