Чем вылечить поражение легких
Лечение пневмонии
Пневмония — опасное заболевание, во время которого развивается воспаление легких. Лечение пневмонии требует немедленного обращения к врачу и зависит от того, какая инфекция послужила ее источником. Подробнее о лечении пневмонии, ее причинах и симптомах читайте в нашей статье.
Что такое пневмония?
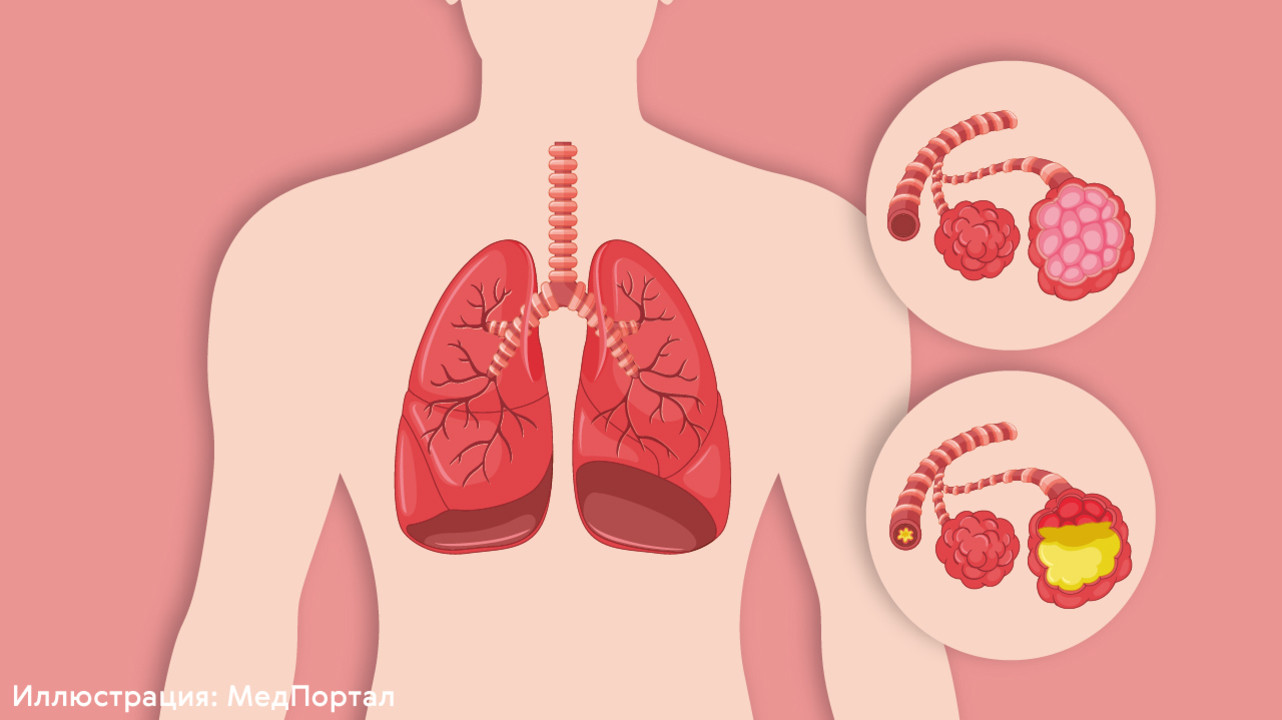
Пневмония — воспаление легких, вызванное бактериальной или вирусной инфекцией. В ходе пневмонии происходит поражение легочных альвеол. Они заполняются гноем или жидкостью, нарушается газообмен. Пневмонию часто сопровождает кашель, одышка, а также жар и озноб.
Пневмония может угрожать жизни. Риск особенно высок для маленьких детей, пожилых людей, для тех, у кого ослаблен иммунитет.
По данным Росстата, в России в 2019 году от пневмонии умерло 23,9 тыс. чел. По данным ВОЗ, пневмония в 15% наблюдений является причиной смертности у детей в возрасте до 5 лет во всем мире.
Причины пневмонии
Воспаление легких почти всегда вызывают вирусы или бактерии (рис. 1). Риск заболеть увеличивается при снижении иммунитета, если человек дышит загрязненным воздухом или курит, если у него есть хронические болезни сердца, эндокринные или другие заболевания.
Пневмония чаще всего бывает внебольничной. Это значит, что человек заболевает ею за пределами медицинских учреждений из-за заражения бактериальной или вирусной инфекцией.
Главными возбудителями бактериальных пневмоний являются:
До 2020 года респираторные вирусы вызывали только 17% от общего числа пневмоний, лечение которых проводилось амбулаторно. После начала распространения новой коронавирусной инфекции доля вирусных пневмоний увеличилась.
Внебольничную пневмонию также могут вызывать бактериоподобные организмы, грибки. Внутрибольничная пневмония развивается, если человек заболевает во время госпитализации из-за другой болезни или медицинского вмешательства.
Кто в группе риска?
Риск заболеть воспалением легких или столкнуться с его тяжелыми осложнениями выше для следующих групп:
После переохлаждения, при переутомлении или стрессе, тяжелом течении респираторных заболеваний вероятность развития пневмонии увеличивается.
Когда обратиться к врачу?
При появлении симптомов пневмонии нужно обращаться к терапевту. Среди признаков воспаления легких могут быть (рис. 2):
Если состояние быстро ухудшается, температура долго остается повышенной или пониженной, а одышка, кашель и другие признаки воспаления легких нарастают, нужно вызывать скорую медицинскую помощь.
Диагностика
Врач начнет диагностику с опроса и осмотра. Нужно рассказать ему об имеющихся симптомах, а также об общем состоянии здоровья. При осмотре он измерит температуру тела и артериальное давление, обследует грудную клетку, прослушает легкие, чтобы выявить шумы, хрипы, особенности дыхания. За диагностикой нужно обращаться к терапевту. Он может направить пациента на консультацию к узкому специалисту — пульмонологу.
Для диагностики нужен клинический анализ крови, чтобы получить информацию об общих показателях здоровья. При тяжелой пневмонии дополнительно назначают биохимический анализ крови. Отклонения в его результатах могут указывать на нарушения в работе некоторых органов, на развитие осложнений. Результаты биохимического анализа учитывают при определении возможной причины пневмонии (прежде всего — вирусная или бактериальная), выборе лекарственных средств и определении их дозировок.
При осложнениях может проводиться исследование плевральной жидкости, анализ газов артериальной крови, коагулограмма. Чтобы установить возбудителя болезни, может проводиться микробиологическая диагностика (исследование мокроты или крови, ПЦР-диагностика, экспресс-тесты).
При пневмонии может использоваться несколько методов инструментальной диагностики.
Как и чем лечить пневмонию?
Лечение пневмонии должен назначать терапевт. Оно будет зависеть от причин воспаления легких, от его тяжести, наличия хронических заболеваний, общего состояния здоровья. При пневмонии лечат инфекцию, которая ее вызвала, проводят симптоматическую и поддерживающую терапию, предупреждают появление осложнений. Тем, кто находится в группе риска или тяжело переносит воспаление легких, может требоваться госпитализация. Если развивается дыхательная недостаточность, нужна респираторная поддержка.
Антибактериальная терапия
Назначается только при бактериальной пневмонии и в случаях, когда вирусная пневмония осложняется бактериальной инфекцией. Если воспаление легких вызвано вирусом и протекает без осложнений, антибактериальные препараты не используются, их применение может быть опасным.
Для лечения бактериальной пневмонии могут использоваться антибиотики нескольких видов: макролиды, цефалоспорины, фторхинолоны, аминопенициллины. Чтобы правильно подобрать препарат, врач должен определить возбудителя инфекции — то, какие именно бактерии вызвали воспаление легких.
Противовирусная терапия
Противовирусная терапия применяется, если пневмония вызвана вирусом гриппа, парагриппа, аденовирусом и другими. При развитии вирусной пневмонии на фоне заражения вирусом гриппа могут назначаться ингибиторы нейраминидазы (осельтамивир и занамивир). Антибиотики применяются только в случае присоединения бактериальной инфекции.
Поддерживающее и симптоматическое лечение
Чтобы снизить повышенную температуру и снять боль, терапевт может назначить парацетамол, ибупрофен или другие нестероидные противовоспалительные средства. Возможно назначение муколитических препаратов, которые разжижают мокроту и стимулируют ее выведение: амброксола, ацетилцистеина и др. В период лечения рекомендуют соблюдать постельный режим и пить больше жидкости.
При развитии острой дыхательной недостаточности нужна респираторная поддержка. Способ такой поддержки выбирают по тяжести состояния:
Можно ли вылечить пневмонию дома?
Лечение пневмонии почти всегда является амбулаторным — то есть проводится в домашних условиях, без госпитализации. При амбулаторном лечении важно, чтобы оно проходило под контролем медика. Нужно прийти на прием к врачу общей практики, терапевту или пульмонологу, чтобы он назначил лечение.
Воспаление легких можно лечить дома, если симптоматическое лечение (прием жаропонижающих, обезболивающих, муколитических препаратов) дает хороший эффект. Еще одно условие — у человека нет дыхательной недостаточности. Можно проверить, достаточно ли кислорода поступает с дыханием, с помощью пульсоксиметра, специального датчика. Также можно оценить частоту дыхания. Если человек делает 20 или больше вдохов в минуту в состоянии покоя, это тревожный признак. При острой дыхательной недостаточности человек делает больше 24 вдохов в минуту.
Важно! Если терапевт разрешает лечиться амбулаторно, нужно строго выполнять его рекомендации и назначения: вовремя принимать лекарства, следить за самочувствием, пить больше жидкости, соблюдать постельный режим.
Лечить пневмонию дома нежелательно людям, находящимся в группе риска. Госпитализация рекомендована:
Осложнения
Риск осложнений при воспалении легких зависит и от эффективности лечения, и от общего состояния здоровья. Он выше, если у человека есть хронические заболевания органов дыхания или сердечно-сосудистой системы, эндокринные болезни, если человек курит. Осложнения могут быть легочными (затрагивают органы дыхания) и внелегочными (затрагивают другие органы). К легочным осложнениям пневмонии относят:
К внелегочным осложнениям относят:
Лечение пневмонии должно предполагать оценку риска осложнений и их профилактику. Для этого может использоваться расширенная антибактериальная терапия, кардиопротекторные, противотромбозные и другие препараты.
Профилактика пневмонии
Есть несколько способов снизить риск воспаления легких:
Заключение
Лечение пневмонии может проводиться амбулаторно, дома, но важно, чтобы его назначал и контролировал терапевт. Если воспаление легких протекает в тяжелой форме, с осложнениями или если риск осложнений повышен, понадобится госпитализация. Пневмония может быть опасной, и поэтому при ее лечении необходимо соблюдать все рекомендации врачей.
Восстановление легких после коронавируса
Восстанавливаются ли легкие после COVID-19? Да. Но нужно не пропустить сроки реабилитации и серьёзно отнестись к рекомендациям врача.
Новая коронавирусная инфекция, вызванная SARS-CoV-2, недостаточно изучена, однако ясно, что она наносит вред всем органам и тканям человека. Вирус проникает в организм через слизистые оболочки носа, глаз, глотки. Первые симптомы появляются на 2-14 день. Обычно это повышение температуры выше 37.5 градусов Цельсия, насморк, потеря обоняния, сухой кашель, послабление стула, слабость и головная боль. На 6–10 сутки от момента появления первых симптомов могут начать беспокоить одышка, боль в груди, усиление кашля. Это тревожные симптомы, говорящие о поражении легких и требующие проведения дополнительного обследования: компьютерной томографии легких, измерения насыщения крови кислородом (сатурации).
Легкие после COVID-19
Попадая в организм человека через слизистые оболочки дыхательных путей SARS-CoV-2 вызывает мощнейшую воспалительную реакцию. Активируются иммунные клетки, вырабатывается колоссальное количество воспалительных веществ (воспалительных цитокинов). Интенсивность этой реакции скорее всего обусловлена генетически. Именно интенсивностью воспалительной реакции и определяется тяжесть поражения легочной ткани по данным исследований. В легочной ткани поражение при COVID-19 обусловлено как поражением самих альвеол (в которых происходит газообмен и кровь насыщается кислородом из воздуха) нашими собственными иммунными клетками так и поражением легочных сосудов, оплетающих альвеолы. Степень поражения легких можно определить при помощи КТ (компьютерной томографии).
Таблица 1. Поражение лёгких при COVID-19
Процент поражения легочной ткани
Поражена часть лёгкого. Небольшое затруднение дыхания.
Что такое хроническая обструктивная болезнь легких (ХОБЛ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Никитина И. Л., врача УЗИ со стажем в 26 лет.
Определение болезни. Причины заболевания
Данная болезнь коварна тем, что основные симптомы болезни, в частности, при табакокурении проявляются лишь через 20 лет после начала курения. Оно долгое время не даёт клинических проявлений и может протекать бессимптомно, однако, в отсутствии лечения незаметно прогрессирует обструкция дыхательных путей, которая становится необратимой и ведёт к ранней нетрудоспособности и сокращению продолжительности жизни в целом. Поэтому тема ХОБЛ представляется в наши дни особенно актуальной.
Важно знать, что ХОБЛ — это первично хроническое заболевание, при котором важна ранняя диагностика на начальных стадиях, так как болезнь имеет тенденцию к прогрессированию.
Если врач поставил диагноз «Хроническая обструктивная болезнь лёгких (ХОБЛ)», у пациента возникает ряд вопросов: что это значит, насколько это опасно, что изменить в образе жизни, какой прогноз течения болезни?
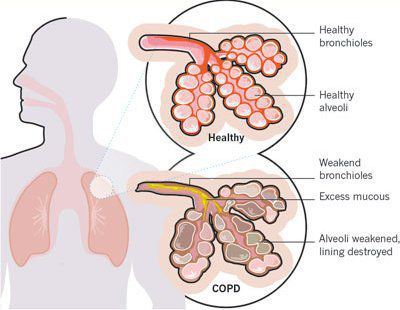
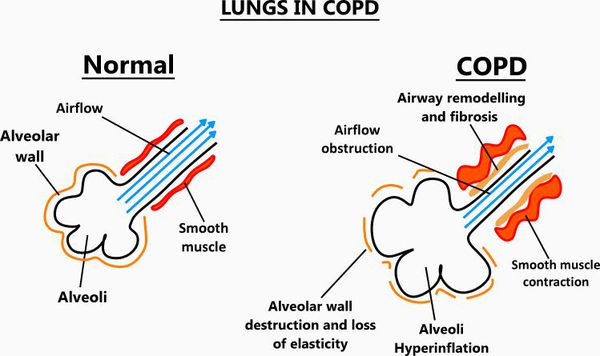
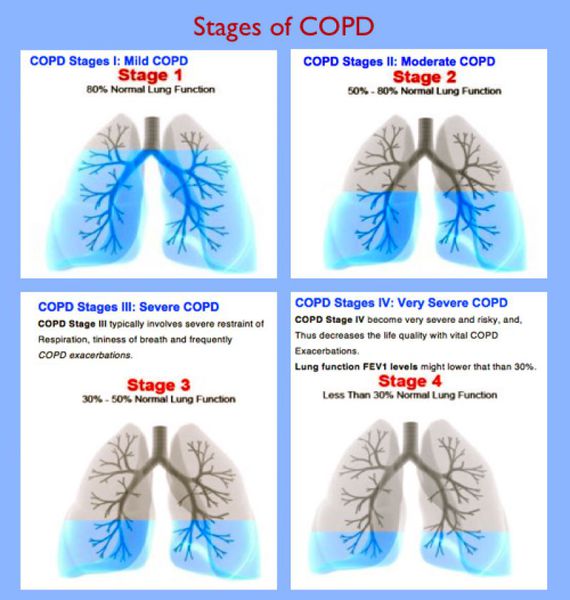
Итак, хроническая обструктивная болезнь лёгких или ХОБЛ – это хроническое воспалительное заболевание с поражением мелких бронхов (воздухоносных путей), которое приводит к нарушению дыхания за счёт сужения просвета бронхов. [1] С течением времени в лёгких развивается эмфизема. Так называется состояние, при котором снижается эластичность лёгких, то есть их способность сжиматься и расширяться в процессе дыхания. Лёгкие при этом находятся постоянно как будто в состоянии вдоха, в них всегда, даже во время выдоха, остается много воздуха, что нарушает нормальный газообмен и приводит к развитию дыхательной недостаточности.
Основными причинами заболевания ХОБЛ являются:
К другим причинам относятся:
Симптомы хронической обструктивной болезни легких
ХОБЛ — болезнь второй половины жизни, чаще развивается после 40 лет. Развитие болезни — постепенный длительный процесс, чаще незаметный для пациента.
Обратиться к врачу заставляют появившиеся одышка и кашель — самые распространённые симптомы заболевания (одышка почти постоянная; кашель частый и ежедневный, с выделениями мокроты по утрам). [2]
Типичный пациент с ХОБЛ — курящий человек 45-50 лет, жалующийся на частую одышку при физической нагрузке.
Кашель — один из самых ранних симптомов болезни. Он часто недооценивается пациентами. На начальных стадиях болезни кашель носит эпизодический характер, но позже становится ежедневным.
Мокрота также относительно ранний симптом заболевания. На первых стадиях она выделяется в небольших количествах, в основном по утрам. Характер слизистый. Гнойная обильная мокрота появляется во время обострения заболевания.
Одышка возникает на более поздних стадиях заболевания и отмечается вначале только при значительной и интенсивной физической нагрузке, усиливается при респираторных заболеваниях. В дальнейшем одышка модифицируется: ощущение недостатка кислорода во время обычных физических нагрузкок сменяется тяжёлой дыхательной недостаточностью и через время усиливается. Именно одышка становится частой причиной для того, чтобы обратиться к врачу.
Когда можно заподозрить наличие ХОБЛ?
Вот несколько вопросов алгоритма ранней диагностики ХОБЛ: [1]
При положительно ответе более чем на 2 вопроса необходимо проведение спирометрии с бронходилятационным тестом. При показателе теста ОФВ1/ФЖЕЛ ≤ 70 определяется подозрение на ХОБЛ.
Патогенез хронической обструктивной болезни легких
При ХОБЛ страдают как дыхательные пути, так и ткань самого лёгкого — лёгочная паренхима.
Начинается заболевание в мелких дыхательных путях с закупорки их слизью, сопровождающейся воспалением с формированием перибронхиального фиброза (уплотнение соединительной ткани) и облитерации (зарастание полости).
При сформировавшейся патологии бронхитический компонент включает:
Эмфизематозный компонент приводит к разрушению конечных отделов дыхательных путей — альвеолярных стенок и поддерживающих структур с образованием значительно расширенных воздушных пространств. Отсутствие тканевого каркаса дыхательных путей приводит к их сужению вследствие тенденции к динамическому спадению во время выдоха, что становится причиной экспираторного коллапса бронхов. [4]
Ко всему прочему, разрушение альвеолярно-капиллярной мембраны влияет на газообменные процессы в лёгких, снижая их диффузную способность. В результате этого возникают уменьшение оксигенации (кислородное насыщения крови) и альвеолярной вентиляции. Происходит избыточная вентиляция недостаточно перфузируемых зон, приводящая к росту вентиляции мёртвого пространства и нарушению выведения углекислого газа СО2. Площадь альвеолярно-капиллярной поверхности уменьшена, но может быть достаточной для газообмена в состоянии покоя, когда эти аномалии могут не проявляться. Однако при физической нагрузке, когда потребность в кислороде возрастает, если дополнительных резервов газообменивающихся единиц нет, то возникает гипоксемия — недостаток содержания кислорода в крови.
Появившаяся гипоксемия при длительном существовании у пациентов с ХОБЛ включает ряд адаптивных реакций. Повреждение альвеолярно-капиллярных единиц вызывает подъём давления в лёгочной артерии. Поскольку правый желудочек сердца в таких условиях должен развивать большее давление для преодоления возросшего давления в лёгочной артерии, он гипертрофируется и расширяется (с развитием сердечной недостаточности правого желудочка). Кроме того, хроническая гипоксемия способна вызывать увеличение эритропоэза, который впоследствии увеличивает вязкость крови и усиливает правожелудочковую недостаточность.