Чем вылечить язву 12 перстной кишки навсегда
Как лечить язву двенадцатиперстной кишки
Как лечить язву двенадцатиперстной кишки
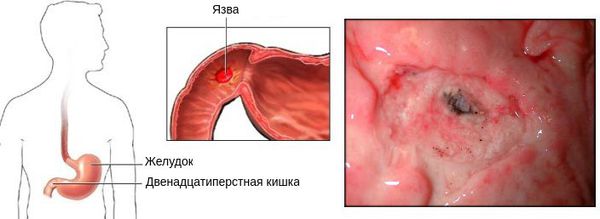
Язвенная болезнь двенадцатиперстной кишки (ДПК) и желудка — хроническое заболевание, проявляющееся появлением на слизистых оболочках указанных органов язвенных дефектов. Для патологии характерны сезонные обострения и ремиссионные периоды. На местах заживших изъязвлений образуются рубцы. Наиболее распространена болезнь среди пациентов среднего возраста (30-50 лет), у мужчин данное заболевание встречается чаще, нежели у женщин. Диагностируется у 7-10% населения планеты и требует серьезного лечения, заключающегося в соблюдении диеты, приеме медикаментов, а в осложненных случаях — и в оперативном вмешательстве, вплоть до полного удаления пораженного органа.
Чем опасна язва двенадцатиперстной кишки
Язвенная болезнь ДПК в случае отсутствия адекватного лечения чревата целым рядом серьезных осложнений, развитие которых зависит от локализации и размеров дефекта, возраста пациента и наличия сопутствующих патологий.
В числе возможных рисков:
Такие симптомы язвы ДПК являются причиной для срочного обращения к врачу.
Для записи на прием оставьте Ваш номер телефона
Причины язвы ДПК
Язва двенадцатиперстной кишки появляется по ряду причин:
Симптомы язвы двенадцатиперстной кишки
Основной симптом язвы двенадцатиперстной кишки и желудка — болевые ощущения, которые могут проявляться по-разному в зависимости от локализации дефекта:
Болевые ощущения имеют ноющий или схваткообразный характер, среднюю интенсивность и возникают на голодный желудок либо сразу после приема пищи.
Прочие признаки язвы желудка и двенадцатиперстной кишки:
Диагностика язвы ДПК
При появлении постоянных болей и других из вышеуказанных симптомов следует незамедлительно обратиться в клинику, однако далеко не все знают, какой врач лечит язву двенадцатиперстной кишки. Вопросами диагностики и лечения органов ЖКТ занимается гастроэнтеролог. Диагностика язвы двенадцатиперстной кишки предполагает проведение ряда лабораторных анализов и инструментальных исследований, в том числе:
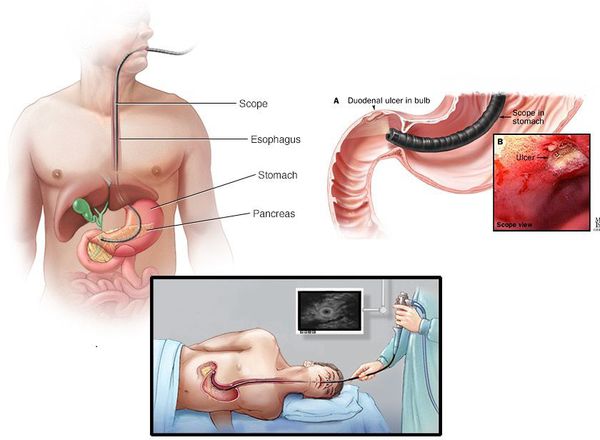
ЭГДС (гастроскопия) является наиболее информативным обследованием, так как позволяет тщательно исследовать пищевод, желудок и двенадцатиперстную кишку на предмет наличия дефектов, а также взять образцы пораженных тканей для гистологических и цитологических исследований и диагностики на предмет поражения Helicobacter pylori. Диагностику проводят при помощи гастроскопа, представляющего собой гибкую трубку с микрокамерой на конце.
Что такое язва двенадцатиперстной кишки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Аверин А. А., эндоскописта со стажем в 14 лет.
Определение болезни. Причины заболевания
Язвенная болезнь двенадцатиперстной кишки (ДПК) — это хроническое рецидивирующее заболевание, которое протекает с чередованием периодов обострения и ремиссии. Его основным морфологическим признаком является образование язвы в ДПК. [1]
На территории России данной болезнью страдает 5-10 % взрослого населения. Болеют в основном мужчины до 50 лет. [2]
Факторы риска
Язвенная болезнь ДПК может возникнуть по различным причинам. Чаще всего к развитию этой болезни приводят следующие факторы:
Наиболее значимыми причинами заболевания в настоящий момент считают инфекцию Helicobacter pylori и наследственную предрасположенность. Стоит отметить, что наследуется не сама болезнь, а факторы, предрасполагающие к его развитию.
Симптомы язвы двенадцатиперстной кишки
Ведущие симптомы язвы двенадцатиперстной кишки — боль, диспепсия (расстройство пищеварения), астения и кровотечение (при развитии осложнений).
Болевой синдром
Боли при язве ДПК, как правило, связаны с приёмами пищи: они могут возникнуть как через 0,5-1 час после трапезы (ранние боли), так и спустя 1,5-2 часа после приёма пищи (поздние боли). Также характерны «голодные» боли (болезненные ощущения на голодный желудок) и аналогичные им «ночные» боли.
Пациенты характеризуют болезненные ощущения как ноющие или режущие с постепенным усилением или снижением интенсивности. Как правило, боли носят постоянный характер, проходят или становятся менее интенсивными после приёма пищи, а также антисекреторных и/или антацидных препаратов.
Так же отмечается сезонный характер боли, что совпадает с периодами течения язвенной болезни — фазы ремиссии и обострения. Чаще всего обострение возникает весной и осенью и длится от трёх до шести недель, после чего сменяется периодом ремиссии.
Часть язв (по некоторым источникам, до 25% случаев) вообще протекает без болевого синдрома — т. н. «немые язвы». [2]
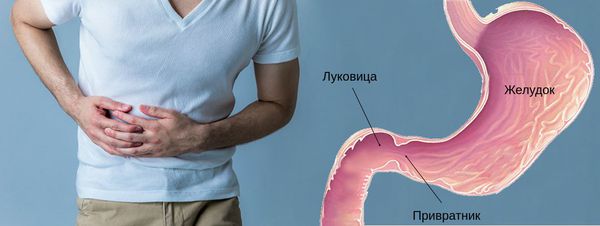
Болезненные ощущения чаще локализуются в эпигастрии, но могут распространятся и на правое подреберье. Наиболее ярко болевой синдром выражен при расположении язвенного дефекта в области луковицы и привратника (перехода между желудком и ДПК).
Пациентам необходимо прислушиваться к своему организму и при длительном болевом синдроме (более 3-4 недель), сезонности приступов боли и их связи с приёмами пищи следует обязательно обратиться к врачу.
Синдром диспепсии
Диспепсия проявляется целой группой симптомов, связанных с нарушениями пищеварения. Они тоже связаны с приёмами пищи и носят сезонный и периодичный характер.
Чаще всего встречаются следующие проявления (расположены по убыванию их частоты):
Иногда симптомы диспепсии преобладают над болевым синдромом.
Астенический синдром
Астения проявляется повышенной утомляемостью, плохим настроением, незначительным снижением веса: не смотря на повышенный аппетит, больные стараются ограничивать себя в еде, опасаясь усиления болей.
Кровотечение
Хотя кровотечение из язвы относится к осложнениям язвенной болезни, иногда оно может быть первым и единственным симптомом наличия язвенного дефекта в ДПК. Проявляется либо рвотой с примесью свежей и/или изменённой крови по типу «кофейной гущи», либо стулом чёрного цвета, напоминающего дёготь, с резким неприятным запахом — милена.
При наличии данного симптома требуется немедленно обратиться за медицинской помощью. Так как именно это осложнение приводит к наибольшей летальности при язвенной болезни. Игнорировать его нельзя!
Обострения язвы
Первые симптомы при обострении язвенной болезни: боль, диспепсия (расстройство пищеварения), астения и при осложнённом течении — кровотечение. Частота обострений при хроническом течении: 1-2 раза в год, как правило весной и осенью.
Патогенез язвы двенадцатиперстной кишки
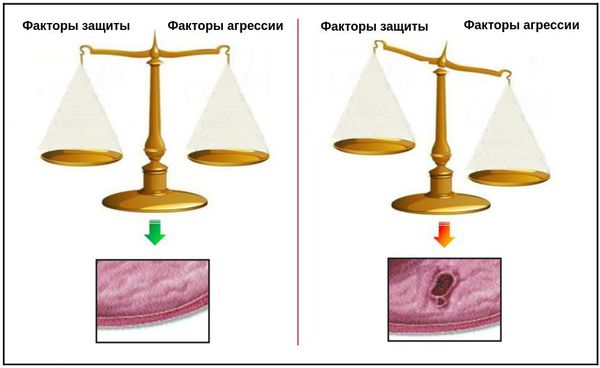
В основе патогенеза язвенной болезни ДПК лежит лежит дисбаланс между факторами агрессии и защитными свойствами слизистой оболочки ДПК. Данный факт наглядно иллюстрируют «весы», предложенные H. Shay и D.C.H. Sun. [1] Будет ли развиваться язва ДПК или нет, зависит от того, какая чаша перевесит — «агрессии» или «защиты».
Основными факторами агрессии являются:
Противостоят им факторы защиты:
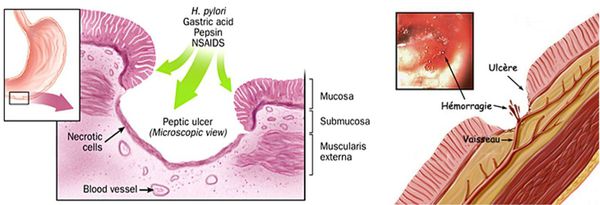
Низкая сопротивляемость факторам агрессии, как правило, носит наследственный характер. При длительном воздействии агрессивной среды (прямое разрушающее действие соляной кислоты и пепсина) на слизистую оболочку с низкой защитой и способностью к восстановлению происходит локальное разрушение слизистого барьера, а затем и слизистой оболочки с образованием сначала поверхностного дефекта. Затем происходит разрушение стенки кишки до подслизистого и мышечного слоя с образованием язвы, а при осложнениях (пенетрации или перфорации) разрушаются все слои кишечной стенки. При попадании в зону язвенного некроза крупного кровеносного сосуда, язва осложняется кровотечением.
Из всех факторов, снижающих способность слизистой к защите и восстановлению, ведущую роль играют:
После образования язвенного дефекта в слизистой в ответ на чрезмерную агрессию и повреждение начинают активироваться факторы защиты и регенерации. Развивается местная воспалительная реакция, усиливается кровоток, происходит лейкоцитарная инфильтрация слизистой по краям язвенного дефекта. Дно язвы покрывается фибрином, который защищает кишечную стенку от дальнейшего повреждения кислотой и пепсином. По краям язвы повышается способность клеток эпителия слизистой к делению, и постепенно происходит эпителизация язвенного дефекта (от краёв к центру).
Когда растущий новый эпителий слизистой сходится в центре, на месте язвенного дефекта образуется рубец. У детей и подростков заживления язвы может протекать без формирования рубца, и в месте язвы происходит восстановление полноценной слизистой.
В области рубца, образующегося на месте язвы, слизистая оболочка уже неполноценная. Часть функциональных клеток замещается клетками соединительной ткани и не может полноценно выполнять свою защитную функцию, а также быстро регенерировать. Поэтому при следующем преобладании факторов «агрессии» над факторами «защиты» происходит повторное образование язвенного дефекта слизистой. При хронических рецидивирующих язвах дефекты слизистой, как правило, образуются в том же месте. Таким образом, фаза ремиссии сменяется фазой обострения.
Классификация и стадии развития язвы двенадцатиперстной кишки
В настоящий момент общепринятой классификации язвенной болезни ДПК не существует. Однако в клинической практике принято различать это заболевание по следующим критериям:
В течении хронической язвенной болезни ДПК различают несколько стадий. К основным относятся:
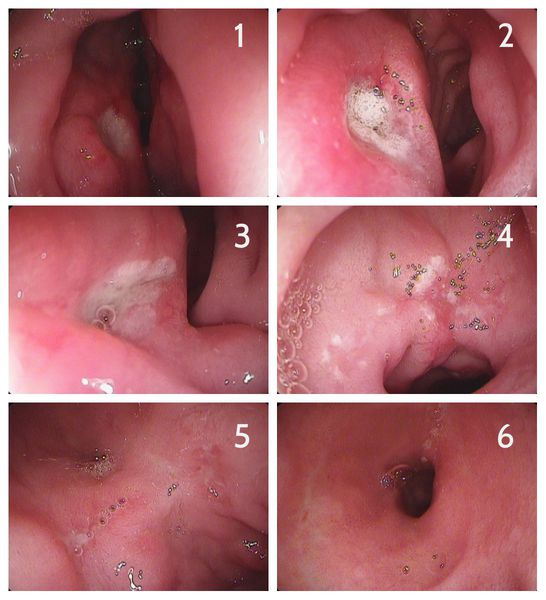
В зависимости от характерных признаков заболевания при проведении эндоскопии (ЭГДС) стадии язвенной болезни выглядят следующим образом: [3]
Осложнения язвы двенадцатиперстной кишки
В стадии обострения язвенная болезнь может осложнятся кровотечением, перфорацией или пенетрацией. В стадии рубцевания и ремиссии может возникнуть такое осложнение, как рубцовый стеноз ДПК, вплоть до кишечной непроходимости.
Кровотечение
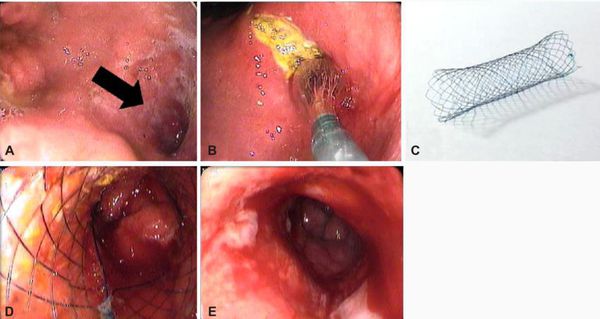
Кровотечение из крупных сосудов, попавших в зону язвенного дефекта, является наиболее частым и грозным осложнением язвенной болезни — встречается в 15-20% случаев. Большинство кровотечений развиваются при расположении язвы на передней стенке луковицы ДПК и в постбульбарных отделах. Проявляется выделением изменённой крови по типу «кофейной гущи» при рвоте и/или с изменённым стулом по типу «мелены» (чёрный жидкий стул). В клиническом анализе крови будут изменятся показатели красной крови: падает гемоглобин, снижается уровень эритроцитов и гематокрита. Неинтенсивные кровотечения могут давать положительный результат кала на скрытую кровь. Данный вид осложнения нуждается в экстренной эндоскопической или хирургической помощи. [2] [5]
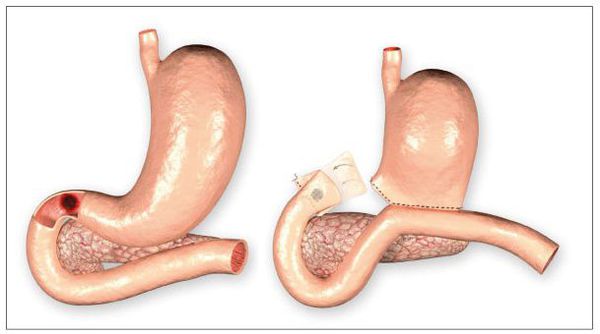
Перфорация
Данное осложнение представляет собой нарушение целостности стенки ДПК в месте язвенного дефекта. Оно возникает при распространении язвы вглубь стенки. Так, образуется отверстие, соединяющее просвет кишки с брюшной полостью. Его возникновение проявляется остро возникшей «кинжальной болью» с последующим развитием перитонита (как результат излития содержимого кишечника в брюшную полость). Встречается в 5-15% случаев. Требует хирургического лечения. [2] [5]
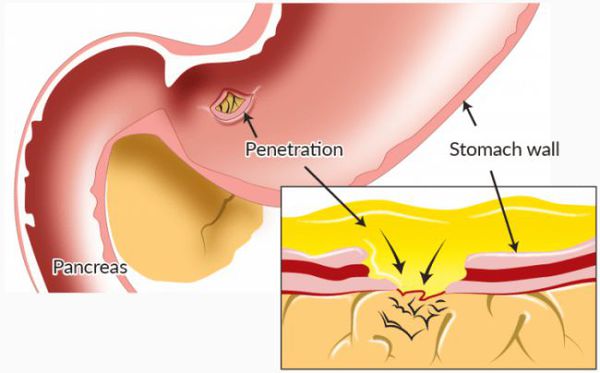
Пенетрация
При разрушении стенки ДПК в месте язвенного дефекта и фиксации его с близлежащим органом происходит разрушение тканей данного органа. Иными словами, язва проникает в соседние ткани. Чаще всего пенетрация распространяется на поджелудочную железу, малый сальник, печень, желчный пузырь и протоковую систему.
При этом осложнении боли теряют связь с приёмом пищи и становятся более интенсивными и постоянными. В анализе крови происходят воспалительные изменения. Такое осложнение устраняется хирургическим методом. [2]
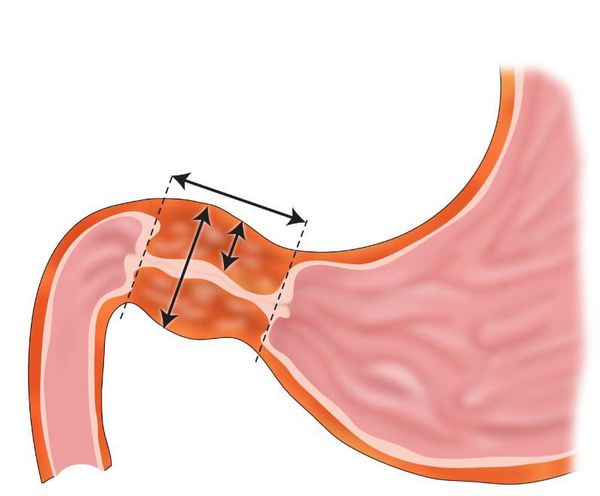
Стеноз
При формировании грубых рубцовых изменений стенки ДПК происходит сужение и в дальнейшем полное перекрытие просвета кишки. Это приводит к переполнению желудка содержимым и, как следствие, рвотам. Стул при этом отсутствует — развивается клиника высокой кишечной непроходимости. [2] [5]
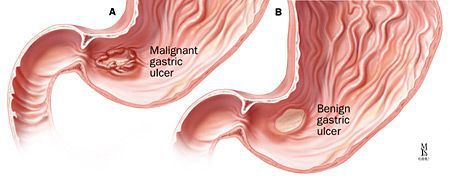
Малигнизация — трансформация доброкачественных клеток в злокачественные — для язвенной болезни ДПК, в отличие от язв желудка, не характерна.
Диагностика язвы двенадцатиперстной кишки
К какому врачу обратится при наличии симптомов
При подозрении на язвенную болезнь двенадцатиперстной кишки следует обратиться к терапевту и/или гастроэнтерологу. В случае развития осложнений потребуется консультация хирурга.
Постановка диагноза «Язвенная болезнь ДПК» основывается на сборе анамнеза, оценке наследственной предрасположенности к заболеванию, клинической картине и инструментальных методах обследования.
К обязательным обследованиям относятся: [6]
К вспомогательным методам относятся:
Несколько слов об ЭГДС
Данный вид исследования оброс множеством мифов и предрассудков. Какие же ощущения на самом деле испытывает человек при проведении эндоскопа через глотку, пищевод, желудок и ДПК:
Никаких других ощущений при проведении ЭГДС не возникает. Их сила и выраженность строго индивидуальна и зависит от многих факторов. Но если правильно себя вести, слушаться подсказок медицинского персонала и хорошо подготовиться к исследованию, то процедура проходит с минимальными затратами времени и минимумом неприятных ощущений.
Как следует вести себя во время ЭГДС:
ЭГДС считается «золотым стандартом» диагностики язвенной болезни ДПК, так как с его помощью язва чётко видна как дефект слизистой оболочки (частота выявления близка к 100%), есть возможность проследить все стадии течения заболевания, возможно проведение биопсии, диагностики инфекции Helicobacter pylori и определение уровня кислотности. В случае обнаружения такого осложнения, как кровотечение, проводится эндоскопический гемостаз. Также с помощью ЭГДС можно обнаружить и другие заболевания (онкологию, полипы, гастрит и т.д.).
Если пациент не в силах немного потерпеть (длится исследование обычно 3-6 минут) и преодолеть свои страхи, то возможно выполнение ЭГДС под наркозом.
Отказ от проведения данного исследования повышает риски неточной постановки диагноза и назначения неадекватного лечения. А при несвоевременной диагностике осложнений всё может закончиться для пациента фатально.
Лечение язвы двенадцатиперстной кишки
К обязательным мероприятиям при лечении я звы желудка и двенадцатиперстной кишки относятся:
Медикаментозное лечение
Медикаментозное лечение направлено на снижение уровня соляной кислоты, защиту и повышение регенерации слизистой ДПК. Для снижения кислотности применяются ингибиторы протонной помпы (ИПП) как «золотой» стандарт лечения и Н2-гистамино блокаторы. [6] Для повышения защитных свойств слизистой применяются обволакивающие средства и антациды. Для повышения регенерации слизистой используются препараты висмута и сукральфата. При наличии инфекции Helicobacter pylori проводится эрадикационная терапия первой или последующих линий. [6] В меньшей степени применяются:
В случае развития осложнений применяются эндоскопические или хирургические методы лечения.
Хирургическое лечение
Хирургические методы сводятся к лечению таких осложнений, как:
К эндоскопическим методам относится в первую очередь эндоскопический гемостаз. Данный метод позволяет в большинстве случаев остановить кровотечение из язвы и профилактировать его рецидив (при остановившемся кровотечении). [4] При рубцовом стенозе и сужении просвета ДПК иногда может применятся стентирование (при противопоказаниях к полостной операции).
В целом курс медикаментозного лечения при обострении язвенной болезни или при впервые выявленной язве длится 1-2 месяца. К хирургическим и эндоскопическим методам прибегают только при развитии соответствующих осложнений.
Экстренная помощь при приступе
Экстренная помощь проводится при осложнениях язвенной болезни (кровотечение, прободение, стеноз просвета ДПК). При развитии этих осложнений необходимо обратиться в клинику для консультации хирурга. При выраженном болевом синдроме, падении артериального давления, слабости и других признаках внутреннего кровотечения необходимо вызвать скорую помощь для оказания неотложной медицинской помощи.
Для уменьшения болевого синдрома в качестве препаратов экстренной помощи применяются альгинаты и антациды и/или быстродействующие препараты из группы ингибиторов протонной помпы (ИПП) — рабепразол.
Диета при язвенной болезни
В период обострения язвенной болезни ДПК применяется щадящая диета с протёртым вариантом готовки блюд. В основе диеты лежат следующие принципы:
• Механическое щажение обеспечивается за счёт выбора пищевых продуктов с небольшм содержанием в них грубой клетчатки, непродолжительного пребывания пищи в желудке и специальной кулинарной обработки продуктов (тушение, готовка на пару, измельчение пищи до консистенции пюре).
• Химическое щажение основано на повышении содержания жиров растительного происхождения и белков животного происхождения (творог, сыр, яйца, отварные мясо и рыба) на фоне физиологической нормы углеводов, витаминов, микроэлементов, так как жиры тормозят желудочную секрецию, а белки инактивируют соляную кислоту.
• Термическое щажение достигается исключением слишком холодной и горячей пищи, которая травмирует слизистую желудка, оптимальная температура горячих блюд +30-40 ° С.
• Ограничение объёма одновременно принятой пищи с целью предупреждения перерастяжения желудка: пищу принимают 5-6 раз в день и небольшими порциями. Приём пищи должен соответстввать ритму желудочной секреции и проводиться с интервалом 3,5-4,5 часа.
Исключаются продукты, сильно повышающие выработку соляной кислоты желудком. Такие как: солёные приправы, крепкие мясные, рыбные или овощные бульоны, чёрный хлеб, мягкий хлеб и выпечка, газированные напитки, крепкий чай, кофе.
Рекомендуются продукты, обладающие средним уровнем стимуляции выработки соляной кислоты: отварное мясо, рыба, большинство ягод и фруктов и слабым уровнем: яйца всмятку, белые сухари или подсушенный хлеб (из муки тонкого помола), каши, сладкие фрукты и овощи.
В щадящей диете с протёртой пищей в ассортимент блюд включают:
• творог пресный, сыр неострый и нежирный, протёртый;
• супы протёртые из сборных овощей (кроме щей и борща), супы овоще-крупяные, молочные крупяные, с вермишелью или измельченными макаронами;
• овощи отварные протёртые – кабачки, цветная и брюссельская капуста, томаты, морковь, свекла (обязательное исключение белокочанной капусты, репы, редьки, редиса и бобовых, которые богаты растительными волокнами и эфирными маслами);
• спелые фрукты и ягоды сладких сортов (после тепловой обработки);
• компоты с протёртыми сухофруктами;
• хлеб пшеничный подсушенный.
Блюда готовят на пару, отваривают, разваривают до мягкости, пюрируют, измельчают, подают в тёплом виде.
Рекомендуемые блюда щадящей диеты с непротертой пищей те же, что и для варианта, описанного выше. Блюда готовят на пару, отваривают, размельчают до мягкости, но не измельчают, подают в теплом виде 5-6 раз в день.
В период ремиссии рекомендуется придерживаться основных принципов здорового питания. При этом исключаются крепкие мясные и рыбные бульоны, грибной отвар, пряности, острые блюда, маринованные и копчёные продукты, обладающие раздражающим действием на слизистую оболочку и способные повышать образование соляной кислоты в желудке. Ограничивается сдобное тесто, пироги, блины, кофе, минеральные воды и напитки, содержащие углекислоту в большом количестве. Вредным является длительное (свыше 10-15 минут) использование жевательной резинки.
Физиотерапия и лечебная гимнастика при язвенной болезни
Эффективность методов физиотерапии при язвенной болезни ДПК не доказана, так же как и лечебной гимнастики. Поэтому эти методы в лечении язвенной болезни не применяются.
Прогноз. Профилактика
В большинстве случаев при своевременном лечении и соблюдении основных принципов профилактики прогноз благоприятный. При частых рецидивах и развитии осложнений прогноз, соответственно, неблагоприятный. Онкологического потенциала язвенная болезнь ДПК не несёт.
В основе профилактики лежат такие направления, как:
Питанию отводится особая роль в профилактике язвенной болезни. Оно должно быть сбалансированным, без строгих ограничений. Принимать пищу следует 4-5 раз в день в одно и то же время. Стоит избегать, а лучше полностью ограничить продукты, вызывающие чувство изжоги или боль в животе.
Нужно помнить и о таких простых, но в то же время важных рекомендациях, как приём пищи в спокойной обстановке, не спеша, сидя, тщательно прожёвывая еду. Это способствует лучшему пропитыванию пищи слюной, которая нейтрализует соляную кислоту. [2] [6]
Медикаментозная профилактика предполагает уничтожение Helicobacter pylori и возможное назначение невсасывающихся антацидов за месяц до начала предполагаемого обострения. Профилактические приёмы ИПП и Н2-гистамино блокаторов не проводятся в связи с наличием у этих групп препаратов побочных эффектов, проявляющихся при длительном приёме.
Можно ли полностью вылечить язву
Язвенная болезнь двенадцатиперстной кишки — это хроническое рецидивирующее заболевание, поэтому при нарушении баланса между предрасполагающими факторами и защитными свойствами слизистой оболочки ДПК болезнь может проявиться снова.
Язвенная болезнь
Содержание
Язвенная болезнь достаточно распространена в современном мире. В индустриально-развитых странах встречается 8-10% населения, которые страдают данным недугом. В России за последние 10 лет заболеваемость по язвенной болезни выросла на 38%. Важно заметить, что язвенная болезнь желудка отмечается в популяции старше 40 лет, а язва двенадцатиперстной кишки чаще всего выявляется до 40 лет. Что касается половой принадлежности, то чаще болеют мужчины, чем женщины. Соотношение между женщинами и мужчинами при язве желудка составляет 1:2, а при язве двенадцатиперстной кишки 1:4.
Причины язвенной болезни
Причинными факторами, вызывающие образование язв, являются:
В основе возникновения язвенной болезни лежит нарушение баланса защитных и повреждающих факторов в зоне желудка и двенадцатиперстной кишки.
Защитные факторы:
Повреждающие факторы:
Симптомы язвенной болезни
Тест риска возникновения язвенной болезни
Потратьте несколько минут, чтобы ответить на приведенные ниже вопросы. Постарайтесь быть честными. Отвечайте на вопросы: «да» или «нет».
Результаты теста: Если вы ответили «ДА» хотя бы на 2-3 вопроса, вы подвержены риску заболеваемости по язвенной болезни. Если вы хотите предотвратить прогрессирование заболевания и снизить риск осложнений и инвалидизации, следует обратиться к врачу гастроэнтерологу. Помните, что язвенная болезнь может протекать бессимптомно, как у вас, так и у ваших близких. Прислушайтесь к своему организму, попробуйте проанализировать ваш быт, привычки, питание, а также уровень здоровья в семье. На все возникшие вопросы сможет ответить специалист Клиники ЭКСПЕРТ.
Диагностика язвенной болезни
На первом этапе диагностики врач проводит сбор жалоб и тщательный объективный осмотр. Затем, учитывая все риски заболевания, сопутствующую патологию, врач составляет план индивидуальной диагностики, в который входят лабораторные и инструментальные методы обследования. На сегодняшний день существует множество биохимических показателей, которые помогают не только в диагностике заболеваний желудочно-кишечного тракта, но и в своевременном выявлении возможных осложнений.
Начать обследование также можно с базового скрининга на заболевания желудка.
Прогноз
В случае своевременной диагностики и адекваного комплесного лечения и отсутствия осложнений — прогноз благоприятный.
К сожалению, при несвоевременном обращении к эксперту-гастроэнтерологу в некоторых случаях происходит прогрессирование состояния с возникновением тяжелых жизни угрожающих осложнений, приводящих к инвалидизации, а иногда и к летальному исходу.
Если вовремя не обнаружить язвенную болезнь, то могут развиться следующие серьезные осложнения:
Лечение
Лечение язвенной болезни должно быть комплексным, с учетом этиологического фактора заболевания. В зависимости от области, глубины поражения и сопутствующих осложнений выделяют консервативное (медикаментозное) и хирургическое лечение.
Медикаментозное лечение подбирается индивидуально, основываясь на этиологических факторах и сопутствующей патологии. Врач, приступая к медикаментозному лечению пациента, должен проследить и за тем, какие препараты больной использует в повседневной жизни. Специалисты Клиники ЭКСПЕРТ всегда подбирают эффективную терапию, учитывая индивидуальную чувствительность и особенность каждого пациента, используют препараты нового уровня и поколения.
Профилактика и рекомендации
Необходимо исключить те факторы, которые приводят к развитию язвенной болезни и отслеживать состояние здоровья при наличии наследственной предрасположенности, даже если вас ничего не беспокоит.
Факторы риска развития язвенной болезни:
Часто задаваемые вопросы
Может ли язвенная болезнь передаваться по наследству?
Сама язва не может, но факторы риска ее развития — безусловно.
Можно ли заразиться язвенной болезнью?
В случае инфицирования хеликобактером риск развития язвенной болезни преимущественно 12-перстной кишки и антрального отдела желудка существенно выше.
Может ли язва перерасти в рак?
В случае длительно текущего воспалительного процесса может развиться метаплазия — изменение типичной структуры клеток слизистой оболочки желудка и реже — 12-перстной кишки, что существенно повышает риск озлокачествления.
Можно ли вылечить язву?
Неосложненная язва рубцуется сама, а заболевание «язвенная болезнь» и процесс язвообразования вылечивается при установлении причины (хеликобактер, забросы желчи, лекарственно-индуцированные воздействия, эндокринные заболевания и пр.) и ее устранении.
Можно ли лечить язвенную болезнь без антибиотиков?
Если язвенная болезнь не обусловлена бактерией НР — безусловно, в случае НР-ассоциированного заболевания — курс антибактериальной терапии обязателен.
Истории болезни
История №1
При обращении в Клинику ЭКСПЕРТ пациент Е., 32 л., жаловался на ноющие, режущие боли в эпигастральной области через 1,5 ч после еды, часто по ночам, натощак, изжогу, отрыжку кислым, запоры, слабость, утомляемость.
В течение 5 лет, осенью, отмечал появление ноющих болей в эпигастрии, изжогу. Самостоятельно принимает маалокс. 4 года назад проводилась 7-дневная эрадикационная терапия с применением амоксициллина и кларитромицина. Контроля после лечения не проводилось. Из анамнеза жизни: питается нерегулярно, работа связана с частыми командировками, курит.
Пациенту назначено обследование (исследование крови; УЗИ логанов брюшной полости, ФГДС + НР- тест и др.) в результате которого был поставлен диагноз: Язвенная болезнь. Язва 12-перстной кишки, обострение. НР (+). Рубцовая деформация луковицы 12- перстной кишки. Дополнительно был назначен С13-углеродный дахытельный тест на НР, который показал высокую обсемененность НР. Было назначено комплексное лечение, направленное на устранение действующего фактора — НР. При контрольном осмотре и обследовании жалоб пациент не предъявлял, а при эндоксопическом исследовании была выявлена существенная положительная динамика. НР — не обнаружен. В дальнейшем пациент 1 раз в 6 месяцев проходит профилактическое обследование. За последние 2 года после проведенного лечения обострений не наблюдалось.
История №2.
Пациент С., 49л., обратился в Клинику ЭКСПЕРТ с жалобами на на ноющие боли в эпигастральной области (больше слева), через 20 мин. после еды, отрыжку кислым, изжогу, уменьшающиеся после приема альмагеля. Год назад отмечались подобные жалобы после погрешностей в диете, самостоятельно принимал маалокс, фамотидин.
При лабораторно-инструментальном обследовании выявлена язва тела желудка. Пациенту было назначено лечение, включающее диетические рекомендации и лекарственная терапия, направленная на защиту, восстановление и уменьшение воспаления слизистой оболочки желудка. Жалобы купировались. Пациент продолжает лечение и наблюдение в Клинике ЭКСПЕРТ.