Чем выжечь контагиозный моллюск
Что такое контагиозный моллюск? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 15 лет.
Определение болезни. Причины заболевания
Контагиозный моллюск — вирусное заболевание кожи, которое проявляется полушаровидными узелками розового цвета с вдавлением в центре. Заболевание практически всегда проходит самостоятельно. Такое интересное название оно получило из-за схожести узелков при сильном увеличении с улиткой или жемчужиной. К поеданию морепродуктов или купанию в море болезнь отношения не имеет.
Заболевание вызывает вирус контагиозного моллюска (Molluscum contagiosum virus) семейства Poxviridae. Другой известный представитель этого семейства — вирус натуральной оспы.
Инкубационный период заболевания длится от одной недели до нескольких месяцев и в среднем составляет от 2 до 7 недель. Продолжительность инкубационного периода зависит от количества возбудителя (инфицирующей дозы), его вирулентности (заразности), а также состояния иммунной системы на момент заражения.
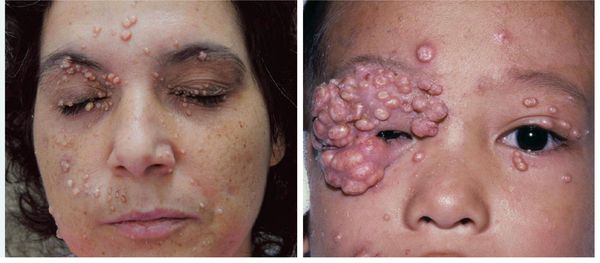
Поражение лица и век контагиозным моллюском:
Контагиозным моллюском чаще болеют:
Контагиозный моллюск у детей
У детей высыпания обычно появляются на туловище, конечностях, голове и шее. У детей школьного возраста заражение происходит в основном контактным путём — при соприкосновении с кожей заражённого человека или инфицированным предметом при посещении плавательного бассейна или спортивных секций.
Контагиозный моллюск у взрослых
Пути передачи инфекции
Симптомы контагиозного моллюска
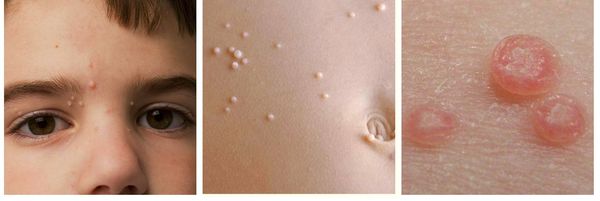
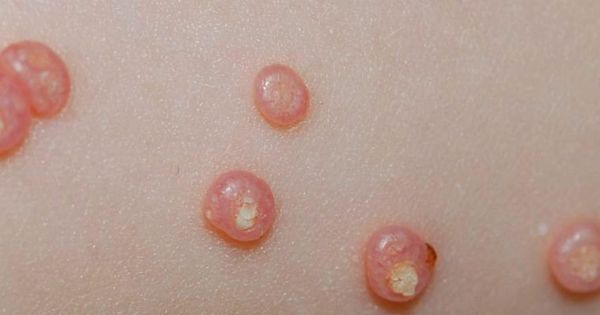
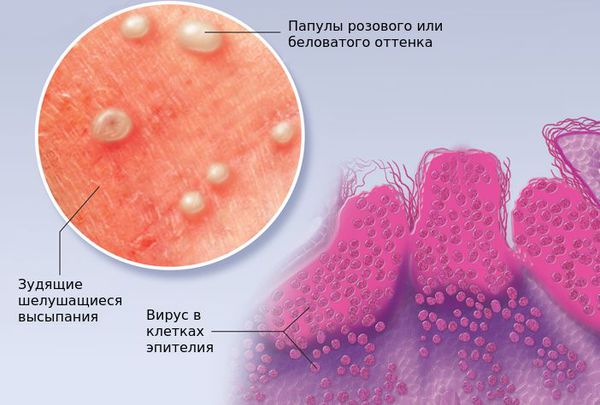
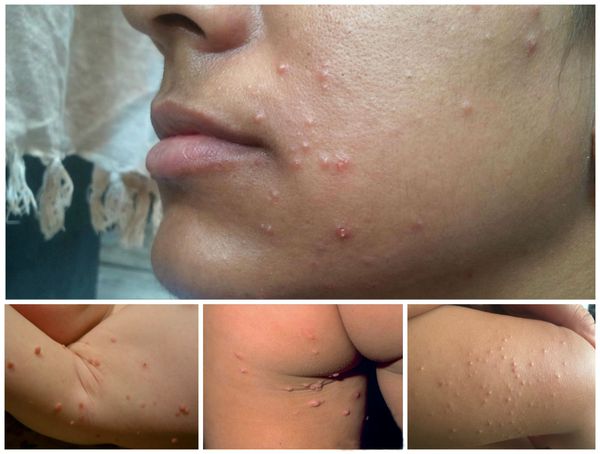
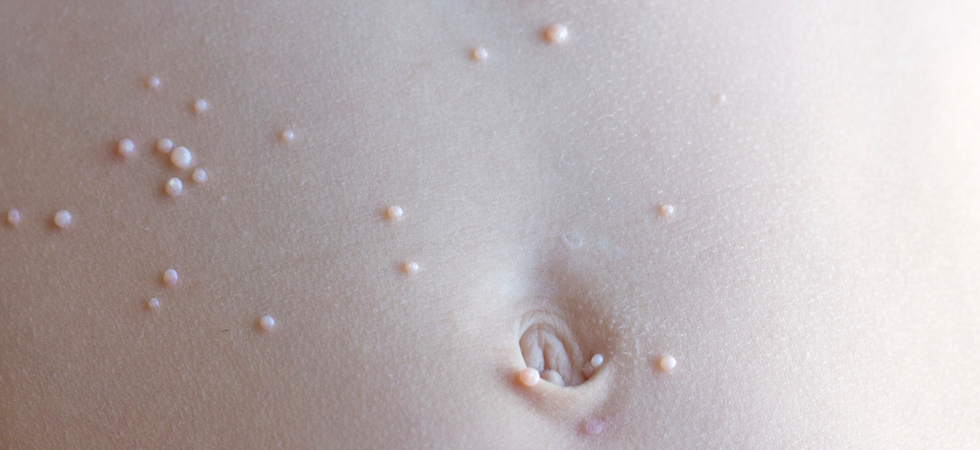
При заболевании на коже возникают мелкие узелки — 1,5-2 мм в диаметре. Они быстро растут и принимают вид телесно-розоватых, красных или прозрачных, не сливающихся между собой полушаровидных папул величиной до 5-10 мм с центральным пупковидным углублением. При надавливании на узелок из него выделяется белая творожисто-кашицеобразная масса, состоящая из ороговевшего эпителия и «моллюсковых телец» — типичных для данного заболевания клеток яйцевидной формы, наполненных вирусными частицами.
Других жалоб заболевание не вызывает, высыпания не болят и не чешутся. Температура тела не повышается, самочувствие и общее состояние не страдает. Возможна любая локализация высыпаний, но чаще всего они поражают лицо, веки, шею, грудь, подмышечные впадины, складки конечностей и половые органы. Высыпания на веках могут сочетаться с хроническим конъюнктивитом или кератитом. Кожа вокруг папул часто легко или умеренно раздражена. Возможно линейное расположение высыпаний, вызванное переносом вируса с одного участка кожного покрова или слизистой на другой.
Поражение груди и живота контагиозным моллюском:
Патогенез контагиозного моллюска
Заражение контагиозным моллюском происходит после взаимодействия с инфицированными людьми или заражёнными предметами. Вирус проникает в кожу через небольшие ссадины и микротрещины и размножается исключительно в клетках плоского эпителия. Поражённые клетки увеличиваются в размерах, а при достижении критической точки их стенки лопаются и скапливаются в центре папулы.
Классификация и стадии развития контагиозного моллюска
Существует четыре типа вируса контагиозного моллюска: MCV-1, MCV-2, MCV-3, MCV-4. Наиболее распространённым (75-96 % случаев) является тип MCV-1. Тип MCV-2 зачастую выявляется у взрослых, он связан с ВИЧ и иммунодефицитными состояниями и передаётся половым путём. Клиническая картина заболевания при заражении всеми этими типами схожа.
Контагиозный моллюск поражает:
По количеству поражённых областей:
По количеству папул:
По форме заболевания выделяют:
2. Атипичная форма (встречается очень редко):
Осложнения контагиозного моллюска
Возможные осложнения:
Диагностика контагиозного моллюска
Осмотр
Диагноз чаще всего выставляется на основании осмотра и обнаружения белых, розово-телесных папул с центральным пупкообразным вдавлением.
Изредка необходима увеличительная линза или дермоскопия, которые помогут в визуализации центрального «пупка», если он не виден невооружённым глазом.
Биопсия
Биопсия используется крайне редко, только при атипичных проявлениях заболевания или неясном диагнозе (например, при ВИЧ-инфекции для исключения глубоких микозов кожи).
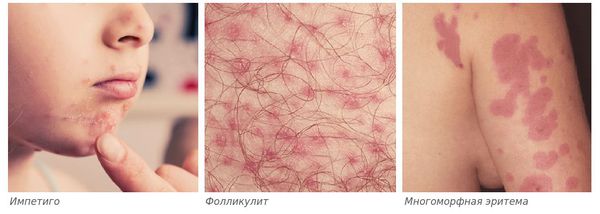
Дифференциальная диагностика
Лечение контагиозного моллюска
Какой врач лечит контагиозный моллюск
Заболевание лечит дерматолог амбулаторно, госпитализация не требуется.
Подходы к лечению контагиозного моллюска в РФ и Европе разнятся:
Удаление контагиозного моллюска
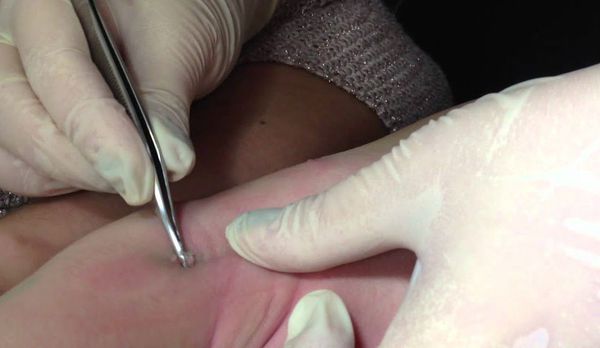
Если имеется всего несколько узелков, то их можно механически удалить пинцетом, иглой или кюреткой.
Согласно данным европейских исследований, кюретаж не рекомендован при поражении лица и генитальной области. Риски проведения кюретажа включают боль, психологическую травму, появление рубцов, гипо- или гиперпигментации. Процедура болезненна, но для уменьшения боли достаточно нанести крем с Lidocaini hydrochloridum (лидокаином) или Prilocainum (прилокаином) за 20-30 минут до удаления узелков. Если удалить папулы механически невозможно, то следует ждать их самостоятельного регресса.
Не рекомендуется заниматься самолечением, так как при неправильном удалении узелков высок риск их инфицирования, появления рубчиков после заживления, а также дальнейшего распространения высыпаний на другие участки тела.
Для лечения также применяются:
Медикаментозное лечение контагиозного моллюска
Системная терапия контагиозного моллюска не проводится. В связи с отсутствием доказательной базы об эффективности и безопасности в РФ местных препаратов по лечению контагиозного моллюска вопрос их применения остаётся спорным.
В мировой практике используют следующие местные препараты:
Проводятся исследования эффективности и безопасности системной терапии контагиозного моллюска циметидином и интерфероном альфа.
У ВИЧ-инфицированных пациентов заболевание не проходит самостоятельно и без лечения быстро прогрессирует. Однако высыпания часто исчезают под действием высокоактивной антиретровирусной терапии.
Во время лечения рекомендуется воздержаться от посещения бассейна и контактных видов спорта. Следует оберегать кожу от повреждений и раздражающего действия косметических средств и пота.
Прогноз. Профилактика
При нормальном иммунитете заболевание проходит самостоятельно, однако период выздоровления может длиться до 24 месяцев. Основная цель терапии состоит в том, чтобы снизить риск передачи инфекции другим людям. У ВИЧ-инфицированных пациентов заболевание, как правило, протекает тяжелее и менее чувствительно к лечению.
Меры профилактики:
Контагиозный моллюск: методы удаления
Удаление контагиозного моллюска — резекция новообразования, спровоцированного хроническим высококонтагиозным заболеванием кожи, возбудитель которого входит в оспенную группу вирусов — Molluscipoxvirus. По международной классификации болезней контагиозный моллюск не относится к венерологическим заболеваниям, однако, ВОЗ включает контагиозный моллюск в перечень инфекций, передаваемых половым путем. Заражению подвержены лица обоих полов вне зависимости от возрастных групп, но люди, неразборчивые в сексуальных контактах, и дети попадают в группу риска.
Заражение контагиозным моллюском происходит при тесном контакте с инфицированным человеком (кожа-к-коже) или за счет аутоинокуляции. Инкубационный период длится от 1 недели до 6 месяцев.
Возбудитель контагиозен — он легко передается от человека к человеку через прикосновение пораженных участков кожи. Вирус также может передаваться через контакт с зараженным предметом — полотенцем, одеждой, игрушками и т.п. MCV может передаваться от одного человека к другому при половом контакте.
Вероятность заражения выше в том случае, если на коже или слизистой имеются повреждения. Возбудитель персистирует только в человеческом организме, то есть заразиться контагиозным моллюском можно исключительно от человека. Человек заразен до тех пор, пока специфические образования на коже не исчезнут. Некоторые «шишки», если их не лечить, могут оставаться на срок до 4 лет. Устойчивый иммунитет к этому возбудителю не вырабатывается, поэтому возможно повторное заражение.
Примерно в 10% случаев вокруг поражения развивается экзема. Возможно также развитие вторичной бактериальной инфекции. Расчесывание и вторичная инфекция могут привести к образованию рубцов на коже. Правильный выбор метода лечения контагиозного моллюска, в том числе внутриэпидермальной деструкции, исключает риск развития рубцов на коже. Лечение диссеминированных или рецидивирующих форм контагиозного моллюска, особенно на фоне хронических заболеваний или состояний, влияющих на полноценность клеточного иммунитета, представляет определенные сложности.
Диагноз не вызывает затруднений. Он основывается главным образом на клинической картине. В сомнительных случаях подтверждается результатами гистологического исследования (обнаружением моллюсковых телец в цитоплазме клеток эпидермиса). Дифференциальный диагноз проводят с бородавками, красным плоским лишаем, множественной формой кератоакантомы, эпителиомой.
При микроскопическом исследовании содержимого узелков обнаруживают ороговевшие клетки эпидермиса и большое количество своеобразных, типичных для этого заболевания овоидных (моллюсковых) телец. По данным гистологического исследования включения формируются в базальных слоях эпителия. Они постепенно увеличиваются в размерах, оттесняют ядро в сторону и заполняют собой клетку.
Общие принципы терапии контагиозного моллюска
настоящее время контагиозный моллюск, если только узелки локализуются не на веках и не в области половых органов, рекомендуется вообще не лечить, поскольку через 3 — 18 месяцев иммунная система сможет подавить активность ортопоксвируса, и все образования исчезнут самостоятельно, не оставив на коже следов (рубцов, шрамов и т.д.). К вирусу контагиозного моллюска вырабатывается иммунитет, но это происходит медленно, поэтому организму для самоизлечения от инфекции требуется не неделя, как в случае с ОРВИ, а несколько месяцев или даже до 2 — 5 лет. А если удалять узелки контагиозного моллюска до их самостоятельно исчезновения, то можно оставить на коже рубцы, и это увеличивает риск их повторного появления, причем еще в больших количествах, поскольку вирус все еще активен. Поэтому учитывая, что самоизлечение происходит всегда, и это только вопрос времени, врачи рекомендуют не лечить контагиозный моллюск удалением узелков, а просто немного подождать, пока они исчезнут сами.
Единственные ситуации, когда все же рекомендуется удалять узелки контагиозного моллюска — это их локализация на половых органах или на веках, а также выраженный дискомфорт, доставляемый образованием человеку. В остальных случаях узелки лучше оставить и дождаться их самостоятельного исчезновения после подавления активности вируса иммунной системой. Однако если человек хочет удалить узелки, то это допускается. Причем причиной такого желания, как правило, являются эстетические соображения. Для удаления узелков контагиозного моллюска используют следующие хирургические методы:
На практике, помимо указанных, официально одобренных методов для удаления узелков контагиозного моллюска, используются и другие способы. Они заключаются в воздействии на узелки контагиозного моллюска различными химическими веществами в составе мазей и растворов, которые способны разрушать структуру образований. Так, в настоящее время для удаления узелков применяют мази и растворы, содержащие третиноин, кантаридин, трихлоруксусную кислоту, салициловую кислоту, имиквимод, подофиллотоксин, хлорофиллипт, фторурацил, оксолин, перекись бензоила, а также интерфероны альфа-2а и альфа 2в. Такие химические способы удаления моллюска нельзя назвать народными методами, поскольку они предполагают применение лекарственных препаратов, вследствие чего их принято считать неофициальными.
Методы удаления контагиозного моллюска
Любые хирургические методы удаления узелков довольно болезненны, вследствие чего для манипуляций рекомендуется использовать местные анестетики. Наилучшим образом обезболивает кожный покров мазь ЭМЛА 5%. Прочие анестетики, такие, как лидокаин, новокаин– малоэффективны.
Удаление лазером контагиозного моллюска
На узелки точечно воздействуют лучом СО2-лазера или импульсного лазера. Для разрушения образований оптимально устанавливать следующие параметры луча лазера: длина волны 585 нм, частота 0,5 — 1 Гц, диаметр пятна 3 — 7 мм, плотность энергии 2 — 8 Дж/см2, продолжительность импульса 250 — 450 мс. Во время процедуры каждый узелок облучают лазером, после чего обрабатывают кожу 5% спиртовым раствором йода. Если по прошествии недели после процедуры узелки не покрылись корочками и не отпали, то производят еще один сеанс облучения образований лазером. Лазеротерапия позволяет добиться разрушения 85 — 90% узелков уже после первого сеанса. Причем после отпадения образований на коже не остается заметных рубцов и шрамов, что делает метод пригодным для удаления узелков по косметическим соображениям.
Удаление контагиозного моллюска жидким азотом
На каждый узелок воздействуют жидким азотом в течение 6 — 20 секунд, после чего обрабатывают кожу 5% спиртовым раствором йода. Если через неделю остались узелки, то их повторно разрушают жидким азотом. Данный метод — болезненный, и не пригоден для удаления узелков контагиозного моллюска по косметическим соображениям, поскольку после деструкции образований жидким азотом на коже могут появляться пузыри, заживающие с формированием рубцов и очагами депигментации.
Удаление контагиозного моллюска электрокоагуляцией
Метод заключается в «прижигании» узелков электрическим током подобно «прижиганию» эрозии шейки матки. После процедуры кожу смазывают 5% спиртовым раствором йода и через неделю оценивают результат. Если узелки не отпали, то их повторно «прижигают».
Удаление контагиозного моллюска кюретажем и вылущиванием
Метод заключается в механическом выскабливании узелка острой ложкой Фолькмана или удалении образований тонким пинцетом. Процедура крайне болезненна и неприятна. Удаление образований может сопровождаться кровотечением. После механического удаления узелков все бывшие места их локализации обрабатывают 5% раствором йода или другими антисептиками. Данные методы непригодны для удаления узелков по косметическим соображениям, поскольку в результате выскабливания или вылущивания на месте образований могут формироваться западающие рубцы.
Мазь от контагиозного моллюска — удаление узелков химическими веществами
Для удаления узелков контагиозного моллюска их можно регулярно, по 1 — 2 раза в день, смазывать мазями и растворами, содержащими следующие вещества:
Длительность применения любых вышеперечисленных препаратов определяется скоростью исчезновения узелков контагиозного моллюска. В целом, как показывают наблюдения врачей-дерматологов, для полного удаления узелков любым указанным средством необходимо непрерывно применять его в течение 3 — 12 недель. Все вышеперечисленные средства обладают сравнимой эффективностью, поэтому можно выбирать любой препарат, который по каким-либо субъективным причинам нравится больше других. Однако дерматологи рекомендуют сначала попробовать Оксолиновую мазь, Фторурациловую мазь или препараты с бензоил пероксидом, поскольку они наиболее безопасные.
Лечение контагиозного моллюска у детей
Лечение контагиозного моллюска у детей проводится теми же методами, что и у взрослых, и с соблюдением общих принципов терапии. То есть оптимальное лечение контагиозного моллюска у детей — это отсутствие лечения и просто ожидание, когда организм сам подавит активность вируса, и все узелки просто бесследно исчезнут. Но если ребенок расчесывает узелки, или они доставляют ему дискомфорт, то рекомендуется попробовать удалить их различными мазями и растворами, содержащими компоненты для устранения бородавок (например, салициловая кислота, третиноин, кантаридин или перекись бензоила). Данные растворы наносят точечно на узелки контагиозного моллюска по 1 — 2 раза в день, пока они не исчезнут. Но это допустимо только после консультации врача.
Врачи сообщают об эффективности Оксолиновой мази для удаления узелков моллюска у детей, поэтому можно воспользоваться и этой рекомендацией. Рекомендуется по 1 — 2 раза в день накладывать толстый слой мази на узелки вплоть до их полного исчезновения. При этом сначала узелки под действием мази могут покраснеть и воспалиться, но этого бояться не нужно, поскольку через 1 — 2 дня образования покроются корочкой и начнут подсыхать. Если же принято решение удалять узелки у ребенка каким-либо хирургическим методом, то это следует делать только с использованием адекватного обезболивания. Наилучшим образом обезболивает кожный покров и, соответственно, оптимально подходит для применения в качестве анестетика при хирургическом удалении узелков контагиозного моллюска крем ЭМЛА 5%.
Для адекватного обезболивания крем наносят на кожу в области локализации узелков, накрывают окклюзионной пленкой, идущей в наборе с препаратом, и оставляют на 50 — 60 минут. По прошествии часа пленку снимают, остатки крема снимают стерильным ватным тампоном и только после этого проводят операцию по удалению узелков контагиозного моллюска. При использовании крема ЭМЛА достигается хороший уровень обезболивания, вследствие чего ребенок не ощущает боли и не получает дополнительного стресса.
Профилактика контагиозного моллюска
Профилактика заключается в соблюдении правил личной гигиены жилищ. Для предупреждения распространения инфекции необходима изоляция больного ребенка из организованного коллектива, проведение профилактических осмотров детей в дошкольных детских учреждениях и школах. Эффективны профилактические меры, такие как ежедневная смена нательного и еженедельная смена постельного белья, пользование только своими личными вещами (мочалкой, полотенцем и т.д.), ежедневный душ, особенно после посещения бассейна, сауны или полового контакта. Если в семье есть дети, которые посещают детское учреждение — садик или ясли — то их необходимо регулярно тщательно осматривать, а в случае подозрений на наличие контагиозного моллюска, немедленно показать врачу. Первая мера профилактики всех передающихся половым путем заболеваний (ЗППП) — разборчивость в выборе половых партнеров — в полной мере относится и к заболеванию контагиозным моллюском.
К мерам профилактики контагиозного моллюска можно отнести также раннее выявление случаев заболевания контагиозным моллюском, своевременное лечение больных и их половых партнеров. Отдельно нужно сказать и о том, что если в семье есть больной контагиозным моллюском, то во время, пока проводится его лечение, он должен находиться в некоторой изоляции: пользоваться только своими личными вещами и посудой, избегать половых и тесных физических контактов с остальными членами семьи, не посещать бассейн или сауну. При выполнении всех этих несложных рекомендаций шансы на то, что остальные члены семьи не заразятся контагиозным моллюском, очень велики.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!
Контагиозный моллюск
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ КОНТАГИОЗНЫМ МОЛЛЮСКОМ
Шифр по Международной классификации болезней МКБ-10
В08.1
ОПРЕДЕЛЕНИЕ
Контагиозный моллюск – доброкачественное вирусное заболевание кожи, которое характеризуется появлением на коже, реже – на слизистых оболочках полушаровидных узелков величиной от булавочной головки до горошины с центральным пупковидным углублением.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Заболевание вызывается ортопоксвирусом, который относится к семейству Poxviridae, подсемейству Chordopoxviridae, роду Molluscipoxvirus. Существует 4 типа вируса контагиозного моллюска: MCV-1, MCV-2, MCV-3, MCV-4. Наиболее распространённым является тип MCV-1; тип MCV-2, как правило, выявляется у взрослых лиц и передается половым путем. Ортопоксвирус относится к ДНК-содержащим вирусам, не культивируется в тканях куриного эмбриона и не патогенен для лабораторных животных. Заболевание встречается повсеместно и поражает человека в любом возрасте.
Инфицирование происходит при непосредственном контакте с больным или вирусоносителем, либо опосредованно – через предметы личного и домашнего обихода. Инкубационный период заболевания варьирует от 1 недели до нескольких месяцев, в среднем составляя от 2 до 7 недель.
Заболевание чаще выявляется у детей в возрасте от 1 года до 4 лет. У детей более старшего возраста инфицирование, как правило, происходит при посещении плавательного бассейна или занятиях контактными видами спорта. Чаще болеют дети, страдающие экземой или атопическим дерматитом, получающие лечение глюкокортикостероидными средствами.
У лиц молодого возраста инфицирование контагиозным моллюском часто происходит половым путем.
У лиц среднего и пожилого возраста провоцирующим фактором развития заболевания может быть длительный прием глюкокортикостероидных препаратов и цитостатиков.
У ВИЧ-инфицированных пациентов вследствие иммунодефицитного состояния организма наблюдается повышенная склонность к появлению контагиозного моллюска, характеризующегося рецидивирующим течением.
Распространенность заболевания в различных странах составляет от 1,2% до 22% населения.
Клиническая картина
Cимптомы, течение
Элементы контагиозного моллюска могут располагаться на любом участке кожного покрова.
У детей образования чаще локализуются на коже лица (чаще на веках и области лба), шее, верхней половине груди (особенно в области подмышечных впадин), верхних конечностях (тыл кистей); у взрослых – на коже нижней части живота, лобка, внутренней поверхности бедер, коже наружных половых органов, вокруг ануса. Поражение век может сопровождаться конъюнктивитом. У ВИЧ-инфицированных лиц очаги чаще всего локализуются на коже лица, шеи и туловища.
Элементы контагиозного моллюска представляют собой узелки размером 0,1–0,2 см полушаровидной или слегка уплощенной формы, плотные, безболезненные, цвета нормальной кожи или бледно-розового цвета, нередко с восковидным блеском, с пупковидным углублением в центре. Узелки быстро увеличиваются в размерах до 0,5–0,7 см, располагаются изолированно на неизмененной коже, реже окружены слабо выраженным воспалительным ободком. При сдавлении узелков с боков из центрального отверстия выделяется белая, крошковатая (кашицеобразная) масса, состоящая из дегенеративных эпителиальных клеток с крупными протоплазматическими включениями. Количество элементов сыпи бывает разным: от 5–10 до нескольких десятков и более.
В подавляющем большинстве случаев высыпания не сопровождаются субъективными ощущениями и представляют для пациента лишь косметическую проблему. Обычно заболевание является самоограничивающимся и морфологические элементы даже без лечения могут исчезать самопроизвольно спустя несколько месяцев. Однако у детей наблюдается длительное течение контагиозного моллюска (от 6 месяцев до 5 лет), как результат аутоинокуляции возбудителя заболевания
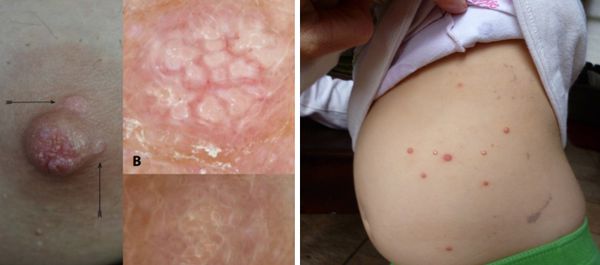
К атипичным формам контагиозного моллюска относятся:
— гигантские моллюски (диаметром 3 см и более);
— ороговевающие моллюски;
— кистозные моллюски;
— изъязвленные моллюски;
— моллюски, напоминающие милиум, угри, бородавки;
— педикулярные моллюски (расположенные на тонкой ножке).
Диагностика
Диагноз контагиозного моллюска основывается на данных клинической картины, однако в ряде случаев (атипичная клиническая картина) необходимо микроскопическое и/или патоморфологическое исследование биоптатов кожи.
Микроскопическое исследование содержимого узелков с окраской по Романовскому-Гимзе, Граму, Райту или Папаниколау позволяет выявить крупные кирпичной формы внутриклеточные включения вирусных тел [1].
При патоморфологическом исследовании наблюдаются пролиферативные и дегенеративные изменения клеток шиповатого слоя. Узелок, образованный за счет разрастания эпидермиса, разделен радиальными соединительнотканными перегородками на ряд грушеобразных долек. В верхних отделах долек клетки эпидермиса содержат крупные эозинофильные включения – моллюсковые тельца. Цитоплазма клеток шиповатого слоя вакуолизируется и гомогенизируется. Клетки базального слоя не поражаются. Воспалительные изменения в дерме незначительные или отсутствуют. При длительно существующих элементах в дерме может быть хронический гранулематозный инфильтрат.
Дифференциальный диагноз
Заболевание дифференцируют с плоскими бородавками, которые наблюдаются у подростков и молодых людей. Плоские бородавки обычно множественные, располагаются на лице и тыле кистей. Имеют вид мелких, округлых папул с гладкой поверхностью, цвета нормальной кожи.
Вульгарные бородавки чаще располагаются на тыле кистей, представляют собой плотную папулу с неровной, шероховатой или сосочковидной поверхностью, покрытой гиперкератотическими массами. Центральное западение и перламутровая окраска отсутствуют.
Кератоакантомы чаще наблюдаются у лиц в возрасте старше 50 лет на открытых участках кожи в виде одиночного образования полусферической формы нормального или бледно-красноватого цвета. В центре образований наблюдаются небольшие кратерообразные углубления, заполненные роговыми массами, которые легко удаляются и не сопровождаются кровотечением.
Милиум выявляется у новорожденных, детей грудного и раннего возраста; может исчезать спонтанно. Высыпания чаще локализуются в области щек, под глазами. Отмечаются единичные или множественные милиарные узелки, плотной консистенции, беловатого или беловато-желтого цвета.
Угревая сыпь возникает на фоне себореи, располагается на лице, спине и груди. Высыпания представлены воспалительными папулами конической или полушаровидной формы, мягкой консистенции, розового или синюшно-красного цвета.
Лечение
— регресс высыпаний;
— отсутствие рецидивов.
Общие замечания по терапии
Основным направление терапии является деструкция элементов контагиозного моллюска [2]. Учитывая возможность аутоинокуляции, необходимо удаление всех элементов контагиозного моллюска, для чего перед проведением терапии следует провести осмотр всей поверхности кожного покрова больного, обращая внимание на складки кожи. Пациентам следует рекомендовать не брить участки кожи с высыпаниями, поскольку это может привести к аутоинокуляции.
Показания к госпитализации
Отсутствуют
После деструкции элементов контагиозного моллюска проводят обработку участков кожи, на которых они располагались, антисептиками: йод + [калия йодид + этанол], 5% спиртовой раствор (D) [13].
Особые ситуации
У больных атопическим дерматитом высок риск формирования рубцов при большом количестве высыпаний, в связи с чем проведение кюретажа нежелательно [2]. Перед началом терапии контагиозного моллюска рекомендуется проведение лечения обострения атопического дерматита.
В случаях, когда высыпания контагиозного моллюска выявлены у больных с нарушениями иммунитета, необходимо избегать методов лечения, связанных с нарушением целостности кожных покровов, так как у этих пациентов высок риск развития инфекционных осложнений. Известны случаи регресса высыпаний контагиозного моллюска после начала антиретровирусной терапии [14].
При беременности разрешено использование всех методов деструкции (D) [12].
Требования к результатам лечения
— разрешение высыпаний;
— полная клиническая ремиссия.
Профилактика
Профилактические мероприятия включают: изоляцию больных детей из коллектива до полного выздоровления и соблюдение правил личной и общественной гигиены. На период лечения запрещается посещение плавательных бассейнов, спортивных залов, общественных бань.
К мерам профилактики контагиозного моллюска относятся также, проведение профилактических осмотров детей в дошкольных детских учреждениях и школах, раннее выявление случаев заболевания контагиозным моллюском, своевременное лечение больных и их половых партнеров.
Больной контагиозным моллюском до окончания лечения должен пользоваться только своими личными вещами и посудой, избегать половых и тесных физических контактов, не посещать бассейн или сауну.
У лиц молодого возраста контагиозный моллюск передается в первую очередь половым путем, в связи с чем рекомендуется обследование половых партнеров.
Информация
Источники и литература
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Контагиозный моллюск»:
1. Рахматулина Маргарита Рафиковна – заместитель директора ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России по научно-клинической работе, доктор медицинских наук, г. Москва.
2. Чикин Вадим Викторович – старший научный сотрудник отдела дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
3. Зиганшин Олег Раисович – заведующий кафедрой дерматовенерологии ГБОУ «Южно-Уральского государственного медицинского университета» Минздрава России, главный врач ГБУЗ «Челябинский областной клинический кожно-венерологический диспансер», профессор, доктор медицинских наук, г. Челябинск.
4. Ковалев Юрий Николаевич – профессор кафедры дерматовенерологии ГБОУ «Южно-Уральского государственного медицинского университета» Минздрава России, доктор медицинских наук, г. Челябинск
5. Лысенко Ольга Васильевна – профессор кафедры дерматовенерологии ГБОУ «Южно-Уральского государственного медицинского университета» Минздрава России, доктор медицинских наук, г. Челябинск
6. Кудревич Юлия Валерьевна – доцент кафедры дерматовенерологии ГБОУ «Южно-Уральского государственного медицинского университета» Минздрава России, кандидат медицинских наук, г. Челябинск
7. Летяева Ольга Ивановна – ассистент кафедры дерматовенерологии ГБОУ «Южно-Уральского государственного медицинского университета» Минздрава России, кандидат медицинских наук, г. Челябинск
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.