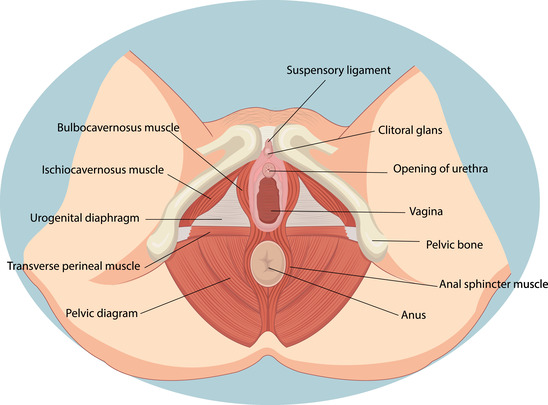
Чем заменить тампон экстренно в домашних условиях
Чем заменить прокладки и тампоны: экосредства для менструации
Как облегчить жизнь и себе, и природе: многоразовые прокладки и менструальные чаши

Менструация у женщин — такой же естественный процесс, как, например, потоотделение, однако еще пару лет назад тема месячных была табуированной. Но с развитием фем- и экодвижения разные аспекты менструации начали обсуждать чаще. В том числе — одноразовые средства гигиены и их влияние на экологию. Но что тут можно сделать?
Минутка математики. Допустим, в сутки одной женщине достаточно четырех прокладок, допустим, «эти дни» длятся пять дней (и так 13 раз в год, потому что средний цикл равен 28 дням). Итого получаем 260 прокладок в год, примерно 40 лет подряд. Это 10400 одноразовых средств, каждое из которых попадет на свалку и точно переживет наших внуков, а возможно, и правнуков.
10400 — это расчет для одной женщины, а нас ведь несколько миллиардов. Причем эти средства гигиены — не роскошь, а жизненная необходимость. Но и чистая планета — тоже жизненная необходимость. Чтобы сократить свой личный углеродный след и помочь планете, стоит рассмотреть альтернативные средства гигиены. К счастью, изобретатели предложили нам несколько очень годных вариантов — нет никакой необходимости возвращаться к тряпкам и вате, с которыми мучились наши мамы и бабушки.
Менструальные чаши
Чашу, напоминающую по форме колокольчик, изготавливают из тонкого, но прочного силикона. Она гибкая, редко у кого вызывает аллергию и спокойно носится по 12 часов, в том числе и ночью (хотя лучше не перехаживать и менять ее не два, а три раза в сутки). В отличие от тампонов, риск развития СТШ (синдрома токсического шока) минимальный — нужно лишь соблюдать правила гигиены и рекомендации производителя чаши.
В отличие от одноразовых средств, чаши не влияют на микрофлору влагалища, не создают питательную среду для бактерий и не повышают риск развития инфекций.
Если чаша не переполнилась из-за длительного ношения, риск протечь сводится к нулю. Чашу можно носить и при занятиях спортом, и во время плавания.
Материал и конструкция чаши также не влияет на эпителий влагалища и шейки матки. Но даже если у вас нет никаких гинекологических заболеваний, перед покупкой чаши следует проконсультироваться со своим врачом. Специалист сможет сориентировать вас в размерах и подобрать идеально подходящую вам чашу.
Небольшие трудности могут возникать при первых попытках ввести и достать менструальную чашу. Но стоит приноровиться — и переходить на другие средства не захочется. Иногда, правда, некоторым женщинам не подходит чаша конкретного производителя — из-за утолщенного ободка или слишком длинного хвостика. Но это все решается индивидуально — хвостик можно самостоятельно подрезать, а если ободок продолжает вызывать дискомфорт, можно перейти на чашу другой конструкции.
Многие женщины отмечают, что уже после первого введения чаши перестают ее ощущать. Более того, некоторые говорят о том, что менструация становится менее болезненной.
Но и это еще не все! При правильном уходе одна чаша прослужит долгие годы. У каждого производителя свой срок годности, но понять, пора ли менять чашу, вы можете самостоятельно — например, если она уже сильно изношена, порвалась или начала протекать из-за так называемой усталости материала. Если чаша по-прежнему вас устраивает, менять ее не стоит.
В любом случае менструальная чаша — это гораздо более экологичный вариант по сравнению с прокладками и тампонами. По нашему расчету, если вы пользовались чашей в течение пяти лет, вы уже не выкинули 1300 прокладок. И планета, и ваш кошелек скажут спасибо.
Многоразовые прокладки
Еще одна прекрасная альтернатива одноразовым средствам гигиены — многоразовые тканевые прокладки. В отличие от обычных, эти выпускают в разнообразнейших веселых расцветках, способных скрасить даже критические дни.
Тканевые прокладки гипоаллергенны и точно не вызовут СТШ. К другим плюсам относится защита от запаха и раздражений, а также «парникового эффекта» — многоразовые прокладки не создают питательную среду для бактерий.
Большинство образцов надежно облегают нижнее белье и крепятся незаметными кнопками. Сами по себе они не толстые, их не видно под одеждой. Их также можно использовать как ежедневки.
В среднем многоразовую прокладку советуют менять по мере наполнения, примерно раз в 4-6 часов. Чаще всего производители рекомендуют после использования промыть прокладку холодной проточной водой и высушить, а в конце менструации постирать все многоразовые прокладки в стиральной машине в деликатном режиме с неагрессивным порошком и при температуре не более 30-40 градусов. Эти рекомендации могут различаться, обращайте внимание на то, что пишет конкретный производитель.
При правильном использовании и надлежащем уходе тканевые прокладки могут прослужить от 5 до 10 лет.
Менструальные трусы
У менструальных трусов принцип примерно такой же, как и у тканевых прокладок. Разница в том, что их не нужно ни к чему крепить — надела и пошла!
При этом менструальные трусы делают разных моделей и цветов — от стрингов на одну капельку до обычных трусов (впитывающих объем за два тампона) и трусов с завышенной талией, чтобы даже в «эти дни» чувствовать себя сексуальной.
Как правило, они удобно сидят, нигде не натирают, дышат и не дают размножаться бактериям — отчасти из-за ткани, а отчасти из-за того, что кровь очень быстро высыхает и не оставляет питательной среды.
Менструальные трусы если и протекают, то очень редко. Если почитать отзывы, подавляющее большинство женщин не сталкивалось с такой проблемой, в том числе ночью.
После носки менструальные трусы рекомендуют промыть проточной холодной водой (или замочить на пару часов), а потом просто постирать с другими деликатными вещами в стиральной машине.
Замена привычных прокладок и тампонов помогает не только уберечь природу от лишнего мусора, который разлагается сотни лет, но и ощутимо сэкономить. И это тот редкий случай, когда можно сэкономить на себе без ущерба (и даже с пользой!) для здоровья.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
ВОСПАЛЕНИЕ ВО ВЛАГАЛИЩЕ / ИНТИМНОЙ ЗОНЕ
ОБЛАСТЬ ВОСПАЛЕНИЯ
РАЗНОВИДНОСТИ ВОСПАЛЕНИЙ:
СИМПТОМЫ И ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ВОСПАЛИТЕЛЬНЫХ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
Важно!
Один из важных факторов женского здоровья – состояние естественной бактериальной защиты её организма. Эта защита представляет собой сообщество полезных лактобактерий и условно-патогенной микрофлоры.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ВОСПАЛЕНИЙ
Важно!
При возникновении любых из вышеперечисленных симптомов обратитесь к врачу.
ПРОФИЛАКТИКА ЗАБОЛЕВАНИЙ ВУЛЬВЫ И ВЛАГАЛИЩА
Важно!
Меры профилактики, принятые своевременно, способны предотвратить развитие заболеваний ещё на самой ранней стадии их развития.
Правила гигиены половой жизни:
Правила личной гигиены:
Важно!
Если Вы выявили у себя симптомы заболевания, то для подбора лечения необходимо обратиться к врачу-гинекологу, который предварительно проведет диагностику заболевания! Самостоятельный выбор рецептурных лекарств может принести вред организму.
КАК РАБОТАЕТ ТАНТУМ РОЗА?
Показания к применению
Технология проведения процедуры
Рекомендуемые дозы и курс лечения [5]
ЛИТЕРАТУРА
© ООО «Анджелини Фарма Рус», Россия, 2020
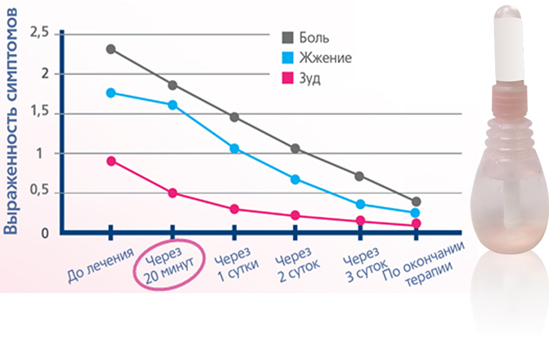
Вагинальные препараты Тантум® Роза помогут снять дискомфорт в интимной зоне у женщин. Показания к применению: воспаление, зуд и жжение, сухость в интимной зоне. Более подробную информацию о готовом растворе для спринцевания и порошке читайте в инструкциях по применению.
Отпускается без рецепта. Информация, размещенная на сайте, носит справочный характер и не может считаться консультацией медицинского работника или заменить ее. Для получения более подробной мы рекомендуем Вам обратиться к специалисту.
Нажимая на кнопку «Поделиться в социальных сетях», я подтверждаю, что выражаю собственное мнение о продукте Тантум ® Роза. Мое мнение основано исключительно на моей собственной оценке данного продукта, я подтверждаю, что оно не мотивировано получением каких-либо благ или преференций производителя/импортера/продавцов продукта.
Номера регистрационных удостоверений: ПN 014275/01 от 16.05.2012, ПN 014275/02 от 30.06.2010
Лечение воспалительных заболеваний органов малого таза у женщин
Воспалительные заболевания органов малого таза (ВЗОМТ) характеризуются различными проявлениями в зависимости от уровня поражения и силы воспалительной реакции. Заболевание развивается при проникновении в половые пути возбудителя (энтерококки, бактероиды, хламидии, микоплазмы, уреаплазмы, трихомонады) и при наличии благоприятных условий для его развития и размножения. Эти условия имеют место во время послеродового или послеабортного периода, во время менструаций, при различных внутриматочных манипуляциях (введении ВМК, гистероскопии, гистеросальпингографии, диагностическом выскабливании) [1, 5].
Существующие естественные защитные механизмы, такие как анатомические особенности, местный иммунитет, кислая среда влагалищного содержимого, отсутствие эндокринных нарушений или серьезных экстрагенитальных заболеваний способны в подавляющем большинстве случаев предотвратить развитие генитальной инфекции. В ответ на инвазию того или иного микроорганизма возникает воспалительный ответ, который, исходя из последних концепций развития септического процесса, принято называть «системным воспалительным ответом» [16, 17, 18].
Острый эндометрит всегда требует антибактериальной терапии. Воспалительным процессом поражается базальный слой эндометрия вследствие инвазии специфических или неспецифических возбудителей. Защитные механизмы эндометрия, врожденные или приобретенные, такие как агрегаты Т-лимфоцитов и другие элементы клеточного иммунитета, напрямую связаны с действием половых гормонов, особенно эстрадиола, действуют совместно с популяцией макрофагов и защищают организм от повреждающих факторов. С началом менструации этот барьер на большой поверхности слизистой оболочки исчезает, что делает возможным ее инфицирование. Другой источник защиты в матке — это инфильтрация подлежащих тканей полиморфно-ядерными лейкоцитами и богатое кровоснабжение матки, способствующее адекватной перфузии органа кровью и содержащимися в ее сыворотке неспецифическими гуморальными элементами защиты: трансферрином, лизоцимом, опсонинами [16].
Воспалительный процесс может распространиться и на мышечный слой: тогда возникает метроэндометрит и метротромбофлебит с тяжелым клиническим течением. Воспалительная реакция характеризуется расстройством микроциркуляции в пораженных тканях, выраженной экссудацией, при присоединении анаэробной флоры может возникнуть некротическая деструкция миометрия [12].
Клинические проявления острого эндометрита характеризуются уже на 3–4-й день после занесения инфекции повышением температуры тела, тахикардией, лейкоцитозом и увеличением СОЭ. Умеренное увеличение матки сопровождается болезненностью, особенно по ее ребрам (по ходу кровеносных и лимфатических сосудов). Появляются гнойно-кровянистые выделения. Острая стадия эндометрита продолжается 8–10 дней и требует достаточно серьезного лечения. При правильном лечении процесс завершается, реже переходит в подострую и хроническую формы, еще реже, при самостоятельной и беспорядочной терапии антибиотиками, эндометрит может принимать более легкое абортивное течение [5, 12].
Лечение острого эндометрита вне зависимости от тяжести его проявлений начинается с антибактериальной инфузионной, десенсибилизирующей и общеукрепляющей терапии.
Антибиотики лучше всего назначать с учетом чувствительности к ним возбудителя. Дозы и длительность применения антибиотиков определяются тяжестью заболевания. В связи с частотой анаэробного инфицирования рекомендуется дополнительное применение метронидазола. Учитывая очень бурное течение эндометрита, из антибиотиков предпочтительнее цефалоспорины с аминогликозидами и метронидазолом. Например, цефамандол (или цефуроксим, цефотаксим) по 1,0–2,0 г 3–4 раза в день в/м или в/в капельно + гентамицин по 80 мг 3 раза/сут в/м + Метрогил по 100 мл в/в капельно.
Вместо цефалоспоринов можно использовать полусинтетические пенициллины (при абортивном течении), например ампициллин по 1,0 г 6 раз/сут. Длительность такой комбинированной антибактериальной терапии зависит от клиники и лабораторного ответа, но не должна быть менее 7–10 дней. В качестве профилактики дисбактериоза с первых дней лечения антибиотиками используют нистатин по 250000 ЕД 4 раза в день или Дифлюкан по 50 мг/день в течение 1–2 нед внутрь или внутривенно [5].
Дезинтоксикационная инфузионная терапия может включать ряд инфузионных средств, например раствор Рингера–Локка — 500 мл, полиионный раствор — 400 мл, гемодез (или полидез) — 400 мл, 5% раствор глюкозы — 500 мл, 1% раствор хлористого кальция — 200 мл, Унитиол с 5% раствором аскорбиновой кислоты по 5 мл 3 раза/сут. При наличии гипопротеинемии целесообразно проводить инфузии белковых растворов (альбумин, протеин), кровозамещающих растворов, плазмы, эритроцитарной массы или цельной крови, препаратов аминокислот [12].
Физиотерапевтическое лечение занимает одно из ведущих мест в лечении острого эндометрита. Оно не только уменьшает воспалительный процесс в эндометрии, но и стимулирует функцию яичников. При нормализации температурной реакции целесообразно назначать ультразвук малой интенсивности, индуктотермию электромагнитным полем ВЧ или УВЧ, магнитотерапию, лазеротерапию.
Каждой пятой женщине, перенесшей сальпингоофорит, грозит бесплодие. Аднексит может быть причиной высокого риска внематочной беременности и патологического течения беременности и родов. Первыми поражаются маточные трубы, при этом воспалительным процессом могут быть охвачены все слои слизистой оболочки одной или обеих труб, но чаще поражается только слизистая оболочка трубы, возникает катаральное воспаление слизистой оболочки трубы — эндосальпингит. Воспалительный экссудат, скапливаясь в трубе, нередко вытекает через ампулярное отверстие в брюшную полость, вокруг трубы образуются спайки и брюшное отверстие трубы закрывается. Развивается мешотчатая опухоль в виде гидросальпинкса с прозрачным серозным содержимым или в виде пиосальпинкса с гнойным содержимым. В дальнейшем серозный экссудат гидросальпинкса рассасывается в результате лечения, а гнойный пиосальпинкс может перфорировать в брюшную полость. Гнойный процесс может захватывать и расплавлять все большие области малого таза, распространяясь на все внутренние гениталии и близлежащие органы [9, 10, 13].
Воспаление яичников (оофорит) как первичное заболевание встречается редко, инфицирование происходит в области лопнувшего фолликула, так как остальная ткань яичника хорошо защищена покрывающим зародышевым эпителием. В острой стадии наблюдается отек и мелкоклеточная инфильтрация. Иногда в полости фолликула желтого тела или мелких фолликулярных кист образуются гнойники, микроабсцессы, которые, сливаясь, формируют абсцесс яичника или пиоварий. Практически диагностировать изолированный воспалительный процесс в яичнике невозможно, да и в этом нет необходимости. В настоящее время лишь у 25–30% больных с острым аднекситом отмечается выраженная картина воспаления, у остальных больных наблюдается переход в хроническую форму, когда терапия прекращается после быстрого стихания клиники.
Острый сальпингоофорит лечится также антибиотиками (предпочтительнее фторхинолонами III поколения — Ципрофлоксацин, Таривид, Абактал), так как нередко он сопровождается пельвиоперитонитом — воспалением тазовой брюшины.
Воспаление тазовой брюшины возникает чаще всего вторично от проникновения инфекции в брюшную полость из инфицированной матки (при эндометрите, инфицированном аборте, восходящей гонорее), из маточных труб, яичников, из кишечника, при аппендиците, особенно при тазовом его расположении. При этом наблюдается воспалительная реакция брюшины с образованием серозного, серозно-гнойного или гнойного выпота. Состояние больных при пельвиоперитоните остается или удовлетворительным, или средней тяжести. Температура повышается, пульс учащается, однако функция сердечно-сосудистой системы мало нарушается. При пельвиоперитоните, или местном перитоните, кишечник остается не вздутым, пальпация верхней половины органов брюшной полости безболезненна, а симптомы раздражения брюшины определяются лишь над лоном и в подвздошных областях. Тем не менее больные отмечают сильные боли в нижних отделах живота, может быть задержка стула и газов, иногда рвота. Уровень лейкоцитов повышен, сдвиг формулы влево, СОЭ ускорена. Постепенно нарастающая интоксикация ухудшает состояние больных [14, 15].
Лечение сальпингоофорита с пельвиоперитонитом или без него начинается с обязательного обследования больной на флору и чувствительность к антибиотикам. Самое главное — определить этиологию воспаления. На сегодняшний день для лечения специфического гонорейного процесса широко используется бензилпенициллин, хотя такие препараты, как Роцефин, Цефобид, Фортум предпочтительнее.
«Золотым стандартом» при лечении сальпингоофорита из антибактериальной терапии является назначение Клафорана (цефотаксима) в дозе 1,0–2,0 г 2–4 раза/сут в/м или одну дозу в 2,0 г в/в в сочетании с гентамицином по 80 мг 3 раза/сут (гентамицин можно вводить однократно в дозе 160 мг в/м). Обязательно следует сочетать эти препараты с введением Метрогила в/в по 100 мл 1–3 раза/сут. Курс лечения антибиотиками следует проводить не менее 5–7 дней, назначая цефалоспорины II и III поколений (Мандол, Зинацеф, Роцефин, Цефобид, Фортум и другие в дозе 2–4 г/сут) [14].
При остром воспалении придатков матки, осложненном пельвиоперитонитом, оральное введение антибиотиков возможно лишь после проведения основного курса, и притом если возникает необходимость. Как правило, такой необходимости нет, а сохранение прежних клинических симптомов может свидетельствовать о прогрессии воспаления и возможном нагноительном процессе.
Дезинтоксикационная терапия в основном проводится кристаллоидными и дезинтоксикационными растворами в количестве 2–2,5 л с включением растворов гемодеза, Реополиглюкина, Рингера–Локка, полиионных растворов — ацессоля и др. Антиоксидантная терапия проводится раствором Унитиола 5,0 мл с 5% раствором аскорбиновой кислоты 3 раза/сут в/в [14].
С целью нормализации реологических и коагуляционных свойств крови и улучшения микроциркуляции используют ацетилсалициловую кислоту (Аспирин) по 0,25 г/сут в течение 7–10 дней, а также в/в введение Реополиглюкина по 200 мл (2–3 раза на курс). В дальнейшем применяют целый комплекс рассасывающей терапии и физиотерапевтического лечения (глюконат кальция, аутогемотерапия, тиосульфат натрия, Гумизоль, Плазмол, Алоэ, ФиБС) [3, 15]. Из физиотерапевтических процедур при остром процессе уместны ультразвук, обеспечивающий анальгезирующий, десенсибилизирующий, фибролитический эффекты, усиление обменных процессов и трофики тканей, индуктотермия, УВЧ-терапия, магнитотерапия, лазеротерапия, в дальнейшем — санаторно-курортное лечение.
Среди 20–25% стационарных больных с воспалительными заболеваниями придатков матки у 5–9% возникают гнойные осложнения, требующие хирургических вмешательств [9, 13].
Можно выделить следующие положения, касающиеся формирования гнойных тубоовариальных абсцессов:
Морфологические формы гнойных тубоовариальных образований:
Все остальные сочетания являются осложнениями этих процессов и могут протекать:
Клинически дифференцировать каждую из подобных локализаций практически невозможно и нецелесообразно, так как лечение принципиально одинаково, антибактериальная терапия занимает ведущее место как по использованию наиболее активных антибиотиков, так и по длительности их применения. В основе гнойных процессов стоит необратимый характер воспалительного процесса. Необратимость обусловлена морфологическими изменениями, их глубиной и тяжестью, часто сопутствующими тяжелым нарушениям функции почек [3, 9].
Консервативное лечение необратимых изменений придатков матки малоперспективно, так как если таковое проводится, то оно создает предпосылки к возникновению новых рецидивов и усугублению нарушенных обменных процессов у больных, увеличивает риск предстоящей операции в плане повреждения смежных органов и невозможности выполнить нужный объем операции [9].
Гнойные тубоовариальные образования представляют тяжелый в диагностическом и клиническом плане процесс. Тем не менее можно выделить ряд характерных синдромов:
Клинически интоксикационный синдром проявляется в интоксикационной энцефалопатии, головных болях, тяжести в голове и тяжести общего состояния. Отмечаются диспептические расстройства (сухость во рту, тошнота, рвота), тахикардия, иногда гипертензия (или гипотензия при начинающемся септическом шоке, что является одним из ранних его симптомов наряду с цианозом и гиперемией лица на фоне резкой бледности) [4].
Болевой синдром присутствует почти у всех больных и носит нарастающий характер, сопровождается ухудшением общего состояния и самочувствия, отмечается болезненность при специальном исследовании, смещении за шейку матки и симптомы раздражения брюшины вокруг пальпируемого образования. Пульсирующая нарастающая боль, сохраняющаяся лихорадка с температурой тела выше 38°С, тенезмы, жидкий стул, отсутствие четких контуров опухоли, отсутствие эффекта от лечения — все это свидетельствует об угрозе перфорации или о наличии ее, что является абсолютным показанием для срочного оперативного лечения. Инфекционный синдром присутствует у всех больных, проявляясь у большинства высокой температурой тела (38°С и выше), тахикардия соответствует лихорадке, так же как и нарастание лейкоцитоза, повышаются СОЭ и лейкоцитарный индекс интоксикации, снижается число лимфоцитов, нарастают сдвиг белой крови влево и число молекул средней массы, отражающих нарастающую интоксикацию. Нередко возникает изменение функции почек из-за нарушения пассажа мочи. Метаболические нарушения проявляются в диспротеинемии, ацидозе, электролитном дисбалансе и т. д.
Стратегия лечения данной группы больных строится на органосохраняющих принципах операций, но с радикальным удалением основного очага инфекции. Поэтому у каждой конкретной больной объем операции и время ее проведения должны быть оптимальными. Уточнение диагноза иногда занимает несколько суток — особенно в тех случаях, когда имеется пограничный вариант между нагноением и острым воспалительным процессом или при дифференциальной диагностике от онкологического процесса. На каждом этапе лечения требуется антибактериальная терапия [1, 2].
Предоперационная терапия и подготовка к операции включают:
Хирургический этап включает также продолжающуюся антибактериальную терапию. Особенно ценно ввести одну суточную дозу антибиотиков на операционном столе сразу после окончания операции. Эта концентрация является необходимой в качестве барьера для дальнейшего распространения инфекции, так как проникновению в зону воспаления уже не препятствуют плотные гнойные капсулы тубоовариальных абсцессов. Хорошо проходят эти барьеры беталактамные антибиотики (Цефобид, Роцефин, Фортум, Клафоран, Тиенам, Аугментин).
Послеоперационная терапия включает продолжение антибактериальной терапии теми же антибиотиками в сочетании с антипротозойными, антимикотическими препаратами и уросептиками и в дальнейшем (по чувствительности). Курс лечения основывается на клинической картине, лабораторных данных, но не должен быть менее 7–10 дней. Отмена антибиотиков проводится по их токсическим свойствам, поэтому гентамицин чаще отменяется первым, после 5–7 дней, или заменяется на амикацин.
Инфузионная терапия должна быть направлена на борьбу с гиповолемией, интоксикацией и метаболическими нарушениями. Очень важна нормализация моторики желудочно-кишечного тракта (стимуляция кишечника, ГБО, гемосорбция или плазмаферез, ферменты, перидуральная блокада, промывание желудка и т. д.). Гепатотропная, общеукрепляющая, антианемическая терапия сочетаются с иммуностимулирующей терапией (УФО, лазерное облучение крови, иммунокорректоры) [2, 9, 11].
Все больные, перенесшие оперативное вмешательство по поводу гнойных тубоовариальных абсцессов, нуждаются в постгоспитальной реабилитации с целью профилактики рецидивов и восстановления специфических функций организма.
Литература
В. Н. Кузьмин, доктор медицинских наук, профессор
МГМСУ, Москва