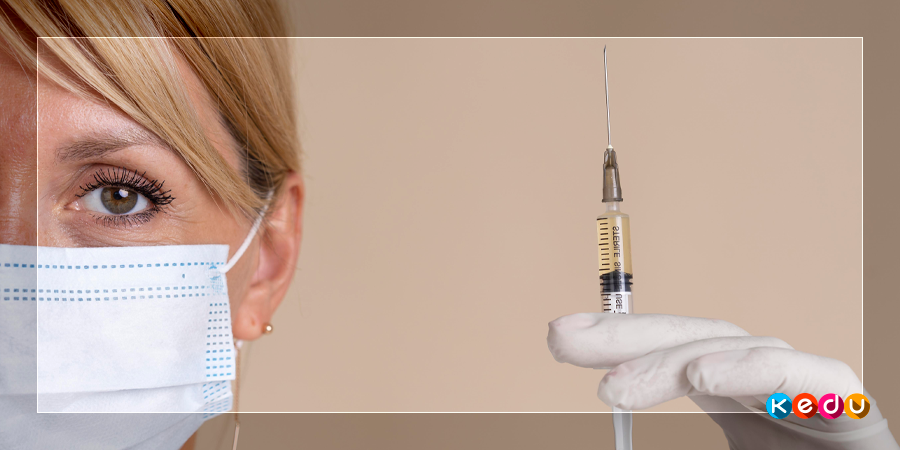
Чем занимается медсестра в поликлинике
Медсестра – главный помощник врача
Медицина – это одна из наиболее сложных сфер деятельности. Во-первых, лечить людей – это высокая ответственность, во-вторых, нужно непрерывно учиться и повышать квалификацию. Не у всякого человека, скажем прямо, есть способности стать врачом.
Поэтому не случайно в системе здравоохранения принято делить работников по нескольким категориям: младший медицинский персонал, средний медицинский персонал и высший медицинский персонал.
И как раз во вторую категорию входит специалист, без которого ни один врач, каким бы профессиональным он ни был, работать не сможет – это медицинская сестра.
Медсестра и медбрат: кого больше?
Так исторически сложилось, что в качестве помощников врачей чаще всего выступают именно женщины, поэтому эту профессию принято причислять к «женским». Первыми медсестрами были монахини, поэтому слово «сестра» обозначало принадлежность к духовенству. Тогда они помогали в уходе за больными и имели весьма опосредованное отношение к медицине.
Со временем перечень их обязанностей расширялся. Не последнюю роль в этом сыграли и военные действия, когда полевым хирургам нужна была помощь во время срочных операций. В такие моменты гендерная принадлежность не играла большой роли, поэтому медсестры приобретали некоторые познания в медицине и оказывали необходимую помощь врачу, а не только уход за пациентами.
Медбрат же представляет собой мужской вариант профессии медицинская сестра. Обязанности у него ровно те же самые, что и у медсестры. Все препятствие к работе медбратьев – это общественные стереотипы, а также небольшой уровень зарплаты. По этой причине в России, например, на 3 медсестры приходится 1 медбрат.
Но при этом медицинские учреждения, предназначенные для людей с психическими заболеваниями, наоборот, отдают предпочтение медбратьям, поскольку они обладают большей физической силой.
Современные медсестры и медбратья – это сотрудники организаций здравоохранения, имеющие профильное среднее специальное образования по направления «Сестринское дело», «Лечебное дело». Работать без подобного образования категорически запрещено.
Направления деятельности медсестры
Источник фото: freepik
Есть множество вариантов работы для медицинской сестры. Вот некоторые из них:
участковая медсестра – помогает в поликлинике врачу вести прием больных;
патронажная медсестра – чаще всего работает в противотуберкулезных, кожно-венерологических, психоневрологических диспансерах;
процедурная медсестра – проводит процедуры по забору крови и внутривенному введению лекарственных препаратов;
палатная медсестра – работает с больными, которые размещаются в больнице, следит за соблюдением прописанных рекомендаций;
операционная медсестра – работает в паре с хирургом, ассистирует в операционной.
В зависимости от уровня ответственности можно также выделить две категории данных специалистов – старшая и младшая медсестры. Младшая медсестра работает исключительно с пациентами, в то время как старшая медсестра также берет на себя организационные обязанности. Она координирует работу других медицинских сестер учреждения здравоохранения, составляет графики дежурств, проверяет наличие препаратов и необходимого инвентаря, а также работает с документацией.
Обязанности медсестры и медбрата
Основными обязанностями этой категории медицинского персонала можно считать следующее:
общение с больными, отслеживание состояния пациентов;
проведение назначенных врачом процедур;
сбор анализов по назначению врача;
заполнение документов, сбор статистики.
Для того, чтобы выполнять поставленные обязанности медицинский работник должен знать:
симптоматику заболеваний, основные принципы их лечения;
наименования лекарственных средств, их фармакологические свойства.
Место и условия работы
Помимо учреждений здравоохранения, медсестры требуются в детские сады и школы, а также воинские части. Кроме того, все эти организации могут быть частными и государственными. Поэтому медсестры и медбратья крайне востребованные специалисты.
В связи с этим графики могут быть совершенно разными. Например, в больницах чаще всего сменный график работы, при этом смены не только дневные, но и ночные. Если речь идет об образовательных учреждениях, то это стандартная рабочая неделя со всеми выходными и государственными праздниками.
Где выучиться на медсестру
Направления «Сестринское дело» и «Лечебное дело» активно представлены во всех медицинских колледжах, куда возможно поступить 9 и 11 класса. В среднем обучение по специальности занимает четыре года.
Кроме того, при медицинских университетах существуют различные курсы по повышению квалификации медработников. И вне зависимости от направления деятельности и места работы специалист должен регулярно не только подтверждать свою квалификацию, но и получать новые знания в области.
Перспективы карьерного роста медсестры
Источник фото: freepik
Сотрудник со среднем специальным образование может получить должность старшей медицинской сестры. Кроме того, медсестры и медбратья также могут получить высшее медицинское образование продолжить свою карьеру уже в качестве врача. В этом случае полученный ранее опыт станет неоспоримым преимуществом.
Личностные качества профессии медсестра
Таким образом, важными качествами для работы в качестве медбрата или медсестры можно считать следующее:
Должностные и функциональные обязанности медсестры: что она делает

Заканчивая школу, многие задумываются о том, с какой профессией связать свою жизнь. Большой популярностью пользуется профессия медсестры: во всех медицинских колледжах страны ежегодно отмечается высокий конкурс. В чем состоят обязанности медицинской сестры и какими личностными качествами она должна обладать? Разберемся в этом вопросе.
Общая информация о профессии
Медицинская сестра относится к среднему медицинскому персоналу. Она не имеет права самостоятельно ставить диагнозы, рекомендовать лечение и выписывать рецепты на лекарства. Ее основная функция выполнять назначения, сделанные врачом или фельдшером. В отсутствии врача медицинская сестра оказывает помощь пациенту, оказавшемуся в угрожающем для жизни состоянии.

Обязанности медицинской сестры зависят от места работы и специализации.
Важно! Несмотря на то, что медсестры и медбратья не занимаются диагностикой и назначением препаратов, в медицинском колледже они изучают фармакологию, пропедевтику (науку об обследовании пациентов) и другие предметы, позволяющие отлично разбираться в медицине.
Специализации медицинских сестер
Медицинские сестры универсальные специалисты, которые трудятся во всех отраслях медицины. У них могут быть следующие специальности:
Важно! Чтобы стать старшей медицинской сестрой, надо получить не среднее, а высшее образование в медицинскому ВУЗе.
Места работы
Медицинские сестры могут найти себе применение:
Это далеко не полный перечень мест, где может работать медицинская сестра. Этот специалист является универсальным: нет медицинского учреждения, где медсестры не находили бы себе применения. По этой причине после окончания колледжа любой выпускник, имеющий диплом медицинской сестры, может быстро найти работу по душе.
История профессии
Еще в 11 веке в Нидерландах и Германии появились первые общины для женщин, посвятивших себя уходу за немощными. В 13 веке графиня Елизавета Тюрингенская на свои средства построила больницу, в которой много работала сама. В ее честь была основана община елизаветинок. В мирное время елизаветинки ухаживали за больными, в военное- оказывали помощь раненым бойцам.

В начале 17 века французский священник Викентий Поль организовал общину сестер милосердия. При общине функционировали курсы, где желающие женщины могли получить необходимые для помощи больным людям навыки. Община Викентия Поля была уникальна своей светской направленностью: состоящие в ней сестры милосердия не обязаны были принимать монашеский постриг.
Профессиональные медсестры появились в 19 веке, когда англичанка Флоренс Найтингейл вместе со своими соратницами отправилась оказывать помощь бойцам Крымской войны. Кстати, 12 мая, в день рождения Флоренс Найтингейл, отмечается всемирный день медицинской сестры.
Во время Крымской войны великий хирург Н.И. Пирогов активно привлекал к работе с раненными бойцами сестер милосердия из Крестовоздвиженской общины. Интересно, что Н.И. Пирогов вступил в спор с англичанами касательно того, кому принадлежало первенство в активном привлечении медсестер к участию в лечении пострадавших бойцов. Он писал, что российские медсестры приступили к своим обязанностям в 1854 году, тогда как английские приехали в Крым лишь год спустя.
Как стать медицинской сестрой
Чтобы стать медсестрой, надо пойти учиться в медицинский колледж или медучилище. Поступить можно после окончания девятого или одиннадцатого класса. В первом случае обучение продлится 3 года и 10 месяцев, во втором 2 года и 10 месяцев.
Экстерн и ускоренное обучение на медицинскую сестру после школы, как правило, невозможно, так как учеба предполагает большое количество практик, которые студенты проходят в больницах, поликлиниках и других лечебно-профилактических учреждениях.

Поступить в училище и отучиться на бюджетной основе можно, имея высшее образование. В этом случае часть оценок по пройденным в ВУЗе предметам может переставляться. Однако переставить оценки можно только в том случае, если университет или институт был закончен не позднее, чем за 7 лет до поступления в училище.
Младшие медсестры, которые по сути выполняют функции санитарок и не имеют право делать перевязки, инъекции и другие манипуляции, учатся около года на специализированных курсах, которые нередко имеются при крупных больницах.
Важно! При поступлении в ряд медицинских училищ учитывается средний балл школьного аттестата. Иногда приходится сдавать ЕГЭ: это зависит от требований конкретного учебного учреждения. Практически всегда абитуриенты сдают психологический тест на пригодность к профессии.
Установленная законом классификация медсестер
Согласно законодательству РФ, принята следующая классификация медицинских сестер:
Необходимые качества
Медицинская сестра должна обладать следующими психологическими свойствами:
Чем придется заниматься на работе

Обязанности медсестры на работе следующие:
Достоинства и недостатки профессии
К главным достоинствам профессии можно отнести:
Недостатками профессии являются:
Функциональные и должностные обязанности медицинской сестры
Функциональные обязанности медицинской сестры зависят от ее специализации. Найти их можно в должностной инструкции, с которой специалист знакомится при устройстве на работу.

Должностные обязанности российской медсестры следующие:
Важно! В права медсестры входит требование у руководства обеспечить ее всем необходимым для работы, в том числе и средствами защиты (одноразовыми перчатками, масками, очками для защиты глаз и т. д.). При отсутствии необходимых расходных материалов медик может отказаться от выполнения своих обязанностей, особенно если работает с пациентами, страдающими заразными заболеваниями.
Требования к медицинской сестре
Теперь вам известно, что за специалист медсестра, что она делает и где может работать. Требования к медсестре следующие:
Теперь вам известно, медсестра, что это и чем она занимается. Быть медиком непросто, однако ощущение, что удалось помочь человеку и спасти его жизнь, с лихвой компенсирует все сложности.
Медицинская сестра: о больных забота — смысл ее работы
Профессия медицинской сестры всегда считалась почетной, уважаемой. Другое название этой специальности — сестра милосердия. А в военные годы «сестричками» ласково называли девушек, посвятивших себя уходу за ранеными и тяжелобольными. Чем же привлекательна профессия медсестры и что нужно о ней знать? ФАН предлагает вместе разобраться с этими вопросами.
Как возникла профессия медсестры
Основоположницей сестринского дела считается английская аристократка Флоренс Найтингейл. В нашей стране развитием сестринского дела и подготовкой сестер милосердия также занимались аристократы и монаршие особы. Одним из первых медицинских учреждений в России, готовящих женский медицинский персонал, был Институт сердобольных вдов. Он был открыт благодаря императрице Марии Федоровне. Наряду с бойцами сестры принимали участие в Крымской войне, а позже и в других военных действиях, оказывая первую помощь солдатам. Позже великая княгиня Александра Николаевна и принцесса Терезия Ольденбургская организовали в 1844 году Свято-Троицкую общину сестер милосердия. Сегодня в России порядка 250 учебных заведений готовят молодых людей для работы медицинскими сестрами и братьями.
Чем занимается медицинская сестра?
Именно с младшим медицинским персоналом большую часть времени общаются люди, обратившиеся в медицинское учреждение за помощью. А поскольку профиль медицинских учреждений разный, то и функционал работающих там медсестер будет отличаться. Ниже мы рассмотрим особенности выполняемых работ медицинских сестер в хирургии, процедурном кабинете, в регистратуре и в других сферах. Однако существуют и базовые общие обязанности, которые должен знать и исполнять сестринский медицинский персонал. Вот их перечень:
Более узкая специализация — у медицинской сестры, которая ассистирует врачу во время операций. В первую очередь медсестра, присутствующая на операции, должна подготовить весь необходимый инструмент, перевязочный материал и лекарственные препараты. Она должна прекрасно разбираться не только в инструментарии, но и в этапах самой операции, возможных исходах, в том числе и кризисных. Молниеносная реакция, высокая концентрация внимания и слаженная работа медицинского персонала помогают спасать жизни пациентов. То же самое относится и к работе реанимационной медсестры: помимо общего ухода за тяжелыми больными, ей нужно вовремя распознать опасность, угрозу жизни и предпринять необходимые меры.
Палатная или процедурная медсестра заботится о пациентах, находящихся на лечении в стационаре. В ее обязанности входит своевременное выполнение той или иной процедуры, выдача больному лекарств, измерение температуры и давления.
Участковая медсестра из вашей районной поликлиники может приехать к вам домой, чтобы поставить укол или произвести общий осмотр.
Медицинская сестра из приемного отделения принимает решение о том, к какому специалисту или доктору вас направить. Кроме того, она присутствует при осмотре пациента и заполняет часть документов, выписывает направления на анализы.
Профильная медицинская сестра выполняет тот функционал, который предписан конкретным медицинским учреждением. Среди наиболее известных и востребованных можно назвать такие специализированные сестринские должности, как стоматологическая медицинская сестра, медсестра в эстетической или пластической клинике, геронтологическая медсестра, ухаживающая за пожилыми людьми, сестра, работающая в отделении физиотерапии и лечебной физкультуры, а также акушерства и гинекологии.
В каждом медицинском учреждении есть своя иерархия среди медицинского персонала. Главная медицинская сестра — это правая рука заведующего отделением. Она руководит действиями всех медсестер, принимает их на работу, создает рабочий график, отдает распоряжения, контролирует их исполнение, заказывает необходимые лекарственные препараты и принимает их на баланс, отслеживает расход препаратов, заполняет документы. Учитывая высокие требования к профессионализму, главная медсестра зачастую должна иметь диплом о высшем медицинском образовании.
На старшей медсестре лежит полная ответственность за отведенную ей территорию: она выполняет тот же функционал, что и главная медсестра, но в рамках подведомственного ей отделения.
И, наконец, младшая медицинская сестра выполняет все поручения и предписания, которые ей озвучены вышестоящими по должности сестрами, проводит медицинские процедуры, следит за состоянием пациентов, отчитывается за проведенную работу.
Медсестра: плюсы и минусы профессии
Выбирая для себя специальность медбрата или медсестры, молодые люди задаются естественным вопросом — сколько зарабатывает медсестра? Также немаловажную роль играет востребованность будущей профессии и период подготовки и обучения. Перечислим главные положительные стороны этой специальности:
Но есть и трудности, к которым нужно быть готовым. К недостаткам профессии медсестры можно отнести следующие:
Таким образом, несмотря на популярность этой профессии, стать медицинской сестрой или братом сможет не каждый. Крепкое физическое здоровье — также немаловажный фактор. Вы всегда можете предварительно оценить свою профпригодность, прежде чем посвятить себя этой специальности, ответив на вопросы, касающиеся вашего здоровья. Так, не стоит связывать свой профессиональный путь с сестринским делом, если у вас выявлены следующие заболевания:
Что касается вопроса о материальном вознаграждении, то ответ на него будет зависеть от региона и самого медицинского заведения, его профиля и статуса. Обычная зарплата медицинской сестры в учреждении наподобие районной поликлиники в регионе — немного выше прожиточного минимума и составляет примерно 25 тысяч рублей. В частных клиниках оплата труда медсестры выше, чем в государственных: в среднем, 35-40 тысяч рублей. И, конечно же, работа с документами и на общем приеме будет оцениваться ниже, чем при ассистировании на сложных полостных операциях. Медсестра в регистратуре получает приблизительно 18-20 тысяч рублей, хирургическая сестра — 40-45 тысяч. Для руководящих должностей зарплатную планку также повышают: главная и старшая медсестра могут получать до 70 тысяч рублей.
Как стать медицинской сестрой или медбратом?
Еще будучи учениками средней школы, многие молодые люди, мечтающие об этой профессии, обучаются основам медицинского мастерства, посещая профильные курсы, и уже знают, какие предметы сдавать на медсестру. Чтобы продолжить строить карьеру медицинского работника, нужно быть компетентным в таких школьных предметах, как биология, химия, физика, психология. Позже, в специализированном учебном заведении, будущий медбрат или медсестра осваивают анатомию человека, основы фармакологии, действия на организм различных медицинских препаратов и этику поведения с пациентом, навыки проведения различных медицинских процедур и манипуляций и многое другое.
Получить диплом по специальности «Сестринское дело» можно, отучившись в медицинском колледже или техникуме. Молодые люди могут поступить туда после 9-го или 11-го класса. Сколько же нужно учиться на медсестру после 9-го и 11-го классов? Для окончивших девять классов обучение составит три года, а после 11-го класса — два года. Зачисление, как правило, происходит по принципу отбора лучшего аттестата: конкурс на основе баллов. Но некоторые медицинские учебные заведения при поступлении требуют сдачи таких предметов, как «Биология» и «Русский язык». Медицинских сестер готовят как в отдельных профильных учебных заведениях, так и при университетах.
Кроме того, существуют курсы медсестер без медицинского образования, или «Курсы начальной медицинской подготовки», «Курсы младшей медицинской сестры». Их продолжительность составляет менее года. Обучение на таких курсах должно осуществляться строго по программе, утвержденной министерством образования. Обычно такие курсы хороши в качестве «вводных» для будущих косметологов или помощников в уходе за тяжелобольными пациентами.
Какие личные качества важны для медсестры?
Как и любая помогающая профессия, сестринское дело подразумевает ориентированность на людей, желание их поддержать и помочь разрешить возникшие проблемы. Поэтому, помимо профессионализма, три главных личностных качества для медсестры — это коммуникабельность, доброжелательность и умение сопереживать.
Кроме того, не всегда ситуация у пациента складывается благоприятно, и для медицинской сестры важно проявить терпение, выдержку, вежливость и тактичность. А для того, чтобы результаты проводимых процедур принесли положительный результат, медсестра должна аккуратно, неукоснительно и ответственно выполнять распоряжения врача, быть пунктуальной и обладать хорошей памятью.
И, конечно же, режим повышенной ответственности за самочувствие пациентов предполагает высокую стрессоустойчивость и физическую выносливость медицинской сестры. Если вы обладаете всеми этими качествами и готовы к трудностям профессии — смело выбирайте медицинское направление и вам непременно будет сопутствовать удача.
Функциональные обязанности медицинской сестры поликлиники
Функциональные обязанности медицинской сестры поликлиники
Функциональное назначение: диагностическое, лечебное, профилактическое
Условия выполнения: амбулаторно-поликлинические
1. Выполнение лечебных и диагностических назначений в поликлинике и на дому
2. Проведение профилактических и санитарно-просветительных мероприятий
3. Подготовка амбулаторного приема участкового врача-терапевта (подготовка рабочего места, приборов, инструментов, индивидуальных карт амбулаторного больного, бланков, рецептов и др., своевременное получение результатов и расклейка их по картам и т.д.).
4. Измерение пациентам по указанию участкового врача-терапевта АД, проведение термометрии и др. медицинских манипуляций.
5. Под контролем врача заполнение статистических талонов, карт экстренного извещения, бланков направлений на лечебно-диагностические процедуры, внесение в амбулаторные карты пациентов данных флюорографического и др. исследования, помогает заполнять посыльные листы на ВТЭК, санаторно-курортные карты, выписки из карт амбулаторных больных.
6. Выдача талонов пациентам для повторных посещений врача.
7. Инструктаж пациентов по вопросам подготовки к лабораторным и инструментальным исследованиям.
8. Под контролем врача заполнение карты диспансерного наблюдения на вновь выявленных больных.
9. Подготовка предварительных материалов для составления отчета по диспансеризации населения участка.
10. Комплектация необходимыми инструментами и медикаментами сумки врача-терапевта для оказания помощи на дому.
11. Выполнение манипуляций и взятие материала для бактериологических исследований в соответствие с назначением врача.
12. Информирование лечащего врача о выполнении диагностических и лечебных процедур и всех случаях нарушения режима пациентами, оставляемыми для лечения на дому.
13. Проведение под руководством врача профилактических прививок и их регистрация.
МЕДИЦИНСКАЯ УСЛУГА№ 3
Техника эффективного общения
Функциональное назначение: диагностическое, лечебное, профилактическое
Условия выполнения: амбулаторно-поликлинические, стационарные, неотложная помощь на дому, санаторно-курортные
Цель: научиться эффективному общению
1. Выбирать время для общения, удобное для пациента, не занятое процедурами
2. Говорить медленно, с хорошим произношением,давая пациенту время на восприятие информации
3. Не злоупотреблять терминологией, не вызывая страха у пациента перед неизвестной и непонятной информацией
4. Выбирать темп и скорость речи для конкретного человека,учитывая особенности восприятия и обработки информации у различных пациентов
5. Не начинать беседу с неблагоприятной информации с целью предупреждение негативных эмоций, затрудняющих общение
6. Следить за интонацией своего голоса, не выражая своих эмоций (безразличие, страх, гнев, печаль)
7. Задавать открытые вопросы с целью получения более точных ответов
8. Осторожно использовать чувство юмора, учитывая различное восприятие информации и степень чувства юмора у пациентов
Техника эффективного письменного общения
Цель: научиться эффективному письменному общению
Оснащение: ручки со стержнями разного цвета, бумага, словарь.
1. Писать аккуратно для лучшего восприятия и понимания написанной информации
2. Выбирать правильный размер и цвет букв, так как пациенты могут иметь разный уровень остроты зрения, цветоощущения
3. Включать в записку всю необходимую информацию для исключения неясностей, сомнений и вопросов у пациента
4. Писать грамотно, так как ошибки искажают информацию и подрывают авторитет медсестры
5. Использовать понятные и простые слова (сложные слова и непонятные термины затрудняют понимание и вызывают у пациентов тревогу и страх)
6. Подписывать сообщение с целью предоставления возможности пациенту в случае необходимости получить дополнительную информацию
МЕДИЦИНСКАЯ УСЛУГА№ 4
Индивидуальный план обучения пациента по самоконтролю артериального давления
Цель: научить пациента и членов семьи самостоятельно контролировать АД
Вид обучения: индивидуальный
Условия выполнения: амбулаторно-поликлинические, стационарные, неотложная помощь на дому.
Оснащение: (тонометр, фонендоскоп, ручка, температурный лист, линейка), дневник наблюдения.
I. Подготовка к процедуре:
1. Предупредить пациента о предстоящем обучении, определить мотивацию и способность к обучению.
2. Уточнить у пациента понимание цели и хода процесса обучения и получить его согласие на проведение.
3. Подготовить оснащение и выбрать правильный размер манжеты.
II. Выполнение процедуры:
4.Ознакомить пациента с устройством тонометра и фонендоскопа
5. Предупредить, что измерение проводится не ранее, чем через 15 мин после физической нагрузки
6. Демонстрировать технику наложения манжеты:
7. Наложить манжету на свое левое обнаженное плечо на 2-3 см выше локтевого сгиба (одежда не должна сдавливать плечо выше манжеты); закрепить манжету так, чтобы проходил только один палец. Центр манжеты находится над плечевой артерией (желательно, чтобы пациент спокойно посидел с наложенной манжетой в течение 5 минут).
8. Продемонстрировать технику соединения манжеты и манометра
9. Проверить положение стрелки манометра относительно нулевой отметки шкалы.
10. Продемонстрировать технику пальпации пульса на плечевой артерии в области локтевого сгиба
11. Вставить оливы фонендоскопа в уши и поставить мембрану фонендоскопа на место пульсации так, чтобы мембрана оказалась под манжетой
12. Продемонстрировать технику пользования «грушей»:
— Взять в руку, на которой наложена манжета манометр, в другую – «грушу» так, чтобы 1-м и 2-м пальцами можно было открывать и закрывать вентиль.
— Закрыть вентиль на «груше», повернув его вправо, этой же рукой быстро нагнетать в манжету воздух после исчезновения тонов Короткова (или пульсация лучевой артерии) еще на 30 мм рт. ст. выше.
— Выпускать воздух из манжеты со скоростью 2-3 мм рт. ст. в 1 с, повернув вентиль влево.
— Одновременно фонендоскопом выслушивать тоны на плечевой артерии и следить за показателями шкалы манометра: при появлении первых звуков (тоны Короткова) «отметить» на шкале и запомнить цифру, соответствующую систолическому давлению.
— Акцентировать внимание пациента на том, что появление первых звуков соответствует величине систолического давления, а переход громких звуков в глухие или их исчезновение соответствует величине диастолического давления.
— Повторить процедуру через 2-3 минуты.
13. Данные измерения округлить до 0 или 5, записать в виде дроби: в числителе – систолическое давление; в знаменателе – диастолическое (данные исследований взять по наименьшему измерению).
14. Убедиться в том, что пациент обучился технике измерения АД, попросив его продемонстрировать процедуру. При необходимости дать письменную инструкцию.
15. Обучить ведению дневника наблюдения.
III. Окончание процедуры:
16. После использования протереть мембрану и оливы фонендоскопа марлевым шариком со спиртом.
План сестринского ухода
Ф.И.О. пациента______ Петров Иван Николаевич ______________________________
| Дата | Проблема пациента | Цели (ожидаемый результат) | Сестринские вмешательства | Периодичность (кратность, частота оценки) | Конечная дата достижения цели |
| 14.10.11 | Иван Николаевич не понимает важности диетотерапии | Иван Николаевич понимает важность диетотерапии | Беседа с пациентом и членами его семьи о назначенной врачом диете | ежедневно | 16.10.11 |
Подпись сестры____Котова Е.В._____________________________________
Суть планирования заключается в определении (совместно с пациентом):
· Целей (ожидаемого результата) для каждой проблемы
· Характера и объема сестринского вмешательства, необходимого для достижения поставленных целей
· Продолжительности сестринского вмешательства
Для оценки результата сестринского ухода цели должны быть указаны в измеряемых показателях, т.е. записаны как изменение поведения пациента, его словесная реакция, конкретные изменения в динамике состояния, измерение определенных физиологических показателей.
В план ухода записываются сестринские вмешательства – перечень действий сестры, направленных на решение проблем конкретного пациента. Для описания вмешательств важно использовать конкретные термины и подробное описание действий.
Протокол к плану ухода
ФИО пациента_____Петров Иван Николаевич___________________________
Врачебный диагноз___Язва двенадцатиперстной кишки__________________
Время начала реализации плана__14 октября 2011_______________________
| Дата | Оценка | Комментарии | Подпись сестры |
| 15.10.11 | положительно | Провела беседу с женой Ивана Николаевича о характере передач продуктов | Котова Е.В. |
Подпись сестры____Котова Е.В._____________________________________
Текущая оценка эффективности и качества сестринского ухода (пятый этап сестринского процесса) производится сестрой постоянно. Цель итоговой оценки – определить результат, т.е. состояние пациента, достигнутое в результате сестринского вмешательства. Для осуществления итоговой оценки сестре потребуются те же навыки, что и при первичной оценки состояния пациента.
Если поставленная цель достигнута, делается четкая запись в плане ухода «Цель достигнута». Если не достигнута или достигнута не полностью – следует записать словесную или поведенческую реакцию пациента.
· Документировать все сестринские вмешательства в самые короткие сроки
· Записывать жизненно важные вмешательства незамедлительно
· Всегда записывать отклонения от нормы состояния пациента
· Расписываться четко в каждой указанной для подписи графе
· Документировать факты, а не собственное мнение
· Не использовать «туманные» термины
· Быть точной, описывать кратко
· Ежедневно сосредотачиваться на 1-2 проблемах или важных событиях дня
· Записывать несоблюдение пациентом предписаний врача или отказы
· Не оставлять свободные графы в документации
· Записывать только выполненные сестрой вмешательства
Дополнительные сведения об особенностях выполнения методики
Медицинская сестра должна постоянно наблюдать за внешним видом и состоянием больного, и при любых изменениях состояния сообщать врачу. Наблюдение за внешним видом и состоянием больного определяют: состояние сознания, положение больного, общий вид, состояние внешних покровов.
Различают 5 видов состояния сознания:
1. Состояние ясного сознания, когда больной конкретно и быстро отвечает на вопросы.
2. Состояние помраченного сознания, при котором больной отвечает правильно, но с опозданием.
3. Ступор – больной находится в состоянии оцепенения, на вопросы не отвечает или отвечает неосмысленно.
4. Сопор – патологический сон, больной находится в бессознательном состоянии, но у него сохраняются рефлексы.
5. Кома – полное подавление сознания с отсутствием рефлексов.
Кратковременная потеря сознания вследствие малокровия мозга именуется обмороком.
Различают три положения больного: активное, пассивное и вынужденное.
Общий вид больного и особенно телосложение в ряде случаев позволяют судить о состоянии его здоровья. По осанке больного; его манере держаться, можно сделать заключение о тяжести заболевания, развитии мышц, а иногда и о профессиональных привычках.
Большинство тяжелобольных или психически подавленных людей сгорблены. При внешнем осмотре определяют тип конституции (анатомо-физиологические особенности организма, полученные по наследству от родителей и во взаимодействии с внешней средой). Различают три конституционных типа: нормостенический, астенический, гиперстенический.
Осмотр лица оказывает существенную помощь в диагностике различных заболеваний. При осмотре перитоните (воспалении брюшины) заостряются черты лица, западают глаза, появляется обильный пот (лицо Гиппократа). При заболевании почек лицо отечно, бледное.
У лихорадящих больных лицо приобретает выражение возбуждения: щеки красные, глаза блестящие.
НОС. Постоянное покраснение носа с развитыми мелкими сосудами наблюдается при хроническом алкоголизме. Носовое кровотечение могут быть вызваны местными причинами и общими заболеваниями (гипертоническая болезнь, болезнь крови).
При осмотре ГЛАЗ обращают внимание на состояние роговицы, конъюнктивы, зрачков. Выпячивание глаз (экзофтальм), дрожание век является признаками заболевания щитовидной железы. Окрашивание склер и конъюнктив в желтый цвет является ранним симптомом желтухи. Сужение зрачков наблюдается при отравлении морфином, опием, опухолях мозга, а расширение – при отравлениях атропином, при коме.
Обращают внимание на окраску кожных покровов и слизистых оболочек. БЛЕДНОСТЬ кожных покровов развивается прежде всего в результате уменьшения количества крови в сосудах кожи (охлаждение, кровопотери, злокачественные опухоли). Кроме того бледность бывает у больных с отеками при болезнях почек вследствие сдавливания сосудов кожи.
ПОКРАСНЕНИЕ (ГИПЕРЕМИЯ КОЖИ) может иметь различные оттенки, доходить до багрово-вишневого цвета, вследствие повышения содержания эритроцитов и гемоглобина крови. Покраснение кожи обусловливается также расширением сосудов кожи (при лихорадке), приеме сосудорасширяющих средств (нитроглицерин).
ЖЕЛТУХА возникает вследствие избыточного накопления желчных пигментов (билирубина) в крови и отложения их в кожу. Желтуху различают: механическую, паренхиматозную и гемолитическую. МЕХАНИЧЕСКАЯ возникает при нарушении оттока желчи из желчного пузыря и печени в 12-перстную кишку. Желчь задерживается в желчных ходах и печени и частично поступают в кровь, а из нее в кожу (желчекаменная болезнь, холецистит).
ПРИ ПОРАЖЕНИИ ПАРЕНХИМЫ печеночных клеток (болезнь Боткина, токсические гепатиты). Желчь поступает не только в желчные ходы, но и в кровеносные сосуды. Такая желтуха называется паренхиматозной.
ПРИ ГЕМОЛИТИЧЕСКОЙ желтухе наблюдается усиленный распад эритроцитов. Желтуха может быть истиной и ложной. ЛОЖНАЯ желтуха возникает при приеме каротина, пикриновой кислоты, томатного и морковного сока. Окрашивание в желтый цвет происходит только кожи. ПРИ ИСТИННОЙ желтухе в желтый цвет окрашиваются кроме кожи склеры глаз и слизистые оболочки, в крови содержание билирубина повышается, а в моче появляются желчные пигменты.
ЦИАНОЗ (СИНЮХА) различают местный и общий.
ОБЩИЙ цианоз возникает в результате недостаточного насыщения крови кислородом и избыточного накопления в ней углекислоты (заболевания легких, когда нарушается газообмен). МЕСТНЫЙ акроцианоз при нарушении кровотока в тканях. В этом случае отмечается синюшность кончика носа, ушей, пальцев рук и ног.
ВЫСЫПАНИЯ бывают разнообразного характера эритемы (крупнопятнистые, поражение кожи), крапивница (волдыри беловатого цвета, возвышающие над поверхностью кожи), крапивница (волдыри беловатого цвета, возвышающиеся над поверхностью кожи), розеолы (покраснение кожи в виде ограниченного воспалительного расширения капилляров). Они имеют большое значение для распознания инфекционных и аллергических заболеваний.
ОТЕКИ бывают местными и общими. МЕСТНЫЙ отек развивается при местном воспалительном процессе или вследствие местного затруднения оттока крови (артрит, фурункул, отек Квинке). ОБЩИЕ отеки наблюдаются не только на ногах, руках, лице, но и в серозных полостях. Такой массивный распространенный отек называется анасаркой. Скопление отечной жидкости в плевральной полости носит название гидроторакса, в брюшной полости – асцита, в перикарде – гидроперикарда. Небольшая отечность лица, ног именуется пастозностью.
МАНИПУЛЯЦИЯ № 7
Оценка интенсивности боли
Функциональное назначение: диагностическое
Условия выполнения: амбулаторно-поликлинические, стационарные, транспортировка в условиях «скорой помощи»
I.Подготовка к процедуре
1. Убедиться, что пациент находится в сознании.
1.1. При диагностировании сознания, отличного от ясного использовать шкалу комы Глазго для определения уровня угнетения сознания.
2. Убедится в возможности речевого контакта с пациентом, учитывая тяжесть состояния, возраст, уровень сознания, нарушение речи, наличие, отсутствие языкового барьера.
2.1. При невозможности речевого контакта с пациентом, диагностировать и документировать вербальные признаки болевого синдрома (маркеры боли).
II.Выполнение процедуры.
3. При наличии ясного сознания и возможности речевого контакта провести оценку степени боли на диагностическом уровне.
3.1. Спросить у пациента о наличии боли.
3.2. При подтверждении пациентом наличия болевого синдрома:
3.2.1. Предложить пациенту оценить интенсивность боли по 5-бальной шкале.
3.2.2. Выяснить локализацию боли.
3.2.3. Выяснить иррадиацию боли.
3.2.4. Выяснить продолжительность боли.
3.2.5. Выяснить характер боли.
3.2.6. Полученные результаты документировать. Зоны боли описать в терминах топографической анатомии или отметить на схематическом изображении человеческого тела.
3.3. При отрицании пациентом наличия болевого синдрома документировать в медицинской документации факт отсутствия боли в момент осмотра.
4. При проведении повторного исследования уровня боли (динамический мониторинг уровня боли), провести оценку уровня боли на уровне динамической оценки
4.1. Предложить пациенту отметить текущий уровень боли на 10-бальной шкале визуально-аналогового контроля.
4.2. Попросить пациента отметить на той же шкале уровень боли на момент предыдущего осмотра.
4.3. Оценить положительную/отрицательную динамику субъективной оценки болевого синдрома в абсолютных и/или относительных показателях.
4.4. Полученные результаты документировать.
5. При проведении первичной оценки уровня боли, а также при изменении характера болевого синдрома провести оценку уровня боли на описательном уровне.
5.2. Предоставить пациента бланк вопросника и авторучку.
5.3. По окончании заполнения рассчитать ранговые индексы по 4 основным группам (сенсорные ощущения, эмоциональные ощущения, оценка интенсивности, параметры, отражающие общие характеристики боли); на основании полученных показателей рассчитать ранговый индекс боли (РИБ).
5.4. Заполнить расчетные поля бланка вопросника.
5.5. На основании данных, полученных в п. 3.2.1., заполнить поле «настоящее ощущение интенсивности боли» (НИБ).
III.Окончание процедуры
6. Ознакомить пациента с полученными результатами.
7. Вымыть (с использованием антисептика или мыла) и осушить руки.
8. Сделать соответствующую запись о результатах выполнения в медицинскую документацию.
9. При отказе пациента от проведения оценки, а также при наличии подозрений в истинности предоставляемых данных (симуляция, аггравация, диссимуляция) диагностировать и документировать невербальные признаки болевого синдрома (маркеры боли).
Дополнительные сведения об особенностях выполнения методики.
В педиатрической, гериатрической, психиатрической практике, а также в случаях, когда проведение оценки уровня боли затруднено языковым барьером, может быть использована пиктографическая шкала, схематично изображающая выражение лица человека.
К невербальным признакам боли (маркерам боли) относятся:
— Тахикардия и тахипноэ, не связанные с заболеванием
— Слезы, влажные глаза
— Характерная мимика – сжатые зубы, напряжение мимической мускулатуры лица (нахмуренный лоб, поджатые губы)
— Прижатие рукой места боли, поглаживание и растирание его
— Нарушение глазного контакта (бегающие глаза).
— Изменение речи (темпа, связности, стиля)
— Поведенческие реакции (двигательное беспокойство, постукивание пальцами, непоседливость)
— Эмоциональные реакции: капризность, вспыльчивость, эмоциональная лабильность, вспышки агрессии.
— Стремление к одиночеству
— Стоны во сне или в те моменты, когда пациент считает, что он один
— Частые разнообразные жалобы, не связанные с болью.
ШКАЛА ДЛЯ ОЦЕНКИ ОПИСАНИЯ БОЛИ ПАЦИЕНТОМ.
МЕДИЦИНСКАЯ УСЛУГА № 9
МЕДИЦИНСКАЯ УСЛУГА № 10
I. Подготовка к процедуре
1. Разверните упаковку с перчатками (можно положить упаковку на стол)
II. Выполнение процедуры
2. Возьмите перчатку за отворот левой рукой так, чтобы ваши пальцы касались внутренней поверхности перчатки.
3. Сомкните пальцы правой руки и введите их в перчатку.
4. Разомкните пальцы правой руки и натяните перчатку на пальцы, не нарушая ее отворота.
5. Заведите под отворот левой перчатки 2,3 и 4-й пальцы правой руки, уже одетой в перчатку так, чтобы 1-й палец правой руки был направлен в сторону 1-ого пальца на левой руке.
6. Держите левую перчатку 2,3 и 4 пальцем правой руки вертикально.
7. Сомкните пальцы левой руки и введите ее в перчатку.
III. Завершение процедуры.
8. Расправьте отворот вначале на левой перчатке, натянув ее на рукав, затем на правой с помощью 2 и 3-его пальцев, подводя их под подвернутый край перчатки.
В зависимости от ситуации, перчатки лучше надеть на рукава халата. В тех случаях, когда не требуется халат с длинными рукавами, перчатки закрывают запястье и часть предплечья.
Использованные перчатки снимаются следующим образом:
1. Пальцем правой руки в перчатке сделайте отворот на левой перчатке, касаясь ее только с наружной стороны.
2. Пальцем левой руки сделайте отворот на правой перчатке также касаясь ее только с наружной стороны.
3. Снимите перчатку с левой руки, выворачивая ее наизнанку и держа за отворот.
4. Держите снятую с левой руки перчатку в правой руке.
5. Левой рукой возьмите перчатку на правой руке за отворот с внутренней стороны и снимите перчатку с правой руки, выворачивая ее наизнанку.
6. Обе перчатки (левая оказалась внутри правой) поместить в емкость с дезинфицирующим средством или выбросите в непромокаемый мешок.
МЕДИЦИНСКАЯ УСЛУГА № 11
Технология№ 13
Алгоритм процедуры
I.Уборка палат.
1. Во время уборки открыть форточки, проветрить палату. Зимой во время уборки больных надо хорошо укрыть, голову повязать платком или полотенцем, подоткнуть одеяло под ноги. Больных, находящихся на полупостельном режиме, просят выйти из палаты.
2. Уборка палат и всех остальных помещений проводится влажным способом, т.к. в пыли содержится большое количество микробов, вызывающие различные заболевания. Утром влажная уборка производится после завтрака, чтобы к обходу врача к 9 часам было чисто.
3. Повторно влажная уборка производится перед тихим часом и перед сном.
4. Начинать влажную уборку нужно с прикроватных тумбочек. С них вытирают пыль, убирают ненужные предметы, контролируют имеющие в тумбочке продукты (скоропортящиеся должны храниться в холодильнике).
5. Затем вытирают пыль с подоконника и другой мебели.
6. Во время уборки в палате должно быть тихо.
7. Пол надо мыть от окон и стен к двери. Мусор собирают в коридоре.
8. Вопрос о проветривании обсуждают с больными.
ПРИМЕЧАНИЕ:
v Для мытья каждой палаты готовится рабочий р-р дезинфектанта.
v В инфекционной больнице 1 раз в неделю проводится генеральная уборка палат.
v Ведро и тряпку с указанной маркировкой следует использовать строго по назначению.
v Если в палате есть больной с аллергией на запах хлора, то пол следует мыть с дезинфектантом другого состава.
Алгоритм процедуры
1. Надеть защитную одежду
2. Осмотреть помещение с целью уборки
3. Чистой ветошью, пропитанной дезинфицирующим химическим составом, применяемым в больнице, протереть поверхности подоконников, мебели, оборудования, приборов и затем пол
4. Протереть полы методом « двух ведер»
— уборочную ветошь смочить в дезинфицирующем растворе емкости № 1 и тщательно протереть обрабатываемую поверхность
— ветошь прополоскать в емкости № 2, отжать,
— вновь смочить в дезинфицирующем растворе и вымыть необработанные поверхности пола
— Дезинфицирующий раствор менять с учетом нормы расхода, а воду по мере загрязнения
— Уборочный инвентарь после дезинфекции обеззаразить, прополоскать, высушить и хранить в специальном шкафу или выделенном месте.
5. Включить бактерицидные лампы.
6. Проветрить помещения
УБОРКА КАБИНЕТА ПО ТИПУ ЗАКЛЮЧИТЕЛЬНОЙ ДЕЗИНФЕКЦИИ.
ЦЕЛЬ: сведение до минимума количества болезнетворных частиц после полной уборки хирургических помещений, снижение риска перекрестного заражения.
ПОКАЗАНИЯ: помещения операционного блока, хирургических, перевязочных, процедурных и других манипуляционных кабинетов.
— дезинфицирующие (моющие) растворы, разрешенные к применению в РФ в установленном законном порядке;
— уборочный инвентарь, либо стационарная или переносная система влажно-вакуумной очистки;
— защитная одежда медперсонала: чистый халат, влагостойкий фартук, головной убор, маска-респиратор, защитные очки, перчатки из плотной резины, моющая обувь на плоском каблуке.
Регулярность проведения – 1 раз в 7 дней, согласно графику проведения генеральных уборок, утвержденному заведующим отделением.
Алгоритм процедуры
1. Надеть защитную одежду.
2. Осмотреть помещение с целью уборки.
3. Провести предварительную уборку помещения с применение растворов моющих средств.
4. Протирание полов провести методом «двух ведер».
5. Провести дезинфекцию: чистой ветошью, обильно смоченной дезинфицирующим химическим моющим составом, протереть поверхности подоконников, мебели, оборудования, приборов и затем пол (возможно орошение из распыляющей аппаратуры).
6. Экспозиция дезинфицирующей выдержки.
7. Протереть поверхности стерильной ветошью.
8. Включить бактерицидные облучатели с ультрафиолетовым светом (прямым или отраженным)
9. Проветрить помещение.
Уборочный инвентарь после дезинфекции обеззаразить, прополоскать, ветошь высушить и хранить в специальном шкафу или выделенном месте.
МЕДИЦИНСКАЯ УСЛУГА № 14
МЕДИЦИНСКАЯ УСЛУГА № 15
Алгоритм технологии
1. Приготовить рабочий раствор азопирама, смешивая равные объемы (1/1) исходного раствора азопирама и 3% перекиси водорода, рабочий раствор пригоден к употреблению только в течение 1-2 часов.
2. Проверить активность рабочего контроля, капнув несколько капель на стекло с мазком крови.
3. Холодные изделия (не выше 25 0 ) протереть тампоном, смоченным реактивом или нанести 3-4 капли рабочего раствора пипеткой в шприц и несколько раз подвигать реактив поршнем. При более высокой температуре реактив разрушается
4. Экспозиция 0,5-1 минута. Контроль пригодности и активности рабочего контроля.
5. Раствор из шприца вытеснить на марлевую салфетку или гладкое изделие протереть марлевой салфеткой. Обеспечить проникновение рабочего раствора в места соединения.
— розово-сиреневое окрашивание появляется при наличии на изделии гемоглобина;
— буроватое окрашивание появляется при наличии окислителей, хлорсодержащих веществ, стирального порошка, отбеливателей, ржавчины. Если изменения цвета произошли позже, чем через одну минуту, проба не засчитывается.
7. Оценка результата.
8. Независимо от результатов пробы, изделие промыть водой или спиртом для удаления токсических веществ.
9. При положительной пробе вся партия изделий подлежит повторной очистке.
10. Результат пробы записать в журнал учета.
11. Очистку проводить до появления отрицательного результата пробы.
Б. ФЕНОЛФТАЛЕИНОВАЯ ПРОБА.
ЦЕЛЬ: контроль качества предстерилизационной очистки инструментов на полноту отмывки инструментов от моющих средств. В централизованной предстерилизационной (ЦСО) – ежедневно
— Самоконтроль в отделении – 1 раз в неделю
— Центр санэпиднадзора контролирует ЛПО 1 раз в квартал.
ОСНАЩЕНИЕ: 1% изделий одного наименования, но не менее 3-5 штук; 1% раствор спиртовый фенолфталеина; марлевые салфетки; ватные тампоны; пипетки или шприц, журнал учета результатов контроля предстерилизационной очистки, спирт, мыло, деспенсер с одноразовым полотенцем.
Алгоритм технологии
1. Приготовить 1% спиртовый раствор фенолфталеина.
2. Протереть (ввести внутрь) инструмента, шприца, иглы или ватным тампоном со спиртовым раствором 1% фенолфталеина и несколько раз подвигать реактив поршнем.
3. Экспозиция – 0,5-1 минута. Если изменения цвета позже, чем через одну минуту, проба не засчитывается.
4. Раствор из шприца вытеснить на марлевую салфетку или гладкое изделие, протереть марлевой салфеткой.
— «Розовое» окрашивание – при наличии моющих средств (проба положительная);
— Нет окрашивания – (проба отрицательная) при отсутствии моющих средств.
6. Независимо от результатов пробы изделия промывают водой или спиртом.
7. При положительной пробе вся партия изделий подлежит повторному промыванию под проточной водой.
8. Результат пробы записать в журнал.
9. Очистку проводить до появления отрицательного результата пробы
В. ПРОБА С СУДАНОМ III.
ОСНАЩЕНИЕ: 1% изделий одного наименования, но не менее 3-5 штук; судан III, нашатырный спирт, дистиллированная вода, марлевые салфетки; ватные тампоны; пипетки или шприц, журнал учета результатов контроля предстерилизационной очистки, спирт, мыло, деспенсер с одноразовым полотенцем.
1. Приготовить 0, 2 грамма судана III. нашатырный спирт, дистиллированную воду, смешивая равные объемы (1/1) исходного раствора рабочий раствор пригоден к употреблению только в течение 14 дней.
2. Холодные изделия (не выше 25 0 ) протереть тампоном, смоченным реактивом или нанести 3-4 капли рабочего раствора пипеткой в шприц и несколько раз подвигать реактив поршнем. При более высокой температуре реактив разрушается
3. Экспозиция 0,5-1 минута. Контроль пригодности и активности рабочего контроля.
4. Раствор из шприца вытеснить на марлевую салфетку или гладкое изделие протереть марлевой салфеткой. Обеспечить проникновение рабочего раствора в места соединения.
— розово-сиреневое окрашивание появляется при наличии на изделии гемоглобина;
— буроватое окрашивание появляется при наличии окислителей, хлорсодержащих вещеста, стирального порошка, отбеливателей, ржавчины. Если изменения цвета позже, чем через одну минуту, проба не засчитывается.
6. Оценка результата.
7. Независимо от результатов пробы, изделие промыть водой или спиртом для удаления токсических веществ.
8. При положительной пробе вся партия изделий подлежит повторной очистке.
9. Результат пробы записать в журнал учета.
10. Очистку проводить до появления отрицательного результата пробы.
МЕДИЦИНСКАЯ УСЛУГА№ 16
Техника использования стерильного бикса в процедурном кабинете
Функциональное назначение –профилактическое
Условия выполнения – амбулаторно-поликлинические, стационарные, санаторно-курортные.
ЦЕЛЬ: сохранение стерильности перевязочного материала, обеспечение асептики
· обработка кожи и слизистых
ОСНАЩЕНИЕ: мыло или антисептический раствор для обработки рук, стерильные перчатки, манипуляционный столик, бикс на подставке со стерильным материалом, стерильные инструменты захвата (пинцет, корнцанг) в крафт – пакете, спирт 70%, стерильный лоток, лоток (малый) нестерильный.
Алгоритм процедуры
1. Надеть халат, колпак, маску.
2. Обратить внимание на герметичность бикса, и дату стерилизации на бирке бикса.
3. Открыть фиксатор на биксе.
4. Вымыть руки гигиеническим способом.
5. Надеть стерильные перчатки.
6. Достать стерильный пинцет их крафт-пакета и положить на стерильный лоток.
7. Открыть крышку бикса, нажав на педаль подставки.
8. Стерильным пинцетом достать индикатор стерилизации и проверить соблюдение режима стерилизации.
9. Индикатор стерилизации сбросить в не стерильный лоток и сохранить до конца рабочей смены.
10. Стерильным пинцетом «раскрыть» уголки стерильной пеленки в биксе и достать нужное количество, стерильного перевязочного материала
11. Одним из углов стерильной пеленки прикрыть перевязочный материал в биксе, оставить остальные наружи.
12. Закрыть крышку бикса, отпустив педаль.
13. Положить стерильный пинцет в стерильный лоток.
14. Срок хранения стерильного материала в скрытом биксе – 2 часа.
МЕДИЦИНСКАЯ УСЛУГА № 17
Положение рук сестры.
Выбранный способ удерживания при перемещении зависит от наличия болезненных участков у пациента и того, какая помощь при перемещении будет ему оказываться.
Необходимо максимально контролировать положение тела и движения пациента.
Положение пациента. Прежде, чем поднимать (перемещать), нужно помочь ему лечь или предать удобное положение, учитывая биомеханику тела при последующем перемещении.
Положение спины и позвоночника сестры во время перемещения должны быть прямыми. Плечи, насколько это возможно, должны находиться в одной плоскости с тазом. При поднятии пациента одной рукой другая, свободная, поддерживает равновесие туловища и, следовательно, положение спины, являясь опорой для снятия нагрузки с позвоночника.
Некоторые пациенты могут оказать себе помощь в поднятии, если при участии сестры сделает несколько раскачивающих движений, для создания движущей силы. В этом случае реальная сила, затрачиваемая сестрой для подъема пациента в положении «стоя» может быть минимальной.
Имея дело даже с беспомощным пациентом, осторожное раскачивание его и сестры может дать толчок движению и облегчить процесс поднятия. Этим навыкам можно научиться, но для этого необходимо чувство ритма, согласованности движений, а также понимания и сотрудничества со стороны пациента.
Работа в бригаде. Передвижение пациента может быть успешно только при согласованности движений.