Фрезубин или нутридринк что лучше
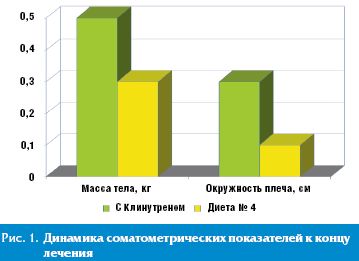
Результаты клинической апробации смесей для энтерального питания у больных гастроэнтерологического профиля
Исторически сложилось и ныне общепризнанно, что лечебное питание является важнейшей и неотъемлемой частью комплексной терапии заболеваний внутренних органов.
Исторически сложилось и ныне общепризнанно, что лечебное питание является важнейшей и неотъемлемой частью комплексной терапии заболеваний внутренних органов. Неоспоримо и то положение, что оптимально подобранная диета должна обеспечивать не только поддержание энергетических и пластических потребностей организма больного, но и быть самостоятельно воздействующим лечебным фактором, то есть речь, по сути, следует вести о целенаправленной терапии питанием. Используя такой подход с помощью специально созданного состава вводимых нутриентов, возможно обеспечить коррекцию ключевых звеньев тканевого метаболизма, нарушенных в результате течения патологического процесса.
Отсюда вполне закономерно, что среди многочисленных требований, которым должна удовлетворять адекватная терапия питанием, фигурирует обеспечение адаптации и компенсации нарушенных функций, нормализации нарушений обмена веществ, иммуномодулирующий, антиоксидантный и другие эффекты.
В настоящее время наряду с традиционными диетами в питании больных с заболеваниями внутренних органов используются сбалансированные смеси для перорального и энтерального питания. Преимуществами такого специализированного питания перед традиционной диетотерапией является следующее:
Материалы и методы исследования
Группы исследования составили: 26 человек (группа 1 «И» с синдромом раздраженного кишечника и преобладанием диареи — 11 человек, мужчины/женщины = 5/6, средний возраст — 35,7 ± 4,9 года, группа 2 «И» с хроническим панкреатитом — 15 человек, мужчины/женщины = 9/6, средний возраст — 41,6 ± 6,1 года). Группы сравнения составили 17 пациентов (группа 1 «С» с синдромом раздраженного кишечника и преобладанием диареи — 7 человек, мужчины/женщины = 3/4, средний возраст — 30,1 ± 1,6 года, группа 2 «С» с хроническим панкреатитом — 10 человек, мужчины/женщины = 7/3, средний возраст — 42,4 ± 5,9 года).
Метод организации выборки носил характер стратифицированного отбора, когда из всех больных, находящихся на стационарном лечении, извлекалась простая случайная выборка установленного объема. При этом каждый элемент выборки имел одинаковые шансы быть отобранным, что обеспечило репрезентативный характер выборки, ее приближение к эмпирическому аналогу генеральной совокупности больных с данными формами патологии, а следовательно, возможность корректной экстраполяции полученных результатов.
Все лабораторно-инструментальные исследования выполнялись до начала лечения и повторно на 13–14 день проведения терапии.
Результаты и их обсуждение
1. Группа больных с синдромом раздраженного кишечника (СРК)
Е. И. Ткаченко**, доктор медицинских наук, профессор
В. Б. Гриневич**, кандидат медицинских наук
Ю. П. Успенский**, доктор медицинских наук, профессор
И. Е. Хорошилов*, доктор медицинских наук, профессор
И. В. Богданов**, кандидат медицинских наук
*Санкт-Петербургская государственная медицинская академия имени И. И. Мечникова,
** Российская Военно-медицинская академия, Санкт-Петербург
Нутриционная поддержка при остром панкреатите
В настоящей статье мы рассмотрим рекомендуемый сотрудниками лаборатории клинического питания Санкт-Петербургского НИИ скорой помощи им. И. И. Джанелидзе протокол нутриционной поддержки больных при остром панкреатите.
Лечебное питание является неотъемлемым компонентом лечебного процесса, основной задачей которого является удовлетворение физиологических потребностей организма человека в пищевых веществах и энергии с учетом механизмов развития заболевания, особенностей течения основного и сопутствующего заболеваний. Особую актуальность лечебное питание, реализуемое путем искусственного субстратного обеспечения больных, приобретает при различных неотложных состояниях, при которых нутриционная поддержка должна являться обязательным компонентом их базисного лечения.
Начнем с определения. Острый панкреатит (ОП)
Острый панкреатит (ОП) — острое аутолитическое поражение поджелудочной железы, проявляющееся развитием отека органа (отечный интерстициальный панкреатит) или первично асептического панкреонекроза (деструктивный или некротизирующий панкреатит) с последующим развитием как местной, так и системной воспалительной реакции, а также разнообразным вовлечением других региональных тканей или отдаленных систем организма с высоким риском присоединения вторичной гнойной инфекции.
В настоящее время острый панкреатит представляет весьма значимую социальную проблему. Так, например, по данным стационаров Санкт-Петербурга, ОП занимает первое место в общей структуре больных с острыми хирургическими заболеваниями органов брюшной полости, достигая 42 % от всех госпитализированных. В общей структуре хирургических больных, поступивших в НИИ СП им. И. И. Джанелидзе в период с 2002 по 2006 г., ОП также занимает первое место и имеет устойчивую тенденцию к увеличению. Медико-социальная значимость ОП определяется относительно частым (15–20 %) тяжелым течением заболевания с развитием опасных для жизни осложнений, необходимостью длительного стационарного дорогостоящего лечения больных, длительной утратой трудоспособности, частой хронизацией процесса (до 60–65 %), ранней их инвалидизацией, а также высокой летальностью больных при тяжелом течении заболевания (25–30 %).
Основу клинико-морфологической классификации острого панкреатита составляют форма заболевания, внутрибрюшные и системные осложнения с учетом распространенности некротического поражения поджелудочной железы и различных отделов забрюшинной клетчатки, фазового развития воспалительно- некротического процесса от абактериального к инфицированному.
Формы заболевания
Местные осложнения
В доинфекционную фазу:
В фазу инфицирования:
Системные осложнения
Как известно, при остром панкреатите выделяют определенные последовательно развивающиеся фазы:
I фаза — ферментативная (первые 3–7 суток заболевания), которая характеризуется развитием острого интерстициального воспаления поджелудочной железы либо формированием панкреонекроза различной степени выраженности и распространенности, ферментативным эндотоксикозом, а у части пациентов и полиорганной недостаточностью. На основании выраженности возникающих при остром панкреатите клинико- лабораторных нарушений выделяют три клинических варианта его течения: легкий, средней тяжести и тяжелый.
Легкий острый панкреатит характеризуется минимальными проявлениями дисфункции органов, отсутствием эндогенной интоксикации, быстрым положительным эффектом при проведении консервативной терапии. Морфологическим субстратом данной клинической формы является интерстициальный (отечный) панкреатит.
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
Тяжелый острый панкреатит проявляется выраженной эндогенной интоксикацией, эксикозом, полиорганными нарушениями, иногда панкреатогенным шоком, синдромом системной воспалительной реакции, дыхательной, почечной, кишечной недостаточностью, развитием коагулопатии и метаболической дисфункции, отсутствием улучшения или тенденцией к ухудшению состояния пациента на фоне проводимой комплексной консервативной терапии. Морфологическим субстратом данной клинической формы являются распространенный (крупноочаговый или тотально-субтотальный) стерильный или инфицированный некротизирующий панкреатит и его осложнения.
Острый панкреатит средней степени тяжести занимает промежуточное положение между вышеописанными формами и характеризуется нерезко выраженным синдромом системной воспалительной реакции, дыхательной, почечной либо кишечной недостаточностью, умеренным эндотоксикозом, улучшением состояния пациентов на фоне комплексной консервативной терапии с сохранением местной симптоматики заболевания в первые двое суток. Морфологическим субстратом данной клинической формы является мелкоочаговый умеренно распространенный некротический панкреатит.
II фаза — реактивная (2-я неделя заболевания), характеризуется реакцией организма на сформировавшиеся очаги некроза (как в поджелудочной железе, так и в парапанкреатической клетчатке).
III фаза — расплавления и секвестрации (начинается с 3-й недели заболевания, может длиться несколько месяцев). Секвестры в поджелудочной железе и в забрюшинной клетчатке начинают формироваться с 14-х суток от начала заболевания. Возможны два варианта течения этой фазы:
Тактика нутриционной поддержки больных при остром панкреатите предопределяется вариантом патоморфологических изменений в поджелудочной железе (отечный, некротизирующий), стадией заболевания, выраженностью патофизиологических нарушений и особенностями клинического течения острого панкреатита, а также вариантами их хирургического лечения.
Протокол нутриционной поддержки больных с острым панкреатитом представляют В. М. Луфт, д. м. н., профессор, руководитель лаборатории клинического питания Санкт-Петербургского НИИ скорой помощи им. И. И. Джанелидзе, и научный сотрудник указанной лаборатории, к. м. н. А. В. Лапицкий.
N.B. Одним из важнейших моментов в интенсивной терапии острого панкреатита в ферментативной фазе заболевания является создание функционального покоя и подавление внешнесекреторной активности поджелудочной железы. Это предполагает временное запрещение перорального приема жидкости и пищи до полной ликвидации признаков системного «уклонения» панкреатических ферментов. При этом нормоволемическая коррекция водно-электролитного баланса в этот период осуществляется парентеральным путем.
В настоящее время показано, что при легком течении острого панкреатита (отечная форма) и признаках деструкции железы по данным компьютерной томографии назначаемое на первые 2–3 суток голодание не влияет на течение и исход заболевания и данная категория больных не требует назначения активной нутриционной поддержки.
В случаях острого панкреатита средней тяжести, и особенно тяжелого течения заболевания, которое протекает с выраженными явлениями гиперметаболизма-гиперкатаболизма, быстро прогрессирующей белково-энергетической недостаточностью, нарастающей иммунодепрессией с присоединением различных инфекционных осложнений, нутриционная поддержка, которая должна начинаться в первые 24–48 часов, является обязательной приоритетной составляющей интенсивного лечения этой категории больных.
N.B. Тяжелый острый деструктивный панкреатит более чем у 90 % больных протекает с явлениями рано развивающейся острой кишечной недостаточности и относится к заболеваниям, при которых доказана важнейшая роль условно-патогенной флоры желудочно-кишечного тракта как дополнительного источника эндогенного инфицирования больных.
При развитии острой кишечной недостаточности создаются условия для восходящей колонизации условно-патогенной флорой проксимальных отделов тонкой кишки и последующей неконтролируемой транслокации микробов и их токсинов в кровь, что является основным источником эндогенного (энтерогенного) инфицирования очагов панкреонекроза.
Синдром острой кишечной недостаточности является «мотором» и основным фактором патогенеза часто присоединяющейся у этих больных полиорганной несостоятельности. Быстрое и эффективное купирование у них явлений полиорганной несостоятельности без разрешения острой кишечной недостаточности невозможно.
Рекомендуемый протокол нутриционной поддержки больных с острым панкреатитом
Технические особенности подготовки
При поступлении всем больным с целью постоянной декомпрессии желудка и эвакуации желудочного содержимого устанавливается назогастральный зонд (исключение желудочной фазы стимуляции внешнесекреторной активности поджелудочной железы).
При легкой (отечной) форме острого панкреатита после купирования явлений амилаземии, которая наблюдается, как правило, в течение ближайших 2–3 дней, изначально разрешается пероральное дробное потребление воды (1–1,5 л/сут) и полимерных изокалорических изонитрогенных питательных смесей («Нутризона», «Нутриэна Стандарт», «Фрезубина Оригинал», «Джевити-1» и др.) в нарастающем объеме (в 1-й день по 100 мл 6 раз в день, во 2-й день по 150 мл 6 раз в день) под контролем уровня амилаземии с последующим постепенным переходом на щадящий лечебный рацион. При наличии у больных исходной гипотрофии (ИМТ менее 19 кг/м2 роста) показано внутривенное назначение 10–20%-х растворов глюкозы (150 г глюкозы в сутки) с целью обеспечения азотсберегающего эффекта.
При наличии клинических и инструментально-лабораторных признаков тяжелого острого панкреатита, который, как правило, протекает с явлениями острой кишечной недостаточности в виде кишечного пареза, наиболее целесообразна изначальная установка сразу двух зондов: назогастрального и эндоскопически назоинтестинального. Назоинтестинальный силиконовый (ЗКС-15 или, что лучше, 2-канальный ЗКС-21) следует установить на 30–40 см дистальнее связки Трейтца (выключение кишечной фазы стимуляции внешнесекреторной активности поджелудочной железы). Этот зонд предназначен, прежде всего, для декомпрессии верхних отделов тощей кишки (зона кишечного водителя ритма), эвакуации внутрипросветного токсического химуса и проведения энтеральной терапии, направленной на профилактику и лечение острой кишечной недостаточности. После установки назоинтестинального зонда и удаления эндоскопа следует рентгенологически убедиться в правильности его местоположения, так как при выведении эндоскопа зонд может сместиться в проксимальном направлении и оказаться, например, в 12-перстной кишке. Проведение в подобном случае энтеральной терапии будет сопровождаться стимуляцией кишечной фазы внешнесекреторной активности поджелудочной железы, что может ухудшить состояние больных.
Алгоритм энтеральной терапии (поддержки)
1. Энтеральная терапия начинается с внутрикишечного капельного введения через назоинтестинальный зонд химусподобного цитопротективного глюкозо-электролитного раствора (ГЭР) со скоростью 100 мл/ч («Регидрон» 1 пакетик на 1 литр воды с добавлением 1000 мг аскорбиновой кислоты и 10 мл цитофлавина) или специализированной энтеропротективной смеси «Интестамин», содержащей глутамин, антиоксиданты и электролиты.
2. Через 2 часа энтеральной инфузии осуществляется контроль остатка введенного раствора методом пассивной или активной аспирации в течение 15 минут.
N.B. Если объем остатка превышает 100 мл (> 50 % введенного ГЭР), интестинальный зонд используется для декомпрессии тонкой кишки и введения цитопротективного раствора в режиме лаважа в прежнем временном режиме. При наличии меньшего остатка объем инфузии увеличивается на 50 % с последующим контролем остатка каждые 3–4 часа.
3. По мере уменьшения сброса по интестинальному зонду при отсутствии признаков энтеропатии (чаще на 2-е сутки) с целью обеспечения внутрипросветной трофики, наряду с внутрикишечным введением цитопротективного ГЭР, назначается минимальное энтеральное питание в объеме до 300 мл/сут в виде капельного введения изокалорического (1 ккал в 1 мл) 20%-го раствора олигомерной (полуэлементной) смеси для энтерального питания («Нутризона Эдванст Пептисорб», «Пептамена», «Нутриэна Элементаль» и др.) со скоростью 60 мл/ч (адаптивный период).
N.B. Включение раннего энтерального питания в комплекс интенсивной терапии острого панкреатита повышает функциональную активность энтероцитов и защитные свойства слизистой оболочки, предупреждает восходящую колонизацию тонкой кишки условно патогенной микрофлорой, снижает выраженность эндотоксикоза, а также риск транслокации микрофлоры из кишечника в кровь и возникновение вторичных инфекционных осложнений.
4. При хорошей переносимости указанных смесей для энтерального питания на следующие сутки их количество увеличивается в 2 раза при прежнем темпе интракишечного введения. В случае плохой переносимости вводимой энтеральной питательной смеси (вздутия живота) скорость ее введения следует на некоторое время уменьшить в 2 раза. При сохраняющихся явлениях кишечной диспепсии следует временно (на 12–24 часа) вновь возвратиться к введению только глюкозо-электролитного раствора с энтеропротекторами.
Схема 1. Алгоритм выбора тактики нутриционной поддержки при остром панкреатите
N.B. Проведение коррекции: в первые 2 суток показана регулярная энтеросорбция (каждые 3–4 часа введение энтеросорбентов [«Смекты», «Неосмектина», «Полисорба»] и метаболических пробиотиков [«Хилак Форте» по 2 мл 4 раза в день]). Конечным критерием эффективности проводимых мероприятий является отхождение газов и появление самостоятельного стула.
Азотсберегающий эффект в первые 2–3 суток достигается путем парентерального введения энергетических субстратов: 150 г/сут глюкозы в виде 10%-го раствора глюкозы и 25–50 г/сут жира в виде 10–20%-х жировых эмульсий. Последние наряду с энергетической составляющей обладают и антилипаземическим действием.
5. При хорошей переносимости олигомерных смесей для энтерального питания уже на 3–4-е сутки ⅔ вводимого объема могут составлять полимерные изокалорические изонитрогенные питательные смеси. На 5-е сутки происходит дальнейшее введение полимерных изокалорических смесей для энтерального питания в нарастающем объеме или переход на равный по количеству объем полимерной гиперкалорической гипернитрогенной питательной смеси («Нутризона Энергии», «Фрезубина Энергии», «Нутрикомпа Энергии Л.», «Джевити-1,5» и др.). При этом предпочтение следует отдавать энтеральным смесям, содержащим преимущественно растворимые пищевые волокна, обладающим бифидо- и лактогенным, а также энтеросорбирующим и трофическим действием. Объем субстратного обеспечения больных на 5–6-е сутки должен составлять 20–25 ккал/кг и белка 1–1,2 г/кг в сутки.
N.B. Необходимо отметить, что расчет потребности больных в энергии и белке у пациентов с избыточным весом и ожирением следует осуществлять на рекомендуемую (идеальную), а у больных с исходной эйтрофией и гипотрофией на фактическую массу тела.
6. При наличии стойкой гипергликемии более 10 ммоль/л следует использовать специализированные полимерные смеси для энтерального питания типа «Диабет». Предпочтение следует отдавать питательным смесям с наименьшим гликемическим индексом и содержащим в своем составе преимущественно ферментируемые (растворимые) пищевые волокна (выраженный пребиотический и трофический эффекты).
N.B. После купирования явлений амилаземии проводится водная тест- проба по оценке моторно-эвакуаторной функции желудка (болюс 200 мл), и при ее сохранности начинается частичное (50%-е) назогастральное введение смеси для энтерального питания с контролем уровня амилазы крови. Наличие хорошей переносимости назогастрального питания и нормальных показателей амилазы крови позволяет полностью перейти на введение их в желудок.
Базисный протокол энтеральной и нутриционной поддержки больных с острым деструктивным панкреатитом при раннем купировании явлений острой кишечной недостаточности
Таблица 1. 1–4-е сутки
Таблица 2. 5–7-е сутки
| Вводимые растворы и смеси | Сутки | ||
| 5-е | 6-е | 7-е | |
| Парентерально: • глюкоза 10 % | 500 мл (50 г) | – | – |
| Энергетическая ценность, ккал | 200 | – | – |
| Энтерально: • гиперкалорическая гипернитрогенная питательная смесь | 1000 мл, скорость введения – 60 мл/ч | 1500 мл/сут, скорость введения — 90 мл/ч. Возможен переход на сипинг по 200 мл 8 раз в сутки | Пероральный полный сипинг по 250 мл 6 раз в сутки |
| Белок, г | 60 | 90 | 90 |
| Энергетическая ценность, ккал | 1500 | 2250 | 2250 |
| Белок, г/сут | 60 | 90 | 90 |
| Энергетическая ценность, ккал/сут | 1700 | 2250 | 2250 |
Примечания:
7. Показаниями к возможному удалению зондов и переходу к пероральному дробному потреблению современных энтеральных полимерных смесей методом сипинга (чаще это 6–7-е сутки), а также последующему переходу к щадящему лечебному рациону являются:
N.B. При переходе к щадящему лечебному рациону в течение 15–20 дней целесообразно в качестве дополнительного источника повышения его биологической ценности применять энтеральные полимерные смеси (частичный сипинг по 200 мл 2–3 раза в день — «Нутридринк», «Суппортан» напиток, «Нутрикомп Дринк», «Фортикер» и др.).
8. В случаях развития у пациентов выраженного перипанкреатического инфильтрата и отека, наличия инородных тел (дренажей, тампонов), сдавливающих извне желудок и 12-перстную кишку и нарушающих их проходимость, а также при диспепсических расстройствах в виде тошноты, рвоты, отсутствия аппетита возобновляется или продолжается назоеюнальное зондовое питание. По мере рассасывания инфильтрата, восстановления моторики и проходимости верхних отделов желудочно-кишечного тракта зонды удаляются и больной постепенно (см. выше) переводится на пероральное щадящее питание.
Схема 2. Выбор тактики нутриционной поддержки при остром панкреатите (легкое течение)
Схема 3. Выбор тактики нутриционной поддержки при остром тяжелом панкреатите
Показания для проведения парентерального питания
При невозможности реализации нарастающей программы энтерального питания (стойкий кишечный парез) в течение ближайших 3 суток показано назначение полного парентерального питания.
При этом лучше использовать контейнеры «три в одном» («СмофКабивен», «ОлиКлиномель», «Нутрифлекс Липид») с добавлением комплексов витаминов («Церневита» или «Солувита» + «Виталипида») и микроэлементов («Аддамеля»).
Тяжелое течение острого деструктивного панкреатита является прямым показанием для парентерального введения глутамина в виде дипептида L-аланина — L-глутамина («Дипептивена») в количестве 2–4 мл/кг в сутки, позволяющего поддерживать регенераторную трофику и барьерную функцию кишечника (профилактика энтерогенного инфицирования очагов панкреонекроза), а также уменьшить явления гиперкатаболизма и иммуносупрессии.
Потребность в назначении больным с тяжелым течением острого панкреатита парентерального питания может многократно возникать в последующие фазы его течения:
При выборе того или иного метода искусственного лечебного питания во всех случаях предпочтение следует отдавать более физиологичному энтеральному питанию. Необходимый объем алиментации больных определяется конкретной клинической ситуацией: при нестабильном состоянии пациентов — энергия 20–25 ккал/кг массы тела, белок — 1–1,2 г/кг массы тела в сутки; в стадию стабильного гиперметаболизма — энергия 35–40 ккал/кг массы тела, белок 1,5–2 г/кг массы тела в сутки. Больший объем субстратного обеспечения может сопровождаться усугублением метаболических нарушений и ухудшением их состояния.
О тактике ведения лечебного питания и составления специализированных диет щадящего рациона питания читайте в следующей статье «Лечебное питание при панкреатите».
// ПД
Хотите больше новой информации по вопросам диетологии?
Оформите подписку на информационно-практический журнал «Практическая диетология»!
Рекомендации по питанию онкобольных
Причины потери веса при онкологической болезни заключаются в недостаточном поступлении питательных веществ с пищей, нарушении пищеварения, повышенном расходе энергии под воздействием опухоли и процесса воспаления. Похудание наблюдается при разных формах рака, когда нарушается метаболизм человека. Опухоль может сама вырабатывать или заставлять организм синтезировать вещества, разрушающие обменные процессы.
В этих условиях наряду с лечением важную роль играет полноценное питание, богатое на белок, микроэлементы, витамины. Трудности с питанием могут появиться также на фоне довольно агрессивной химиотерапии. При этом истощение напрямую влияет на отсутствие эффективности лечения и дальнейшую реабилитацию организма. Поддержание организма в первую очередь связано с увеличением потребления белка, еще до начала курса терапии.
Как следить за полноценностью рациона онкобольным
Назначение лечебного питания позволяет гарантировать поступление с пищей оптимального количества полезных веществ, необходимых для нормального функционирования жизненно важных органов и систем. Этот рацион обеспечивает ежедневно суточную норму белков, витаминов и микроэлементов.
С этой целью назначается специализированное питание на весь период лечения и реабилитации онкобольных. Диета разрабатывается с учетом повышенного содержания белка и энергии, необходимой для ослабленных больных. Также рекомендуются активные физические упражнения на свежем воздухе, чтобы постоянно поддерживать тонус мышц.
Обычная пища не насыщает ослабленный организм достаточным количеством белка и энергии. В этом случае хорошо зарекомендовали себя разные виды высокоэнергетического лечебного питания, богатого на белок.
Высокоэнергетическая белковая диета для онкобольных
Использование специальных смесей на основе белка кардинально меняет сложившуюся ситуацию с истощением. Этот перечень включает последние разработки ученых по высокоэнергетической белковой диете для онкобольных.
Готовые к употреблению продукты включают:
Согласно рекомендациям Европейской ассоциации клинического питания и метаболизма (ESPEN), назначение лечебного питания требуется еще на стадии перед применением радиационной и химиотерапии, а также в период ремиссии, между терапевтическими курсами.
Также требуется высокоэнергетическая белковая диета для онкобольных в период подготовки к операции и на стадии реабилитации и восстановления после оперативного вмешательства.
Ежедневная потребность в белке пациентам с массой тела до 70 кг составляет 0,8 г / кг массы тела. По этой формуле можно вычислить любой необходимый объем высокоэнергетического белкового питания для конкретного веса онкобольных.
Лечебное питание, своевременно употребляемое пациентами еще на стадии обнаружения опухоли, благотворно влияет на самочувствие и оказывает положительный эффект на лечение, что ускоряет восстановление организма и выздоровление.