Функциональное расстройство кишечника что это
Функциональные расстройства кишечника с болевым синдромом: диагностика и рациональный выбор терапии
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Синдром раздраженного кишечника признан важной социальной проблемой, поскольку часто диагностируется у лиц молодого трудоспособного возраста, значительно влияет на качество жизни пациентов и наносит экономический ущерб обществу. Функциональные кишечные расстройства рассматриваются как наиболее распространенная патология желудочно-кишечного тракта (ЖКТ), в основе которой лежат комбинированные морфологические и физиологические отклонения, связанные в первую очередь с нарушениями моторики ЖКТ и висцеральной гиперчувствительностью, проявляющиеся болевым абдоминальным синдромом. Между тем диагностический поиск последнего требует достаточно широкого спектра исследований для уточнения характера патологии и генеза болей в животе. Важно подчеркнуть, что помимо наличия «симптомов тревоги» отличиями функциональных расстройств кишечника от органической патологии являются многообразие клинических проявлений — как гастроэнтерологических, так и внекишечных, а также наличие психоневрологических жалоб. Терапевтическая коррекция болевого синдрома при функциональных кишечных расстройствах должна осуществляться с учетом патогенеза его развития и включать препараты с комплексным воздействием как на моторные нарушения, так и на висцеральную гиперчувствительность. Препаратом выбора у таких пациентов является тримебутин.
Ключевые слова: функциональные кишечные расстройства, абдоминальная боль, синдром раздраженного кишечника, тримебутин.
Для цитирования: Пахомова И.Г., Павлова Е.Ю., Белоусова Л.Н. Функциональные расстройства кишечника с болевым синдромом: диагностика и рациональный выбор терапии. РМЖ. Медицинское обозрение. 2018;26(1(I)):30-34.
Pakhomova I. G., Pavlova E. Yu., Belousova L. N.
North-western State Medical University named after I. I. Mechnikov, St. Petersburg
Irritable bowel syndrome is recognized as an important social problem, as it is often diagnosed in young people of working age, it significantly affects the quality of life of patients and causes economic damage to society. Functional intestinal disorders are considered as the most common pathology of the gastrointestinal tract (GIT) based on combined morphological and physiological abnormalities, associated primarily with violations of motility of the gastrointestinal tract and visceral hypersensitivity, and manifested by abdominal pain syndrome. However, the diagnosis of this syndrome requires a rather wide range of studies to clarify the nature of the pathology and the genesis of abdominal pain. It is important to emphasize that besides «anxiety symptoms», the intestinal functional disorders differ from the organic pathology by the variety of clinical manifestations: gastroenterological and extraintestinal, as well as the presence of psychoneurological complaints. Therapeutic correction of pain syndrome in functional intestinal disorders should be carried out taking into account the pathogenesis of its development and include drugs with a complex effect on both motor disorders and visceral hypersensitivity. The drug of choice for these patients is trimebutine.
Key words: functional intestinal disorders, abdominal pain, irritable bowel syndrome, trimebutine.
For citation: Pakhomova I. G., Pavlova E. Yu., Belousova L. N. Functional intestinal disorders with pain syndrome: diagnosis and the choice of therapy // RMJ. Medical Review. 2018. № 1(I). P. 30–34.
Статья посвящена диагностике и рациональному выбору терапии при функциональных расстройствах кишечника с болевым синдромом. Показано, что терапевтическая коррекция болевого синдрома должна осуществляться с учетом патогенеза его развития и включать препараты с комплексным воздействием. Препаратом выбора у таких пациентов является тримебутин.
Функциональные расстройства кишечника являются одним из наиболее часто встречающихся заболеваний желудочно-кишечного тракта (ЖКТ) и составляют самую многочисленную группу обращений на амбулаторно-поликлиническом этапе медицинской помощи. Вместе с тем лишь у небольшого числа пациентов эти расстройства могут принять упорное продолжительное течение и нуждаться в стационарном лечении.
Основные варианты функциональных расстройств кишечника включают [1]:
Нарушения моторики: а) гипермоторные (повышение тонуса, ускоренная пропульсия), б) гипомоторные (снижение тонуса, замедленная пропульсия).
Нарушения транспорта: а) гиперсекреция ионов и воды в просвет кишки, б) повышенная абсорбция ионов и воды в толстой кишке.
Нарушения секреции слизи: а) избыточная секреция слизи, б) пониженная секреция слизи.
Функциональные кишечные расстройства в новой
редакции Римских критериев IV (2016) рассматриваются как спектр кишечных симптомов, который формирует 6 категорий [2], представленных в таблице 1. 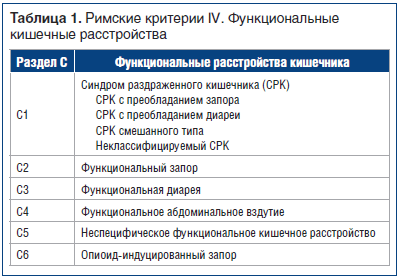
Синдром раздраженного кишечника (СРК) является самым распространенным функциональным заболеванием кишечника (в большинстве стран мира частота встречаемости СРК составляет в среднем около 20%, варьируя от 9 до 48%) [3]. СРК является крайне важной социальной проблемой, поскольку часто диагностируется у лиц молодого трудоспособного возраста, значительно влияет на качество жизни пациентов, наносит экономический ущерб обществу в плане прямых затрат на медицинское обслуживание и лечение, а также компенсацию временной нетрудоспособности. Согласно современным представлениям, СРК — это биопсихосоциальное функциональное кишечное расстройство, в основе которого лежит взаимодействие двух основных патогенетических механизмов: психосоциального воздействия и сенсорно-моторной дисфункции, т. е. нарушения висцеральной чувствительности и двигательной активности.
В Римских критериях IV постулируется, что главный симптом СРК — боль (не дискомфорт) в животе, связанная с дефекацией, в ассоциации с нарушением кишечного опорожнения [2]. Термин «дискомфорт» изъят из определения и диагностических критериев СРК, поскольку он по-разному трактуется пациентами на различных языках и представляет собой слишком неопределенное понятие. Кроме того, не учитываются такие симптомы, как вздутие, растяжение или другие ощущения пациента. Для постановки диагноза СРК пациент должен испытывать абдоминальную боль по меньшей мере 1 день в неделю в течение 3 последних месяцев (в Римских критериях III — по меньшей мере 3 дня в течение месяца), ассоциированную с 2 или более из следующих симптомов:
– связана с дефекацией;
– ассоциирована с изменением частоты стула;
– ассоциирована с изменением формы стула.
Критерии валидны при условии их наличия в течение последних 3 мес. с началом симптомов не менее 6 мес. назад.
Функциональные расстройства кишечника и желчевыводящих путей. Лечебные подходы, выбор спазмолитика

Рассмотрены виды функциональных расстройств кишечника и билиарного тракта, общие клинические проявлениям при разных формах таких расстройств, алгоритм диагностики и подходы к лечению пациентов с применением спазмолитиков.
Types of functional dysfunctions of bowels and biliary have been reviewed, general clinic preparations for different forms of such dysfunctions, diagnostic algorithm and approaches to treatment with antispasmodic agents application.
К функциональным расстройствам органов пищеварения относятся различные устойчивые комбинации хронических или рецидивирующих гастроинтестинальных симптомов, не объяснимых на сегодняшний день структурной, органической или известной биохимической патологией.
Согласно рекомендациям Римского консенсуса III (2006 г.) к функциональным расстройствам кишечника и билиарного тракта относят [1]:
I. Функциональные кишечные нарушения:
II. Дисфункциональные расстройства билиарного тракта:
По характеру моторных расстройств билиарного тракта их подразделяют на гиперфункциональные и гипофункциональные.
Общими клиническими проявлениями при разных формах функциональных расстройств желчевыводящей системы и кишечника являются: абдоминальные боли, метеоризм, изменения частоты и характера стула.
В регуляции двигательной активности кишечника и билиарной системы принимают участие парасимпатический и симпатический отделы вегетативной нервной системы, обеспечивающие их сбалансированное влияние с последующей передачей импульсов на интрамуральные сплетения.
Сокращение гладкой мускулатуры желудочно-кишечного тракта (ЖКТ) возникает при стимуляции ацетилхолином мускариновых рецепторов на поверхности мышечной клетки. Это приводит к открытию натриевых каналов и входу Na + в клетку. Появившаяся деполяризация клетки, в свою очередь, способствует открытию кальциевых каналов и входу Са 2+ в клетку. Увеличившийся внутриклеточный уровень Са 2+ способствует фосфорилированию миозина и, соответственно, сокращению мышцы. В зависимости от интенсивности сигнала может возникнуть мышечный спазм, который формирует боль.
В свою очередь симпатические импульсы содействуют выходу К + из клетки и Са 2+ из кальциевого депо, закрытию кальциевых каналов и расслаблению мышцы [2, 3].
Таким образом, учитывая тот факт, что в формировании боли при билиарной дисфункции и функциональных расстройствах кишечника лежит чрезмерное сокращение гладкой мускулатуры, в купировании их основное место должны занимать антиспастические средства.
В настоящее время для купирования боли используют релаксанты гладкой мускулатуры, которые включают в себя следующие группы:
1. Миотропные спазмолитики:
2. Нейротропные спазмолитики (блокируют процесс передачи нервных импульсов в вегетативных ганглиях и нервных окончаниях, стимулирующих гладкомышечные клетки):
3. Прокинетики — группа препаратов, нормализующих моторную активность ЖКТ; усиливают пропульсивную активность верхних отделов ЖКТ за счет антагонизма с дофаминовыми рецепторами (метоклопромид, домперидон (Мотилиум) и итоприд (Ганатон), который помимо блокады дофаминовых рецепторов ингибирует активность холинэстеразы, подавляя разрушение ацетилхолина, расширяя зону регуляции).
4. Универсальные модуляторы моторики ЖКТ (блокаторы µ-, δ-рецепторов и активаторы κ-рецепторов) — тримебутин (Тримедат).
Таким образом, в основе функциональных расстройств ЖКТ лежат расстройства моторики, а представленная выше группа препаратов так или иначе влияет на тонико-перистальтическую активность, причем спектр этих влияний очень разнообразный и нередко, используя их, мы сталкиваемся с эффектами, нежелательными в данной конкретной ситуации. Так, нейротропные спазмолитики имеют широкий спектр «побочных» эффектов, ограничивающих их длительное применение, а у отдельных категорий больных их применение вообще нецелесообразно. Основным недостатком миотропных спазмолитиков являются отсутствие селективности и возможность развития гипомоторной дискинезии и гипотонии всего сфинктерного аппарата ЖКТ [4].
Подводя итог всего вышеизложенного, можно констатировать, что на сегодняшний день мы располагаем большим арсеналом препаратов, действующих на разные патогенетические звенья спазма гладкой мускулатуры, формирующие боль. Наша задача состоит в том, чтобы выбрать наиболее адекватный спазмолитик, свести к минимуму побочные эффекты, максимально быстро купировать боль, ограничить, не допустить ее возврата.
Почему боль является главным проявлением, определяющим выбор препарата? Потому что она нередко является единственным симптомом, свидетельствующим о функциональном расстройстве, а остальные проявления требуют доказательного обследования.
Как же выбрать наиболее рациональный препарат для лечения? Мы предлагаем следующий алгоритм выбора препарата:
I. В зависимости от степени выраженности и зоны распространения спазмолитического эффекта (табл. 1).
II. В зависимости от сочетания зон спазма:
а) желудок + мочеполовая сфера;
б) пищевод, желудок + кишечник;
в) пищевод + мочевой пузырь;
г) желчевыводящие пути + мочеточники (почки);
д) желчевыводящие пути;
е) кишечник (без определенной локализации);
ж) кишечник (правые отделы);
з) кишечник + сфинктер Одди;
и) «спастическая дискинезия» + патология предстательной железы;
к) спастическая дискинезия + пожилой и старческий возраст.
III. В зависимости от интенсивности боли (острая — парентеральный вариант введения препарата).
IV. В зависимости от возраста.
V. В зависимости от издержек использования спазмолитиков:
а) «стирание» симптоматики;
б) распространение зон действия;
в) отрицательные эффекты при сочетании с другими фармпрепаратами;
г) вариант исходного состояния вегетативной нервной системы.
Предложенный алгоритм выбора препарата не является догмой — он только показывает ориентиры, которые помогают в выборе. Выбрав и начав лечение, мы оцениваем эффективность:
Но главным в лечении является диагностика «клинической ситуации», которая позволяет говорить либо об органической патологии и вторичном характере функциональных расстройств, либо о функциональной патологии (рис.).
Таким образом, диагностика функциональной патологии на сегодняшний день является диагностикой исключения органической патологии. Установив это, мы оцениваем характер функциональных расстройств и определяем комплекс расстройств в целом.
Мы решили представить результаты лечения 60 больных препаратом Дицетел: 30 из них страдали синдромом раздраженного кишечника (по 10 — вариант с запором, вариант с диареей, болями и вздутием живота). Возраст больных от 18 до 60 лет; преобладали женщины — 2:1. Диарейный синдром характеризовали отсутствием диареи ночью; позывы к стулу возникали утром, после завтрака, стулу предшествовали боли «спастического» характера, которые проходили после стула. Запоры носили постоянный характер (у 8), у 2 больных — периодический. Вариант СРК с болями и вздутием у 7 больных носил постоянный характер, у 3 — характер приступообразного вздутия.
Исследование исключало органическую патологию (ирригоскопия, колоноскопия). Контролем за моторикой явилась: электромиография, «карболеновая проба» в динамике. Лечение Дицетелом проводили на протяжении 4 недель в суточной дозе 150 мг. Если эффект оценивали как недостаточный, доза могла быть увеличена до 300 мг/сутки; если не удавалось справиться с диареей, то лечение дополнялось Смектой; если не удавалось справиться с запором, то назначали Форлакс. Эффективность лечения оценивалась по динамике клинических симптомов, по скорости и полноте купирования болей.
Результаты лечения
На фоне проводимой терапии Дицетелом в течение 2 недель общая эффективность составила 63% (при этом боли купированы полностью у всех больных). Запоры, в основном, были купированы на дозе 150 мг/сутки — у 77% больных, у 5 больных потребовалось увеличение дозы Дицетела до 300 мг/сутки и у одного больного потребовалось назначение Форлакса. При варианте с диареей эффект составил 74%, у 5 больных (15%) потребовалось назначение Смекты, хотя общее количество послаблений уменьшилось до 1–2 раз в сутки; у 1 больного исчезли императивные позывы, хотя утренний (жидкий, полуоформленный) стул сохранился. При изучении «карболеновой пробы» было зарегистрировано удлинение времени пассажа по кишечнику с 14,3 часа до 18,1 часа. В группе больных с болями и метеоризмом в течение первых двух недель лечения достигнуто уменьшение степени вздутия и болей у 63% больных и только увеличение дозы Дицетела до 300 мг/сутки привело к регрессии симптоматики у 83% больных; 17% больных нуждались в лекарственной коррекции дисбиоза, и только после этого был достигнут полный эффект у 87% больных (4 больных сохранили умеренную степень вздутия живота, постоянную или приступообразную).
Таким образом, использование Дицетела для лечения больных СРК (разные варианты) в дозе 150 мг/сутки оказалось эффективным у 63% больных, увеличение дозы препарата до 300 мг/сутки позволило добиться эффекта в целом у 77% больных; у 17% больных потребовался сочетанный вариант лечения (Смекта у больных с послаблением; Форлакс — у больных с запором и Бактисубтил — у больных с вздутием и болями).
У 2 больных (6%) достаточный эффект получен не был, и мы рассмотрели их в плане более сложного генеза функциональных расстройств, хотя боли значительно уменьшились.
Вторую группу составили 30 больных в возрасте от 20 до 74 лет с различными дискинезиями желчевыводящих путей. 10 больных имели гипокинетическую дискинезию желчного пузыря (ГДЖП), 10 — дисфункцию сфинктера Одди 3-го типа (ДСО), 10 — гиперкинетическую дискинезию желчного пузыря (ГрДЖП). Средний возраст больных составил 54,6 года. Мужчин было — 3, женщин — 27.
Все пациенты предъявляли жалобы на боли различного характера, диспепсические проявления и кишечные расстройства. Боли локализовывались, в основном, в правом подреберье, не иррадиировали, провоцировались едой, интенсивность была умеренной.
Результаты изучения диспепсического синдрома и характер стула представлены в табл. 2.
Как видно из таблицы, диспепсические проявления регистрировались у 70% больных (с разной частотой в разных группах, максимально у больных с гипокинезией желчного пузыря и ДСО) и практически у половины больных фиксировались те или иные нарушения стула.
Рандомизированные в группы больные получали монотерапию Дицетелом в суточной дозе 50 мг × 3 раза. Общая продолжительность лечения составила 20 дней.
Результаты лечения
В целом положительный эффект в отношении диспепсического синдрома достигнут у 80% больных.
Нормализация работы кишечника и при запорах (6 больных), и при полосах (5 больных) наступила к 10–14 дню лечения у всех больных.
Среди побочных эффектов — у 2 пациентов наблюдали усиление болей в верхних отделах живота — в одном случае в начале лечения, а в другом на 6–9 дни лечения, что послужило причиной отмены препарата.
Таким образом, положительный эффект в отношении болевого синдрома получен в 83% случаев, диспепсического — в 80% случаев и синдрома кишечной дисфункции — в 100% случаев.
Было оценено также влияние Дицетела на состояние желчного пузыря, при этом отмечено преимущественное влияние препарата на гипертонус желчного пузыря и восстановление нормокинезии у 80% больных, что, по всей вероятности, связано с восстановлением градиента давления и нормализацией опорожнения желчного пузыря в связи с этим.
При оценке влияния Дицетела на функциональную патологию кишечника (СРК) и дискинезию желчевыводящих путей на основании проводимого исследования следует отметить эффект у 80% больных. Это хороший показатель, при этом фиксируется небольшое количество «побочных» эффектов, что связано, по всей вероятности, с селективным эффектом его действия, реализующимся только на уровне кишечника. Недостаточность эффекта у отдельной категории больных может быть усилена дозой (максимальные дозы не использовались) или сочетанным вариантом лечения на отдельные симптомы кишечной диспепсии.
Отсутствие эффекта у небольшой части больных (6–10%) связано, скорее всего, с нарушением других регулирующих систем (опиодных, вегетативной нервной системы, гормональной системы), которые подлежат использованию в случаях неуспеха лечения.
Заключение
В настоящем сообщении представлены данные о функциональных расстройствах кишечника и желчевыводящих путей, а также лекарственные препараты, влияющие на тонус и сократительную способность ЖКТ. На основании собственных данных предложен алгоритм выбора препарата, влияющего на дисфункциональные расстройства и результаты лечения больных с разными вариантами СРК и дисфункциональными расстройствами желчевыводящих путей (всего 60 больных). В лечении использован представитель миотропных спазмолитиков — селективный блокатор кальциевых каналов Дицетел. Показана высокая эффективность препарата в лечении (83% — эффективность в лечении СРК и 80% — в лечении функциональных расстройств желчевыводящих путей).
Селективность препарата обеспечила небольшое количество побочных эффектов (3,3%). В отношении дисфункции кишечника препарат обладает прямым спазмолитическим эффектом, в отношении дисфункции желчевыводящих путей — преимущественно непрямым эффектом, связанным с уменьшением внутрипросветного давления в кишечнике, восстановлением градиента давления и пассажа желчи. Препарат может быть рекомендован для лечения указанных расстройств.
Литература
О. Н. Минушкин, доктор медицинских наук, профессор
ФГБУ УНМЦ Управления делами Президента РФ, Москва
Кишечник – «вечный двигатель» организма
Боль внизу живота
Что происходит в кишечнике при СРК?
Кишечник призван помогать человеку переваривать пищу и усваивать питательные вещества, необходимые организму. Каким образом это происходит? Стенки кишечника состоят из клеток, которые за счет своих сокращений обеспечивают продвижение пищи. Это называется двигательной функцией кишечника. Однако существуют заболевания, при которых двигательная функция кишечника нарушается. В процессе пищеварения происходит сбой, и организм перестает работать как часы. Такие заболевания называются функциональными.
Как проявляются функциональные нарушения кишечника?
Для функциональных заболеваний кишечника свойственно многообразие симптомов со стороны других органов: головные боли, снижение аппетита, нарушение сна, повышенная утомляемость, учащенное мочеиспускание 3 и т.д.
Синдром Раздраженного Кишечника
Пусковыми факторами развития СРК могут стать стресс, накопившаяся усталость, неправильное питание или перенесенная кишечная инфекция. Для борьбы с заболеванием необходимо соблюдение диеты и смена образа жизни. Однако быстро наладить диету и изменить отношение к жизненным обстоятельствам не так просто, пока симптомы СРК «атакуют».
Как лечить Синдром Раздраженного Кишечника?
Здесь вы можете более подробно узнать о препарате Дюспаталин® 135 мг и ознакомиться с инструкцией по применению.
УЗНАТЬ БОЛЬШЕ
ДЮСПАТАЛИН® 135 мг —
ВАШ КИШЕЧНИК
НЕВОЗМУТИМ!
КАК РАБОТАЕТ ДЮСПАТАЛИН® 135 мг?
Предлагаем ознакомиться с механизмом действия Дюспаталин® 135 мг.
ВОПРОС-ОТВЕТ: КАК ЛЕЧИТЬ МЕДВЕЖЬЮ БОЛЕЗНЬ
1 Шептулин, А. А. Римские критерии синдрома раздраженного кишечника IV пересмотра: есть ли принципиальные изменения? / А. А. Шептулин, М. А. Визе-Хрипунова // Рос. журн. гастроэнтерологии, гепатологии, колопроктологии. – 2016. – № 5. – С. 99-103.
2 По данным Всемирной Организации Гастроэнтерологов, СРК страдают от 9 до 23% людей в мире. World Gastroenterology Organization Global Guideline 2015
3 Минушкин О.Н., Елизаветина Г.А., Ардатская М.Д. Лекарственная терапия функциональных расстройств кишечника и желчевыводящей системы, протекающих преимущественно с абдоминальными болями и метеоризмом. Клиническая фармакология и терапия. 2002;1:24-26.
4 Инструкция по медицинскому применению препарата Дюспаталин® (Мебеверин 135 мг) таблетки, покрытые оболочкой от 13.07.2021
5 Национальный институт здоровья и клинического совершенствования Великобритании. Синдром раздраженного кишечника у взрослых: диагностика и лечение синдрома раздраженного кишечника в первичном звене здравоохранения. Клинические рекомендации, март 2017 г.
RUS2208248 (v1.0) Регистрационный номер: ЛП-001454.
Материал разработан при поддержке ООО «Эбботт Лэбораториз» в целях информирования пациентов о заболевании.
Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.
© 2021 ООО «Эбботт Лэбораториз» 125171, Москва, Ленинградское шоссе, д.16А, строение 1, БЦ «Метрополис»
Телефон: +7 (495) 258 42 80, факс: +7 (495) 258 42 81
18+ Информация, представленная на сайте предназначена для просмотра только совершеннолетними лицами.
При использовании интернет-ресурса https://duspatalin.ru в порядке ст. 9 Федерального закона от 27.07.2006 N 152-ФЗ «О персональных данных» (далее – ФЗ «О персональных данных») пользователь сайта https://duspatalin.ru даёт согласие ООО «Эбботт» на автоматизированную обработку в т.ч., но, не ограничиваясь на передачу в сторонние сервисы анализа посетителей Yandex.Metrika; Yandex Webmaster; GoogleAnalytics; Google Tag Manager обработку данных о посетителе (а именно: cookies, IP-адрес, URL страницы, заголовок и реферер страницы, предполагаемое географическое положение, часовой пояс, возраст, пол, версия и язык браузера, разрешение дисплея, версия операционной системы и вспомогательного программного обеспечения, учет взаимодействия с сайтом, модель устройства, поисковые системы, глубину просмотра, список скачанных файлов, интересы посетителя, список посещённых страниц и проведённое время на сайте).
Как понять, что кишечник «раздражен»?
Ваш результат: 5/6
Неплохо! Вы явно посвятили немало времени изучению темы «раздраженного» кишечника.
Возможно, вам будет интересно узнать еще и об этом:
- Функциональное расстройство билиарного тракта что это
- Функциональное состояние головного мозга ослаблено что означает
_550.gif)
.gif)
.gif)