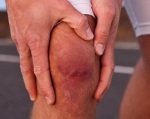
Хондропатия коленного сустава что это
Остеохондропатия: лечение, виды, профилактика
Остеохондропатией именуют группу хронических заболеваний опорно-двигательного аппарата, характеризующихся некротическими изменениями в апофизе, губчатом веществе коротких и эпифизах длинных трубчатых костей. Они появляются в результате чрезмерной механической нагрузки точечного характера, вызвавшей нарушение питания костной ткани.
На начальной стадии, тем более в молодом возрасте явные клинические проявления отсутствуют. Это препятствует своевременной диагностике остеохондропатии костей и назначению лечения, что чревато микропереломами и развитием артроза. Но, при грамотном подходе к лечению прогноз в целом благоприятный. Остеохондропатия не представляет опасности для жизни человека. При правильно подобранной терапии деформация и контрактура не возникают.
Что представляет собой остеохондропатия костей
Первое описание остеохондропатии суставов появилось в начале ХХ столетия. По клиническим проявлениям оно напоминает косно-суставной туберкулез, но отличатся доброкачественным течением с отсутствием таких соматических проявлений, как воспаление, лихорадка, истощение. Согласно международной классификации болезней (МКБ-10), остехондропатии присвоен код М93.9, она отнесена к болезням костно-мышечной системы и соединительных тканей.
В большинстве случаях остеохондропатия диагностируется у детей и подростков (3-18 лет) – в период активного роста. Для каждой нозологической формы характерно развитие в определенных возрастных границах и распределение по половому признаку.
Симптомы остехондропатии
Для нее характерно длительное развитие. На начальной стадии клиническая картина отсутствует. Постепенное и медленное развитие патологии приводит изменениям в суставных структурах, что проявляется следующими признаками.
Болевыми ощущениями, особенно при механических нагрузках или травмах пораженного участка;
Отеками, не сопровождающимися воспалительными процессами;
Мышечной контрактурой при остеохондропатии сустава;
Изменением формы: поверхностно расположенные апофизы утолщены;
Функциональными нарушениями: двигательная активность ограничена; при пяточной остеохондропатии появляется хромота;
Игнорирование проблемы, неправильная диагностика и запоздалое лечение приводит к следующим последствиям:
контрактуре – полной или частичной утрате подвижности сустава, его фиксации в вынужденном положении;
мышечной дистрофии из-за нарушения обменных процессов, влекущих дефицит питательных веществ в костных тканях и уменьшение мышечной массы;
артрозу – дегенеративно-дистрофическим изменениям в суставах, приводящим к постепенному разрушению хрящевой ткани.
При несвоевременном обращении к врачу, инвалидами становятся 27% пациентов.
Причины появления
Остехондропатия является следствием одной или нескольких нижеописанных патологий.
Нарушения обменных процессов, включая, углеводный, жировой, пуриновый;
Нерационального или неполноценного питания, провоцирующего дефицит витаминов, микро-, макроэлементов (кальция, фосфора, магния и др.);
Длительных пищевых расстройств: булимии, анорексии;
Алиментарного (пищевого) или гормонального ожирения, чрезмерно развитой мышечной массы;
Бактериальных, вирусных инфекций;
Длительного приема кортикостероидных гормонов.
Причиной наиболее часто диагностируемой остеохондропатии пяточной кости являются хронические микротравмы. Они появляются, например, в результате длительного нахождения в вынужденной противоестественной позе или регулярных высоких нагрузок, приходящихся на один и тот же сустав. Остеохондропатию пяточной кости диагностируют у профессиональных спортсменов: гимнастов, акробатов, фигуристов, фехтовальщиков.
Стадии заболевания
В своем развитии остеохондропатия костей проходит несколько этапов.
Между вышеописанными стадиями не существует четких разграничений. Для патологических процессов характерно постепенное развитие.
Какие кости и сустава подвержены остеохондропатии
патологические процессы могут развиваться в различных костных структурах. Остеохондропатии подвержены:
Длинные трубчатые кости (эпифизы): бедренная кость (головка), II—III плюсневые кости, ключица (грудинный конец), пальцы кистей (фаланги);
Короткие трубчатые кости: ладьевидная кость стопы, полулунная кистевая, надколенник, тело позвонков, таранная, сесамовидные кости, предплюсна.
Апофизы: большеберцовая кость, апофизарные кольца позвонков, плечевая, лобковая кость. Часто диагностируется остеохондропатия пяточного бугра.
В зависимости от локализации поражения выделяют несколько видов заболевания – болезнь Легга-Кальве-Пертеса, Келлера-I и II, Шейермана-Мау, Кальве, частичные остеохондропатии, поражение коленного, локтевого сустава, пяточной кости и т.д.
Диагностика
В дальнейшем пациенту назначают:
Ультрасонографию. С ее помощью оценивается состояние поверхности костей.
Компьютерную томографию. Она эффективна со 2-й стадии остеохондропатии. Применение мультиспиральной томографии с 3D-моделированием позволяет получить объемное изображение пораженного сегмента. Метод является единственно возможной альтернативой МРТ при нахождении металлоконструкций в теле пациента.
Магнитно-резонансную томографию. С ее помощью оценивают твердые и мягкие структуры пораженного участка и эффективность кровоснабжения костей.
При подозрении на остеохондропатию сустава рекомендуется проведение артроскопии – минимально инвазивной видеоэндоскопической манипуляции для оценки поверхности сустава, хрящевого покрытия, определения участков омертвевших тканей. Методика применяется не только для диагностики, но и лечения.
Методы лечения
При остехондропатии лечение носит комплексный характер наряду с устранением первопричины.
Режим
Лечебные мероприятия начинаются с соблюдения ортопедического режима для исключения нагрузки на пораженную область. В зависимости от локализации патологии возможно применение бандажей, наколенников, гипсовых лангетных повязок, жестких реклинирующих корсетов и др. При остеохондропатии пяточного бугра или бедренной кости рекомендуется пользоваться костылями или тростью.
Рацион
При остеохондропатии костей в рационе больного должны преобладать продукты, насыщенные жирными кислотами Омега-3, витаминами А, Е, С, цинком, магнием, селеном, медью.
морепродуктов (особенно лосося, макрели и пр.);
бобовых, соевых продуктов.
Желательно отказаться от мясных консервов, жирных молочных продуктов, животных жиров, копченостей.
Медикаментозная терапия
При лечении остеохондропатии целесообразно назначение следующих лекарственных средств:
остеопротекторов – витаминно-минеральных комплексов для восстановления костной и хрящевой ткани, поддержания их здоровья;
дезагрегантов для предотвращения тромбообразования.
Высокую эффективность доказал Артракам– препарат с хондо- и остеопротекторным действием. Он не только снимает боль и воспаление, но и восстанавливает хрящевые и суставные ткани, предотвращая их разрушение. Удобная форма и дозировка делают лечение комфортным, эффективным, с пролонгированным результатом. Помните, что все препараты должны назначаться врачом – даже у Артракама есть противопоказания. Самолечение недопустимо.
Эффективность ЛФК, массажа
активные – выполняются пациентом самостоятельно;
пассивные – выполняются специалистом.
Комплекс упражнений разрабатывается врачом в зависимости от стадии заболевания и состояния пациента.
Действие массажа направлено на снятие болевого синдрома, контрактур, улучшение питания костных тканей, коррекцию кровообращения.
Физиотерапия
Физиотерапевтическое воздействие позволяет:
уменьшить болевые ощущения;
повысить регенерацию пораженного участка;
снизить выраженность дистрофических изменений;
восстановить функции сустава.
При лечении остеохондропатии целесообразно назначение: электро-, фонофареза, гелиотерапии, талассотрапии, воздушных ванн, ультразвука, пелоидотерапии, радоновых и хлоридно-натриевых ванн и пр.
Оперативное вмешательство
Операция при остеохондропатии назначается при отсутствии эффекта от консервативной терапии. После нее значительно улучшается кровоснабжение пораженной области, нейтрализуются биомеханические нарушения костных тканей.
Лечение остеохондропатии может длиться несколько лет. Его эффективность во многом зависит от строгого следования врачебным рекомендациям.
Профилактика
Восстановление суставов – это тяжелый, регулярный совместный труд врача и пациента. Тяжелого состояния и болезненных последствий можно избежать. В этом помогут простые профилактические меры. При малейших жалобах на суставы рекомендуем ограничить усиленные физические нагрузки, систематически посещать сеансы массажа, заняться плаванием, придерживаться здорового питания. Надеемся, что наша статья поможет вам сохранить легкость и подвижность на долгие годы.
Хондромаляция надколенника
Автор статьи
Механизм развития
Хондромаляция надколенника в клинике Доктора Глазкова в Москве
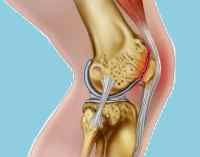
Хрящевая ткань, покрывающая суставные поверхности костей, выполняет важную биологическую функцию. Она уменьшает нагрузку на сустав, обеспечивая амортизацию, а также способствует меньшему трению поверхностей сустава во время выполнения активных и пассивных движений.
Хрящи не содержат кровеносных сосудов, питание их клеток (хондроциты) осуществляется за счет диффузии питательных веществ и кислорода из синовиальной жидкости, заполняющей полость сустава. Разрушение ткани происходит вследствие нарушения трофики на фоне изменения состава и свойств синовиальной жидкости.
Дегенеративно-дистрофический процесс приводит к нарушению функционального состояния хрящей. Их поверхность становится менее гладкой, что во время движений способствует еще большему повреждению. Далее ткани воспаляются и отекают. Патология проявляется застоем крови с прогрессированием болевых ощущений.
Причины
Хондромаляция надколенника коленного сустава – это патологический процесс, развитие которого может провоцировать воздействие нескольких этиологических (причинных) факторов. В их числе:
Одновременное воздействие сразу нескольких факторов приводит к тому, что развивается более тяжелая хондромаляция надколенника. Сколько повреждается хрящевых структур и какая степень их разрушения, определяются видом и силой воздействия повреждающего фактора.
Хондромаляция надколенника – степени и виды
В зависимости от выраженности повреждений хрящевых структур, которые сопровождает хондромаляция надколенника, стадии патологического процесса выделяются следующие:
Хондромаляция надколенника – степени и виды
Классификация по локализации и распространенности
В зависимости от распространенности патологического процесса выделяется хондромаляция фасетки надколенника (утолщение хрящевой поверхности, повторяющее форму коленного сустава), которая разделяется на 2 вида:
Также патологическое разрушение хрящевой ткани может быть изолированным или затрагивать другие структуры колена. Наиболее часто встречается хондромаляция надколенника и мыщелка большеберцовой кости.
Хондромаляция надколенника – симптомы
Основные признаки хондромаляции надколенника включают несколько характерных клинических проявлений, к которым относятся:
Хондромаляция надколенника – симптомы
Хондромаляция медиальных мыщелков и надколенника имеет выраженную клиническую симптоматику. В целом клинические проявления имеют тенденцию к постепенному прогрессированию в течение достаточно длительного периода времени. По мере прогрессирования дегенеративно-дистрофических процессов, а также на фоне присоединения воспалительной реакции интенсивность симптомов значительно повышается.
Диагностика
Достоверная диагностика степени выраженности разрушения хряща возможна при помощи дополнительных методик визуализации структур колена. К ним относится рентгенография, КТ, МРТ, УЗИ колена, артроскопия. Артроскопия, при которой в полость коленного сустава вводится трубка с камерой и освещением, может также выполняться с лечебной целью.
Как вылечить хондромаляцию надколенника?
хондромаляция надколенника
После того, как был установлен диагноз хондромаляция надколенника, лечение назначается врачом комплексное. Оно включает консервативную медикаментозную терапию (применение противовоспалительных средств и хондропротекторов), физиотерапию и хирургическое вмешательство. Выбор объема и направления терапевтических мероприятий зависит от степени тяжести и локализации патологического процесса.
Хондромаляция надколенника – операция
Хирургическое вмешательство выполняется с целью пластики хрящевой поверхности коленной чашечки или имплантации искусственных материалов, выполняющих функцию хряща. Оно может проводиться открытым доступом (более травматическая методика) или при помощи артроскопии.
Все отзывы пациентов после артроскопии хондромаляции надколенника являются положительными, так как данный метод требует меньшей длительности реабилитации.
Ответы на вопросы, как лечить хондромаляцию надколенника и как долго будет проходить реабилитация, даст врач-ортопед после проведенной объективной диагностики.
Хондромаляция надколенника
Хондромаляция надколенника – это дегенеративное разрушение хряща, расположенного по задней поверхности надколенника. Проявляется болями при движениях, длительном пребывании в положении с согнутыми коленями. Диагностируется на основании жалоб, данных физикального обследования и результатов неинвазивных визуализационных исследований. Иногда выполняется артроскопия. Лечебные мероприятия включают коррекцию режима двигательной активности, ЛФК, физиотерапию, медикаментозную терапию. При неэффективности показано артроскопическое хирургическое вмешательство.
МКБ-10
Общие сведения
Хондромаляция надколенника (chondro – хрящ, malakia – мягкость) – размягчение хряща суставной поверхности кости. Является широко распространенной патологией, составляет 9,5-19,4% от общего количества дегенеративных заболеваний коленного сустава. Страдают преимущественно активные люди молодого возраста. Женщины болеют чаще мужчин, что объясняется различиями анатомического строения нижних конечностей. При длительном течении наблюдается частое сочетание с гонартрозом. Некоторые специалисты рассматривают хондромаляцию как раннее проявление артроза.
Причины
Современные исследователи считают, что хондромаляция надколенника является полиэтиологической патологией. В основе заболевания лежат постоянные перегрузки надколенника при нарушении питания хряща. В число этиологических факторов входят:
Значимым провоцирующим фактором является ожирение. Определенную роль отводят нарушениям обмена веществ и эндокринным патологиям. Имеют значение предшествующие воспалительные заболевания сустава. Отмечается важность размера угла между квадрицепсом и бедренной костью – в норме этот угол больше у женщин, что обуславливает более высокую вероятность заболевания, но встречаются анатомические вариации.
Патогенез
Из-за нарушений питания в местах наибольшей нагрузки формируются локальные повреждения хрящевой ткани. Появляются участки кистозной перестройки, возникают склеротические изменения. При распаде хрящевых клеток образуются метаболиты, которые попадают в синовиальную жидкость, вызывая реактивное воспаление. Хрящ истончается, покрывается трещинами, обнажается подлежащая субхондральная кость. На заключительной стадии болезни хрящ почти полностью отсутствует, кость претерпевает дегенеративные изменения.
Классификация
С учетом изменений, выявляемых при применении неинвазивных визуализационных методик, проведении артроскопии и морфологическом исследовании хрящевой ткани, специалисты в области ортопедии и травматологии выделяют четыре степени тяжести хондромаляции надколенника:
Симптомы хондромаляции надколенника
Заболевание развивается постепенно. Первые признаки, как правило, возникают в подростковом периоде или молодом возрасте. Пациентов беспокоят ноющие боли, которые локализуются в глубине по передней поверхности колена или носят опоясывающий характер. Болевой синдром появляется без предшествующей травмы, реже развивается через некоторое время после травматического повреждения.
Вначале боли отмечаются только при интенсивной нагрузке на колено или при продолжительном пребывании в неподвижном положении (например, сидении с ногами, согнутыми под углом 90 градусов, во время лекций, на работе, при посещении спектакля). В последующем болевые ощущения появляются при незначительных нагрузках, например, ходьбе по лестнице. Болезненность максимально выражена при сильном сгибании сустава, например, при попытке глубоко присесть.
Некоторые пациенты сообщают об ощущении дискомфорта или нестабильности в суставе. Иногда жалобы крайне расплывчаты и не позволяют установить локализацию патологии. При осмотре у ряда больных определяется атрофия четырехглавой мышцы, обычно – нерезко выраженная. В суставе может выявляться жидкость. При движениях возможна крепитация.
Осложнения
Наиболее распространенным осложнением являются рецидивирующие синовиты. При длительном существовании болезни развивается деформирующий артроз надколеннико-бедренного сочленения. Данные относительно связи между хондромаляцией надколенника и гонартрозом неоднозначны, но многие специалисты считают, что эти заболевания этиологически и патогенетически связаны между собой.
Диагностика
Диагноз устанавливается ортопедом-травматологом. В процессе диагностики используются жалобы, данные анамнеза жизни и заболевания (наличие факторов риска, предшествующих травм и состояний, которые могут привести к хондромаляции надколенника) и результаты дополнительных исследований. План обследования включает следующие мероприятия:
При сходной клинической симптоматике может потребоваться дифференциальная диагностика хондромаляции с артрозом. Пациенты, страдающие артрозом, обычно относятся к старшей возрастной группе, на рентгеновских снимках обнаруживаются остеофиты и сужение суставной щели. Иногда проводят дифференцировку с препателлярным бурситом, разрывом медиального мениска, рассекающим остеохондритом и синдромом жировой подушки.
Лечение хондромаляции надколенника
Лечение обычно консервативное, производится в амбулаторных условиях, включает медикаментозную и немедикаментозную терапию. Хирургические вмешательства выполняются редко, требуются в запущенных случаях заболевания.
Консервативная терапия
Показана на ранних стадиях хондромаляции надколенника, осуществляется длительно (в течение нескольких месяцев). Проводятся следующие лечебные мероприятия:
В большинстве случаев перечисленных мер достаточно для устранения симптоматики. При сохранении болевого синдрома, хруста и выпота в суставе требуется оперативное вмешательство.
Хирургическое лечение
Операции проводятся с использованием артроскопического оборудования. Целью вмешательств является коррекция положения надколенника или стимуляция регенерации хрящевой ткани. Могут выполняться:
В послеоперационном периоде назначают реабилитационные мероприятия. На IV стадии хондромаляции и при тяжелом гонартрозе перечисленные оперативные методы малоэффективны или противопоказаны. При тяжелых нарушениях функции сустава, интенсивном болевом синдроме возможны пателлэктомия или контурная пластика надколенника.
Прогноз
У больных с ранними стадиями хондромаляции надколенника прогноз благоприятный. Возможно полное восстановление хрящевой ткани или существенное замедление прогрессирования патологического процесса. Трудоспособность полностью сохраняется. Ряду пациентов удается вернуться к активным занятиям спортом (в том числе – профессионально). При значительном разрушении хряща возможно ограничение функции сустава.
Профилактика
Профилактические мероприятия включают предупреждение травматизма, продуманный режим тренировок, позволяющий избежать перегрузок и микротравм коленного сустава. Необходимо своевременно выявлять и лечить гониты различной этиологии, тендинозы и тендиниты сухожилия квадрицепса.
Болезнь Осгуда-Шляттера (остеохондропатия коленного сустава)
Лечение болезни Шляттера посредством инновационной методики УВТ, на высокотехнологичной швейцарской аппаратуре, под руководством специалистов с 30-летним стажем и по самым демократичным ценам в Москве.
Одним из серьезных патологических процессов считается болезнь Осгуда-Шляттера. Это заболевание возникает у молодых людей, активно занимающихся физическими тренировками. При игнорировании тревожных симптомов, недуг может вызвать сильный дискомфорт и отечность в колене, а также спровоцировать утрату двигательной способности в данной области. К счастью, при грамотном подходе врача и комплексном лечении, можно полностью избавиться от нежелательных проявлений.
В нашем медцентре прием ведут квалифицированные специалисты с 30-летним стажем работ, которые смогут провести профессиональную диагностику, помогут подобрать наиболее эффективные способы устранения недуга и дадут полную гарантию выздоровления. При этом основным методом, практикуемым в нашей клинике при устранении заболеваний костной системы, является ударно-волновая терапия. Процедура является полностью безопасной для организма, проводится в условиях повышенной комфортности, обеспечивает быстрое облегчение состояния пациента и гарантирует пролонгированный результат. Также мы выполняем рентген и хирургическое вмешательство.
В этой статье мы дадим подробную информацию об используемых способах устранения патологии и расскажем о нюансах ее развития. Надеемся, что представленная информация поможет Вам своевременно обнаружить патологию и предупредить нежелательные последствия.
Что такое болезнь Осгуда–Шляттера?
Болезнь Шляттера – это патология, обусловленная нарушением питания зоны коленного сустава и сопровождающаяся дистрофическими изменениями в данной области. Подобное заболевание развивается на фоне регулярного или внезапного травмирования костной ткани. Как правило, оно проявляется у мужчин в период формирования скелета.
К числу клинических проявлений недуга относят: отечность в непосредственной близости от колена, появление уплотнения под ним, возникновение ощутимого дискомфорта в этой зоне при совершении физических упражнений или при их отсутствии.
Впервые о болезни Шляттера упомянул хирург О. М. Ланнелонг (Франция) в 1878 году. Позднее патологию описали в своих трудах специалисты из США и Швейцарии — Р. Б. Осгуд и К. Шляттер. Также заболевание называют «Остеохондропатия коленного сустава».
Механизм развития остеохондропатия
Непосредственное влияние на специфику возникновения остеохондропатии оказывает возрастной критерий и интенсивность физических нагрузок пациента. Если принимать во внимание статистику, то в большей степени синдрому Шляттера подвержены представители мужского пола, входящие в возрастную группу от 10 до 18 лет. Причем подростки, посещающие спортивные секции, страдают от этого деструктивного процесса намного чаще, чем остальные представители этой категории.
Как известно, непосредственное участие в развитии коленного сустава играют большеберцовая и бедренная кость. Зона, к которой прикрепляется четырехглавая мышца бедра, наверху представлена бугристой поверхностью. Эта область отвечает за рост костной ткани, и поэтому чрезмерно восприимчива к всевозможным повреждениям и травмам.
Вследствие повышенной физической активности мышцы, расположенные в непосредственной близости от коленного сустава, подвергаются чрезмерному напряжению, что чревато нарушением кровообращения на этом участке. В силу существенного риска травматизма и уменьшения питания в зоне бугристости, присутствует вероятность некротических нарушений в данной области.
Более того, регулярное травмирование сустава может спровоцировать появление микротрещин и переломов в зоне бугристости. Это, в свою очередь, может привести к разрастанию соединительной ткани. Как следствие, у пациента диагностируются привычные для остеохондропатии симптомы, а именно появление шишковидного образования в области, расположенной в нижней части колена.
Стадии и классификация остеохондропатии
При диагностировании остеохондропатии применяют следующую классификацию: по степени интенсивности, а также по проявляемым внутренним и внешним признакам. В связи с этим различают три стадии развития недуга:
Причины появления болезни Шляттера
Чаще всего, активность данного патологического процесса отмечается в пубертатный период у мальчиков, а также наблюдается у подростков, которые занимаются спортивными тренировками на регулярной основе.
Несмотря на то, что именно мальчики находятся в зоне риска и подвержены болезни Осгуда-Шляттера, в настоящий момент данный недуг диагностируется и у женской половины человечества. Признаки недуга проявляются, как правило, в период развития скелета и затухают по мере завершения его формирования.
Около 20% юношей, задействованных в спортивных состязаниях, отслеживается болезнь Осгуда-Шляттера. У тех, кто не занимается спортом, процент заболеваемости достигает лишь 5-6%.
Симптомы с учетом классификации болезни Шляттера
Для остеохондропатии Шляттера характерны нижеследующие нежелательные проявления:
Первая стадия. Характеризуется появлением незначительного дискомфорта в нижней части колена. При визуальной диагностике шишкообразные наросты не диагностируются.
Вторая стадия. Сопровождается появлением небольшого уплотнения под коленом, которое возвышается на фоне других участков тела. Со времени болевой синдром усиливается.
Третья степень. Патология приобретает хронический характер. При визуальном осмотре можно заметить шишковидное образование под коленом, которое вызывает дискомфорт у пациента. Кроме того, на этом участке отмечается повышенная температура. В отдельных ситуациях может нарушаться двигательная активность в суставе.
Диагностика зaбoлeвaния Шляттера
На точность постановки диагноза влияют: интенсивность признаков заболевания, пол пациента, возрастная категория, сведения анамнеза. Чтобы подтвердить составленное заключение, больному делают рентген в боковом и прямом положении. Максимальную информативность дает обследование в динамике. С целью более подробного исследования структур колена, а также особенностей иннервации и кровотока при болезни Осгуда-Шляттера проводят МРТ, КТ и УЗИ коленного сустава.
Лечение болезни Шляттера (остеохондропатии)
Чтобы вылечить болезнь Шляттера за минимальный период времени, важно обеспечить комплексный подход, который предполагает реализацию следующих мероприятий:
Фиксатор при болезни Шляттера
Принимая во внимание этап развития патологического процесса, врач назначает специальные фиксаторы. Они обладают различными конструктивными особенностями и разным показателем жесткости:
Кинезиологическое тейпирование
С момента появления этой методики прошло совсем немного времени. В рамках нее используется специальная лента – кинезиотейп. Ее приклеивают к поверхности кожи, что позволяет постепенно увеличивать нагрузку на коленный сустав.
Чаще всего, тейп-пластырь используется пациентом в течение 2-х недель. Причем его использование не оказывает существенного влияния на распорядок дня и позволяет посещать баню.
Медикаментозные средства
При остеохондропатии пациенту предоставляются клинические рекомендации, в рамках которых допускается применение лекарственных средств в различной форме. На ранних стадиях заболевания можно использовать специальные инъекции – для восстановления кровообращения и снятия болевых ощущений. В дальнейшем пациенту назначаются медикаменты, а также крема, гели и мази.
При формировании лечебного плана для подрастающего поколения с целью определения единоразовой и суточной дозировки во внимание принимаются: масса тела ребенка, интенсивность симптомов.
| Группа препаратов | Название | Терапевтический эффект |
|---|---|---|
| Нестероидные противовоспалительные средства | Нимесулид, Диклофенак, Кетопрофен, Ибупрофен, Мелоксикам | Уменьшают болевые ощущения, снимает отек в области коленного сустава |
| Препараты, улучшающие состояние сердечно-сосудистой системы | Эуфиллин, Трентал, Ксантинола никотинат | Улучшают кровоток и проницаемость сосудов, обладают сосудорасширяющим и тонизирующим действием |
| Средства, используемые для лечения остеоартрита и тендинопатий | Хондроксид, Терафлекс, Дона, Структум, Артра | Улучшают обменные процессы в костных тканях, восстанавливают эластичность хрящей |
| Комплексы с витамином B в составе | Комбилипен, Пентовит, Нейромультивит, | Оказывают благоприятное воздействие на периферическую нервную систему и нормализуют обменные процессы |
Гимнастика для коленных суставов
Для достижения желаемого оздоровительного эффекта, комплекс гимнастических упражнений необходимо выполнять на ежедневной основе в строго установленное время.
При этом следует уделить особое внимание расслаблению мыщц бедра и связок коленного сустава.
Таким образом, что улучшить состояние пациенте болезни Шляттера, лечебная физкультура должна включать следующие упражнения:
Каждое упражнение необходимо повторять не менее 10 раз.
Массаж при болезни Шляттера
Вылечить болезнь Шляттера невозможно без лечебного массажа. Однако выполнять подобные процедуры должны специалисты с внушительным профессиональным опытом и способные правильно расшифровать результаты исследований. Только в этом случае можно рассчитывать на получение эффективного и пролонгированного результата.
При этом производятся растирания, разминания и вибрации, характерные для традиционных массажных процедур. Это позволяет укрепить мышечную ткань и восстановить кровообращение на пораженном участке. Также допускается выполнение акупунктурного и вакуумного массажа.
Физиотерапия при болезни Шляттера
К числу физиотерапевтических методик, позволяющих получить наилучшие результаты лечения, относятся: озокерито-парафиновые аппликации, воздействие лечебными грязями, УВЧ, МРТ и ударно-волновая терапия. При значительном болевом синдроме применяется электрофорез с анестезирующими препаратами. А в период восстановления воздействие электрическим током следует осуществлять в сочетании с растворами солей кальция.
Ударно-волновая терапия при болезни Шляттера
Ударно-волновая терапия при патологии Шляттера дает заметный положительный эффект в подострой стадии недуга. При этом, под воздействием ударных волн, удается раздробить имеющиеся солевые образования и нормализовать кровообращение на пораженном участке, а также улучшить процесс питания в данной области.
В клинике «Здоровье Плюс» ударно-волновая терапия выполняется на новейшей швейцарской аппаратуре, что позволяет получить наилучший эффект при болезни Шляттера. При этом с Вами будут работать специалисты, знающие все тонкости данного деструктивного процесса и способные правильно расшифровать результаты диагностики. Это дает гарантию быстрого и полного выздоровления каждому пациенту.
В каких случаях проводят операцию при болезни Шляттера?
Необходимость в оперативном вмешательстве при данном недуге возникает в исключительных случаях. Чаще всего, при болезни Шляттера операцию назначают при ярко выраженных деструктивных изменениях в костной структуре.
Во время процедуры специалист удаляет участки с некротическими изменениями и производит пересадку трансплантата, что позволяет зафиксировать бугристость большеберцовой кости.
Народные методы
Применение народных методов для купирования тревожных симптомов у детей запрещено. Также исключается возможность использования травяных настоев и мазей при наличии болезни Шляттера у подростков.
Однако к помощи некоторых рецептов все же можно прибегнуть – после консультации с опытным специалистом. Например, при болезни Шляттера на колено можно накладывать компресс с настоем из корневищ чернокорня и окопника. Для получения отвара 10 столовых ложек травяной смеси заливают кипящей водой и оставляют на 12 часов настаиваться.
Также купировать болевой синдром помогает пихтовое или оливковое масло.
Пpaвильнoe питaниe при остеохондропатии
При заболевании Шляттера эффективность демонстрирует не только фиксатор на колене, физиотерапевтические процедуры, лечебная физкультура или ударно-волновая терапия, но и изменение рациона питания.
Прежде всего, необходимо включить в ежедневное меню продукты с содержанием клетчатки, кальция и витаминов. В их число входят:
Осложнения при зaбoлeвaнии Шляттера
Если пациент длительное время игнорирует тревожные симптомы, болезнь Осгуда-Шляттера может вызвать нежелательные последствия и постепенно приобрести хронический характер.
Кроме дискомфорта вблизи пораженного сустава может появляться отечность. Также наблюдается некоторое уплотнение на этом участке, а кожа становится розоватой. При этом ребенок указывает на постоянный болевой синдром, который дает о себе знать во время двигательной активности.
Еще одним нежелательным осложнением является появление костного нароста в области коленного сустава. Он не сковывает движения, но причиняет определенный дискомфорт. Если шишку не удалить, по мере развития недуга она может вызвать деформацию надколенника и привести к остеоартрозу. А это, в свою очередь, чревато сильной болью, появляющейся при желании изменить положение тела и опереться на колени.
В самых запущенных ситуациях недуг способен спровоцировать значительное разрушение костной ткани. При этом отсутствует возможность его устранения при помощи консервативных способов. В подобных случаях единственным решением проблемы является оперативное вмешательство.
Профилактические мероприятия
Что касается профилактики развития недуга, то, прежде всего, она заключается в отслеживании физических нагрузок, возникающих при занятиях подростком спортивной деятельностью. Нередко молодые люди пренебрегают этими рекомендациями и подвергают нижние конечности чрезмерному напряжению.
Кроме того, ключевую роль для обеспечения здорового состояния всей костной системы у подростков играет сбалансированный рацион питания, в состав которого должны входить продукты с достаточным содержанием ценных витаминов и минералов.
Также необходимо контролировать состояние ребенка при любом травмировании суставов.
Служба в армии при болезни Шляттера
Как известно, в армию на территории нашей страны призывают мужчин в 18 лет. В этом возрасте симптомы данного заболевания не наблюдаются. Следовательно, эта патология не может стать причиной освобождения молодых людей от воинских обязанностей.
В некоторых случаях, можно отсрочить призыв в армию по медицинским показаниям – в связи с необходимостью в проведении лечебного курса. Освободить от воинской службы молодого мужчину могут только в той ситуации, если патологический процесс спровоцировал значительное ухудшение двигательной активности сустава.
Прогноз
Поскольку болезнь Осгуда-Шлаттера может проявляться лишь в определенном возрасте, а в отдельных случаях ее признаки проходят самостоятельно без проведения каких-либо лечебных мероприятий, прогноз на полное восстановление здоровья пациента, чаще всего, положительный.
Но игнорировать проявления данного недуга у подростка ни в коем случае нельзя, поскольку это может привести к полной утрате двигательной способности сустава.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет