Хориальная ткань что это
Что такое невынашивание беременности? Причины возникновения, диагностику и методы лечения разберем в статье доктора Симаниной Светланы Викторовны, гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
Невынашивание беременности — это самопроизвольное прерывание беременности на любом сроке с момента зачатия до доношенного срока (37 недель).
Потеря беременности до 22 недель — это самопроизвольный выкидыш. Если беременность прерывается при сроке более 22 недель, это уже принято считать преждевременными родами. Потеря беременности три и более раза называется привычным невынашиванием. Если погибший плод или эмбрион какое-то время бессимптомно находится в полости матки, такую беременность называют замершей. К разряду замерших беременностей относится анэмбриония, при которой в полости матки определяется пустое плодное яйцо.
Причины заболевания
1.Генные и хромосомные аномалии эмбриона/плода:
2. Поздний репродуктивный возраст (35-45 лет). С возрастом частота невынашивания беременности увеличивается.
3. Социально-демографические причины: недостаточное питание, неустроенность семейной жизни, низкий социальный статус, что запускает стрессорный механизм невынашивания. В условиях стресса возникает «симптом обкрадывания» — активируется сердечно-сосудистая и дыхательная система. Происходит перераспределение кровотока в сторону более жизненно важных органов, а репродуктивная и пищеварительная система «выключаются».
4. Токсины и профессиональные вредности: ионизирующее излучение, пестициды, вдыхание вредных газов.
5. Вредные привычки.
6. Хронические заболевания матери: сахарный диабет, заболевания щитовидной железы, ожирение.
7. Иммунологические нарушения:
8. Инфекции у матери во время беременности (бактериальные и вирусные любой локализации). Среди вирусных инфекций матери наиболее часто встречаются вирус гриппа, краснухи, герпес, аденовирус, вирус паротита, цитомегаловирус (ЦМВ). Вирусы в большинстве случаев проникают трансплацентарно (через плаценту) и оказывают прямое повреждающее действие на плодное яйцо. Для ЦМВ и герпеса характерен восходящий путь инфицирования.
Определённую роль в невынашивании играют некоторые болезни:
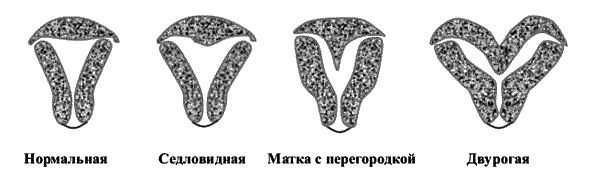
10. Нарушение строения матки.
11. Осложнения данной беременности:
Симптомы невынашивание беременности
Заподозрить неладное можно при появлении тянущих болей внизу живота на фоне задержки менструации. Как правило, женщина знает о наличии у неё беременности, что легко подтверждается тестом на беременность с мочой, данными УЗИ. В дальнейшем эти боли усиливаются, принимают схваткообразный характер. Появляются кровянистые выделения из половых путей. Их интенсивность постепенно усиливается. Появление кровянистых выделений при беременности — показание к экстренной госпитализации!
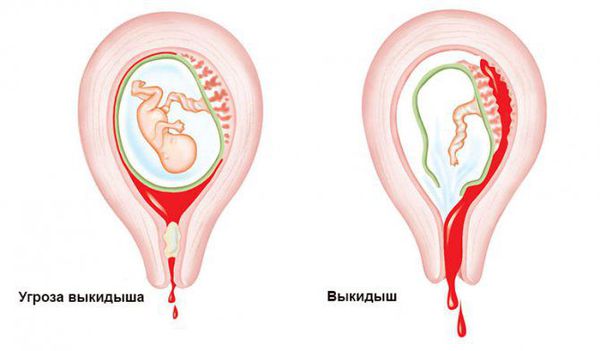
При угрожающем аборте (риске отхождения плодного яйца от слизистой оболочки матки) беспокоят только боли различной интенсивности внизу живота и умеренные кровянистые выделения из половых путей. При угрожающем аборте пульс и давление не меняются.
При аборте в ходу, т. е. при выкидыше, длительная боль в нижних отделах живота усиливается в динамике до интенсивной, носит схваткообразный характер. Кровянистые выделения из половых путей становятся обильными. Может отмечаться учащение пульса, при обильном кровотечении — понижение артериального давления.
Патогенез невынашивание беременности
Независимо от причины угрозы прерывания беременности, при невынашивании всегда развивается прогестероновая недостаточность — недостаток гормона прогестерона, сохраняющего беременность, либо снижение чувствительности матки к его действию.
Нарушается кровоток в матке, особенно в области прикрепления плодного яйца, с развитием тромбозов сосудов плаценты.
В случае инфекционной причины невынашивания ко всему вышеперечисленному добавляется повреждающее действие медиаторов воспаления.
Классификация и стадии развития невынашивание беременности
Классификация по МКБ-10 (Международной классификации болезней 10 пересмотра):
По стадиям заболевания различают:
Заболевание не всегда проходит все стадии. Оно может остановиться на одной из них при своевременно начатом лечении или когда фактор, спровоцировавший угрозу, не столь сильный.
Осложнения невынашивание беременности
Невынашивание беременности — достаточно тяжёлая многофакторная патология. Поэтому непросто предсказать исход последующих беременностей. Прежде всего среди осложнений можно отметить выраженный депрессивный синдром у женщины, потерявшей желанную беременность. Особенно тяжёлое психоэмоциональное состояние у пациенток, страдающих привычным невынашиванием беременности.
Если произошёл внебольничный самопроизвольный выкидыш, а последующее наблюдение и лечение не осуществлялось, у женщины могут начаться воспалительные заболевания органов малого таза, так как остатки плодного яйца являются прекрасной питательной средой для микроорганизмов.
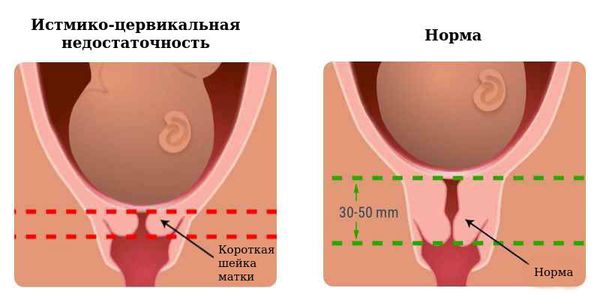
Осложнением прервавшейся беременности можно считать и формирование истмико-цервикальной недостаточности (ИЦН). Это анатомический или функциональный дефект циркулярной мускулатуры шейки матки, приводящий в дальнейшем к открытию шейки матки, пролабированию плодного яйца (выпячиванию в шейку матки) и привычной потере беременности.
В случае замершей беременности, когда плод погибает и находится внутри матки длительное время (свыше 4-6 недель), особенно во 2-м триместре — может возникнуть кровотечение, обусловленное развитием ДВС-синдрома (диссеминированного внутрисосудистого свёртывания) — это состояние, характеризующееся нарушениями в системе свёртывания крови. При этом в зависимости от стадии ДВС—синдрома происходит образование множественных тромбов в сосудах различных органов, либо возникает кровотечение.
Угроза для жизни женщины при невынашивании беременности существует только в случае массивного кровотечения и геморрагического шока (критического состояния, вызванного острой быстрой однократной потерей крови) либо в случае инфекционных осложнений. Когда происходит инфицирование остатков плодного яйца, возможно развитие воспалительных заболеваний органов малого таза, таких как эндометрит (воспаление матки), параметрит (воспаление околоматочной клетчатки), перитонит (воспаление брюшины), осложнившихся заражением крови (сепсисом) и инфекционно-токсическим шоком.
Диагностика невынашивание беременности
Этапы обследования
По показаниям: гистеросальпингография, гистероскопия, лапароскопия, КТ или МРТ черепа и турецкого седла, спиральная КТ малого таза / МРТ.
Обследование мужчины:
Лечение невынашивание беременности
Терапия угрозы прерывания
Патогенетическая терапия при невынашивании беременности эндокринного генеза включает в себя приём препаратов прогестерона как минимум до 12 недель.
Если среди причин невынашивания был выявлен гипотиреоз (недостаточная работа щитовидной железы), то лечение осуществляется совместно с эндокринологом. В этом случае необходимо всю беременность принимать гормоны щитовидной железы, такие как Л-Тироксин, «Эутирокс».
Если причиной невынашивания послужила инфекция, то проводится антибактериальная терапия с учётом выделенной флоры.
В условиях стационара для лечения угрозы прерывания беременности применяют спазмолитики («Но-шпа», дротаверин, папаверин), блокаторы кальциевых каналов, раствор магнезии внутривенно.
Для профилактики невынашивания при угрозе обязательно нужно принимать витамины и микроэлементы. Они улучшают качество ооцитов (половых клеток), участвующих в оплодотворении, способствуют правильной закладке органов у эмбриона, в частности формированию нервной трубки, способствуют гармоничному развитию плода и плаценты, являются компонентами для синтеза гормонов, сохраняющих беременность.
Прогноз. Профилактика
Судить о благоприятном развитии беременности можно по показателям ХГЧ и прогестерона. До 6-7 недель беременности уровень ХГЧ должен увеличиваться в 2 раза каждые 1,5-2 дня. Если уровень ХГЧ маленький или он понижается, значит беременность не прогрессирует.
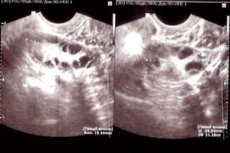
При ультразвуковом исследовании вагинальным датчиком плодное яйцо в норме должно визуализироваться при сроке 4 недели. Диаметр плодного яйца при этом составляет 3-5 мм, что соответствует показателям ХГЧ 1500-2000 ЕД/л. При расхождении с данными критериями прогноз по развитию беременности сомнительный.
Уровень прогестерона косвенным образом также может быть предиктором исхода беременности:
Профилактика невынашивания беременности включает в себя:
Неспецифическая прегравидарная подготовка пациента (подготовка перед беременностью):
Если причина привычного невынашивания анатомическая, показано хирургическое лечение: устранение внутриматочной перегородки, синехий, миоматозных узлов, полипов эндометрия. После устранения анатомических причин невынашивания пациентке назначается комбинированный эстрогенно-гестагенный препарат на срок не менее трёх месяцев.
Плацентарный полип эндометрия
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
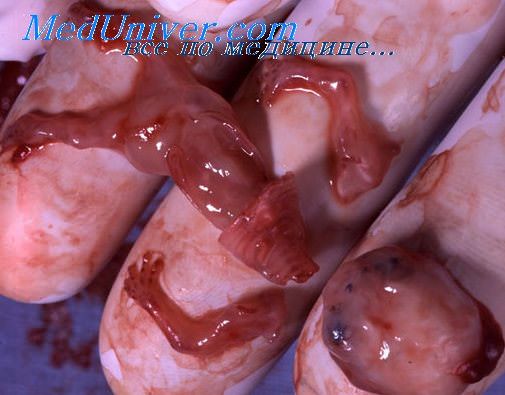
Специфическое внутриматочное образование, сформированное из остатков тканей плаценты после выкидыша, аборта или родов – это плацентарный полип эндометрия. На оставшихся тканях плаценты, которая плотно прикреплена к матке, оседают кровяные сгустки, которые и формируют нарост доброкачественного характера. Согласно медицинской статистике около 10% женщин сталкиваются с данной проблемой.
Основная причина плацентарного нароста – это задержка хориальной ткани в маточной полости. Также существует ряд факторов, повышающих риск развития данной патологии:
В некоторых случаях плацентарное новообразование возникает в период беременности, но не является опасным для матери и плода. Оно формируется из ткани плаценты или плодных оболочек и выводится из организма во время родов.
Симптоматика заболевания довольно смазана, поскольку многие женщины считают, что кровянистые выделения после аборта или родов являются нормой. Поэтому основным признаком патологии выступают мажущие или кровянистые выделения в течение продолжительного периода времени. Кроме этого пациентка жалуется на боли внизу живота, ухудшение общего самочувствия, побледнение кожных покровов, повышение температуры тела, зуд и жжение в области половых органов.
При появлении вышеперечисленных симптомов следует обращаться за медицинской помощью. Это связано с тем, что без лечения патологические признаки прогрессируют и вызывают опасные для жизни осложнения:
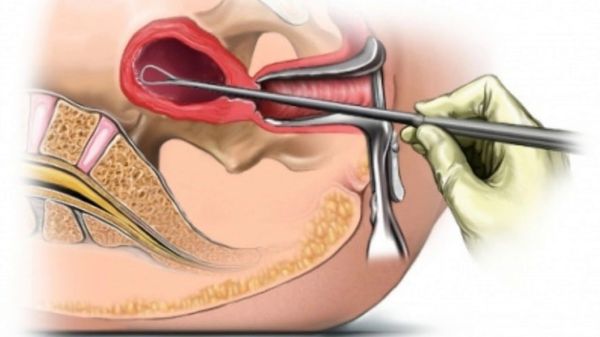
Для диагностики врач собирает анамнез, выявляет была ли беременность, выкидыш или аборт, выскабливание маточной полости. При гинекологическом осмотре матка увеличена в размерах и болезненная, пальпируется эластичное уплотнение. Для подтверждения нароста проводят УЗИ. Лечение состоит из удаления новообразования. Для этого применяют выскабливание или вакуумную аспирацию. Также возможно удаление с помощью лазера.
Децидуальный полип эндометрия
Данный вид новообразования возникает в период беременности. После зачатия гормональный фон женщины подвергается изменениям, из-за этого эндометрий начинает активно разрастаться, то есть происходит его децидуализация. В период возможно формирование небольшого нароста (децидуального полипа), выступающего в просвет канала шейки матки или за его пределы.
Согласно медицинской статистике, около 22% беременных сталкиваются с полиповидными поражениями слизистой матки. При этом у женщин диагностируют два вида новообразования:
Новообразование содержит большое количество кровеносных сосудов, поэтому при малейшей его травматизации (половая близость, медицинские манипуляции) начинает кровоточить. Это в свою очередь опасно развитием инфекционных и воспалительных процессов.
Симптомы децидуального внутриматочного образования:
Для диагностики проводят кольпоскопическое исследование шейки матки и цервикального канала. Данная процедура безболезненна и не занимает много времени. Также женщине назначают комплекс общеклинических и бактериологических лабораторных анализов.
Выявленные полипы дифференцируют с папилломой шейки матки, травмированным тканями и пролабирующими железами. Для определения состояния нароста делают мазок на онкоцитологию. После постановки окончательного диагноза составляется план лечения.
Как правило, децидуальный полип эндометрия не требует терапии и проходит самостоятельно после восстановления гормонального фона. При этом такие наросты не мешают родовому процессу. Поэтому гинеколог наблюдает за новообразованием и состоянием внутренней флоры влагалища. Если же нарост кровоточит, на его поверхности есть изъязвления или деструктивные изменения, он провоцирует спазмы и повышает тонус матки, то его удаляют.

Хориальный полип эндометрия
Плацентарный (хориальный) полип – это часть тканей плаценты, плотно прикрепленных к эндометрию в матке. Новообразование может возникать после родов или абортирования. На ткани плаценты наслаиваются кровяные сгустки, формируя уплотнение. По мере разрастания оно покрывается плацентарной оболочкой.
Основные причины хориального новообразования:
Симптомы патологического состояния проявляются кровянистыми выделениями, которые многие женщины ошибочно воспринимают за выделения в послеродовой период. На первых порах кровотечение скудное, но постепенно становится довольно интенсивным. Такое состояние представляет опасность для жизни и здоровья, поэтому требует медицинской помощи.
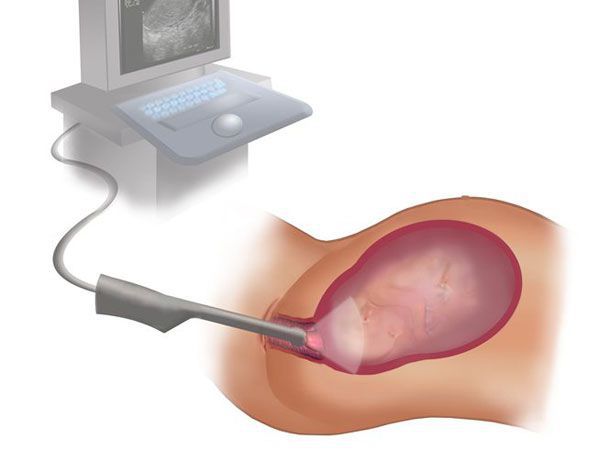
Для диагностики проводят гинекологический осмотр, это позволяет оценить состояние матки и выявить крупные новообразования. Ультразвуковое исследование определяет наросты любого размера, структуры и локализации. В процессе гистероскопии проводится забор пораженных тканей, которые отправляют на гистологию. Это необходимо для выявления атипичных клеток.
Лечение хирургическое. Полип удаляют и проводят выскабливание маточной полости. В особо тяжелых случаях, когда нарост принял злокачественную форму, возможно удаление матки. Для нормализации гормонального фона и восстановления уровня гемоглобина назначают медикаменты.

Хориальная ткань что это
а) Лучевая диагностика:
2. УЗИ при хориальном выпячивании:
• УЗИ в режиме серой шкалы:
о Очаговое выпячивание хориона:
— Эхогенность обычно соответствует эхогенности хориона:
Центральная гипоэхогенная зона в 20% случаев
— В 27% случаев при исследовании в режиме реального времени в центральной зоне виден слабый вихревой эхосигнал
— При допплерографии кровоток не определяется
— Образование стабильно сохраняется в течение всего исследования
о Обычно одиночное, хотя может быть множественным
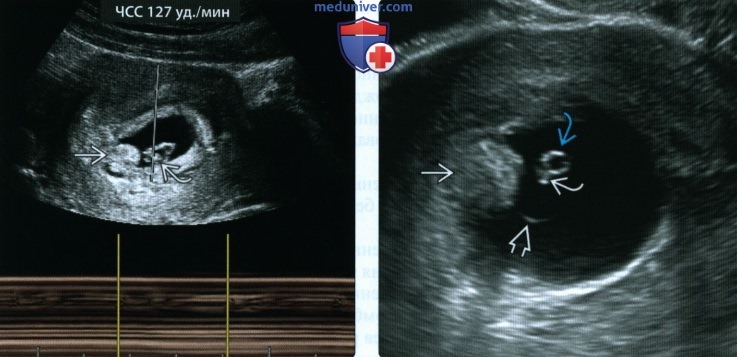
(Справа) При ТВУЗИ видны хориальное выпячивание и эмбрион, размеры которого намного меньше ожидаемых по дате менструации. Подобная ситуация регистрировалась и при более раннем исследовании. Эмбрион окружен расширенным амнионом. Желточный мешок без патологических изменений. Констатирована неразвивающаяся беременность в I триместре с мертвым эмбрионом.
б) Дифференциальная диагностика хориального выпячивания:
1. Неразвивающаяся беременность в I триместре:
• Контур плодного яйца может быть уплощенным или неправильным:
о При хориальном выпячивании плодное яйцо округлое • или овальное
• В случае гибели эмбриона мертвый эмбрион находится внутри амниона, не соприкасаясь с хорионом
2. Аномалия желточного мешка:
• Виден снаружи амниона, в экстраэмбриональной целомической полости, не соприкасается с хорионом
• Желточный мешок дает более отчетливый линейный эхо-сигнал
3. Ретрохориальная гематома:
• Локализуется в децидуальной оболочке или в цитотрофобласте:
о Венозное кровотечение характеризуется низким давлением → гематома серповидной или овальной формы около хориона со стороны миометрия
о Гипоэхогенная
о Хориальное выпячивание округлое, его эхогенность часто соответствует эхогенности хориона
в) Патологоанатомические особенности. Общие сведения:
• Наличие очага округлой формы вероятнее связано с артериальным, а не с венозным кровотечением
• Предполагают, что хориальное выпячивание представляет собой артериальную гематому, возникающую из формирующегося межворсинчатого пространства или хориальной пластинки
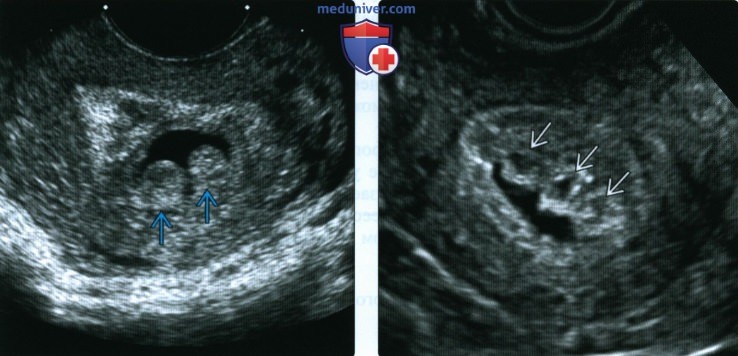
(Справа) При ТВУЗИ у пациентки с кровотечением из половых путей видны множественные хориальные выпячивания с гипоэхогенными центрами. Этот случай завершился полным самопроизвольным выкидышем.
г) Клинические особенности:
1. Клиническая картина:
• Наиболее частые субъективные и объективные симптомы:
о Нередко имеет бессимптомное течение
о Может проявляться кровотечением из половых путей
2. Демографические особенности:
• Эпидемиология:
о В обследованной когорте распространенность составила 0,7%:
— Минимальный гестационный возраст на момент диагностики составлял 6,7 нед.
о В ретроспективном исследовании случай-контроль распространенность была 0,15%
4. Лечение хориального выпячивания:
• Специфического лечения не существует
• В случае прерывания беременности следует рассмотреть необходимость исследования тканей:
о Имеется четкая взаимосвязь наличия хориального выпячивания с трофобластической болезнью, в частности с частичным пузырным заносом
д) Особенности диагностики. Важно знать:
• Следует иметь точное представление о признаках нормально протекающей беременности на ранних сроках:
о Следует различать хориальное выпячивание и гибель эмбриона
о Следует отличать хориальное выпячивание от аномалий желточного мешка
е) Список использованной литературы:
1. Arleo ЕК et al: Chorionic bump on first-trimester sonography: not necessarily a poor prognostic indicator for pregnancy. J Ultrasound Med. 34(1): 137—42, 2015
2. Sana Y et al: Clinical significance of first-trimester chorionic bumps: a matched case-control study. Ultrasound Obstet Gynecol. 42(5):585-9, 2013
3. Tan S et al: The chorionic bump: Radiologic and pathologic correlation. J Clin Ultrasound. 39(1):35—7, 2011
4. Harris RD et al: The chorionic bump: a first-trimester pregnancy sonographic finding associated with a guarded prognosis. J Ultrasound Med. 25(6):757-63, 2006
Редактор: Искандер Милевски. Дата обновления публикации: 13.9.2021
Хориальная ткань что это
Вслед за имплантацией эмбриона как в хорионе, так и в эндометрии происходят быстрые и глубокие изменения. Хотя эти изменения осуществляются совместно, их значение будет легче понять, если перед рассмотрением изменений в матке и отношений между ворсинками хориона и эндометрием мы изучим ранние изменения в ворсинках хориона.
Примордиальные клеточные массы, из которых возникают хориальные ворсинки, являются вначале лишь группами пролиферирующих клеток трофэктодермы. Некоторые клетки трофэктодермального происхождения, выталкиваясь на периферию, теряют свои клеточные границы и, как говорят, составляют трофобластический синцитий, или синтрофобласт. Трофобластическая ткань быстро распространяется и образует вытянутые анастомозирующие тяжи, включающие непостоянные пространства, называемые трофобластическими лакунами.
В строении трофобласта на этих ранних стадиях мало что напоминает характерным образом разветвляющиеся ворсинки, видимые на более поздних стаднях, и эмбрионы с таким растянутым неоформленным трофобластом обычно называются предворсинчатыми.
Как только эмбрионы достигают в своем развитии конца второй недели, в трофобласте начинают формироваться ворсинки. Эти только что сформированные ворсинки вначале состоят исключительно из эпителия и не содержат соединительнотканной основы. Они называются примитивными (или первичными) ворсинкам.и. Их дифференциация протекает очень быстро, так как даже предворсинчатые клеточные массы начинают обнаруживать два типа клеток.
Наружные клетки увеличиваются, теряют межклеточные границы и объединяются в синцитий, называемый синтрофобластом (плазмодиотрофобластом), тогда как клетки, лежащие глубже и составляющие так называемый цитотрофобласт (слой Лангганса), остаются более мелкими и сохраняют отчетливые границы.
Развивающиеся ворсинки остаются без мезенхимной основы очень недолго. Пока образуются первичные ворсинки, во внутреннюю поверхность стенки бластодермического пузырька врастают сосуды и мезодерма аллантоиса. В начале третьей недели после оплодотворения мезодерма входит в первичные ворсинки, и клетки трофобласта уже не заполняют всю структуру, а создают эпителиальную оболочку над остовом из нежной соединительной ткани.
В соединительнотканной основе ворсинок вскоре возникают разветвляющиеся кровеносные сосуды. Такие ворсинки с сосудистой соединительнотканной основой называются «истинными» хориальными ворсинками. Примерно к концу третьей недели ворсинки уже готовы к выполнению функции абсорбции. Ворсинки сохраняют свой общий план строения неизменным в течение всей беременности, хотя на более поздних стадиях развития их соединительнотканная основа и кровеносные сосуды становятся лучше развитыми, а в их эпителиальных оболочках появляются признаки регрессии.
Инвазия эмбриона в эндометрий
Инвазионная активность трофобласта продолжается в течение некоторого времени после первоначального внедрения в эндометрий. При разрастании первичных ворсинок они разрушают прилегающую материнскую ткань возможно в результате действия протеолитического энзима, продуцируемого клетками, составляющими наружный слой трофобласта. Благодаря этому процессу увеличивается пространство, занимаемое растущим хориальным пузырьком, а растворенное вещество разрушающихся клеток матки возможно используется для питания эмбриона до тех пор, пока не сформируется более эффективный сосудистый механизм обмена.
Основываясь на этом предположении, растворенное вещество обычно называют эмбриотрофом.
В дальнейшем в результате инвазии в эндометрий создается такой тип сосудистого обмена, от которого эмбрион зависит в течение всей остальной внутриутробной жизни. При своем распространении в слизистой оболочке матки растущие ворсинки трофобласта вступают в контакт с небольшими кровеносными сосудами и разрушают их стенки. Хотя, по-видимому, амебоидные клетки трофобласта могут в какой-то степени закрывать вскрытые сосуды и задерживать чрезмерное излияние крови, тем не менее истечение крови из поврежденных сосудов должно продолжаться, так как трофобласт выделяет вещество, тормозящее свертывание крови.
По мере разрастания трофобласта происходит также транссудация сыворотки крови и лимфы. В результате внедрившиеся ворсинки оказываются в разрушенных участках эндометрия, пропитанных материнской кровью и лимфой. К этому времени, как указывалось выше, сами ворсинки васкуляризуются. Небольшие сосуды ворсинок находятся в непосредственной связи с основными внутризародышевыми сосудами через аллантоидные артерии и вены. Сердцу эмбриона остается лишь начать циркуляцию крови, и весь сложный механизм питания эмбриона сможет приступить к действию. Как уже указывалось при рассмотрении ранних этапов возникновения сосудистой системы, становление кровообращения у эмбрионов человека происходит к концу третьей или к началу четвертой недели после оплодотворения или примерно через две недели после имплантации.