Хронический дуоденит чем лечить
Хронический гастродуоденит: симптомы и лечение у взрослых и детей
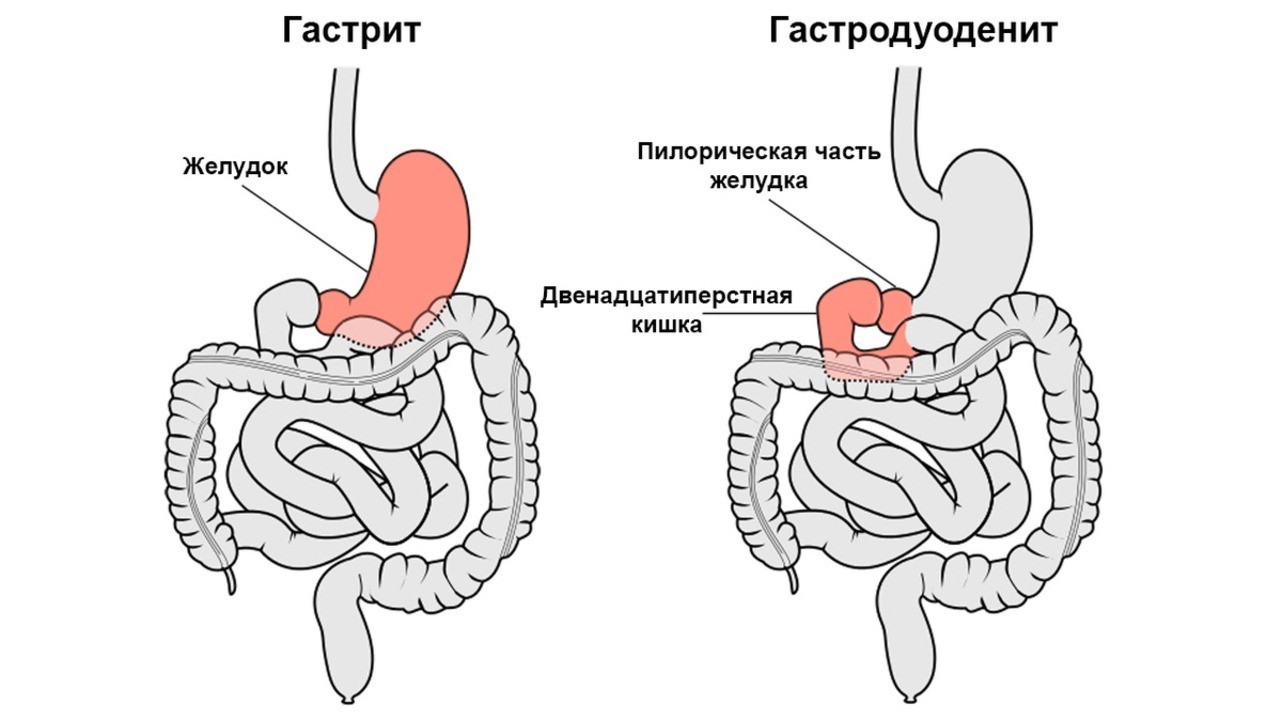
Хронический гастродуоденит (код МКБ-10: К29) — воспаление слизистой нижнего отдела желудка и двенадцатиперстной кишки.
Для заболевания характерно чередование периодов обострения и ремиссии. Для устранения неприятных симптомов применяют комплексное лечение — медикаментозную терапию, диетотерапию, физиопроцедуры.
Общие сведения
Хронический гастродуоденит — длительно протекающая патология, для которой характерно воспаление пилорической части желудка и 12-перстной кишки. Протекает болезнь тяжелее, чем гастрит или дуоденит в отдельности.
Гастродуоденит — следствие воспалительных, дегенеративных и дистрофических процессов в эпителиальных тканях слизистой органов желудочно-кишечного тракта. В результате перестраивается эпителии, развивается дисфункция желез пораженных органов, нарушаются регенеративные, секреторные, моторные функции.
Провоцирующие факторы
Спровоцировать развитие хронического воспалительного процесса слизистой желудка и 12-перстной кишки могут системные заболевания, погрешности в питании и различные внешние и внутренние факторы.
Какие заболевания и патологии могут привести к развитию хронического гастродуоденита:
Один из основных провоцирующих факторов — нарушение правил здорового питания. Длительные перерывы между приемами пищи и постоянное переедание, чрезмерное употребление горячих блюд и напитков, жареной, острой еды, соблюдение строгой диеты. К провоцирующим факторам относят алкогольную зависимость и курение, хроническую усталость, стресс, неблагоприятную экологическую обстановку, длительный или бесконтрольный прием лекарственных средств.
Клинические проявления
Из симптомов гастродуоденита хронического течения характерен болевой синдром в брюшной полости различной степени интенсивности, чувство тяжести в желудке. Через 1-2 часа после приема пищи появляются спазмы, дискомфорт в верхней части живота с правой стороны. Боль чаще всего ноющая, умеренная, может отдавать в спину, лопатку.
При обострении патологии кожа становится бледной, снижается артериальное давление и частота сердечных сокращений. Иногда температура повышается до субфебрильных отметок.
Диагностические мероприятия
Диагностикой и составлением плана лечения занимается гастроэнтеролог. Дополнительно необходимо записаться на прием к эндоскописту.
Проводят дифференциальную диагностику для исключения язвенной болезни, спазма сфинктера Одди, панкреатита, холецистита, рака дуоденального сосочка, грыжи пищевода.
Методы лечения хронического гастродуоденита
Терапия заболевания включает несколько этапов — подбор диеты, медикаментозное и немедикаментозное лечение.
Диетотерапия
При хроническом гастродуодените диета — одна из важных составляющих лечения. Из рациона необходимо исключить продукты, которые требуют длительного переваривания. Вся пища должна быть разваренной, протертой или кашицеобразной.
Во время обострения заболевания при повышенной и нормальной кислотности назначают стол № 1. При пониженной кислотности — диету № 2. После улучшения состояния — диету № 15. При запорах — № 3, при расстройстве стула — № 4. В первые 24 часа после начала рецидива показано голодание, можно пить воду или чай без сахара в небольшом количестве.
Фармакотерапия
Задача медикаментозного лечения хронического гастродуоденита у детей и у взрослых одинаковая — купировать неприятные симптомы, устранить причины патологического состояния, снизить риск обострения болезни и развития осложнений.
Немедикаментозная терапия
Физиотерапевтические процедуры назначают во время ремиссии и обострения заболевания.
Физиотерапия благотворно влияет на основные патогенетические механизмы развития заболевания. Процедуры помогают нормализовать работу нервной, эндокринной, иммунной систем. Лечение способствует уменьшению проявлений воспаления и улучшению микроциркуляции, оказывает выраженное обезболивающее действие, восстанавливается трофика пораженных органов. Полученные положительные результаты сохраняются в течении нескольких месяцев.
Во время ремиссии назначают лечебную физкультуру. Специалист подбирает упражнения для улучшения кровообращения в брюшной полости и трофики слизистой оболочки желудка, ускорения репаративных процессов.
Профилактика
Чтобы избежать обострения хронического гастродуоденита врачи рекомендуют придерживаться следующих правил:
При хроническом гастродуодените полностью вылечить болезнь невозможно. Спровоцировать рецидив могут различные факторы — стресс, погрешности в питании, переутомление. Но при соблюдении всех рекомендаций гастроэнтеролога можно избежать систематических обострений.
Заниматься самолечением хронического гастродуоденита опасно. Без правильной терапии развиваются опасные осложнения — язвенная болезнь, желудочные кровотечения, рак желудка или дуоденального сосочка, анемия, атрофический гастрит.
Хронический гастродуоденит
При хроническом гастродуодените лечение предусматривает строгое соблюдение диеты. Терапия длительная, и если «срываться», болезнь приобретает тяжелое течение. Рассказываем об особенностях лечения этой болезни и способах ее профилактики.
Что это такое
Гастродуоденитом называют воспаление пилорической части желудка (та, что выходит в кишечник) и двенадцатиперстной кишки (ДПК). Другими словами, это сочетание гастрита и дуоденита. Протекает эта болезнь тяжелее, чем упомянутые патологи в отдельности. Соответственно, гастродуоденит и хуже поддается лечению. Если форма заболевания хроническая, периоды ремиссии (затихания) сменяются обострениями.
Для хронического гастродуоденита характерна постепенная утрата клетками регенеративных функций. Со временем они отмирают, что приводит к нарушению секреторных, моторных и эвакуаторных функций пилорического отдела желудка и ДПК¹.
Точных статистических данных относительно хронического гастродуоденита нет. По некоторым источникам, болезнью страдают до 30% людей². При этом патология часто встречается и среди детей — нередко воспалительные процессы в желудке и ДПК начинаются еще в детском и подростковом возрасте. Как правило, виной тому бактерия Helicobacter pylori.
Воспаление обычно начинается в желудке и распространяется ниже, в ткани ДПК. Со временем развивается метаплазия — замещение одних функциональных клеток слизистой другими. Затем уже измененные части тканей ДПК подвергаются воздействию кисломого содержимого желудка (при гастродуодените обычно повышается кислотность желудка), что только усугубляет воспалительный процесс.
Причины
Выделяют внутренние и внешние причины хронического гастродуоденита. К внешним относятся:
Внутренние причины хронического гастродуоденита:
Стресс и гастрит
О том, что львиная доля случаев гастритов возникает вследствие инфекции, стало известно относительно недавно. Барри Маршал и Робин Уоррен — ученые, которые доказали, что гастриты и язвы желудка и ДПК возникают на фоне хеликобактерной инфекции. В 2005 году они получили за свое открытие Нобелевскую премию. До этого открытия в мире господствовали другие теории относительно этих заболеваний. В частности, считалось, что основной причиной воспалительных патологий желудка выступает стресс.
Стресс действительно может быть фактором, усиливающим симптоматику заболевания. Однако у здорового человека стресс не может стать причиной гастродуоденита.
Симптомы хронического гастродуоденита
При хроническом гастродуодените симптомы многообразны. В большинстве случаев пациентов беспокоит боль или дискомфорт в животе, чувство тяжести и распирания в желудке. Нередко люди жалуются на спазматические боли в желудке, возникающие через 1-2 часа после еды.
К другим симптомам заболевания относят:
Для хронического гастродуоденита (как и для большинства других хронических заболеваний) характерны периоды обострения и ремиссии. Чаще всего при хроническом гастродуодените обострение бывает осенью и/или весной. Этот период может длиться до 2-х месяцев. При это болевой синдром, как правило, проходит в течение 10 дней.
Когда обратиться к врачу
Часто симптомы при хроническом гастродуодените стертые или выражены слабо. Человек не подозревает о заболевании, полагая, что это незначительные реакции пищеварительного тракта на погрешности в питании. Это опасное состояние, поскольку гастродуоденит — заболевание, приводящее к серьезным осложнениям, таким как внутренние кровотечения и даже опухоли. Поэтому при первых же симптомах нужно обращаться к врачу.
Кто в группе риска
К факторам повышенного риска развития хронического гастродуоденита относятся:
Классификация заболевания
Существует несколько классификаций гастродуоденитов в зависимости от конкретного параметра, а именно:
Осложнения хронического гастродуоденита
Хронический гастродуоденит — прогрессирующее заболевание. Отсутствие лечения часто приводит к следующим осложнениям:
Диагностика хронического гастродуоденита
Диагностикой и лечением гастродуоденита занимает врач-гастроэнтеролог. При подозрении на данную патологию выполняют следующие виды исследований:
Инструментальная диагностика. Для визуализации состояния желудка и кишечника выполняется ультразвуковое исследование (УЗИ), рентгенография, электрогастрография и другие методы исследования.
Лечение хронического гастродуоденита
Лечение при хроническом гастродуодените — комплексное. Оно включает в себя диету и медикаментозную терапию.
При наличии инфекционного компонента заболевания проводится антихеликобактерная терапия. Пациенту назначают противомикробные препараты, такие как амоксициллин и имидазол. Для устранения хеликобактерной инфекции также рекомендуют препараты висмута в течение 1-2 недель.
После курса лечения проводятся контрольные исследования, оценивается инфекционный статус, а также состояние слизистых оболочек желудка и двенадцатиперстной кишки.
Диета и правила питания
Лечение хронического гастродуоденита у взрослых и детей предусматривает строгое соблюдение диеты. Правила питания зависят от текущего состояния больного (ремиссия или обострение), а также кислотного статуса.
Как и в большинстве случаев, пациенту назначают различные варианты диет, разработанных М. И. Певзнером.
Диета на стадии обострения
При обострениях хронического гастродуоденита рекомендуется диета №1А в течение 5-7 дней. Пациенту можно молоко (при нормальной переносимости), слизистые крупяные супы, жидкие каши, яйца всмятку, паровые омлеты, перетертую рыбу на пару. Из напитков разрешается вода, слабый чай, отвар шиповника. Ограничивается потребление соли до 5-8 г в день. Питание дробное – 5-6 раз в сутки.
На стадии стихания обострения назначается диета №1Б в течение 14 дней. Разрешены сухари, мясо и рыба в виде паровых котлет или фрикаделек, протертые каши, молочные и крупяные супы. Режим питания дробный – 4-5 раз в сутки.

Диета при секреторной недостаточности
При хроническом гастродуодените с пониженной кислотностью назначают диету №2. Исключаются сырые фрукты с твердой кожурой, редис, шпинат, чеснок, квашеная капуста и свежий пшеничный хлеб.
Разрешено употреблять такие овощи как репа, томаты, тыква, морковь, огурцы. В отличие от диеты №1, в данном случае разрешаются цитрусовые — апельсины, мандарины, грейпфруты. Предпочтение следует отдавать нежирным сортам мяса, птицы и рыбы.
На стадии ремиссии
В стадии нестойкой ремиссии пациентам рекомендуют придерживаться диеты №1. При достижении ремиссии нужно чередовать диеты № 5 и №15. Основу питания составляют супы, нежирное отварное мясо, птица, рыба, а также крупы, овощи и фрукты.
Пищу желательно употреблять в протертом виде, чтобы она не раздражала слизистую. Также нужно отказаться от употребления слишком горячей, холодной или острой еды. Во время ремиссии нужно исключить алкоголь, насыщенные бульоны, жирное мясо, крепкий чай или кофе, копчености и маринады. Такая еда способствует поддержанию воспалительного процесса.
Прогноз и профилактика
При соблюдении врачебных рекомендаций пациент, как правило, добивается стойкой ремиссии заболевания. При этом важно соблюдать принципы лечебного питания.
Специфических мер профилактики в отношении данной болезни не разработано. Снизить вероятность развития гастродуоденита (а также уменьшить риск обострения) можно, придерживаясь следующих правил:
Заключение
Хронический гастродуоденит — воспалительное заболевание, затрагивающее желудок и двенадцатиперстную кишку. Долгое время болезнь может протекать без симптомов. Если патологию выявили у взрослого, то вполне возможно, что началась она еще в детстве.
Настоятельно рекомендуется при первых же признаках болезни (дискомфорт и боль в животе, изжога, тошнота) обращаться к врачу. Хронический гастродуоденит опасен осложнениями, такими как внутренние кровотечения, язвенная болезнь и злокачественные опухоли.
Лечение хронического гастродуоденита сводится к устранению инфекции (при ее наличии), а также нормализации секреторной деятельности желудка. Важная составляющая лечения — диета. Питание подбирается с учетом стадии болезни (ремиссия, обострения) и кислотности.
СОВРЕМЕННЫЕ ПОДХОДЫ К ДИАГНОСТИКЕ И ЛЕЧЕНИЮ ХРОНИЧЕСКОГО ДУОДЕНИТА (лекция)
© Тарасова Л.В., Дубов В.В., 2012
Поступила 23.10.2012 г.
Л.В. ТАРАСОВА,
В.В. ДУБОВ
СОВРЕМЕННЫЕ ПОДХОДЫ К ДИАГНОСТИКЕ И ЛЕЧЕНИЮ ХРОНИЧЕСКОГО ДУОДЕНИТА (лекция)
Республиканский гастроэнтерологический центр БУ «Республиканская клиническая больница» Минздравсоцразвития Чувашии,
Городская клиническая больница № 1,
Чувашский государственный университет им. И.Н. Ульянова, Чебоксары
В статье приводятся современные подходы к диагностике дуоденитов. Разбираются схемы лечения дуоденита, ассоциированного с Нelicobacter pylori.
Ключевые слова: Нelicobacter pylori, дуоденит, лечение.
В 25% случаев встречается первичное поражение 12-перстной кишки (ДПК). Вторичный дуоденит встречается чаще и наблюдается при язвенной болезни двенадцатиперстной кишки (свыше 95% случаев), гастрите, патологии желчевыводящих путей, печени, поджелудочной железы. Вторичный дуоденит при патологии желчевыводящих путей чаще встречается у женщин, а на фоне язвенной болезни преобладает у мужчин. Во взрослой популяции соотношение женщины / мужчины, страдающие дуоденитом, составляет 1:2 и даже достигает 1:3,5.
Первичный хронический дуоденит встречается редко. Причинами его бывают нарушения пищевого режима (нерегулярное питание, употребление острой, кислой пищи, недостаточное пережевывание пищи, крепкие алкогольные напитки, увлечение крепким кофе или чаем). Под воздействием раздражающей пищи повышается кислотность желудочного сока и его повреждающее действие на слизистую оболочку двенадцатиперстной кишки.
Одним из возможных факторов, способствующих развитию хронического дуоденита, является табакокурение. Под воздействием веществ, находящихся в табачном дыме, стимулируется секреция желудочного сока, снижается выработка бикарбонатов панкреатического сока и угнетается продукция секрета ДПК, имеющего щелочную реакцию.
Одной из причин развития первичного хронического дуоденита может быть перенесенный острый дуоденит. Существует определенная наследственная предрасположенность к развитию первичного хронического дуоденита.
Патогенез первичного хронического дуоденита до конца не изучен. Предполагается участие иммунных механизмов, нарушений нейрогуморальной регуляции функции ДПК, непосредственное влияние этиологических факторов на слизистую оболочку ДПК.
Двенадцатиперстная кишка имеет тесные анатомо-физиологические взаимосвязи с органами пищеварения, поэтому при заболеваниях желудка, тонкой кишки, билиарной системы, поджелудочной железы она может вовлекаться в процесс, а хронический дуоденит, в свою очередь, способствовать развитию патологических изменений в этих органах.
Одним их основных этиологических факторов вторичного хронического дуоденита является хеликобактерная инфекция. Хронический дуоденит развивается, как правило, на фоне хронического хеликобактерного гастрита и метаплазии желудочного эпителия в ДПК. Н. pylori колонизирует участки метаплазированного желудочного эпителия в ДПК и вызывает воспалительный процесс. Очаги метаплазированного эпителия легко повреждаются кислым желудочным содержимым, и в участках метаплазии развиваются эрозии. Дуоденит, обусловленный Н. pylori, как правило, локализуется в луковице ДПК.
Вторичный хронический дуоденит наблюдается при хроническом гастрите, язвенной болезни желудка и ДПК, хроническом панкреатите, описторхозе, лямблиозе, пищевой аллергии, уремии и ряде других заболеваний и состояний. Помимо непосредственного воздействия раздражающего фактора на слизистую оболочку ДПК, в патогенезе хронического дуоденита имеет значение протеолитическое действие на неё активного желудочного содержимого (при трофических нарушениях, дискинезиях).
Способствует возникновению и прогрессированию воспалительно-дистрофических изменений в ДПК дуоденостаз, который чаще возникает в результате хронической дуоденальной непроходимости функционального или органического (артериомезентериальная компрессия, спаечный процесс и др.) происхождения.
При язвенной болезни желудка вторичный хронический дуоденит развивается вследствие повреждающего действия агрессивного кислотно-пептического фактора и Н. pylori на слизистую оболочку ДПК. При хроническом панкреатите развитие хронического дуоденита обусловлено повышенной абсорбцией панкреатических ферментов; снижением секреции бикарбонатов, что способствует закислению дуоденального содержимого и действию агрессивных факторов желудочного сока; сниженной резистентностью слизистой оболочки ДПК; при заболеваниях легких и сердечно-сосудистой системы развитию хронического дуоденита способствует гипоксия слизистой оболочки ДПК. При хронической почечной недостаточности развитие хронического дуоденита обусловлено выделением через слизистую оболочку ДПК токсических азотистых шлаков.
В развитии хронического дуоденита при заболеваниях желчевыводящих путей важную роль играет кишечная микрофлора. Особенно большую роль играет этот фактор при снижении секреторной функции желудка. Это способствует развитию нарушения кишечного микробиоценоза, при этом проксимальные отделы тонкой кишки, включая ДПК, заселяет необычная для этих отделов бактериальная микрофлора.
Таким образом, можно выделить ряд патогенетических факторов, участвующих в развитии хронического дуоденита:
— степень и вид избыточного «закисления» ДПК (гиперсекреторный, билиарный, панкреатический, энтеральный, смешанный);
— выраженность синдрома нарушения полостного пищеварения и его преобладающий вид (хроническая билиарная недостаточность, внешнесекреторная недостаточность поджелудочной железы, смешанная);
— выраженность синдрома мальабсорбции;
— выраженность нарушения барьерной функции;
— степень повышенного бактериального заселения ДПК;
— степень гормональной дуоденальной недостаточности;
— выраженность моторной дисфункции ДПК, ее преобладающий вид (гипомоторная, гипермоторная, смешанная).
Механизм развития локальных дуоденитов также может характеризоваться разнообразием. В большинстве случаев дуоденальный папиллит является продолжением распространения диффузного воспаления ДПК на большой дуоденальный сосочек (БДС). С другой стороны, папиллит может быть следствием имеющегося воспалительного процесса в желчном и панкреатическом протоках.
Клиническая картина
Для острого дуоденита характерны боль в эпигастральной области, тошнота, рвота, общая слабость, повышение температуры, болезненность при пальпации в эпигастральной области. Острый катаральный и эрозивно-язвенный дуоденит обычно заканчиваются самоизлечением в несколько дней, при повторных дуоденитах возможен переход в хроническую форму. К возможным осложнениям относятся: кишечные кровотечения, перфорация стенки кишки, развитие острого панкреатита. При очень редком флегмонозном дуодените резко ухудшается общее состояние больного, определяется напряжение мышц брюшной стенки в эпигастральной области, положительный симптом Щёткина-Блюмберга, лихорадка.
Можно выделить несколько клинических вариантов течения хронического дуоденита: язвенно-подобный, гастритоподобный, холециститоподобный, панкреатотоподобный, нервно-вегетативный, смешанный, латентный.
Наиболее часто встречающимся (свыше 80% пациентов) клиническим вариантом хронического дуоденита является язвенно-подобный, соответствующий выраженному (часто эрозивному) бульбиту, ассоциированному с Н.pylori, кислотно-пептическим и алиментарными факторами, или вторичному дуодениту на фоне язвенной болезни ДПК. Основным симптомом является «поздняя», «голодная», «ночная», периодическая боль висцерального характера, в эпигастральной области или проекции ДПК, как правило, без иррадиации, снимаемая приемом пищи, антацидами, антисекреторными препаратами с локализацией в эпигастрии и пилородуоденальной зоне, нередко отмечаются сопутствующие симптомы: отрыжка кислым и наклонность к запорам.
Холецисто- и панкреатоподобный варианты характеризуются наличием боли с локализацией в правом или левом подреберье, иногда опоясывающего характера, достаточно часто по типу билиарной колики, связанной с приемом жирной пищи, которая сопровождается чувством горечи во рту, иногда тошнотой, реже рвотой с примесью желчи, чередованием диареи и запора, метеоризмом и нарушением питания. Симптоматика обусловлена транзиторными нарушениями оттока желчи и/или панкреатического сока, развившимися вследствие отека и спазма сфинктера или регургитации содержимого кишки в холедох при дуоденостазе и атонии сфинктера Одди. При этом доступными методами обследования структурная патология не выявляется. Кислотообразование в желудке может быть снижено, сохранено или, реже, повышено, возможен функциональный, реже органический, дуоденостаз, выраженный дуоденогастральный рефлюкс.
Нервно-вегетативный вариант часто встречается у женщин и характеризуется вегетативными астено-невротическими нарушениями, проявлениями демпинг-синдрома. Симптомы (общая слабость, потливость, сердцебиение, одышка, тремор, жидкий стул) появляются через несколько часов после приема пищи. В основе лежит расстройство эндокринной функции ДПК (синдром дуоденальной гормональной недостаточности). Данные симптомы могут наблюдаться при всех клинических вариантах дуоденита, но если их выраженность доминирует, то возможно их выделение в отдельный вариант.
При смешанном варианте отмечается клиническая симптоматика, характерная для разных вариантов.
Латентный вариант часто наблюдается у пожилых людей, для него характерны атрофические изменения слизистой ДПК, которые обычно выявляются при эндоскопических исследованиях, проведенных по другим поводам.
При выраженном атрофическом процессе, независимо от патогенеза поражения ДПК, болевой синдром становится практически постоянным, усиливается выраженность других желудочных и особенно кишечных симптомов (неустойчивый стул, метеоризм), вегетативных расстройств. Отмечается снижение массы тела, резистентность к проводимой терапии (антациды, антисекреторные препараты и пр.). Кроме того, могут присоединиться симптомы, свидетельствующие о вовлечении других органов пищеварительной системы.
Диагностика
Исследование клинической картины является важным этапом диагностики любого заболевания. Однако следует помнить, что клинические симптомы хронического дуоденита не являются специфичными и не всегда коррелируют с эндоскопическими изменениями. Кроме того, в ряде случаев хронический дуоденит протекает бессимптомно.
Предварительный диагноз дуоденита, как правило, ставится при наличии болевого и диспепсического синдромов, подобных таковым при язвенной болезни ДПК, но без рентгенологических и эндоскопических признаков язвы, свидетельствующих о вовлечении ДПК в патологический процесс. Диагноз изолированного дуоденита подтверждается морфологическими признаками воспалительной инфильтрации слизистой оболочки двенадцатиперстной кишки и отсутствием язвенного и прочих поражений органа. В целом, по аналогии с гастритом, дуоденит является морфологическим понятием и его диагноз должен ставиться только после морфологического исследования. На практике обычно ограничиваются клинико-эндоскопическими данными, которые не всегда совпадают с морфологическими.
Для окончательного заключения необходимо проведение тщательного лабораторно-инструментального исследования для исключения вторичной природы дуоденита.
Обязательные лабораторно-инструментальные исследования:
1. Общий анализ крови, мочи, кала.
2. Биохимический анализ крови: содержание общего белка и белковых фракций, аминотрансфераз, глюкозы, натрия, калия, хлоридов, холестерина, альфа-амилазы, мочевины, креатинина.
3. Дуоденальное зондирование.
4. ФЭГДС с прицельной биопсией слизистой оболочки 12-перстной кишки. Морфологическое исследование позволяет разграничить формы дуоденита и определить стадию процесса, выраженность атрофии.
5. Диагностика хеликобактерной инфекции (преимущественно с помощью неинвазивных методик).
6. Рентгеноскопия желудка и 12-перстной кишки позволяет:
· диагностировать деформацию ДПК, в том числе рубцовую;
· отличить функциональную природу деформации луковицы ДПК у больных дуоденитом от стойкой рубцовой деформации при язвенной болезни в стадии ремиссии язвы;
· определить моторно-эвакуаторные характеристики ДПК;
· оценить состояние моторики желудка, зияние привратника и т.д.;
· выявить наличие дуоденогастрального рефлюкса.
7. УЗИ органов брюшной полости.
Характерными признаками хронического дуоденита, выявляемыми при рентгенологическом исследовании, являются неравномерная и беспорядочная перистальтика, периодические спастические сокращения ДПК («раздраженная» ДПК), иногда обратная перистальтика, ускоренный пассаж бария по петле ДПК, увеличение калибра складок. При атрофическом дуодените складки могут быть значительно уменьшены. У многих больных наблюдаются бульбостаз и увеличение объема луковицы, иногда дуоденостаз в связи с резким повышением тонуса нижнегоризонтальной части ДПК. При эрозивном дуодените возможна задержка контраста в виде небольшого пятна на слизистой оболочке ДПК.
Дополнительные лабораторно-инструментальные исследования:
1. Исследование секреторной функции желудка методом 24-часового мониторирования рН.
2. Исследование моторной функции ДПК с помощью периферической компьютерной гастроэнтерографии и/или поэтажной манометрии.
3. Фракционное хроматическое дуоденальное зондирование.
4. КТ, МРТ, ЭРПХГ, МРПХГ (по показаниям, в основном для исключения поражения гастродуоденальной зоны заболеваниями опухолевой природы, вызвавшими вторичный дуоденит).
5. Колоноскопия (ирригоскопия).
6. Исследование фекальной эластазы 1.
Дополнительные лабораторно-инструментальные исследования используются для оценки состояния органов пищеварительной системы при вторичных дуоденитах.
Лечение
· ликвидация клинических, эндоскопических и функциональных проявлений обострения хронического дуоденита;
· предотвращение развития осложнений и утяжеления течения заболевания (развития эрозивного дуоденита, кровотечения на фоне приема НПВП, декомпенсации дуоденостаза, развития синдромов мальдигестии и мальабсорбции, реактивного панкреатита);
Традиционная консервативная терапия хронических дуоденитов складывается:
· из общих, универсальных рекомендаций для всех кислотозависимых заболеваний;
· частных терапевтических мероприятий при особых формах хронического дуоденита, в том числе вторичного происхождения (зависит от конкретной этиологической формы болезни);
· терапевтических мероприятий по коррекции сопутствующих функциональных расстройств (пищеварения, моторно-тонических нарушений).
Немедикаментозное лечение. При амбулаторном лечении необходимы полноценные отдых и сон, по возможности предотвращение воздействия на больного стрессовых факторов. Умеренные физические нагрузки (прогулки на свежем воздухе, плавание). Отказ от курения и употребления алкоголя.
При остром катаральном и эрозивно-язвенном дуодените показаны в течение 1-2 дней голод, постельный режим.
Физиотерапия как вспомогательный метод широко применяется в комплексном лечении при обострении дуоденита. Для купирования болевого синдрома назначают тепловые процедуры (грелки, парафиновые аппликации, диатермию и др.), синусоидальные модулированные токи или электрофорез новокаина и платифиллина; при функциональных расстройствах нервной системы показана гидротерапия в виде лечебных душей, хвойных, кислородных и жемчужных ванн.
Показания к госпитализации. Больные хроническим дуоденитом в основном лечатся амбулаторно. Показаниями к стационарному лечению являются:
· выраженные симптомы обострения;
· наличие или угроза осложнений (кровотечение, хроническая дуоденальная непроходимость);
· наличие серьезной сопутствующей патологии желудка, поджелудочной железы, гепатобилиарной системы и т.п.;
· трудные случаи диагностики, необходимость в дифференциальной диагностике;
· подозрение на опухолевую природу заболевания;
· запущенные случаи заболевания, требующие коррекции основных физиологических параметров организма;
· проведение хирургического лечения по поводу декомпенсированного органического дуоденостаза.
Фармакотерапия
Лекарственная терапия хронического дуоденита проводится в зависимости от клинического варианта заболевания.
При наличии инфекции Н. pylori проводится эрадикационная терапия по схемам, регламентируемым международными Маастрихтскими соглашениями (Маастрихт-4, 2011) и рекомендациями Российской гастроэнтерологической ассоциации (2012).
Стандартная тройная терапия. В качестве схемы первой линии лечения принята тройная схема эрадикационной терапии:
Длительность терапии составляет 7 или 10-14 дней. Эффективность стандартной тройной терапии повышается при:
а) удвоении стандартной дозы ИПП;
б) увеличении продолжительности терапии с 7 до 10-14 дней;
г) добавлении к стандартной терапии пробиотика Saccharomyces boulardii (энтерол);
д) подробном инструктировании пациента и контроле за ним с целью обеспечения точного соблюдения назначенного режима приема лекарственных средств.
Квадротерапия с препаратом висмута:
Тройная схема с левофлоксацином:
Длительность терапии составляет 10 дней. Может быть назначена только гастроэнтерологом после неудачной эрадикации первой линии.
Последовательная терапия рекомендуется как альтернативный вариант лечения, назначение которого осуществляет гастроэнтеролог. В течение 5 дней пациент получает ИПП в стандартной дозе 2 раза в сутки с амоксициллином 1000 мг 2 раза сутки в течение 5 дней, затем в течение 5 дней: ИПП в стандартной дозе 2 раза в сутки с кларитромицином 500 мг 2 раза в сутки и метронидазолом (или тинидазолом) 500 мг 2 раза в сутки. В качестве варианта четырехкомпонентной схемы обсуждается возможность добавления к стандартной тройной терапии метронидазола (или тинидазола) 500 мг 2 раза в сутки.
При язвенно-подобном варианте основу терапии составляют антисекреторные препараты: ингибиторы протонной помпы (омепразол, пантопразол, лансопразол, рабепразол, эзомепразол) и Н2-гистаминоблокаторы (ранитидин, фамотидин).
Больные дуоденитом должны принимать ИПП обязательно 2 раза в день (утром и вечером), так как только в этом случае достигается примерно равное подавление желудочной секреции в дневные и ночные часы, что важно для ночной секреции, которая наиболее важна для возникновения ночных симптомов у больных язвенно-подобным вариантом дуоденита.
Н2-гистаминоблокаторы, как правило, используются в комплексном лечении: при «ночном кислотном прорыве» на фоне приема ИПП, а также при резистентности пациента к ИПП и в терапии «по требованию».
При лечении дуоденита антациды и альгинаты используются в качестве дополнительных средств в комплексном лечении. Кроме того, антациды можно использовать для эпизодического приёма «по требованию» при болевом синдроме, погрешностях в диете. В настоящее время наиболее часто используются комбинированные невсасывающиеся антациды, содержащие в определенных соотношениях соединения алюминия и магния (альмагель, маалокс), наиболее соответствующие требованиям к современным антацидным средствам.
Антациды нельзя назначать одновременно с де-нолом и сукральфатом из-за фармакологической несовместимости.
Прокинетики (регуляторы моторной функции ЖКТ). При дуодените антагонисты допаминовых рецепторов (домперидон и метоклопрамид) и итоприда гидрохлорид применяются для восстановления нарушенной гастродуоденальной моторики, преимущественно при гастритоподобном клиническом варианте дуоденита.
Двойной механизм действия (антагонизм с допаминовыми D2-рецепторами и дозозависимое ингибирование активности ацетилхолинэстеразы) делает препаратом выбора итоприда гидрохлорид (итомед, ганатон). Итоприда гидрохлорид (в дозе 50 мг 3 раза в день) оказывает специфическое действие на верхний отдел ЖКТ, ускоряет транзит по желудку и улучшает его опорожнение. Препарат оказывает также противорвотный эффект за счет взаимодействия с D2-рецепторами, расположенными в триггерной зоне.
Гастропротективные средства: препараты висмута (де-нол), сукральфат (вентер, алсукрал), мизопростол (сайтотек) применяются в комплексном лечении гастритоподобного и язвенно-подобного вариантов дуоденита.
При наличии дуоденогастрального рефлюкса, холецистоподобном варианте хронического дуоденита, вторичном дуодените, развившемся на фоне патологии гепатобилиарной системы, целесообразно использование в комплексном лечении препаратов урсодезоксихолевой кислоты (урсосан, урсофальк).
Коррекция сопутствующих хроническому дуодениту синдромов мальдигестии и мальабсорбции, функциональных расстройств билиарного тракта, внешнесекреторной недостаточности поджелудочной железы проводится по общим правилам.
СПИСОК ЛИТЕРАТУРЫ
СВЕДЕНИЯ ОБ АВТОРАХ:
Тарасова Лариса Владимировна
заведующая Республиканским гастроэнтерологическим центром БУ «Республиканская клиническая больница» Минздравсоцразвития Чувашии, доцент кафедры госпитальной терапии № 1 с курсом фтизиатрии ФГБОУ ВПО «Чувашский государственный университет им. И.Н. Ульянова», главный внештатный специалист-гастроэнтеролог Минздравсоцразвития Чувашии
Дубов Владимир Владимирович
доцент кафедры факультетской терапии ФГБОУ ВПО «Чувашский государственный университет им. И.Н. Ульянова», заместитель главного врача по терапии БУ «Городская клиническая больница № 1» Минздравсоцразвития Чувашии, внештатный специалист-эксперт по организации медицинской помощи населению г. Чебоксары и Новочебоксарск Минздравсоцразвития Чувашии
428015, Чувашская Республика, г. Чебоксары, Московский пр., д. 9
Тел.: +7(8352) 58-27-26, +7(8352) 44-49-76
E-mail: tlarisagast18@mail.ru, dvv428017@yandex.ru
INFORMATION ABOUT THE AUTHORS:
Tarasova Larisa Vladimirovna
Head of the Republican Gastroenterological Center of BI «the Republican Clinical Hospital» of the Healthcare and Social Development Ministry of the Chuvash Republic, Ph.D. of Medicine, associate professor at Hospital Therapy No.1 Chair with Phthisiology course of FSBEI HPE «the Chuvash State University named after I.N. Ulyanov», Chief gastroenterologist of the Healthcare and Social Development Ministry of the Chuvash Republic
Dubov Vladimir Vladimirovich
associate professor at Faculty Therapy Chair of FSBEI HPE «the Chuvash State University named after I.N. Ulyanov», Deputy Chief Doctor for therapy of BI «Municipal Clinical Hospital No. 1» of the Healthcare and Social Development Ministry of the Chuvash Republic, Chief expert of public healthcare organization in Cheboksary and Novocheboksarsk of the Healthcare and Social Development Ministry of the Chuvash Republic
Correspondence address:
Moskovskiy ave., 9, Cheboksary, Chuvash Republic, 428015
Tel.: +7(8352) 58-27-26, +7(8352) 44-49-76
E-mail: tlarisagast18@mail.ru, dvv428017@yandex.ru
L.V. TARASOVA,
V.V. DUBOV
MODERN APPROACHES IN DIAGNOSTICS AND TREATMENT OF CHRONIC DUODENITIS
The Republican Gastroenterological Center of BI «the Republican Clinical Hospital» of the
Healthcare and Social Development Ministry of the Chuvash Republic,
Municipal Clinical Hospital No. 1,
The Chuvash State University named after I.N. Ulyanov, Cheboksary
This article describes modern approaches of duodenitis diagnostics, the therapy of duodenitis with Helicobacter pylor.
Key words: Нelicobacter pylori, duodenitis, therapy.
