Цефологичный синдром что это такое
Нарушения равновесия и координации движений
Нарушение координации движения медицинским термином называется «атаксия». Это состояние является признаком процесса, который был спровоцирован проблемами функционирования и распределения нервных импульсов, направляемых из головного мозга.
Чтобы проводить результативное лечение, необходимо провести комплексную диагностику и устранить факторы, первоначально повлиявшие на процесс деятельности мозга человека. Самолечение в такой ситуации невозможно и недопустимо. Это обусловлено тем, что возможны серьезные последствия, такие как инвалидность или летальный исход.
Опорно-двигательный аппарат подвержен контролю нервной системы. Нейроны, располагающиеся в спинном и головному мозге, взаимосвязаны. Благодаря их слаженной работе, передается сигнал в главный орган человека. Оттуда исходит ответный импульс, провоцирующий действие.
При правильной работе нейронов из разных областей, сигнал получается четким и молниеносным. Если в какой-то части существуют проблемы, то импульс подается замедленно или отсутствует вовсе. Нарушения называются потерей координации движения.
Чаще всего заболевание возникает у пожилых людей, переступивших 60-летний порог, независимо от того, мужчина это или женщина. Причиной возникновения, в первую очередь, выступает старение организма и невозможность четко и в полной мере выполнять поставленные задачи. Болезнь может развиваться не только у взрослых, но и у детей.
Виды и типы
Выделяют статическое и динамическое нарушение. В первом случае проблемы с координацией возникают только при вертикальном расположении человека, когда больной стоит. Во второй ситуации дискоординация появляется при любом движении.
Диагностируются следующие типы атаксии:
Чтобы правильно диагностировать тип заболевания, сначала выявляются факторы его возникновения. На основании этих данных пациенту назначается терапия. Чтобы устранить проблему, нужно точно знать причины нарушения координации движения при ходьбе.
Причины возникновения заболевания
Проблема движения является опасной и серьезной для пациента с отклонениями. Находясь в таком состоянии, человек не имеет возможности скоординировать собственные действия.
На развитие заболевания влияет много факторов. Выделяют следующие причины:
Выявить болезнь не составляет труда, симптомы заметны невооруженным глазом. Но чтобы точно знать, какие они бывают, необходимо ознакомиться с клинической картиной.
Симптомы проявления
Люди с развивающейся болезнью плохо передвигаются, с неуверенностью, у них отсутствует равновесие, просматривается рассеянность, артикуляция нарушена. При попытке начертить в воздухе фигуру, например, круг, у больного получается зигзаг или ломаная линия.
Один из методов проверки на координацию является тест, где больного просят дотронуться до носа. В случае развития заболевания человек не может нормально выполнить поставленную задачу. Пациент попадает то в рот, то в глаз. По почерку также видны негативные изменения: буквы написаны неравномерно, наползают друг на друга, прыгают по строке. Эти признаки свидетельствуют о неврологических проблемах.
При нарушении координации проявляются следующие симптомы:
Независимо от того, какой присутствует симптом, следует срочно обратиться к врачу. Доктор оценивает состояние пациента и точно устанавливает диагноз, на основании которого назначается терапевтическое воздействие. Раннее выявление нарушений в координации движений приводит к уменьшению симптоматики и непродолжительной терапии.
Лечение атаксии
Чтобы точно выявить заболевание, которым страдает пациент, доктор записывает жалобы, проводит внешний осмотр и тестирование. Для точности постановки диагноза необходимо пройти определенное обследование:
В зависимости от жалоб пациента диагностика подвергается корректировке, расширяется спектр необходимых анализов. Доктор на основе полученных результатов рассказывает, как и почему нужно лечиться.
Чтобы лечить нарушение координации движения, применяется комплексный подход, в который входит медикаментозная терапия, а так же при исключении противопоказаний- реабилитация.. Для терапии используют следующие медикаменты:
Все лекарственные средства назначаются доктором для больного в индивидуальном порядке.
Разработан ряд упражнений, призванных восстановить равновесие, а так же с целью профилактики их возникновений:
Благодаря ежедневным занятиям все системы постепенно приводятся в норму. Терапия лекарствами дополнительно воздействует на внутренние органы и приводит в норму кровообращение. Это позволяет быстро лечить приобретенную болезнь.
Таким образом, нарушение координации движения – патологический процесс, происходящий из-за сбоев в работе нервной системы. Симптоматика заболевания очевидна, поэтому не стоит затягивать с лечением. Правильно и ежедневно выполняемые упражнения, а также прием рекомендуемых препаратов позволяют быстро восстановить состояние пациента.
Хроническая головная боль (цефалгия): симптомы и лечение
В статье будет описано, как проявляет себя хроническая головная боль, и признаком какого заболевания она может быть (их почти неограниченное количество, все болезни перечислить не получится — лишь несколько). Не обойдётся и стороной лечение.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Цефалгия, или головная боль — неприятность, которую каждый в жизни когда-либо испытывал. Связано это может быть и с получением травмы, и с перенапряжением, и с гипертонией. Но дело в том, что хроническая цефалгия (продолжающаяся в течение нескольких дней, к примеру) имеет место также быть. Об этом и поговорим.
Симптомы
Безусловно, проявлений хронической цефалгии неизмеренное количество, поскольку недугов, на которые могут указывать постоянные головные боли, также много. К примеру, доктор Шток В. Н. в 1987 г. предложил разделение на следующие виды цефалгии хронической разновидности:
Развитие медицины позволило выделить следующие признаки, на которые нужно обратить внимание в первую очередь, если человеком испытываются хронические головные боли:
Диагностика
Диагностика должна проводится специалистами для того чтобы выявить тот недуг, который мучает пациента. Для этого употребляются следующие методы:
Терапия
На сегодняшний день существует 2 способа терапии. Первый предполагает профилактику, второй — снятие симптомов внезапного приступа (как правило, применяется при лечении мигреней).
Превентивное лечение состоит в уменьшении частоты, продолжительности и тяжести болей. Сюда входят, в зависимости от патологии, такие виды терапии, как:
Важное уточнение: препараты не являются руководством к действию, поскольку в разных случаях используются те или иные медикаментозные средства. При венозной боли недопустимо применять антагонисты кальция, а при вазомоторной — венотоники. Это следует учитывать. Лечение назначает врач на основании диагноза.
С развитием ботулинотерапии была доказана эффективность ботулотоксина при хронической мигрени. В США уже проведены операции с инъекцией ботокса и удалением тройничного нерва, после чего мигрень у пациента исчезала.
Кроме того, применятся массаж, лечебная физкультура, психологические методы терапии. Психотерапия эффективна в случае, если у больного есть заболевание, сопутствующее болезни, а также, если нет реакции со стороны пациента на медикаментозное лечение.
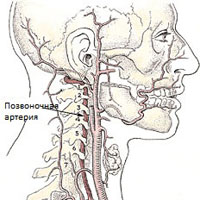
Синдром вертебральной артерии
Синдром вертебральной артерии
Учитывая, что причиной синдрома могут различные факторы, иногда возникают трудности с трактовкой такого диагноза, как синдром вертебральной артерии, так как этим синдромом можно обозначить самые различные состояния, например, такие как острые нарушения кровообращения. Но в клинической практике наибольше значение имеют дегенеративно-дистрофические изменения в шейном отделе позвоночника и аномальные явления со стороны атланта, которые приводят к нарушению кровотока в бассейне вертебральных артерий и появлению симптомов нарушения мозгового кровообращения.
Различают экстракраниальный и интракраниальный отделы позвоночной артерии.
Значительная часть экстракраниального отдела позвоночные артерии проходят через подвижный канал образованный отверстиями в поперечных отростках позвонков. Через этот канал проходит также симпатический нерв (нерв Франка). На уровне С1-С2 позвоночные артерии закрываются только мягкими тканями. Такая анатомическая особенность прохождения позвоночных артерий и мобильность шейного отдела значительно увеличивают риск развития компрессионного воздействия на сосуды со стороны окружающих тканей.
Возникающая компрессия со стороны окружающих тканей приводит к компрессии артерии вегетативных окончаний и констрикции сосудов вследствие рефлекторного спазма, что приводит к недостаточному кровоснабжению головного мозга.
Дегенеративные изменения в шейном отделе (остеохондроз, артроз фасеточных суставов, унковертебральный артроз, нестабильность двигательных сегментов, грыжи дисков, деформирующий спондилез, костные разрастания (остеофиты), мышечные рефлекторные синдромы (синдром нижней косой мышцы, синдром передней лестничной мышцы)- являются нередко причиной компрессии позвоночный артерий и развития синдрома вертебральной артерии. Чаще всего, компрессия возникает на уровне 5-6 позвонков, чуть реже на уровне 4-5 и 6-7 позвонков. Наиболее частой причиной развития синдрома позвоночной артерии является унковертебральный синдром. Близкое расположение этих сочленений к позвоночным артериям приводит к тому, что даже небольшие экзостозы в области унковертебральных сочленений приводят к механическому воздействию на позвоночные артерии. При значительных унковертебральных экзостозах возможно значительное сдавление просвета вертебральных артерий.
Достаточно значимую роль в развитии синдрома вертебральной артерии играют аномалии Кимберли, Пауэрса.
Симптомы
По клиническому течению различают две стадии синдрома вертебральной артерии функциональную и органическую.
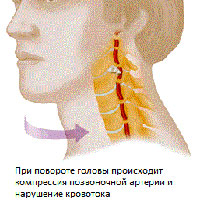
Для функциональной стадии синдрома вертебральной артерии характерна определенная группа симптомов: головные боли с некоторыми вегетативными нарушениями кохлеовестибулярные и зрительные нарушения. Головная боль может иметь различные формы, как острая пульсирующая, так и ноющая постоянная или резко усиливающаяся особенно при поворотах головы или длительных статической нагрузке. Головная боль может распространяться от затылка ко лбу. Нарушения в кохлеовестибулярной системе могут проявляться головокружением пароксизмального характера (неустойчивость покачивание) или системного головокружения. Кроме того, возможно некоторое снижение слуха. Нарушения зрительного плана могут проявляться потемнением в глазах, ощущением искр, песка в глазах.
По типу гемодинамических нарушений различают несколько вариантов синдрома позвоночной артерии (компрессионная, ирритативная, ангиоспатическая и смешанная формы).
Сужение сосуда при компрессионном варианте происходит вследствие механической компрессии на стенку артерии. При ирритативном типе синдром развивается вследствие рефлекторного спазмам сосуда из-за ирритации симпатических волокон. В клинике, чаще всего, встречаются комбинированные (компрессионно-ирритативные) варианты синдрома позвоночной артерии. При ангиоспастическом варианте синдрома также имеется рефлекторный механизм, но возникает от раздражения рецепторов в области двигательных сегментов шейного отдела позвоночника. При ангиоспастическим варианте преобладают вегето-сосудистые нарушения и симптоматика не так сильно обусловлена с поворотами головы.
Клинические типы синдрома
Заднешейный симпатический синдром (Барре – Льеу)
Задне-шейный синдром характеризуется головными болями с локализацией в шейно-затылочной области с иррадиацией в переднюю часть головы. Головная боль, как правило, постоянная нередко по утрам особенно после сна на неудобной подушке. Головная боль может при ходьбе, езде на автомобиле, при движениях в шее. Головная боль также может быть пульсирующей, прокалывающей с локализацией в шейно-затылочной области и с иррадиацией в теменную лобную и височную зоны. Головная боль может усиливаться при поворотах головы и сопровождается как вестибулярными, так и зрительными и вегетативными нарушениями.
Мигрень базилярная
Базилярная мигрень возникает не в результате компрессии вертебральной артерии, а вследствие стеноза вертебральной артерии, но клинически имеет много общего с другими формами синдрома позвоночной артерии. Как правило, мигренозный приступ начинается с резкой головной боли в области затылка, рвотой, иногда с потерей сознания. Возможны также зрительные нарушения, головокружение, дизартрия, атаксия.
Вестибуло – кохлеарный синдром
Нарушения со стороны слухового аппарата проявляются в виде шума в голове, снижения восприятия шепотной речи и фиксируются изменениями данных при аудиометрии. Шум в ушах имеет стойкий и продолжительный характер и тенденцию к изменению характера при движении головы. Кохлеарные нарушения ассоциированы с головокружениями (как системными, так и несистемными).
Офтальмический синдром
При офтальмическом синдроме на первом плане зрительные нарушения, такие как мерцательная скотома, снижение зрения фотопсия могут также быть симптомы конъюнктивита (слезотечение гиперемия конъюнктивы). Выпадение полей зрения может быть эпизодическим и в основном связаны с изменением положения головы.
Синдром вегетативных изменений
Как правило, вегетативные нарушения не проявляются изолированно, а сочетаются с одним из синдромов. Вегетативные симптомы, как правило, следующие: ощущение жара, чувство похолодания конечностей, потливость, изменения кожного дермографизма, нарушения сна.
Преходящие (транзиторные) ишемические атаки
Ишемические атаки могут иметь место при ишемической стадии синдрома вертебральной артерии. Наиболее частыми симптомами таких атак являются: преходящие моторные и чувствительные нарушения, нарушения зрения, гемианопсия, атаксия, приступы головокружения, тошнота, рвота, нарушение речи, глотания, двоение в глазах.
Синкопальный вертебральной синдром (Синдром Унтерхарншайта)
Эпизод синкопального вертебрального синдрома представляет собой острое нарушение кровообращения в области ретикулярной формации мозга. Этот эпизод характеризуется краткосрочным отключением сознания при резком повороте головы.
Эпизоды дроп-атаки
Эпизод дроп-атаки (падения) обусловлен нарушением кровообращения в каудальных отделах ствола мозга и мозжечка и клинически будет проявляться тетраплегией при запрокидывании головы. Восстановление двигательных функций достаточно быстро.
Диагностика
Диагностика синдрома вертебральной артерии представляет определенные сложности и Нередко происходит как гипердиагностика, так и гиподиагностика синдрома вертебральной артерии. Гипердиагностика синдрома часто обусловлена недостаточным обследованием пациентов особенно при наличии вестибуло-атактического и/или кохлеарного синдрома, когда врачу не удается диагностировать заболевания лабиринта.
Для установления диагноза синдрома позвоночной артерии необходимо наличие 3 критериев.
Лечение
Лечение синдрома вертебральной (позвоночной) артерии состоит из двух основных направлений: улучшение гемодинамики и лечение заболеваний приведших к компрессии позвоночных артерий.
Медикаментозное лечение
Противовоспалительная и противоотечная терапия направлена на уменьшение периваскулярного отека возникающего из-за механической компрессии. Препараты, регулирующие венозный отток (троксерутин, гинко-билоба, диосмин). НПВС (целебрекс, лорноксикам, целекоксиб)
Сосудистая терапия направлена на улучшение кровообращения головного мозга, так как нарушения гемодинамики имеют место у 100% пациентов с этим синдромом. Современные методы диагностики позволяют оценить эффективность лечения этими препаратами и динамику кровотока в сосудах головного мозга с помощью УЗИ исследования. Для сосудистой терапии применяются следующие препараты: производные пурина (трентал) производные барвинка (винкамин,винпоцетин) антагонисты кальция (нимодипин) альфа-адреноблокаторы (ницерголин) инстенон сермион.
Нейропротективная терапия
Одно из самых современных направлений медикаментозного лечения является применение препаратов для улучшения энергических процессов в головном мозге, что позволяет минимизировать повреждение нейронов вследствие эпизодических нарушений кровообращения. К нейропротекторам относятся: холинергические препараты (цитиколин, глиатилин), препараты улучшающие регенерацию (актовегин, церебролизин), нооотропы (пирацетам, мексидол), метаболическая терапия (милдронат, Тиотриазолин, Триметазидин)
Симптоматическая терапия включает использование таких препаратов, как миорелаксанты, антимигренозные препараты, антигистаминные и другие.
Лечение дегенеративных заболеваний включает в себя немедикаментозные методы лечения, такие как ЛФК, физиотерапия, массаж, иглотерапия, мануальная терапия.
В большинстве случаев применение комплексного лечения включающего как медикаментозное, так и немедикаментозное лечение, позволяет добиться снижения симптоматики и улучшить кровообращение головного мозга.
Хирургические методы лечения применяются в тех случаях, когда имеется выраженная компрессия артерий (грыжей диска, остеофитом) и только оперативная декомпрессия позволяет добиться клинического результата.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Сложности диагностики цефалгического синдрома у больных с хроническими расстройствами мозгового кровообращения в амбулаторных условиях

На основании анализа типичных клинических наблюдений в статье рассматриваются основные причины диагностики и дифференциальной диагностики головной боли, рассматриваются оптимальные пути выбора лечения у таких пациентов.
Резюме
Головная боль (ГБ) – одна из наиболее распространенных жалоб, которые предъявляет больной на амбулаторном приеме. Нередко возникновение ГБ связывают с сосудистым поражением головного мозга, повышением внутричерепного давления и другими причинами, тогда как у больного имеется одна из форм первичной ГБ. На основании анализа типичных клинических наблюдений в статье рассматриваются основные причины диагностики и дифференциальной диагностики ГБ, рассматриваются оптимальные пути выбора лечения у таких пациентов.
Жалоба на головную боль (ГБ) – одна из наиболее частых, которую пациент предъявляет на амбулаторном приеме [1, 2]. Учитывая, что в силу ряда преобразований в системе оказания медицинской помощи населению, подавляющее большинство пациентов с ГБ обращается на первичный прием к терапевту или врачу общей практики, очевидна необходимость информирования специалистов о тактике ведения такого рода пациентов.
В соответствии с современной классификацией (Международная классификация головной боли 3-го пересмотра), выделяют первичные и вторичные формы ГБ [1]. Первичные формы ГБ (мигрень, ГБ напряжения, кластерная ГБ и ряд других) представляют собой, по сути дела, самостоятельные заболевания (синдромы), что зафиксировано в Международной классификации болезней 10-го пересмотра.
Нередко ГБ является одним из симптомов неврологических и/или соматических заболеваний, что требует от врача своевременного проведения в должном объеме диагностических мероприятий и выбора адекватной лечебной тактики. ГБ может представлять собой одно из важных проявлений черепно-мозговой травмы, при этом болевой синдром может быть как локальным, обусловленным повреждением тканей головы (ссадины, ушибы, гематомы и пр.), так и диффузным, вследствие повышения внутричерепного давления, артериальной гипертензии и пр. [3]. В этой ситуации ГБ представляет собой, к сожалению, неотъемлемый компонент травматического поражения, она регрессирует по мере протекания процессов заживления и носит доброкачественный характер. Особого внимания требуют пациенты, у которых ГБ, появившаяся непосредственно после травмы, нарастает в последующем, сопровождается угнетением сознания, очаговым неврологическим дефицитом, вегетативными расстройствами (в первую очередь, тошнотой и рвотой, а также сочетанием брадикардии и артериальной гипертензии – феномен Кушинга вследствие повышения внутричерепного давления) [4]. Данная ситуация требует проведения нейровизуализации для исключения травматических поражений головного мозга, подоболочечных кровоизлияний, в ряде случаев – измерения внутричерепного давления и консультации травматолога (нейрохирурга).
Упорная, а тем более нарастающая ГБ, сопровождающаяся тошнотой и рвотой, возникшая на фоне воспалительного заболевания (в особенности органов головы – отиты, синуситы и др.) или вскоре после него, или сопровождающаяся повышением температуры тела, требует исключения воспалительного поражения мозговых оболочек – менингита. Следует подчеркнуть, что в силу ряда причин (особенности реактивности организма, проводимая терапия противомикробными и противовоспалительными препаратами) клиническая картина менингита может носить стертый характер, а менингеальные симптомы могут быть умеренно выраженными или отсутствовать вовсе. Головная боль у пациента с очагом инфекционного процесса в организме может быть обусловлена формированием локального гнойного процесса, например, абсцесса мозга. Проведение диагностической люмбальной пункции в данной ситуации позволит подтвердить или исключить воспалительный характер ГБ, определить характер возбудителя (микроскопическое исследование, бактериологические посевы, проведение ПЦР, иммунологические тесты), а также оценить уровень внутричерепного давления.
Стойкая ГБ может наблюдаться у пациентов с онкологическими заболеваниями [5, 6]. Локальная ГБ, соответствующая расположению внутричерепного новообразования, в настоящее время встречается нечасто, что в значительной степени обусловлено расширением диагностических возможностей и ранним выявлением новообразований. Чаще ГБ может быть обусловлена ликвородинамическими нарушениями с затруднениями оттока цереброспинальной жидкости, а также поражением оболочек головного мозга (канцероматоз). Установлению правильного диагноза могут способствовать проведение нейровизуаляционного исследования с контрастным усилением для обнаружения метастатического поражения внутричерепных структур, а также исследование цереброспинальной жидкости с целью определения уровня белка и атипичных клеток.
Стойкая ГБ может явиться проявлением синдрома внутричерепной гипертензии, обусловленной как идиопатическим процессом, так и перенесенным воспалительным или травматическим поражением головного мозга и его оболочек [7]. В клинической картине характерно наличие когнитивных нарушений, расстройств ходьбы и тазовых нарушений (синдром Хакима-Адамса) [8]. Диагностическая тактика в данной ситуации включает проведение рентгеновской компьютерной томографии головного мозга с целью исключения объемного поражения и дислокации мозга с последующим проведением диагностической люмбальной пункции и тап-теста (выпускание 20-30 мл цереброспинальной жидкости, после которой наблюдается улучшение состояния больного). Необходимо подчеркнуть, что зачастую имеется гипердиагностика синдрома внутричерепной гипертензии у пациента с ГБ. В значительной степени это обусловлено неверной оценкой роли перенесенных заболеваний, в частности, черепно-мозговой травмы в происхождении ГБ, а также неверной интерпретацией результатов инструментального обследования (РЭГ, ЭЭГ, ЭХО-энцефалоскопия, рентгенография черепа), не позволяющего объективно оценить уровень внутричерепного давления.
ГБ является частым проявлением острого нарушения мозгового кровообращения. Чаще ГБ возникает при внутричерепном кровоизлиянии, в особенности – обширном субарахноидальном [9]. Следует, однако, иметь в виду, что классический феномен остро, мгновенно развивающейся ГБ (так называемая «кинжальная ГБ») встречается относительно нечасто. Боль может иметь умеренную интенсивность, что требует детального обследования пациента и применение инструментальных методов диагностики для верификации кровоизлияния. Намного реже ГБ сопровождает острую церебральную ишемию [10]. Ее наличие может быть обусловлено повышением артериального давления, венозным полнокровием мозговых оболочек. Особого внимания требуют пациенты с остро или подостро возникшей односторонней ГБ, распространяющейся на область шеи, что может оказаться признаком диссекции магистральной артерии головы. Частым источником диагностических ошибок является ГБ у больного с дисциркуляторной энцефалопатией (синоним: хроническая ишемия головного мозга). Учитывая, что паренхима мозга лишена болевых рецепторов (наибольшее их количество в полости черепа находится на мозговых оболочках), ни острая, ни хроническая ишемия мозга не в состоянии вызвать ГБ. Ее наличие у пациентов с хронической цереброваскулярной патологией, в первую очередь, обусловлено аффективными (тревожными, депрессивными) расстройствами или сопутствующими заболеваниями. Следует также принимать во внимание, что нередко у одного больного наблюдаются различные по своим клиническим проявлением и патогенезу синдромы ГБ, что необходимо учитывать при проведении диагностических мероприятий и при выборе лечебной тактики.
Приведенные ниже клинические наблюдения иллюстрируют диагностические сложности, возникающие при ведении пациента с ГБ, и возможности подходов к лечению таких больных.
.jpg)
Работала преподавателем в школе, с 55 лет не работает (пенсионер). Проживает с супругом, физических нагрузок практически нет. Родители умерли в молодом возрасте от сердечно-сосудистых заболеваний. С 45 лет – артериальная гипертензия с максимальными цифрами АД 160/100 мм рт ст., адекватный контроль АД (130/90 мм рт ст.) обеспечивает регулярным приемом ингибиторов АПФ и диуретиков. Перенесла холецистэктомию (желчно-каменная болезнь) и флебэктомию вен голеней (варикозная болезнь). Нерегулярно наблюдается у кардиолога и терапевта по поводу артериальной гипертензии. Неоднократно получала курсовое лечение витаминами, ноотропами, антиоксидантами по поводу дисциркуляторной энцефалопатии, хронической ишемии головного мозга, шейного остеохондроза, умеренных когнитивных нарушений с незначительным кратковременным эффектом. Постоянно принимает периндоприл и индапамид.
При осмотре – повышенного питания (ИМТ (индекс массы тела) — 32), правильного телосложения. Настроение сниженное, считает себя тяжело больной («с детства плохие сосуды», «скоро хватит инсульт»), утверждает, что лечение не имеет смысла и бесперспективно. Речь правильная, фразовая, на вопросы отвечает обстоятельно, подробно. Легко вспоминает недавние и отдаленные события, нарушений памяти нет. Менингеального синдрома нет. Никакого очагового неврологического дефицита нет. Умеренная болезненность при движениях головой в шейном отделе позвоночника; умеренная болезненность и напряжение мускулатуры шеи с обеих сторон и перикраниальной мускулатуры при пальпации.
По результатам ЭКГ и эхокардиографии – умеренные признаки гипертрофии левого желудочка миокарда, признаков очаговых изменений миокарда нет. В крови – гиперхолестеринемия, в остальном – без признаков патологии. При ультразвуковом исследовании экстра- и интракраниальных артерий головы гемодинамически значимых препятствий кровотоку нет. Атеросклеротические бляшки, суживающие просвет сосуда до 20%, в устье правой внутренней сонной артерии; утолщение комплекса «интима-медиа» до 1,1 мм. По результатам МРТ головного мозга очаговых структурных изменений нет, единичные очаги глиоза в глубинном белом веществе обоих полушарий. При нейропсихологическом обследовании (Краткая шкала оценки психических функций — КШОПС, Батарея тестов лобной дисфункции, Тест рисования часов) значимых нарушений когнитивных функций не выявлено. При тестировании по опросникам Бека и Гамильтона – признаки субсиндромального тревожно-депрессивного расстройства.
По результатам клинико-инструментального обследования установлен диагноз: Артериальная гипертензия 2ой степени, средний риск. Нестенозирующий атеросклероз магистральных артерий головы. Эпизодическая головная боль напряжения. С больной проведена разъяснительная беседа о необходимости рациональной низкокалорийной диеты с ограничением поваренной соли, контроле массы тела, обеспечения регулярных физических нагрузок. С целью купирования эпизодов ГБ напряжения (ГБН) рекомендован прием ибупрофена пролонгированного действия (Бруфен СР) 800 мг по 2 таблетки в сутки по потребности (у больной исключен риск кровотечения, отсутствуют проблемы с ЖКТ в анамнезе). Больная была информирована о том, что прием препарата показан только для устранения имеющейся боли, но не для ее профилактики. С целью коррекции имеющихся аффективных нарушений назначен пароксетин (Адепресс) по 20 мг в сутки на 3 месяца (старт терапии с дозы 10 мг).
При контрольном осмотре через 2 месяца больная отмечает улучшение в виде снижения частоты эпизодов ГБН до 3-4 в месяц, улучшение настроения, облегчения засыпания. Пациентка выполняет рекомендации по организации здорового образа жизни, похудела на 4 кг, продолжает занятия лечебной гимнастикой, высказывает удовлетворенность проводимым лечением, готова и дальше продолжать его, контролировать уровень АД, массу тела, заниматься лечебной гимнастикой.
На сегодняшний день ибупрофен представляет собой один из наиболее безопасных и эффективных препаратов, применяющихся для лечения пациентов со скелетно-мышечными болевыми синдромами различной локализации, в том числе, при боли в спине [15]. Препарат зарекомендовал себя как один из препаратов, наиболее широко назначаемых для купирования болевого синдрома у пациентов с остеоартритом и другими заболеваниями суставов. Особенностью его применения является широкий терапевтический диапазон, при этом следует отметить удобство применения в амбулаторной практике пролонгированной лекарственной формой препарата — Бруфен СР. Особенностью лекарственной формы Бруфен СР является то, что препарат в таблетке размещен в гелевой матрице. Данная технология является инновационной (СР расшифровывается как смарт-релиз – «умное высвобождение»). При контакте с жидкой средой содержимого желудка на поверхности таблетки образуется гель, из которого, по мере продвижения таблетки по кишечнику, постепенно высвобождается ибупрофен. Высвобождение происходит как в тонком, так и толстом кишечнике на протяжении достаточно длительного периода времени, что обеспечивает стабильную концентрацию препарата в крови. В двух таблетках содержится 1600 мг ибупрофена, что соответствует суточной дозе препарата.
Существуют общие принципы медикаментозного лечения пациента с хронической или частой ГБН. Соблюдение этих принципов способно обеспечить не только достаточную эффективность лечения, но и существенным образом снизить риск развития побочных эффектов [11]. Принципиально важным является начало лечения с минимальных суточных дозировок препарата. Например, лечение Адепрессом рекомендуется начинать с суточной дозы 10 мг. Суточная дозировка препарата увеличивается постепенно, что позволяет существенно снизить риск развития нежелательных побочных эффектов, возникающих при потреблении избыточной дозы препарата, назначаемого с целью коррекции тревожно-депрессивного синдрома.
Следует принимать во внимание, что наступление положительного эффекта при назначении антидепрессантов или противоэпилептических препаратов возможно через 4-6 недель лечения, при этом терапевтический эффект может достигать своего максимума через 2-3 месяца терапии [13]. Уменьшение или полное купирование болевого синдрома не должно являться основанием для одномоментного прекращения лечения. Уменьшение суточной дозы препарата должно проходить постепенно на протяжении достаточно длительного времени.
Важным способом повышения эффективности лечения и снижения риска развития побочных эффектов является вовлечение самого больного в лечебный процесс [14]. Пациент должен вести так называемый «дневник головной боли», позволяющий объективно оценить выраженность и направленность результатов проводимого лечения. Кроме того, ведение дневника само по себе является лечебным мероприятием, способным создать у больного уверенность в возможности контроля течения своего заболевания.
.jpg)
Артериальная гипертензия около 20 лет, антигипертензивные препараты принимает нерегулярно, неоднократно переносила «гипертонические кризы» (со слов больной). Систематически лекарственных препаратов не принимает
При осмотре – правильного телосложения, нормального питания. Негрубая пастозность голеней. В ясном сознании, полностью ориентирована в месте и времени, подробно рассказывает о себе, на поставленные вопросы дает развернутые ответы, часто называет неправильные даты, однако после наводящих вопросов находит свои ошибки и исправляется. В неврологическом статусе – четкого очагового неврологического дефицита нет. Ослаблены конвергенция и аккомодация. Сухожильные и периостальные рефлексы симметрично оживлены, выраженные рефлексы орального автоматизма. Мышечный тонус в конечностях несколько повышен по пластическому типу.
При нейропсихологическом тестировании выявлены умеренные когнитивные нарушения преимущественно по подкорковому типу (значения по КШОПС – 22 балла). При оценке состояния по опросникам Бека и Гамильтона признаков депрессивного и тревожного расстройств не выявлено. По результатам ультразвукового исследования экстра- и интракраниальных артерий головы выявлены признаки сужения в устье лево внутренней сонной артерии до 40%, признаки нестенозирующего атеросклероза: толщина комплекса «интима-медиа» — 11 мм. В крови обнаружены гиперхолестеринемия и повышение концентрации липопротеидов низкой плотности. По данным МРТ головного мозга – множественные кисты в белом веществе больших полушарий и мозжечке диаметром до 10 мм, расширение периваскулярных пространств, лейкоареоз (2 ст по Fazekas). Результаты клинико-инструментального обследования позволили диагностировать наличие у больной дисциркуляторной энцефалопатии (синоним: хроническая ишемия головного мозга) с синдромом умеренных когнитивных нарушений, эпизодической головной боли напряжения.
Больная была направлена к кардиологу для коррекции антигипертензивной терапии. С целью коррекции когнитивных функций больной был рекомендован прием холина альфосцерата (Церепро 400 мг 3 раза в сутки на протяжении 6 месяцев). При головной боли, не связанной с повышением АД, рекомендован прием ибупрофена пролонгированной формы (Бруфен СР 800 мг по 2 таблетки в сутки). При осмотре через полгода больная отмечает стабилизацию уровня АД на цифрах 135-140/80 мм рт. ст., практически полное отсутствие ГБ, обусловленных повышением АД. При нейропсихологическом обследовании нарастания когнитивного дефицита не выявлено, при том что сама больная и ее близкие отмечают, что она стала более активной, инициативной, улучшились память и внимание. Учитывая положительный эффект от лечения и его хорошую переносимость, рекомендовано продолжить начатую терапию.
Таким образом, у больной на протяжении ряда лет формировалась дисциркуляторная энцефалопатия, подтвержденная результатами МРТ головного мозга, клинического и нейропсихологического обследования. К сожалению, данное клиническое наблюдение подтверждает полученные ранее сведения о низкой приверженности больных с цереброваскулярными заболеваниями к лечению [16]. С целью предупреждения прогрессирования сосудистого процесса была назначена комбинированная терапия, способная оказывать воздействие на основные имеющиеся у больной факторы сердечно-сосудистого риска [17]. Учитывая наличие умеренных когнитивных нарушений, с целью замедления патологического процесса больной был назначен Церепро на длительный срок. Данный препарат хорошо зарекомендовал себя для лечения пациентов с додементными когнитивными нарушениями на фоне расстройств мозгового кровообращения [18]. Было показано, что его применение сопровождается более быстрым и полным регрессом двигательных нарушений, улучшением состояния когнитивных функций [19, 20]. Даже проведенный относительно короткий курс лечения Церепро (6 месяцев) позволил добиться стабилизации состояния больной, что дает основания для ожидания эффекта от дальнейшей терапии.
Для выбора противоболевой терапии у данной пациентки также был выбран Бруфен СР, что было обусловлено, во-первых, удобством дозирования (однократно в сутки), а также тем фактом, что препарат обладает достаточным противоболевым потенциалом, что позволяет применять его у пациентов с различными болевыми синдромами, в том числе, и с ГБН [21]. Во-вторых, ибупрофен характеризуется незначительным риском развития кардиоваскулярных осложнений, что выгодно отличает его от целого ряда представителей нестероидных противовоспалительных препаратов [22].
.jpg)
Нерегулярно наблюдается неврологами по поводу хронической ишемии головного мозга, «вертебрально-базилярной недостаточности с цефалическим синдромом», при приступе принимает комбинированные анальгетики с незначительным эффектом. Неоднократно получала курсовое лечение с внутривенным введением антиоксидантов, ноотропов, сосудорасширяющих средств, витаминов без существенного эффекта.
При осмотре – астенического телосложения, дефицит массы тела (ИМТ — 17,2). Настроение ровное. Неврологического дефицита нет. При проведении проб с ортостазом, тестов Ашнера-Даньини, Вальсальвы – признаки вегетативной дисфункции. По результатам инструментального обследования (ЭКХ, эхокардиография, ультразвуковая допплерография магистральных артерий головы, МРТ головного мозга и шейного отдела позвоночника), которое было проведено больной самостоятельно, признаков патологии не выявлено. На основании клинико-инструментального обследования у больной диагностирована мигрень с аурой, синдром вегетативной дисфункции, астенический синдром. Учитывая наличие редких приступов мигрени, решено воздержаться от проведения профилактического лечения. Принимая во внимание, что прием обезболивающих препаратов не оказывает существенного облегчения при приступе мигрени, для купирования приступов был назначен суматриптан (Амигренин) по 50 мг в самом начале приступа мигрени. Больной было рекомендовано ведение дневника ГБ, включая оценку эффективности лечения. Кроме того, принимая во внимание наличие проявлений астенического синдрома и вегетативных расстройств, были рекомендованы мероприятия по обеспечению достаточного уровня регулярных физических нагрузок, соблюдению режима труда и отдыха, питания, а также препарат идебенон (Нейромет) по 45 мг 3 раза в сутки на протяжении 2 месяцев.
Суматриптан на сегодняшний день является одним из наиболее часто назначаемых представителей группы селективных агонистов 5НТ1D-серотониновых рецепторов (триптаны), расположенных преимущественно в кровеносных сосудах головного мозга. Стимуляция 5НТ1D-серотониновых рецепторов приводит к сужению просвета сосудов, при том, что препарат не влияет на другие подтипы 5НТ-серотониновых рецепторов (5НТ2-5НТ7) [22]. Убедительно продемонстрирована эффективность препарата для купирования приступа мигрени, причем доказательства были получены в результате рандомизированных клинических исследований и проведенного на их основе метаанализа [23, 24]. Отечественные исследования также подтвердили высокую эффективность суматриптана при лечении пациентов с мигренью, стабильность противоболевого эффекта, а также хорошую переносимость лечения [25, 26]. Назначение препарата с соблюдением показаний и противопоказаний к его применению способно обеспечить эффективность и безопасность купирования приступа ГБ при мигрени.
Идебенон — синтетический аналог коэнзима Q10 принимает участие в многочисленных метаболических процессах как в ткани головного мозга, так и в других органах. Результаты целого ряда исследования показали возможность и эффективность применения препарата при широком спектре заболеваний головного мозга, включая когнитивные нарушения различной степени выраженности, болезнь Паркинсона и некоторые другие нейродегенаративные заболевания [27, 28]. Получены сведения об эффективности препарата при лечении пациентов с астеническими и вегетативными расстройствами, что делает обоснованным его применение у наблюдавшейся нами больной.
При контрольном осмотре через 4 месяца пациентка отметила, что применение Амигренина оказалось успешным – приступы не стали реже, однако купируются эффективно, продолжительность их уменьшилась, как и уменьшилась тяжесть самого приступа ГБ. Противоболевым эффектом препарата пациента осталась удовлетворена и готова продолжать использовать препарат и в последующем. На фоне приема препарата Нейромет и начала систематических физических упражнений отмечает улучшение состояния в виде лучшей переносимости физических нагрузок, расширения двигательной активности (переносит удовлетворительно). С больной проведена повторная беседа о доброкачественном характере ее заболевания, об отсутствии необходимости проведения бесцельных обследований и продолжении начатого лечения, что вызвало у пациентки полное согласие.
Таким образом, представленные клинические наблюдения иллюстрируют особенности диагностики и дифференциальной диагностики различных форм ГБ. Обращает на себя внимание, что все три пациентки ранее получали лечение по поводу хронических расстройств мозгового кровообращения, что в значительной степени было обусловлено неверной трактовкой предъявляемых жалоб. Проведенное клинико-инструментальное обследование и анализ полученных результатов позволили установить верный диагноз, избрать адекватную состоянию пациентов терапевтическую тактику и добиться терапевтического успеха, повысив приверженность пациентов к проводимому лечению.
Список литературы
VERBFN190537 от 21.06.2019
1 ФГБОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Москва, Россия; 2 Медицинский институт ФГБОУ ВО «Чеченский государственный университет», Грозный, Россия