Церебральный инсульт что это такое
Что такое ишемический инсульт (инфаркт мозга)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кричевцов В. Л., кинезиолога со стажем в 31 год.
Определение болезни. Причины заболевания
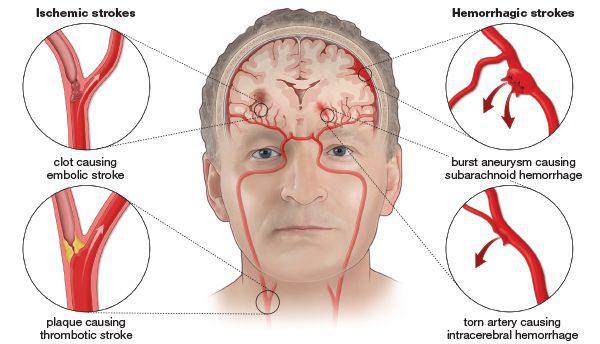
Инсульт — это собирательный термин, обозначающий несколько типов нарушения мозгового кровообращения: ишемический инсульт (он же инфаркт мозга), геморрагический инсульт (кровоизлияние в мозг), венозный инфаркт, субарахноидальное кровоизлияние (кровотечение в пространство между внутренним и средним слоем тканей, покрывающих головной мозг).
Первая помощь при инсульте
Помощь человеку с подозрением на инсульт необходимо оказать как можно скорее.
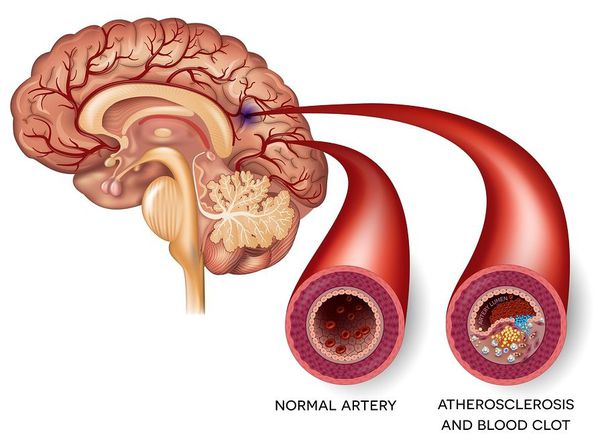
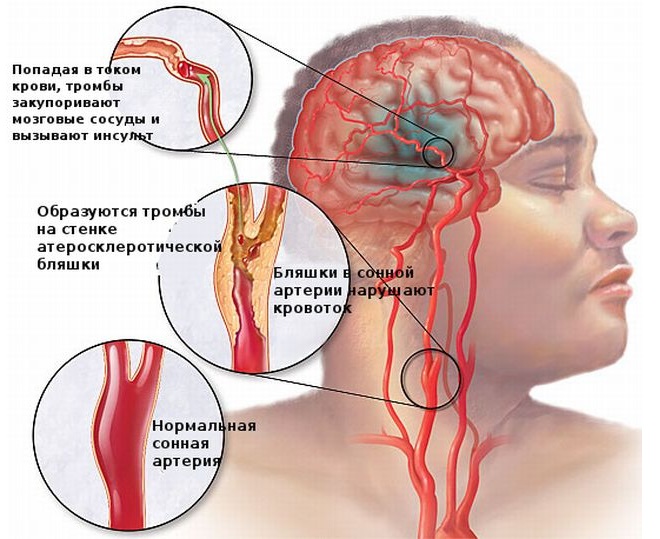
Ишемический инсульт — это отмирание участка ткани головного мозга в результате недостаточного снабжения головного мозга кровью и кислородом вследствие закупорки артерии.
Поражения сосудов головного мозга принято делить на две группы:
Далее в этой статье будет рассмотрена первая группа — ишемические инсульты.
Атеротромботический ишемический инсульт — этот инсульт возникает вследствии закупорки сосуда головного мозга тромбом.
Тромбоэмболический ишемический инсульт — развивается в случае закупорки сосуда тромбом из периферического источника. Тромб чаще образуется в сердце.
Причины инсульта
Причины возникновения ишемического инсульта:
Причины инсульта в молодом возрасте: диссекции артерий, коагулопатии на фоне, например, антифосфолипидного синдрома или приёма оральных контрацептивов, церебральные артерииты на фоне системных ревматических заболеваний или инфекционных процессов, тромбоэмболы от вегетаций на клапанах сердца у наркоманов с эндокардитом.
Симптомы ишемического инсульта
Инсульт всегда внезапен и скоротечен, к нему нельзя быть готовым. Очаговые (нарушения движения, чувствительности, речи, координации, зрения) и общемозговые (нарушение сознания, тошнота, рвота, головная боль), неврологические симптомы ишемического инсульта возникают неожиданно и мгновенно, длятся более суток, могут стать причиной смерти.
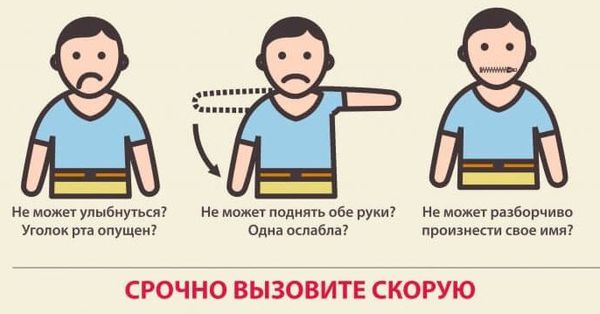
Как распознать инсульт у человека
Первые признаки инсульта:
При появлении любого из перечисленных признаков следует вызвать скорую помощь. С момента появления первых симптомов инсульта до введения препаратов должно пройти не более 4,5 часов, поэтому важна быстрая госпитализация.
Изменения глаз:
Также при инсульте могут наблюдаться и другие симптомы:
В тяжёлых случаях врачи отмечают такие признаки инсульта, как кратковременная потеря памяти и коматозное состояние.
По глубине неврологического дефекта и времени регрессирования неврологической симптоматики выделяют:
Клиническая картина инсульта зависит от пострадавшего сосуда и уровня развившейся закупорки.
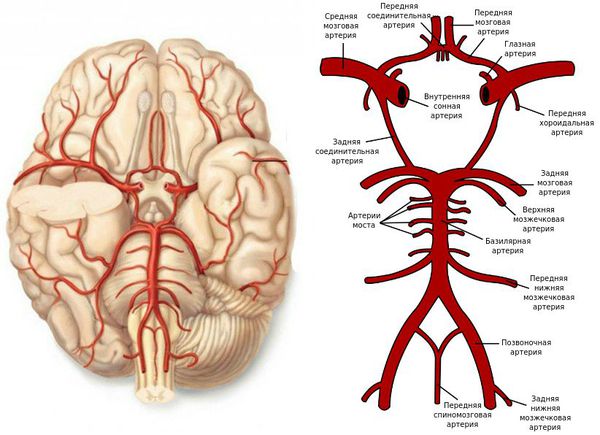
Поражение средней мозговой артерии (СМА)
Непроходимость СМА по причине эмболии или стеноза нарушает движение крови во всём регионе данной артерии и выражается:
Если непроходимы нижние ветви СМА, то развивается нарушение восприятия речи (афазия Вернике) с нарушением движений руки и мимических мышц нижней трети лица контрлатерально от поражённого полушария головного мозга.
Поражение передней мозговой артерии (ПМА)
Эмболия ПМА вызывает:
Иногда обе ПМА отходят от единого ствола, и если происходит его закупорка, то развиваются тяжёлые неврологические расстройства.
Бывают клинические случаи, когда непроходимость ПМА не проявляется неврологической симптоматикой, так как есть анастомоз (соединения артерий внутри черепа между собой и соединение внутренних и наружных артерий).
Поражение сонной артерии (СА)
Стенозирование СА и разрушение атеросклеротических бляшек становится причиной эмболов.
Иногда окклюзия СА не вызывает неврологическую симптоматику по причине компенсированного коллатерального кровообращения.
Если же очаговые неврологические нарушения возникли, то они являются следствием падения кровотока в бассейне СМА или её части.
Выраженный стеноз ВСА и дефицит коллатерального кровообращения поражают конечные отделы СМА, ПМ, а иногда и ЗМА.
Поражение задней мозговой артерии (ЗМА)
Причиной закупорки ЗМА может быть как эмболия, так и тромбоз. Чаще возникают неврологические симптомы:
Поражение артерий вертебро-базилярного бассейна (ВББ)
Причиной ухудшения кровотока в ВББ становится атеросклероз, тромбоз или эмболия.
Окклюзия ветвей основной (базилярной) артерии (БА) вызывает дисфункцию моста ствола мозга и мозжечка с одной стороны.
На стороне инсульта развивается атаксия, слабость мимических мышц лица, мышц глаза, нистагм (неконтролируемые колебательные движения глаз), головокружение, гиперкинез мягкого нёба, ощущение движения предметов в пространстве, а противоположно — слабость конечностей и гипестезия. При полушарном инсульте на своей стороне — парез взора, с противоположной — слабость конечностей, на стороне очага — слабость мимических мышц лица, мышц глаза, нистагм, головокружение, тошнота, рвота, потеря слуха или шум в ушах, гиперкинез мягкого нёба и ощущение движения предметов в пространстве.
Стенозирование и закупорка позвоночных артерий(ПА), проходящих в черепе, даёт неврологическую очаговую симптоматику, свойственную клинике дисфункции продолговатого мозга, в виде головокружения, дисфагии (расстройства глотания), сиплости голоса, симптома Горнера и падением чувствительности на своей стороне, а с противоположной стороны нарушена болевая и температурная чувствительность. Похожая симптоматика возникает и при поражении задненижней мозжечковой артерии (ЗМА).
Инфаркт мозжечка (ИМ)
Инфаркт мозжечка проявляется нистагмом ( неконтролируемыми колебательными движениями глаз ), нарушением координации движений, головокружением, тошнотой, рвотой.
Лакунарные инфаркты (ЛИ)
ЛИ в большинстве случаев возникают у людей, страдающих сахарным диабетом и гипертонической болезнью, по причине липогиалинозного поражения с закупоркой лентикулостриарных артерий головного мозга.
Закупорка таковых сосудов ведёт к формированию небольших глубинно расположенных ЛИ с последующим образованием кисты на этом месте.
Эмболия или атеросклеротическая бляшка может также перекрыть сосуд. Течение ЛИ может быть бессимптомным или проявляться собственным симптомокомплексом.
Инсульт спинного мозга
Состояние, при котором нарушается кровообращение спинного мозга, называют инсультом спинного мозга. Это заболевание редкое, также имеет геморрагическую и ишемическую разновидности. Предвестники инсульта:
Признаки комы
В некоторых случаях после болезни развивается кома, её симптомы:
Инсульт может привести к непоправимым последствиям, свидетельствовать о которых будут:
Патогенез ишемического инсульта
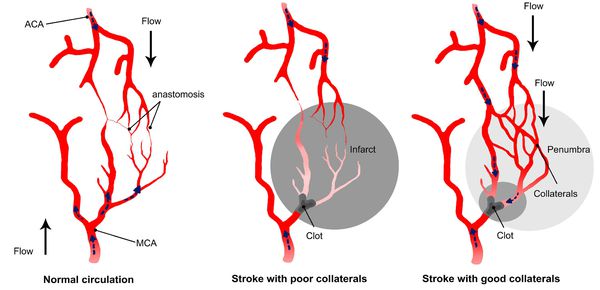
Главным фактором, определяющим последствия окклюзирующего процесса питающих мозг артерий, является не величина выключенной артерии и даже не её роль в кровоснабжении мозга, а состояние коллатерального кровообращения.
При хорошем его состоянии полная закупорка даже нескольких сосудов может протекать почти бессимптомно, а при плохом стеноз сосуда вызывает выраженные симптомы. [11]
Последовательность изменений ткани мозга после инсульта принято некоторыми авторами рассматривать как «ишемический каскад», который заключается в:
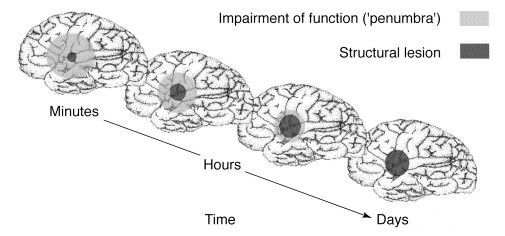
При локальной ишемии мозга происходит формирование зоны вокруг участка с необратимыми изменениями — «ишемической полутени» (пенумбра). Кровоснабжение в ней ниже уровня, который необходимим для нормального функционирования, но выше, чем критический порог необратимых изменений. Морфологические изменения в области пенумбры не наблюдаются. Гибель клеток приводит к расширению зоны инфаркта. Однако эти клетки на протяжении определённого времени способны сохранять свою жизнеспособность. Окончательно зона инфаркта формируется спустя 48-56 часов.
Классификация и стадии развития ишемического инсульта
Согласно МКБ-10 выделяют следующие виды ишемического инсульта (по причине):
По локализации инсульта выделяют:
По стороне поражения:
По характеру поражения:
Осложнения ишемического инсульта
Возникающие осложнения при инсульте определены тяжёлым состоянием больного и ограниченной его возможностью к самостоятельному обслуживанию и передвижению.
Возможные осложнениями ишемического инсульта:
Также необходимо следить за мочеиспусканием, вовремя катетеризировать мочевой пузырь. В случае запора назначают клизму.
При стабилизации общего состояния проводят пассивную гимнастику, общий массаж мышц. По мере стабилизации переходят к обучению больных сидению, самостоятельному стоянию, ходьбе и навыкам самообслуживания.
Диагностика ишемического инсульта
Анамнез и клиническая картина дают достаточно данных для постановки диагноза, но для дифференциального диагноза необходимы дополнительные исследования, так как правильно выставленный диагноз в случае инсульта — залог своевременной и квалифицированной помощи.
Важно на ранней стадии заболевания отличить ишемический инсульт от кровоизлияния, а также от кровоизлияния в область ишемического инсульта. Для достижения этих целей проводят компьютерную томографию (КТ).
Высокочувствительным методом диагностики ишемического инсульта в начале заболевания является магнитно-резонансная томография (МРТ), но, по сравнению с КТ, она менее чувствительна к острым состояниям, особенно если есть кровоизлияние. С помощью МРТ можно увидеть артерии головного мозга, не используя контраст, что значительно безопасней, чем контрастная ангиография.
КТ в остром периоде (до суток) ишемического инсульта менее чувствительна, так как с её помощью в этом периоде невозможно оценить ишемический инсульт, его часто просто не видно. КТ при поступлении пациента в стационар проводят с целью исключения геморрагического инсульта и проведения тромболитической терапии. А вот с помощью МРТ можно распознать как ишемический, так и геморрагический инсульты на любых сроках.
Спинномозговая пункция может дать диагностическую информацию, если нет аппаратов МРТ или КТ. Субарахноидальные кровоизлияния и внутримозговые кровоизлияния могут дать кровь в спинномозговой жидкости (СМЖ). Однако она не всегда попадает в СМЖ. Например, при небольших паренхиматозных или геморрагических кровоизлияниях кровь появится в СМЖ через двое-трое суток. Иногда при спинномозговой пункции в ликвор попадает сопутствующая кровь, поэтому при сомнении следует набрать ликвор в несколько пробирок. При лабораторном анализе выявится уменьшение эритроцитов в каждой последующей пробирке.
При планировании операции используют церебральную ангиографию. Это надёжный и хорошо апробированный метод, особенно если используется доступ через плечевую или бедренную артерии.
Позитронно-эмиссионная томография позволяет увидеть инсульт до КТ по мозговому метаболизму, но метод малодоступен.
Чреспищеводная ЭхоКГ (исследование сосудов и сердца посредством ввода специального датчика в пищевод) обнаруживает источник эмболии в крупном сосуде: изъязвленную бляшку, пристеночный тромб.
Мерцательная аритмия с пароксизмами может спровоцировать эмболию, но не проявляться клинически — выявляется холтеровским мониторингом ЭКГ.
Лечение ишемического инсульта
Общие мероприятия
При лечении ишемического инсульта принято не снижать артериальное давление быстро, если оно высокое, особенно в первые дни заболевания. Низкое артериальное давление следует повысить — этим занимаются врачи, не давайте самостоятельно пациенту никаких лекарств.
Несдерживаемая сильная рвота — частая проблема в периоде сразу после инсульта, особенно при поражении в бассейне основной артерии. Это создаёт проблемы в питании больного. Если рвота не прекращается, или есть дисфагия, то ставят зонд для питания. Нехватку электролитов восполняют инфузионной терапией. Следует внимательно отслеживать проходимость дыхательных путей.
Тромболитическая терапия
Тромболитическая терапия — это единственная терапия ишемического инсульта в о стром периоде, эффективность которой доказана в крупных исследованиях.
С момента появления первых симптомов инсульта до введения тромболитика должно пройти не более 4,5 часов, поэтому важна быстрая госпитализация.
Окклюзия сосудов происходит в артериальном или венозном русле. Тромботические лекарства растворяют тромб, но препарат необходимо доставить в зону тромбоза.
Тромболитические средства впервые появились в 40-х годах XX века. Активная разработка лекарств этой группы привела к тому, что в настоящее время выделяют пять поколений тромболитиков:
В фазе восстановления, когда состояние больного практически всегда в той или иной степени улучшается, важное значение имеет логопедическая помощь, а также трудотерапия и ЛФК.
Инфузионная терапия
Антикоагулянты
Лечение антикоагулянтами может быть начато только после исключения внутримозгового кровотечения.
Прямые коагулянты: гепарин и его производные, прямые ингибиторы тромбина, а также селективные ингибиторы фактора Х (Фактор Стюарта — Прауэра — одного из факторов свёртывания крови).
Непрямые антикоагулянты:
Антиагреганты
Антиагреганты не позволяют тромбоцитам склеиваться, тем самым препятствуют формированию тромбов.
Классификация антиагрегантов по механизму действия:
Аспирин — часто используемый препарат из этой группы. Если антикоагулянты противопоказаны, то можно использовать антиагреганты.
Хирургическое лечение
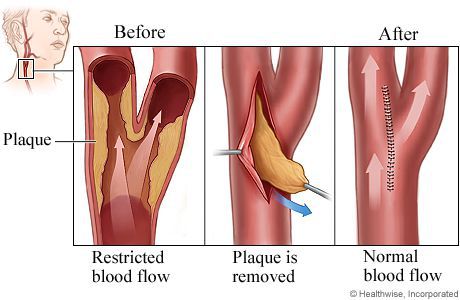
Каротидная эндартерэктомия — это профилактическая хирургическая операция, которая проводится с целью удаления атеросклеротических бляшек из arteria carotis communis (общей сонной артерии).
При развитии мозжечкового инсульта со сдавлением ствола мозга с целью сохранить жизнь больного выполняют хирургическую операцию для снятия внутричерепного давления в задней черепной ямке.
Противоотёчная терапия
По поводу применения кортикостероидов при ишемическом инсульте существуют разные и достаточно противоположные мнения, но всё же они активно пользуются врачами для уменьшения отёка мозга: назначают дексаметазон 10 мг внутривенно струйно или внутримышечно, затем по 4 мг внутривенно или внутримышечно каждые 4-6 часов.
Осмотические средства. Маннитол — повышает осмолярность плазмы, тем самым жидкость из тканей, в том числе и из головного мозга, перемещается в кровяное русло, создаётся выраженный мочегонный эффект, и из организма выводится большое количество жидкости. Отмена может дать рикошетный эффект.
Противосудорожные средства
Их необходимо назначать при развитии ишемического инсульта с эпилептическими припадками.
Реабилитация после инсульта
Реабилитационные мероприятия начинают уже в раннем периоде заболевания и продолжают после выписки из стационара. Они включают в себя не только проведение медикаментозного лечения, массажа, лечебной физкультуры, логопедических занятий, но и требуют привлечения других специалистов по психологической, социальной и трудовой реабилитации.
Наряду с восстановлением нарушенных функций, реабилитация включает:
Основные принципы реабилитации после инсульта:
Длительность реабилитации определяется сроками восстановления нарушенных функций. Восстановление двигательных функций происходит в основном в первые 6 месяцев после инсульта. В этот период проведение интенсивной двигательной реабилитации наиболее эффективно. Восстановительное лечение больных с афазией должно быть более длительным и проводиться в течение первых 2-3 лет после инсульта.
Комплексность реабилитации состоит в использовании не одного, а нескольких методов, направленных на преодоление дефекта.
При двигательных нарушениях комплекс реабилитации включает:
При речевых нарушениях основным являются регулярные занятия со специалистом по восстановлению речи, чтения и письма (логопедом-афазиологом или нейропсихологом).
Наиболее оптимальна следующая модель этапной реабилитации после инсульта:
1-й этап — реабилитация начинается в ангионеврологическом (или в обычном неврологическом отделении клинической больницы), куда больной доставляется машиной скорой помощи;
2-й этап — по окончании острого периода (первые 3-4 недели) возможны следующие варианты направления больных:
3-й этап — амбулаторная реабилитация: реабилитация в специальных реабилитационных санаториях и на дому.
Амбулаторную реабилитацию осуществляют на базе реабилитационных отделений поликлиник или восстановительных кабинетов или в форме «дневного стационара» при реабилитационных отделениях больниц и реабилитационных центрах. В реабилитационных санаториях могут находиться больные, полностью себя обслуживающие и самостоятельно передвигающиеся не только в помещении, но и вне его. Тем больным, которые не могут самостоятельно добраться до поликлиники или дневного стационара, реабилитационную помощь (занятия с методистом лечебной физкультуры и занятия по восстановлению речи) оказывают на дому, обязательно обучая родственников.
Противопоказания и ограничения к проведению активной реабилитации
Следующие сопутствующие заболевания ограничивают или препятствуют проведению активной двигательной реабилитации:
Психозы, выраженные когнитивные нарушения (деменция) являются ограничением для проведения не только двигательной, но и речевой реабилитации.
Существуют ограничения для восстановительного лечения в обычных реабилитационных центрах: крайне ограниченная подвижность больных (отсутствие самостоятельного передвижения и самообслуживания), нарушение контроля функций тазовых органов, нарушение глотания. Реабилитацию таким больным, а также пациентам с выраженными сердечной и лёгочной патологиями проводят в реабилитационных отделениях, расположенных на базе крупных клинических многопрофильных больниц, по специальным реабилитационным программам.
Прогноз. Профилактика
Прогноз для жизни больного зависит от:
Профилактика. Принято считать, что здоровый образ жизни, нормированный труд и своевременный отдых значительно снижают риск заболевания ишемическим инсультом.
К факторам, провоцирующим инсульт, относят гипертоническую болезнь, курение табака, атеросклероз, сахарный диабет, кардиальную патологию, боле зни свёртывающей системы крови, системные заболевания соединительной ткани.
Своевременно начатая реабилитация, снижает риск инвалидизации и значительно улучшает качество жизни.
Церебральный инсульт
Инсульт – это наследственно обусловленное, острое нарушение мозгового кровообращения, в строго определенном участке мозга, приводящее к длительной гипоксии мозговой ткани, в зоне кровоснабжения соответствующего сосуда, что автоматически приводит к возникновению инфаркта мозгового вещества.
По характеру патологического процесса инсульты разделяются на геморрагические и ишемические. К геморрагическому инсульту относят кровоизлияние в вещество мозга (паренхиматозные) и под оболочки мозга (субарарахноидальные, субдуральные, эпидуральные), а также сочетанные формы – это субарахноидально-паренхиматозные или паренхиматозно-субарахноидальные, паренхиматозно-вентрикулярные и др. Ишемический инсульт подразделяется на тромботический, эмболический и нетромботический. К тромботическому и эмболическому относится церебральный инфаркт, развивающийся в следствии полной оклюзии экстра- или интракраниального сосуда, обусловленной тромбозом, эмболией, облитерацией сосуда атеросклеротической бляшкой.
Нетромботический инсульт возникает при отсутствии полной оклюзии сосуда, чаще в условиях атеросклеротического поражения, ангиоспастического состояния, извитости сосудов. Иногда встречаются инсульты с сочетанием ишемического и геморрагического очагов. Все вышеперечисленные формы возникновения инсультов являются наследственно обусловленными. Они распространяются в поколениях наследственно. В организме человека, несущего в генной информации запрограммированную команду о развитии инсульта, заблаговременно происходят соответствующие изменения: в полостях сосудов, в системе кровоснабжения, в изменениях свойств крови, в состояниях самих сосудов, которые с течением времени, приведут к развитию условий и механизмов необходимых для развития соответствующей формы инсульта.
Все эти условия и изменения происходившие в организме человека за долго до возникновения инсульта, по команде соответствующего гена, в один момент времени соединяются вместе и приводят, в соответствующем участке головного мозга, к возникновению очага нарушения мозгового кровоснабжения. В очаге нарушения мозгового кровообращения, при соответствующей длительности его существования, начинают происходить соответствующие необратимые изменения в веществе мозга. Этот строго запрограммированный механизм, при его развитии, в последующем приводит к возникновению соответствующих клинических проявлений развившегося острого инфаркта мозгового вещества. Клинические симптомы инфаркта мозга зависят от места локализации и величины возникшего очага, степени и глубины поражения мозгового вещества, длительности его ишемии.
Для геморрагических инсультов, в начале заболевания, характерно преобладание общемозговых симптомов над очаговыми.
Геморрагический инсульт возникает, как правило внезапно, обычно после волнения или сильного переутомления, вечером или днем. Начальные симптомы: головная боль, рвота, расстройство сознания, учащение дыхания, бради- или тахикардия, гемиплегия или гемипарез. Степень нарушения сознания бывает разной – кома, сопор, оглушение.
При развитии комы: сознание утрачено, реакция на раздражения отсутствует, глаза закрыты, взгляд безучастный, рот полуоткрыт, лицо гиперемированно, губы цыанотичны, дыхание периодическое, типа Чейна – Стокса с затрудненным вдохом или выдохом, пульс напряженный, замедленный, артериальное давление чаще повышено. Зрачки часто бывают изменены по величине (иногда расширен зрачок на стороне кровоизлияния), иногда отведение глаз в сторону (парез взора), опущение угла рта, отдувание щеки на стороне паралича (симптом паруса). На стороне противоположеной очагу, обнаруживаются симптомы гемиплегии: ротированная к наружи стопа, поднятая рука падает, как (плеть), выраженная гипотония мышц, снижение сухожильных рефлексов и кожных рефлексов, патологический рефлекс Бабинского.
Отмечаются менингеальные симптомы: рвота, расстройство глотания, задержка мочи или непроизвольное мочеиспусканиние. Обширные полушарные кровоизлияния иногда осложняются вторичным стволовым синдромом. Он проявляется прогрессирующими расстройствами дыхания, сердечной деятельности, сознания, глазодвигательными нарушениями, изменениями мышечного тонуса (периодические тонические спазмы с резким повышением тонуса в верхних и нижних конечностях) и децеребрационной регидности, вегетативными расстройствами.
При кровоизлиянии в мост отмечаются: миоз, парез взора в сторону очага (взор обращен в сторону парализованных конечностей). Раннее повышение мышечного тонуса (горметония, децеребрационная регидность) возникает при кровоизлияниях в оральные отделы ствола мозга.
Для кровоизлияние в мозжечок характерны симптомы: головокружение с ощущением вращения предметов, резкая боль в области затылка и шеи, рвота, миоз, симптом Гертвига –Мажанди (рассходящееся косоглазие в вертикальной плоскости) и синдром Парино (вертикальный парез взора, нарушение конвергенции и реакции зрачков на свет), нистагм, скандированная речь или дизартрия, отсутствие парезов конечностей, мышечная гипотония или атония, атаксия, ригидность шейных мышц.
Субарахноидальные кровоизлияния чаще возникают вследствие разрыва аневризмы сосудов основания мозга, реже – при гипертонической болезни, атеросклерозе сосудов головного мозга. Они иногда возникают в молодом возрасте. Заболевание начинается внезапно. Появляется головная боль (удар в затылок, чувство распространение в голове горячей жидкости), которая вначале может быть локальной (в области лба, затылка) затем становится разлитой. Нередко боль отмечается в шее, спине, ногах. Одновременно с головной болью возникают тошнота, рвота, часто кратковременные или длительные расстройства сознания, психомоторные возбуждения. Возможны эпилептические припадки.
Быстро развиваются менингеальные симптомы (ригидность шейных мышц, симптом Кернига). Очаговая симптоматика не определяется или выражена незначительно.
Ишемический инсульт может развиваться в любое время суток. Для него характерно преобладание очаговых симптомов над общемозговыми. Ишемический инсульт начинается с постепенного нарастания очаговых неврологических симптомов в течении нескольких часов, а иногда и в течении нескольких дней. Иногда может наблюдаться изменение степени выраженности очаговых симптомов, они то ослабляются, то снова усиливаются. У некоторых больных неврологические симптомы возникают почти мгновенно. Такая клиника характерна для эмболии.
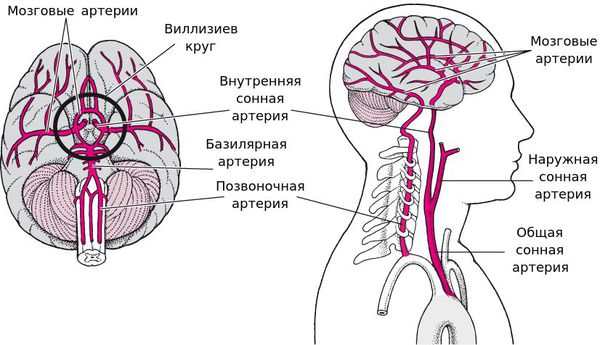
Острое развитие ишемического инсульта может наблюдаться при тромбозе интракраниальной части внутренней сонной артерии или при острой закупорке крупной интрацеребральной артерии и проявляется сочетанием очаговых симптомов с выраженной общемозговой симптоматикой. Иногда ишемический инфаркт развивается медленно – в течении нескольких недель и даже месяцев. Очаговые симптомы определяются локализацией мозгового инфаркта. Инфаркты в системе внутренней сонной артерии. Внутренняя сонная артерия снабжает кровью большую часть полушарий большого мозга: кору лобной, теменной, височной областей, подкорковое белое вещество, подкорковые узлы, внутреннюю капсулу. Клинические проявления оклюзирующего поражения в начальном периоде чаще протекает в виде преходящих нарушений мозгового кровообращения (снижения зрения на один глаз и другие симптомы).
Нарушение мозгового кровообращения с развитием стойкого очагового синдрома имеет такие формы:
1) острая апоплексическая форма с внезапным началом;
2) подострая форма, развивающаяся медленно, в течении нескольких часов или дней;
3) хроническая псевдотуморозная форма, отличающаяся очень медленным (на протяжении дней и даже недель) нарастанием симптомов.
При интракраниальном тромбозе внутренней сонной артерии, наряду с гемиплегией и гемипестизией наблюдаются резковыраженные общемозговые симптомы: головная боль, рвота, различной степени нарушение сознания, психомоторное возбуждение, вторичный стволовой синдром.
Передняя мозговая артерия. Поверхностные ветви снабжают кровью медиальную поверхность лобной и теменной долей, парацентральную дольку, орбитальную поверхность лобной доли, наружную поверхность первой лобной извилины, большую часть мозолистого тела. Глубокие ветви кровоснабжают переднюю ножку внутренней капсулы, передние отделы головки хвостатого ядра, скорлупы, бледного шара, отчасти гипоталамическую область, эпендиму переднего рога бокового желудочка.
Клинический синдром при обширных инфарктах в бассейне передней мозговой артерии характеризуется спастическим параличом противоположных конечностей – проксимального отдела руки и дистального отдела ноги. Нередко наблюдается задержка или недержание мочи. Характерны хватательные рефлексы и симптомы орального автоматизма. При двухсторонних очагах отмечаются нарушения психики, снижение критики к своему состоянию, элементы антисоциального поведения, ослабление памяти. При левосторонних очагах возникает апраксия левой руки из-за поражения мозолистого тела.
При обширном корково – подкорковом инфаркте отмечается гемиплегия или гемипарез с преимущественным нарушением функции руки, расстройством всех видов чувствительности, гемианопсия. Инфаркт в доминантном полушарии приводит к афазии, нарушению счета, письма, чтения, праксиса.
Инфаркт в бассейне задних ветвей средней мозговой артерии проявляется так называемым теменно-височно-угловым синдромом – это гемианопсия, гемигипестезия с астереогнозом. Инфаркты в бассейне отдельных ветвей средней мозговой артерии протекают с более ограниченной симптоматикой: парез преимущественно нижней части лица и языка; при левосторонних очагах одновременно возникает моторная афазия.
Задняя мозговая артерия. Она снабжает кровью кору подлежащее белое вещество затылочно-теменной области, задние и медиальные отделы височной области. Глубокие ветви обеспечивают кровью значительную часть зрительного бугра, задний отдел гипоталамической области, зрительный венец и подбугорное ядро, утолщение мозолистого тела и часть среднего мозга. При инфаркте, в бассейне корковых ветвей задней мозговой артерии клинически наблюдается: гомонимная гемианопсия с сохранностью макулярного зрения или верхнеквадратная гемианопсия, реже – явления метаморфопсии и зрительной агнозии. При левосторонних инфарктах могут наблюдаться алексия и нерезко выраженная сенсорная афазия. Инфаркт в медиобазальных отделах высочной области, особенно при двустороннем поражении, вызывает выраженное нарушение памяти типа корсаковского синдрома и эмоционально-аффективные расстройства. При инфаркте в бассейне глубоких ветвей возникает синдром Дежерина-Русси: гемипестезия или гемианестезия, гиперпатия и дизестезия, таламические боли в противоположной половине тела, преходящий контралатеральный гемипарез, непостоянные: гемианопсия, гиперкинезы псевдоатетозного или хореатетозного характера, гемиатаксия, трофические и вегетативные нарушения.
Также возможны атаксия и интенционный тремор в контрлатеральных конечностях (верхний синдром красного ядра). Иногда в руке возникает гиперкинез хореатетозного типа. Может наблюдаться (таламическая) рука: предплечье согнуто и пронировано, кисть также находится в положении сгибания, пальцы слегка согнуты в пястно-фаланговых суставах, средние и концевые фаланги разогнуты.
Основная артерия. Дает ветви к мосту мозга, мозжечку и продолжается двумя задними мозговыми артериями. Острая оклюзия имеет симптомы поражения моста с расстройством сознания, вплоть до комы. Через несколько часов появляются двухсторонние параличи: лицевого, тройничного, отводящего, блокового и глазодвигательного нервов, псевдобульбарный синдром, параличи конечностей (геми-, пара- или тетраплегии), нарушения мышечного тонуса (децеребрационная ригидность сменяются гипо- и атонией), Иногда возникают мозжечковые симптомы, развивается «корковая слепота». Часто отмечаются двухсторонние патологические рефлексы, тризм. Наблюдаются вегетативно-висцеральные кризы, гипертермия, расстройство витальных функций, Исход не благоприятный.
Позвоночная артерия. Снабжает кровью продолговатый мозг, шейный отдел спинного мозга, мозжечек. Инфаркты имеют симптомы: вестибулярные (головокружение, нистагм), расстройства статики и координации движений, зрительные и глазодвигательные нарушения, дизартрия, реже наблюдаются выраженные двигательные и чувствительные нарушения. Иногда наблюдаются расстройства памяти по типу корсаковского синдрома различной продолжительности. Для закупорки интракраниального отдела позвоночной артерии характерно сочетание стойких альтернирующих синдромов поражения продолговатого мозга с преходящими симптомами оральных отделов мозгового ствола, затылочных и височных долях. Развиваются синдромы одностороннего поражения: Валенберга –Захарченко, Бабинского –Нажотта. При двухстороннем поражении позвоночной артерии возникает расстройство глотания фонации, дыхания и сердечной деятельности.
Артерии мозгового ствола. Кровоснабжение мозгового ствола осуществляется ветвями основной, позвоночной, и задней мозговой артериями. Инфаркты в области мозгового ствола являются результатом поражения артерий вертебрально-базилярной системы на различных уровнях. Для ишемических поражений мозгового ствола характерна разбросанность нескольких, обычно небольших, очагов инфаркта, что определяет большой полиморфизм клинических проявлений в разных случаях.
Если методика лечения будет применена во время начала процесса ишемии мозгового вещества, то зона инфаркта мозга будет минимальная, с минимальными клиническими проявлениями. Но, так как больной за соответствующей помощью обращается через несколько недель или месяцев после возникшего инфаркта мозга, то ставится задача только о возможности восстановления тех клеток головного мозга, в зоне очага поражения, которые еще возможно восстановить. Другими словами, с помощью соответствующей методики, борьба будет идти за те участки мозгового вещества, которые еще возможно восстановить. За счет этих, восстановленных участков головного мозга, в очаге поражения и будет идти уменьшение клинических симптомов заболевания, восстановление утраченных организмом человека функций.
Практика показывает, что восстановлению подлежат довольно значительные участки пораженного мозгового вещества, это подтверждается контрольными М. Р. Т. снимками головного мозга, и исчезновением многих симптомов заболевания, восстановлением довольно большого количества утраченных функций и движений в области туловища и конечностей, восстановлением речи и памяти. Практика применяемого лечения больных, после произошедшего инсульта в течении года, двух лет, трех лет, а иногда и пяти лет давала свои довольно существенные результаты. Эта методика лечения помогала восстанавливать утраченные функции и движения даже у больных перенесших несколько инсультов, где казалось это уже не возможно.
Результат лечения всегда лучше если, применяемая методика лечения, применяется своевременно и как можно раньше. Это дает возможность восстановить больше клеток головного мозга в участке мозгового вещества пораженном инсультом. Чем раньше начато применение соответствующей методики лечения, у больных с последствиями перенесенного инсульта, тем быстрее и лучше происходит восстановление утраченных функций и восстановление объема движений в конечностях.
Методика лечения применяется ежедневно, в течении нескольких месяцев. Как показывает практика применения этой методики, процесс восстановления утраченных функций и движений в конечностях и туловище, происходит постепенно, в начале лечения малозаметно. По мере длительности применяемого лечения происходит улучшение самочувствия больного человека, а также начинают появляться утраченные движения в конечностях и туловище. У больных в начале происходит уменьшение гипертонуса, они начинают двигаться при помощи посторонних, используя пораженную инсультом, половину туловища в начале как опору. Затем, по мере восстановления функций, больные начинают ходить на небольшие расстояния самостоятельно. В процессе лечения, объем активных движений еще увеличивается – это позволяет больному обслуживать себя самостоятельно. Чем меньше очаг инфаркта мозга и чем раньше и своевременно начато соответствующее лечение, тем выше эффективность его применения.