Церукал или метоклопрамид что лучше
Опыт лечения гастроэзофагеальной рефлюксной болезни
Обеспечение эффективного контроля над желудочной секрецией — одно из главных условий успешной терапии так называемых «кислотозависимых» заболеваний верхних отделов желудочно-кишечного тракта. В клинической и поликлинической практике в настоящее время для
Обеспечение эффективного контроля над желудочной секрецией — одно из главных условий успешной терапии так называемых «кислотозависимых» заболеваний верхних отделов желудочно-кишечного тракта. В клинической и поликлинической практике в настоящее время для ингибирования соляной кислоты париетальными клетками слизистой оболочки желудка чаще всего используются блокаторы Н2-рецепторов гистамина второго (ранитидин) и третьего (фамотидин) поколений, несколько реже — ингибиторы протонного насоса (омепразол, рабепразол), а для нейтрализации уже выделенной в полость желудка соляной кислоты — антацидные препараты. Антацидные препараты иногда применяются в лечении больных, страдающих так называемыми «кислотозависимыми» заболеваниями, в сочетании с Н2-блокаторами рецепторов гистамина; иногда в качестве терапии по «требованию» в сочетании с ингибиторами протонного насоса. Одна или две «разжеванные» антацидные таблетки не оказывают значительного эффекта [10] на фармакокинетику и фармакодинамику фамотидина, применяемого в дозе 20 мг.
Между этими медикаментозными препаратами существуют определенные различия, перечислим основные из них: различные механизмы действия; скорость наступления терапевтического эффекта; продолжительность действия; разная степень эффективности их терапевтического действия в зависимости от времени приема препарата и приема пищи; стоимость медикаментозных препаратов [1]. Вышеперечисленные факторы не всегда учитываются врачами при лечении больных.
В последние годы в литературе все чаще обсуждаются вопросы фармакоэкономической эффективности использования в терапии «кислотозависимых» заболеваний различных медикаментозных препаратов, применяющихся по той или иной схеме [2, 7]. Стоимость обследования и лечения больных особенно важно учитывать в тех случаях, когда больные в силу особенностей заболевания нуждаются в продолжительном лечении [4, 6], например при гастроэзофагеальной рефлюксной болезни (ГЭРБ). Это весьма распространенное заболевание, обследование и лечение таких пациентов требуют значительных расходов.
Как известно, у большей части больных ГЭРБ отсутствуют эндоскопические признаки рефлюкс-эзофагита. Однако по мере прогрессирования ГЭРБ появляются патологические изменения слизистой оболочки пищевода. Симптомы этого заболевания оказывают на качество жизни такое же воздействие, что и симптомы других заболеваний, включая и ишемическую болезнь сердца [5]. Замечено [8] отрицательное воздействие ГЭРБ на качество жизни, особенно на показатели боли, психическое здоровье и социальную функцию. У больных, страдающих ГЭРБ, высок риск появления пищевода Барретта, а затем и аденокарциномы пищевода. Поэтому при первых же клинических симптомах ГЭРБ, особенно при возникновении эндоскопических признаков эзофагита, необходимо уделять достаточное внимание своевременному обследованию и лечению таких больных.
В настоящее время лечение больных ГЭРБ проводится, в частности, препаратом фамотидин (гастросидин) в обычных терапевтических дозировках (по 20 мг или по 40 мг в сутки). Этот препарат обладает рядом достоинств: удобство применения (1-2 раза в сутки), высокая эффективность в терапии «кислотозависимых» заболеваний, в том числе и по сравнению с антацидными препаратами [9], а также большая безопасность по сравнению с циметидином. Однако наблюдения показали [1], что в ряде случаев для повышения эффективности терапии целесообразно увеличение суточной дозы гастросидина, что, по некоторым наблюдениям [1], снижает вероятность появления побочных эффектов по сравнению с использованием в повышенных дозах блокаторов Н2-рецепторов гистамина первого (циметидин) и второго (ранитидин) поколений. Преимущество фамотидина [11] перед циметидином и ранитидином заключается в более продолжительном ингибирующем эффекте на секрецию соляной кислоты обкладочными клетками слизистой оболочки желудка.
Существуют и другие преимущества блокаторов Н2-рецепторов гистамина (ранитидина или фамотидина) перед ингибиторами протонного насоса; в частности, назначение этих препаратов на ночь позволяет эффективно использовать их в лечении больных из-за отсутствия необходимости соблюдать определенную «временную» связь между приемом этих препаратов и пищи. Назначение некоторых ингибиторов протонного насоса на ночь не позволяет использовать их на полную мощность: эффективность ингибиторов протонного насоса снижается, даже если эти препараты приняты больными вечером и за час до приема пищи. Однако суточное мониторирование рН, проведенное у больных, лечившихся омезом (20 мг) или фамотидином (40 мг), свидетельствует [3] о том, что продолжительность действия этих препаратов (соответственно 10,5 ч и 9,4 ч) не перекрывает период ночной секреции, и в утренние часы у значительной части больных вновь наблюдается «закисление» желудка. В связи с этим необходим и утренний прием этих препаратов.
Определенный научно-практический интерес вызывает изучение эффективности и безопасности использования фамотидина и омеза (омепразола) в более высоких дозировках при лечении больных, страдающих «кислотозависимыми» заболеваниями верхних отделов желудочно-кишечного тракта.
Нами изучены результаты клинико-лабораторного и эндоскопического обследования и лечения 30 больных (10 мужчин и 20 женщин), страдающих ГЭРБ в стадии рефлюкс-эзофагита. Возраст больных — от 18 до 65 лет. При поступлении в ЦНИИГ у 30 пациентов выявлены основные клинические симптомы ГЭРБ (изжога, боль за грудиной и/или в эпигастральной области, отрыжка), у 25 больных наблюдались клинические симптомы, в основном ассоциируемые с нарушением моторики верхних отделов желудочно-кишечного тракта (чувство быстрого насыщения, переполнения и растяжения желудка, тяжесть в подложечной области), обычно возникающие во время или после приема пищи. Сочетание тех или иных клинических симптомов, частота и время их возникновения, а также интенсивность и продолжительность у разных больных были различными. Каких-либо существенных отклонений в показателях крови (общий и биохимический анализы), в анализах мочи и кала до начала терапии не отмечено.
При проведении эзофагогастродуоденоскопии (ЭГДС) у 21 больного выявлен рефлюкс-эзофагит (при отсутствии эрозий), в том числе у 4 больных обнаружена рубцово-язвенная деформация луковицы двенадцатиперстной кишки и у одного больного — щелевидная язва луковицы двенадцатиперстной кишки (5 больных страдали язвенной болезнью двенадцатиперстной кишки, сочетающейся с рефлюкс-эзофагитом). Кроме того, у одной больной обнаружена пептическая язва пищевода на фоне рефлюкс-эзофагита и у 8 больных — эрозивный рефлюкс-эзофагит. У всех больных, по данным ЭГДС, обнаружена недостаточность кардии (в сочетании с аксиальной грыжей пищеводного отверстия диафрагмы или без нее).
В лечении таких пациентов использовался гастросидин (фамотидин) в дозировке 40-80 мг в сутки в течение 4 недель (первые 2-2,5 недели лечение проводилось в стационаре ЦНИИГ, в последующие 2 недели пациенты принимали гастросидин в амбулаторно-поликлинических условиях). Терапию гастросидином всегда начинали и продолжали при отсутствии выраженных побочных эффектов, пациентам назначали по 40 мг 2 раза в сутки в течение 4 недель; лишь при появлении диареи и крапивницы дозировку гастросидина уменьшали до 40 мг в сутки.
Исследование было выполнено с учетом критериев включения и исключения больных из исследования согласно правилам клинической практики.
При проведении ЭГДС определяли НР, используя быстрый уреазный тест (один фрагмент антрального отдела желудка в пределах 2-3 см проксимальнее привратника) и гистологическое исследование биопсийного материала (два фрагмента антрального отдела в пределах 2-3 см проксимальнее привратника и один фрагмент тела желудка в пределах 4-5 см проксимальнее угла желудка). При обследовании больных при необходимости проводили УЗИ органов брюшной полости и рентгенологическое исследование желудочно-кишечного тракта. Полученные данные, включая и выявленные побочные эффекты, регистрировали в истории болезни.
В период проведения исследования больные дополнительно не принимали ингибиторы протонного насоса, блокаторы Н2-рецепторов гистамина или другие так называемые «противоульцерогенные» препараты, включая антацидные препараты и средства, содержащие висмут. 25 из 30 пациентов (84%) из-за наличия клинических симптомов, ассоциируемых чаще всего с нарушением моторики верхних отделов пищеварительного тракта, дополнительно получали прокинетики: домперидон (мотилиум) в течение 4 недель или метоклопрамид (церукал) в течение 3-4 недель.
Лечение больных ГЭРБ в стадии рефлюкс-эзофагита всегда начинали с назначения им гастросидина по 40 мг 2 раза в сутки (предполагалось, что в случае появления существенных побочных эффектов доза гастросидина будет уменьшена до 40 мг в сутки). Через 4 недели от начала лечения (с учетом состояния больных) при наличии клинических признаков ГЭРБ и (или) эндоскопических признаков эзофагита терапию продолжали еще в течение 4 недель. Через 4-8 недель по результатам клинико-лабораторного и эндоскопического обследования предполагалось подвести итоги лечения больных ГЭРБ.
При лечении больных гастросидином (фамотидином) учитывались следующие факторы: эффективность гастросидина в подавлении как базальной и ночной, так и стимулированной пищей и пентагастрином секреции соляной кислоты, отсутствие изменений концентрации пролактина в сыворотке крови и антиандрогенных эффектов, отсутствие влияния препарата на метаболизм в печени других лекарственных средств.
По результатам анализа обследования и лечения больных ГЭРБ в стадии рефлюкс-эзофагита в большинстве случаев терапия была признана эффективной. На фоне проводимого лечения у больных ГЭРБ с рефлюкс-эзофагитом (при отсутствии эрозий и пептической язвы пищевода) основные клинические симптомы исчезали в течение 4-12 дней; у пациентов с эрозивным рефлюкс-эзофагитом боль за грудиной постепенно уменьшалась и исчезала на 4-5-й день от начала приема гастросидина; у больной с пептической язвой пищевода на фоне рефлюкс-эзофагита — на 8-й день.
Двое из 30 больных (6,6%) через 2-3 дня от начала лечения отказались от приема гастросидина, с их слов, из-за усиления болей в эпигастральной области и появления тупых болей в левом подреберье, хотя объективно состояние их было вполне удовлетворительным. Эти больные были исключены из исследования.
По данным ЭГДС, через 4 недели лечения у 17 пациентов из 28 (60,7%) исчезли эндоскопические признаки рефлюкс-эзофагита, у 11 — отмечена положительная динамика — уменьшение выраженности эзофагита. Поэтому в дальнейшем этих больных лечили гастросидином в амбулаторно-поликлинических условиях в течение еще 4 недель по 40 мг 2 раза в сутки (7 больных) и по 40 мг 1 раз в сутки (4 больных, у которых ранее была снижена дозировка гастросидина).
Весьма спорным остается вопрос — рассматривать ли рефлюкс-эзофагит, нередко наблюдаемый при язвенной болезни (чаще всего при язвенной болезни двенадцатиперстной кишки), как осложнение этого заболевания или же считать его самостоятельным, сопутствующим язвенной болезни заболеванием? Наш многолетний опыт наблюдений показывает, что, несмотря на некоторую связь ГЭРБ и язвенной болезни (их относительно частое сочетание и даже появление или обострение рефлюкс-эзофагита в результате проведения антихеликобактерной терапии), все же язвенную болезнь и ГЭРБ (в том числе и в стадии рефлюкс-эзофагита) следует считать самостоятельными заболеваниями. Мы неоднократно наблюдали больных с частыми обострениями ГЭРБ в стадии рефлюкс-эзофагита (при наличии у них рубцово-язвенной деформации луковицы двенадцатиперстной кишки). Последнее обострение язвенной болезни (с образованием язвы в луковице двенадцатиперстной кишки) у этих больных отмечалось 6-7 и более лет назад (значительно реже, чем рецидивы ГЭРБ в стадии рефлюкс-эзофагита), однако при очередном обострении язвенной болезни с образованием язвы в луковице двенадцатиперстной кишки всегда при эндоскопическом исследовании выявляли и рефлюкс-эзофагит. Мы уверены, что при наличии современных медикаментозных препаратов лечить неосложненную язвенную болезнь значительно легче, чем ГЭРБ: период терапии при обострении язвенной болезни двенадцатиперстной кишки занимает значительно меньше времени по сравнению с терапией ГЭРБ; да и в период ремиссии этих заболеваний пациенты с язвенной болезнью двенадцатиперстной кишки чувствуют себя более комфортно, в то время как больные ГЭРБ вынуждены для улучшения качества жизни отказываться от приема значительно большего количества продуктов и напитков.
При обследовании (через 8 недель лечения) трое из 11 больных по-прежнему предъявляли жалобы, ассоциированные с нарушением моторики верхних отделов желудочно-кишечного тракта. Трое больных при хорошем самочувствии отказались от проведения контрольной ЭГДС через 8 недель. По данным ЭГДС, у 7 из 8 больных отмечено исчезновение эндоскопических признаков эзофагита (в том числе у одной больной — заживление пептической язвы пищевода).
Определение НР проводилось у всех 30 больных: в 11 случаях выявлена обсемененность НР слизистой оболочки желудка (по данным быстрого уреазного теста и гистологического исследования материалов прицельных гастробиопсий). Антихеликобактерная терапия в период лечения больным ГЭРБ в стадии рефлюкс-эзофагита не проводилась.
При оценке безопасности проведенного лечения каких-либо значимых отклонений в лабораторных показателях крови, мочи и кала отмечено не было. У 4 больных (13,3%), у которых ранее наблюдался «нормальный» (регулярный) стул, на 3-й день лечения гастросидином (в дозе 40 мг 2 раза в сутки) был отмечен, с их слов, «жидкий» стул (кашицеобразный, без патологических примесей), в связи с чем доза гастросидина была уменьшена до 40 мг в сутки. Через 10-12 дней после снижения дозы стул нормализовался без какой-либо дополнительной терапии. Интересно отметить, что еще у 4 больных, которые ранее страдали запорами, на фоне проводимого лечения стул нормализовался на 7-й день. У 3 из 30 больных (10%) на 3-4-й день приема гастросидина появились высыпания на коже туловища и конечностей (крапивница). После уменьшения дозировки гастросидина до 40 мг в сутки и проведения дополнительного лечения диазолином (по 0,1 г 3 раза в день) высыпания на коже исчезли.
Проведенные исследования показали целесообразность и эффективность терапии ГЭРБ в стадии рефлюкс-эзофагита гастросидином по 40 мг 2 раза в сутки, особенно при лечении больных с выраженными болевым синдромом и изжогой. Такое лечение может успешно проводиться в стационарных и амбулаторно-поликлинических условиях. Изучение отдаленных результатов проведенного лечения позволит определить продолжительность периода ремиссии этого заболевания и целесообразность лечения гастросидином в качестве «поддерживающей» терапии или же терапии «по требованию».
По вопросам литературы обращайтесь в редакцию
Тошнота и рвота. Практические рекомендации по лечению
Определения
Тошнота – неприятное субъективное ощущение, часто сопровождающееся вегетативными симптомами (слюноотделение, холодный пот, тахикардия и др.); может быть как предшественником рвоты, так и самостоятельным клиническим проявлением.
Рвотные позывы – это ритмичные, мучительные спастические движения диафрагмы и мышц живота, обычно сопутствующие тошноте и заканчивающиеся рвотой.
Рвота – насильственный выброс содержимого желудка через рот, происходящий не всегда после предшествующей тошноты. Тошнота приносит больше дискомфорта пациенту, который вполне может перенести 2–3 раза за день рвоту, тогда как хроническая тошнота может быть серьезным изнуряющим симптомом, существенно снижающим качество жизни.
Частота – тошноту и рвоту испытывают 50–60% инкурабельных онкологических больных (до 40% – в терминальном периоде других неизлечимых заболеваний).
Причины – раздражение желудка, гастростаз, уремия, обструкция толстого кишечника, длительные запоры, инфекции, кашель, психогенные факторы, лекарственные препараты, биохимические и обменные нарушения.
Патогенез
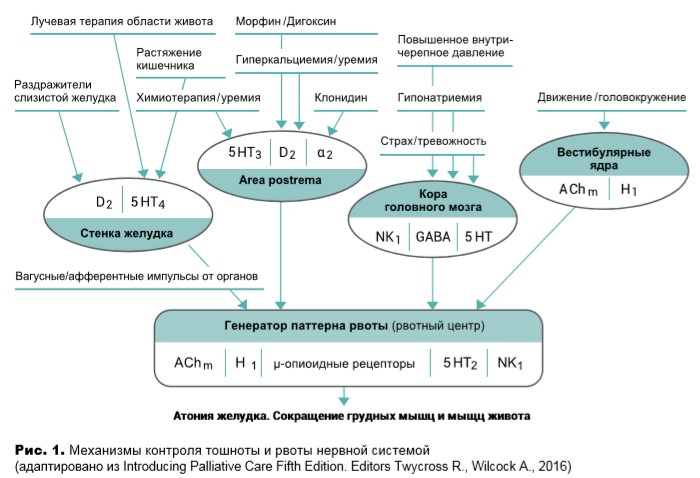
Патогенез возникновения тошноты и рвоты является сложным процессом. Тошнота – следствие вегетативной стимуляции, тогда как рвотные позывы и рвоту осуществляет соматическая часть нервной системы (рис.1).
Тошнота связана с атонией верхних отделов желудочно-кишечного тракта: желудка, нижнего пищеводного сфинктера и привратника желудка, вследствие чего происходит ретроградный заброс содержимого.
К рвоте приводит согласованное действие желудочно-кишечного тракта, диафрагмы и мышц живота. Акт рвоты обусловлен сокращением дыхательных мышц и мышц живота, выталкивающих содержимое из атоничных верхних отделов желудочно-кишечного тракта наружу.
Рвотный центр нервной системы регулирует сложный физиологический процесс, получая и объединяя сигналы от многих источников.
Сокращения названий типов рецепторов: AСhm = мускариновые холинергические; α2 = α2адренергические; D2 = дофаминовые 2-го типа; GABA = гамма-аминомасляная кислота; 5HT, 5HT2, 5HT3 = 5-гидрокситриптаминовый (серотониновый) не определенного типа, 2-го типа, 3-го типа; Н1 = гистаминовые 1-го типа; NK1 = нейрокининовый 1-го типа. Противорвотные препараты действуют как антагонисты указанных рецепторов, при этом центральные противорвотные эффекты клонидина и опиоидов являются агонистическими. Area postrema ‒ часть ромбовидной ямки в продолговатом мозге.
Оценка
Сбор и анализ анамнеза обычно позволяют установить возможную причину тошноты и рвоты, что и определяет тактику лечения.
Основные принципы медикаментозного лечения
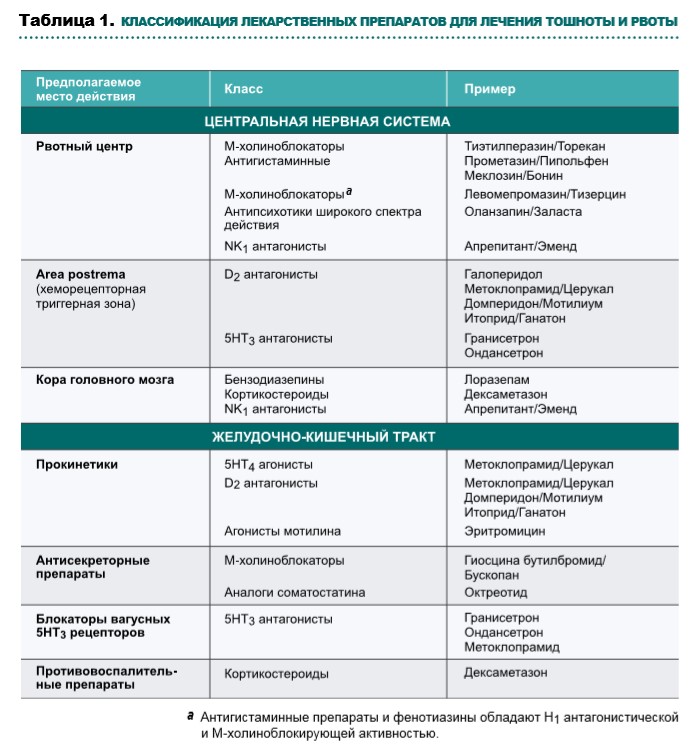
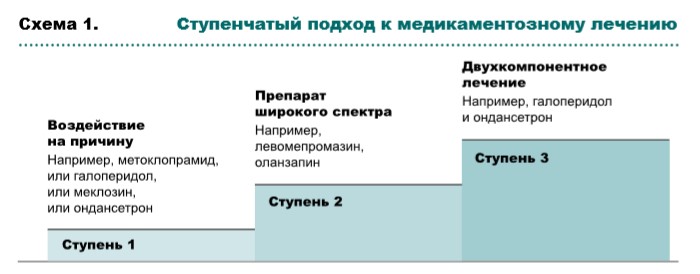
Выбор лекарственных препаратов при оказании паллиативной помощи зависит от выявленных причин тошноты и рвоты, механизмов действия препаратов (рис. 1, табл. 1, схема 1), профиля побочных эффектов и возможных способов введения. По возможности необходимо повлиять на усугубляющие факторы, такие как прием лекарственных препаратов, выраженный болевой синдром, кашель, инфекционные осложнения, гиперкальциемию.
Cтупень 1. Противорвотные этиологические препараты
а. Гастрит, гастростаз, функциональная непроходимость (нарушения перистальтики) толстого кишечника
Прокинетик с противорвотным действием:
● через рот 10 мг 3–4 раза в день (р/д) и 10 мг по необходимости;
● непрерывная подкожная инфузия (НПИ, международный опыт введения препарата) 30–40 мг/24 ч и 10 мг п/к по необходимости;
● п/о, НПИ, обычно максимум 100 мг/24 ч.
Противорвотные препараты, воздействующие на хеморецепторную триггерную зону:
● п/о 0,5–1,5 мг на ночь и по необходимости;
● п/к/НПИ 2,5–5 мг/24 ч и 1 мг п/к по необходимости;
● п/о, п/к, НПИ, обычно максимум 10 мг/24 ч.
в. Церебральные причины (повышенное внутричерепное давление, компрессия опухолью, вестибулярные расстройства)
Противорвотные препараты, действующие на рвотный центр:
● п/о по 1 драже 6,5 мг 1–3 р/д;
● или ректально по 1 суппозиторию 6,5 мг 1–3 р/д в/м, п/к по 1 мл (6,5 мг/мл) 1–3 р/д. Назначать в сочетании с дексаметазоном
г. Механическая обструкция толстого кишечника, колики и/или необходимость уменьшить секрецию в ЖКТ
Противорвотное средство со спазмолитическим и антисекреторным действием:
● путем НПИ 60–120 мг/24 ч и 20 мг п/к при необходимости, обычная максимальная доза – 300 мг/24 ч.
Если присутствует частая рвота или сохраняется тошнота, рекомендуется вводить лекарственные препараты подкожно или путем НПИ (данный метод все еще мало применим в российской практике, хотя используется во многих странах). Для обеспечения нужного эффекта следует начинать с экстренного введения стартовой дозы «по необходимости» с последующим титрованием до регулярной дозы. Ее необходимо контролировать ежедневно и обращать внимание на экстрадозы «по необходимости».
Если проводимая терапия малоэффективна, следует пересмотреть возможные причины, проанализировать выбор противорвотного препарата и способ его введения. В случае неэффективности терапии рекомендуется перейти на противорвотные препараты широкого спектра, при отсутствии положительного ответа ‒ на двухкомпонентную терапию.
Cтупень 2. Препараты широкого спектра:
● п/о, п/к (международный опыт): 6–6,25 мг на ночь и по необходимости;
● обычная максимальная доза 50 мг/24 ч ‒ либо однократно на ночь, либо 25 мг 2 р/д;
● необходимо рассмотреть возможность НПИ.
Cтупень 3. Двухкомпонентная терапия (комбинация противорвотных препаратов с различным механизмом действия):
Следует избегать одновременного применения прокинетиков (оказывают действие через холинергическую систему) и М-холиноблокаторов (действуют конкурентно антагонистически).
Тошнота может быть проявлением судорог (например, при менингеальном карциноматозе), в этом случае следует применять противосудорожные препараты или бензодиазепины.
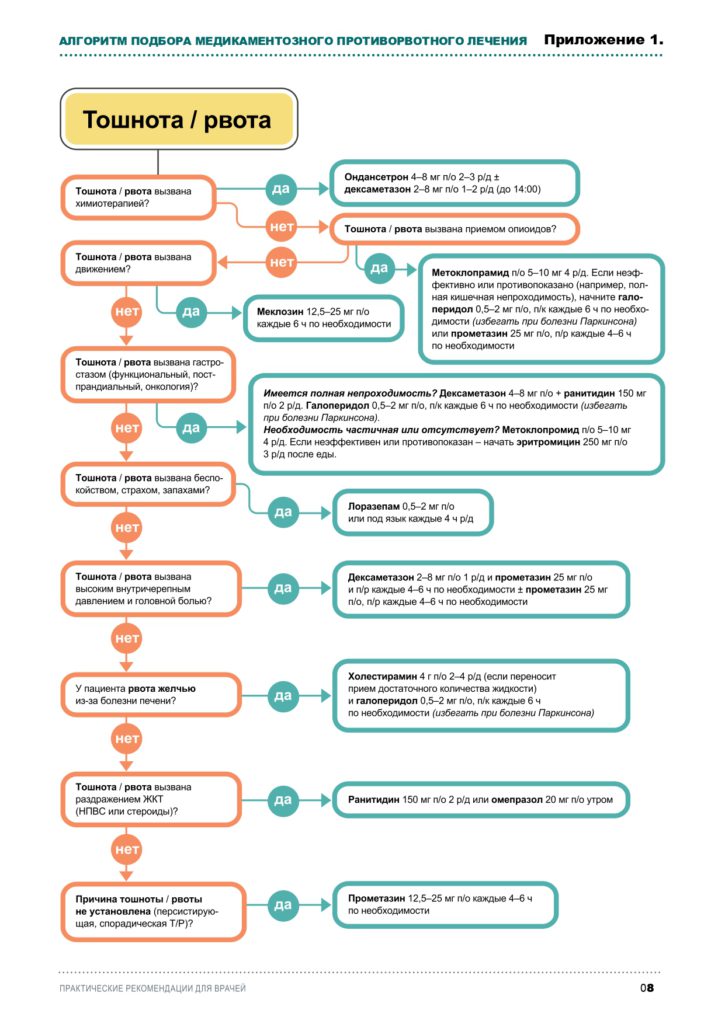
При отсутствии механической непроходимости толстого кишечника рассмотреть вопрос о переходе на пероральный прием препаратов через три дня после достижения положительного эффекта от НПИ или подкожного введения. Режим двухкомпонентной терапии при улучшении состояния пациента можно упростить через 1–2 недели путем постепенного уменьшения дозы одного или двух противорвотных препаратов. Алгоритм выбора лекарственного средства для купирования рвоты представлен также в Приложении 1.
Полезные советы
Старайтесь помочь пациенту, чтобы перевести его из состояния измученности в состояние возможности контроля симптома!
Благодарим за помощь в подготовке материалов:
Кравченко Т.В. (главного врача ГБУЗ ЦПП ДЗМ),
Гуркину С.П. (заместителя главного врача по организации стационарной помощи ГБУЗ ЦПП ДЗМ),
Ибрагимова А. Н. (руководителя филиала «Первый Московский Хоспис им. Веры Миллионщиковой» ГБУЗ ЦПП ДЗМ).
Скачать памятку «Тошнота и рвота в паллиативной помощи» в формате pdf можно здесь:
Роль прокинетиков в терапии нарушений моторики желудочно-кишечного тракта.
Оксана Михайловна Драпкина, профессор, доктор медицинских наук:
– К нам присоединился хорошо известный профессор Симаненков Владимир Ильич.
Владимир Ильич Симаненков, профессор:
– Мне представляется, что деятельность интернет-сессий чрезвычайно важна и полезна в свете стратегической линии последипломного образования концепции непрерывного профессионального образования. Я всю жизнь проработал в Северо-Западном университете. Когда человек приезжает раз в пять лет, большая часть информации устарела, и на коротком цикле восстановить это все чрезвычайно сложно. И когда в режиме нон-стоп проводятся такие сессии, в любом уголке нашей огромной Родины врачи-интернисты могут получить самые свежие знания из первых уст. Потому что у вас выступают лидеры мнений – люди, которые имеют и огромный собственный опыт и, кроме того, находятся в гуще информационных потоков по всем основным разделам.
Уважаемые коллеги, мое сегодняшнее сообщение посвящено роли прокинетиков в терапии нарушений моторики. Как писал профессор Шептулин, не бывает заболеваний пищеварительной системы, которые не сопровождались бы теми или иными моторными расстройствами. Другой вопрос, что условно выделяют первичные моторные расстройства, куда включают неэрозивные формы рефлюкской болезни, функциональную диспепсию, дисфункцию сфинктера Одди, дискинезию желчного пузыря, синдром раздраженной кишки, синдром функционального запора. И вторичные моторные расстройства с диспепсией, диареей или запором.
А как же нам помочь этим пациентам? Условно ваш покорный слуга разделил все препараты на две большие подгруппы. Это лекарственные средства прямо влияющие на моторику и лекарственные средства опосредованно влияющие на моторику. Дефицит времени не позволяет мне рассмотреть правую графу более детально. Но если мы с вами вспомним, например, ингибиторы протонной помпы. С одной стороны это самые мощные антисекреторные препараты. Но с другой стороны, меняя РН в антральном отделе, они меняют скорость антродуоденального перехода. И так можно было бы обсудить каждый из представленных классов.
Давайте посмотрим на левую группу. Это лекарственные средства прямо влияющие на моторику. Можно выделать четыре основных группы. Это нормокинетики, спазмолитики, блокаторы моторики и прокинетики. Нормокинетики – это препараты, которые влияют на эндорфинные рецепторы в пищеварительной системе. И у нас зарегистрировано два препарата – это даларгин и тримебутин. Группа спазмолитиков представлена пятью подгруппами. Наибольшее распространение имеют миотропные спазмолитики, и из них можно выделить три основных группы: это блокаторы натрия, блокаторы кальция и ингибиторы фосфодиэстеразы четвертого типа. Что касается блокаторов моторики типа лоперамида, они не используются для лечения и имеют обрывающий характер, например, при диарейном синдроме. И прокинетики, о которых мы сегодня поговорим подробнее.
Итак, прокинетики. У нас с вами, к сожалению, только четыре прокинетика. Это метоклопрамид, домперидон, итоприд и прукалоприд. Я желтеньким пометил цизаприд и мосаприд, поскольку их регистрация прекращена. Почему? Как оказалось, лекарственные средства, влияющие на дофаминергические рецепторы, потенциально могут ухудшать прогноз сердечнососудистых заболеваний или увеличивать вероятность их развития. И регистрация в ряде зарубежных стран этих двух прокинетиков была прекращена. Итак, в России зарегистрировано четыре прокинетика, из них прукалоприд, который появился на нашем рынке около двух лет тому назад, является энтерокинетиком, то есть он селективно работает на толстую кишку. Что касается верхних отделов желудочно-кишечного тракта, то у нас есть три препарата: метоклопрамид, домперидон и итоприд. Давайте с ними разбираться.
Прежде чем поговорить о каждом из них, я хотел бы процитировать статью Владимира Трофимовича Ивашкина с соавторами 2012 года, где рассматривались перспективные прокинетики. Но я сейчас не буду останавливаться на детальном их рассмотрении. Ожидать, что в ближайшие два-три года они будут зарегистрированы в России, не приходится. Пока у нас их нет и будем ориентироваться на те, что зарегистрированы.
Есть такое понятие NNT – «Number needed to Treat». Этот параметр отражает количество пациентов, которое необходимо лечить данным образом, чтобы предотвратить один дополнительный эпизод заболевания или добиться положительного исхода для одного пациента по сравнению с контрольной группой, то есть с группой, в которой обычно применяется плацебо. Идеальный случай, когда NNT=1, тогда всем пациентам, которые получали это лекарство, стало лучше, а в контрольной группе ни у кого лучше не было. Но как мы понимаем, учитывая плацебо-эффекты, NNT=1 – это некий идеал. Чем больше NNT, тем менее эффективно лечение.
Зачем я вам напомнил этот показатель? Существуют данные об NNT для различных методов лечения такого моторного расстройства как функциональная диспепсия. Я обратил бы ваше внимание на первую строчку – это эрадикация Helicobacter pylori. Обратите внимание, что NNT для этого метода лечения – 17. И это значит следующее. В Маастрихтском соглашении сказано, что в странах с высокой инфицированностью Helicobacter pylori при функциональной диспепсии нужно проводить эрадикацию Helicobacter pylori. Вероятно, мы с вами не будем спорить с Маастрихтом-4, но мы с вами видим NNT, и мы можем сказать, что надеяться на кардинальные изменения клинических проявлений функциональной диспепсии после эрадикации очень трудно. А теперь два других строчки: это ингибиторы протонной помпы и прокинетики. Для ингибитора протонной помпы NNT – 10, а для прокинетиков – 4. К чему я клоню? Конечно, не к тому, что не нужно использовать ингибиторы протонной помпы при моторных расстройствах желудка. Нет, но к тому, что в ряде случаев клиническая эффективность прокинетиков, по меньше мере, не будет уступать ингибиторам, а в ряде случаев будет превышать. И все эти данные получены путем мета-анализа, то есть обладают высокой степенью доказательности.
Теперь давайте вернемся к тем препаратам, о которых я говорил ранее. Что касается метоклопрамида, то это препарат, который на нашем рынке свыше 40 лет. Он является антагонистом рецепторов серотонинергических третьего типа, антагонистом дофаминергических рецепторов второго типа и агонистом рецепторов серотонина четвертого типа. И проблема в том, что этот препарат хорошо проходит через гематоэнцефалический барьер. Отсюда его влияние как на периферию, на нижнюю треть пищевода, желудок и дуоденум, так и на ЦНС. И вы видите, что побочные эффекты, они были зарегистрированы сразу после регистрации, экстрапирамидные нарушения, сонливость, астенизация. Но по мере многолетнего использования данного препарата было показано, что частота этих нарушений велика. И 26 июля 2013 года Европейское медицинское агентство (EMA) поручило Комитету по контролю за лекарственными средствами сформулировать изменения в использовании препаратов, содержащих метоклопрамид. Я не буду зачитывать все, скажу, что в сухом остатке. А в сухом остатке получается, что, во-первых, не нужно лечить метоклопрамидом больше пяти дней, во-вторых, не превышать дозу 30 миллиграмм и, в-третьих, нужно учитывать, что метоклопрамид не рекомендуется для лечения функциональных расстройств желудка, изжоги или при нарушениях антродуоденального перехода.
И кому тогда вообще назначать метоклопрамид? Судя по литературным данным, остается одно, но существенное показание – это пациенты, страдающие онкологической патологией и получившие химиотерапию, с упорными рвотами, тошнотой и так далее. Этим пациентам можно назначать метоклопрамид.
Теперь поговорим о домперидоне. Домперидон также на нашем рынке достаточно давно. Мы знаем, что он является селективным D2 антагонистом, то есть блокирует рецепторы дофаминов второго типа. И исходно описанные побочные эффекты рассматривались как очень редкими. Что значит очень редкие? Это значит, что они появлялись реже, чем один раз по сравнению с тысячью случаев применения. Это связано с низкой проницаемостью гематоэнцефалического барьера по отношению к этому лекарственному средству. Но последние годы появились новые данные о возможности негативного влияния на сердечнососудистую систему домперидона. Первоначально забили тревогу у нас. Департамент государственного регулирования лекарственных средств направил производителям препаратов, содержащих домперидон, рекомендации об изменении инструкции по применению данных препаратов и о переводе их из безрецептурного в рецептурный статус. Но, наблюдая за продажами в аптеках за литературой, я как-то не заметил последствий этого письма. А в 2010 году в Европе были опубликованы результаты двух новых эпидемиологических исследований. И было показано, что у пожилых больных старше 60-ти лет, получавших высокие дозы домперидона, повышается риск развития жизнеугрожающих желудочковых аритмий и внезапной сердечной смерти. И получение вот этих двух работ привели к тому, что в 2011 году регуляторные органы Великобритании приняли соответствующее решение, и в марте этого года Европейское медицинское агентство поручило Комитету по контролю лекарственных средств обобщить все данные, посвященные рискам, пользе и так далее побочным эффектам домперидона. К сожалению, судя по сайту, доклад этого комитета пока не опубликован. Но что же делать практическим врачам по отношению к этому препарату? Я думаю, что нужно сформулировать следующим образом: если у человека имеется хроническая сердечная недостаточность, если у него имеется удлинение интервала QT на электрокардиограмме, если он пожилой, то лучше на сегодняшний день от назначения домперидона воздержаться.
И теперь давайте посмотрим на итоприд. Как и предшествующий препарат, он блокирует дофаминергические рецепторы второго типа. Но кроме того, он блокирует фермент холинэстеразу – фермент, который в норме расщепляет ацетилхолин. В результате он работает не только через аденилатциклазу, но и увеличивает период полураспада ацетилхолина, и в результате плотность и воздействие на D2 рецепторы как бы снижается. И в результате мы пока не имеем сообщений о негативном влиянии итоприда на интервал QT. Это плюсы фармакокинетики. Обратите внимание, что он метаболизируется без участия цитохрома Р450, значит мы можем не опасаться лекарственных взаимодействий нежеланных.
Теперь ключевой вопрос о брендах и дженериках. 21 ноября наш министр, профессор Скворцова выступала на президиуме правительства Российской Федерации. И в своем выступлении она подчеркнула, что Россия находится на третьем месте в мире по удельному весу дженериков. Хорошо это или плохо? Наверное, надо сначала спросить – а каково качество этих дженериков? И возвращаясь к этой теме, хочу подчеркнуть, что у нас зарегистрировано два итоприда. Это брендовый препарат Ganaton и дженериковый препарат Itomed. Когда мы сравниваем дженерик и бренд, нас интересует их эквивалентность. Существует три вида эквивалентности: фармацевтическая, терапевтическая и биоэквивалентность. И парадокс заключается в том, что ни FDA (Food and Drug Administration), ни Европейское медицинское агентство, ни российский законодатель не требует доказать терапевтическую эквивалентность дженериков. В нашем законе 2010 года сказано и/или терапевтическая эквивалентность. Но какая же дженериковая компания сама пойдет на проведение крайне дорогостоящих исследований терапевтической эквивалентности. Поэтому большинство компаний ограничивается проверкой биоэквивалентности на здоровых молодых ребятах.
В классификаторе Римский Консенсус III выделяют два основных варианта функциональной диспепсии: постпрандиальный дистресс-синдром и эпигастральный болевой синдром. И Римские критерии III рекомендуют три основных подхода: ингибиторы протонной помпы, эрадикация Helicobacter pylori и прокинетики. И наша кафедра решила провести инициативное исследование – изучить клиническую эффективность препарата Itomed и посмотреть на его дизайн – открытое, контролируемое, рандомизированное, с параллельными группами, моноцентровое.
Вот дизайн этого исследования. Суть такая: путем рандомизации были выделены группы, которые получали Itomed, и группы, которые только по требованию редко получали не всасывающийся антацид. И что у нас получилось? Как правило, мы имеем дело с комбинированными нарушениями моторики. Римские критерии III выделили эпигастральный болевой синдром и постпрандиальный дистресс-синдром. А у наших реальных больных всегда ли эти два синдрома выделены в чистом виде? По нашим данным, чаще всего имеется сочетание и тяжести в эпигастрии, и чувство раннего насыщения, и боли в эпигастральной области. И посмотрите на динамику симптомов. Вы видите, что в рандомизированном исследовании Itomed показал свою клиническую эффективность. И обратите внимание, он влияет отчетливо на гастроэзофагеальный рефлюкс. А у пациентов с постпрандиальным синдромом он действует нетолько на тяжесть в эпигастральной области, не только на раннее насыщение, но и на боли в эпигастральной области. А вот не диспептические симптомы у пациентов с постпрандиальным дистресс-синдромом под влиянием Itomed особенно никак не изменились, точнее, они изменились, но так же, как при использовании плацебо.
Вообще проблема плацебо в гастроэнтерологии крайне сложная, по некоторым авторам достигает 42% плацебо-эффект. Поэтому создается море возможностей для различных терапевтических спекуляций. Качество жизни улучшается. Конечно, когда перестает беспокоить боль и тяжесть, конечно, улучшается качество жизни и уменьшается тревожность. И кроме того, под влиянием данного лекарственного средства улучшается и физиологический, и психологический компонент здоровья. И на этой картинке видно, что у всех пациентов улучшение несомненное.
Я благодарю вас за внимание. Но прежде, чем закончить, я хотел бы сказать следующее. Уважаемые коллеги, мне представляется, что мы с вами несколько деформировали структуру лекарственных назначений при моторных расстройствах. Порой мы используем препараты, влияющие на пищеварение, на кислотопродукцию, забывая о том, что в основе многих функциональных расстройств лежит моторная дисфункция и диссоциация секреторно-моторная. Мне думается, что арсенал интерниста, арсенал гастроэнтеролога не очень широкий пока, но у нас есть препараты, и мы должны знать и плюсы их, и минусы.