Цианоз при дыхательной недостаточности что это
Виды дыхательной недостаточности у пациентов. Что нужно знать врачу паллиативной помощи
Время чтения: 4 мин.
Любая одышка, вызванная заболеванием, считается признаком дыхательной недостаточности. Но одышка в состоянии покоя или при минимальной нагрузке вне обострения заболевания — это один из критериев того, что человек нуждается в паллиативной помощи.
Дыхательная недостаточность
Дыхательная недостаточность — не всегда показатель заболеваний легких: она может возникать из-за проблем с сердцем, нейромышечных заболеваний. Любой врач паллиативной помощи может встретить в своей практике такого пациента.
В паллиативе чаще встречается хроническая дыхательная недостаточность. Виды недостаточности различают по:
Локализация поражения
Центральная дыхательная недостаточность возникает из-за повреждений на уровне дыхательного центра в стволе головного мозга. В паллиативной помощи она возникает чаще всего из-за:
Как определить, что у пациента центральная дыхательная недостаточность?
Тогда зачем знать вид дыхательной недостаточности, если паллиативному пациенту в тяжелом состоянии может помочь только симптоматическая терапия? В первую очередь, чтобы более аргументированно и уверенно донести до родственников причину ухудшения состояния их близкого и объяснить объем помощи.
Нейромышечная дыхательная недостаточность возникает, когда пути, связывающие дыхательный центр с межреберными мышцами и диафрагмой (мотонейроны шейного и грудного отделов), прерываются. Нейромышечная дыхательная недостаточность — это осложнение таких заболеваний, как спинальные мышечные атрофии (СМА), миодистрофия Дюшенна, боковой амиотрофический склероз (БАС), миастения и миопатии. Этот вид недостаточности прогрессирует и необратим.
Был случай, когда супруг пациентки с БАС по ее просьбе не надевал маску и не подключал аппарат НИВЛ. Он объяснял это так: «Мы так тренируемся дышать сами, не всю же жизнь на аппарате сидеть».
Конечно, это решение самой пациентки, но у них не было даже понимания того, что аппарат необходим из-за необратимости недостаточности. Важно объяснить это пациенту и его родным.
Торако-диафрагмальная дыхательная недостаточность возникает при колабировании альвеол и ограничении их расправления из-за сдавления легких извне (опухолью, напряженным асцитом, парезом кишечника).
Бронхо-легочная дыхательная недостаточность бывает обструктивной, рестриктивной и перфузионной.
Обструктивная недостаточность возникает из-за:
— сужения просвета из-за утолщения стенок бронхов (воспалительный, аллергический, бактериальный отек);
— наличия на покрове бронхов вязкой слизи при увеличении ее секреции бокаловидными клетками бронхиального эпителия, слизисто-гнойной мокроты, крови;
— сужения вследствие рубцовой деформации бронха;
— развития эндобронхиальной опухоли;
— сдавления бронхов извне, в том числе опухолью, замещающей паренхиму легких, распространения лимфангита на межальвеолярные перегородки;
Однажды мне позвонил врач выездной службы, который был на вызове по причине внезапно возникшей дыхательной недостаточности у пациента с трахеостомой.
Родственники пациента рассказали, что внезапно появилась сильная одышка. Частота дыхательных движений была 24/мин, при этом аускультативно справа дыхание не проводилось.
Врач отметил, что трахеостомическая трубка проходима, однако вдох пациентом осуществляется с трудом. Гемодинамика была стабильной, поэтому версия с тромбоэмболией легочной артерии была неочевидной.
На мой вопрос о сухости языка и кожи врач ответил утвердительно. У меня сразу возникла мысль об обструкции правого бронха густой мокротой. Конечно, в этом случае пациента необходимо было госпитализировать в многопрофильный стационар, ведь обструкция могла привести к ателектазу правого легкого. Но больному повезло: врач попытался улучшить вентиляцию с помощью мешка Амбу, кусок мокроты выскочил прямо в просвет трубки и был извлечен. Признаки дыхательной недостаточности были купированы.
В данном случае врач заподозрил, что причиной недостаточности могла быть обструкция и немедленно приступил к оказанию помощи.
Рестриктивная недостаточность возникает из-за:
Понимание вида дыхательной недостаточности позволяет выбрать наиболее эффективную терапию. Например, при фиброзе кислородный концентратор на 5 литров скорее всего не поможет из-за нарушения альвеолярно-капиллярной мембраны. Таким пациентам нужен 10-литровый кислородный концентратор.
Клинические признаки острой дыхательной недостаточности
Острая дыхательная недостаточность (ОДН) представляет собой нарушение внешнего дыхания, когда нормальный газообмен становится невозможным. Развивается гипоксемия и гиперкапния – состояния, при которых концентрация кислорода в крови снижается, а углекислота накапливается в крови и тканях организма. Признаки этой патологии и их выраженность могут зависеть от причин, спровоцировавших острую дыхательную недостаточность.
Клинические признаки ОДН развиваются стремительно, вовлекая в патологический процесс важнейшие органы и системы. Такое состояние становится критическим и чревато летальным исходом, если вовремя не принять соответствующие меры.
Клинические признаки ОДН проявляются следующим образом:
1. Учащение дыхания.
Наиболее распространенный признак, появляющийся одним из первых при острой дыхательной недостаточности. Дыхание становится учащенным, больной начинает ощущать дыхательный дискомфорт. Такой признак развивается в качестве компенсаторного механизма, когда по причине затрудненного дыхания в легкие начинает поступать меньший объем кислорода за один вдох.
Происходят ответные изменения состава крови – в ней повышается концентрация углекислого газа, поэтому возрастает количество импульсов от дыхательного центра к дыхательным мышцам. В результате участившегося дыхания становится возможным временно восстановить нормальную вентиляцию легких, но компенсаторный механизм не может полностью заменить нормальный воздухообмен в легких.
При острой дыхательной недостаточности отмечают увеличение дыхательных движений до 24 и более раз в минуту.
2. Одышка.
Происходит нарушение привычного ритма дыхания, когда больной не может самостоятельно контролировать глубину вдоха, он ощущает нехватку воздуха, отчего становится еще более неспокойным. Восстановить дыхание в таких случаях возможно только в медицинском учреждении, так как патологическое состояние быстро прогрессирует и требует профессионального вмешательства.
3. Бледность и цианоз.
Из-за недостатка кислорода в крови кожные покровы человека начинают бледнеть, при отсутствии неотложной помощи развивается цианоз – посинение конечностей: кончиков пальцев, носа, ушей и т. д. При выраженном нарушении микроциркуляции может появиться «землистый» цвет кожи. Она становится влажной и холодной.
4. Полиорганная недостаточность.
При выраженной гипоксии появляются неврологические расстройства – беспокойство, возбуждение, эйфория. При стремительном прогрессировании ОДН происходит постепенное угасание сознания, его потеря, развитие комы. В острой стадии патологии могут появиться судороги.
5. Участие вспомогательной дыхательной мускулатуры.
При ОДН наблюдается нехватка кислорода, поэтому происходит включение всех компенсаторных механизмов организма, способствующих увеличению расширения грудной клетки. В процессе дыхания могут быть задействованы следующие группы мышц:
Улучшение процесса дыхания в этом случае возможно при принятии больным определенного положения, когда голова, шея и руки находятся в фиксированном положении. При острой дыхательной недостаточности некоторые пациенты отмечают, что им становится легче дышать, если немного наклониться вперед и опереться руками на устойчивую опору – стол, спинку кровати и т. п.
Кроме описанных признаков при ОДН могут наблюдаться и другие патологии:
Цианоз при дыхательной недостаточности что это
а) Склероз легочной артерии Аэрса — Аррилагa (Ayerza — Arrilaga). При выраженном склерозе легочной артерии в возникновении цианоза участвуют 2 фактора: склероз наблюдается не только в больших, но и в мельчайших сосудах и прежде всего приводит к ограничению дыхательной поверхности (рестриктивная дыхательная недостаточность). Значительное и длительное повышение давления в легочной артерии приводит к дилятации и гипертрофии правого сердца; если правый желудочек декомпенсируется, то к дыхательной недостаточности присоединяется сердечный фактор.
При этом обнаруживаются признаки cor pulmonale — резко усиленный второй тон на легочной артерии, гипертрофия и дилятация правого сердца, пульсация корней легких, пульсация и выбухание дуги легочной артерии, правый тип ЭКГ. На рентгенограмме грудной клетки повышенная прозрачность легочных полей, представляющая резкий контраст с усиленными тенями корней.
Первичный склероз легочной артерии представляет собой очень редкое заболевание ее мелких ветвей, которое, видимо, обусловлено сифилитическим или, чаще, неспецифическим воспалительным процессом.
Отграничение собственно болезни Аэрса — Аррилага от вторичных форм склероза легочной артерии при хронических заболеваниях легких (эмфизема, туберкулез, бронхоэктазы) может вызвать очень большие трудности вследствие наличия очень сходных симптомов (т. е. цианоза и cor pulmonale). Сердечный цианоз при пороках сердца (при комплексе Эйзенменгера, декомпенсированном открытом боталловом протоке), сопровождающихся легочной конфигурацией сердца, как правило, легче отличить, если учесть аускультативные данные со стороны сердца. О первичном склерозе легочной артерии, в общем, говорит несоответствие между выраженным цианозом и незначительной одышкой.
Некоторые авторы придерживаются взгляда, что для возникновения цианоза дополнительно необходимо открытие foramen ovale вследствие повышения давления в правом сердце и что такой цианоз подобен цианозу, обусловленному смешением артериальной и венозной крови; патологоанатомически, однако, это подтверждается лишь в редких случаях.
Клинически цианоз развивается только в позднем возрасте. Он может быть настолько интенсивным, что таких больных называют «черными сердечными больными» (cardiacos negros).
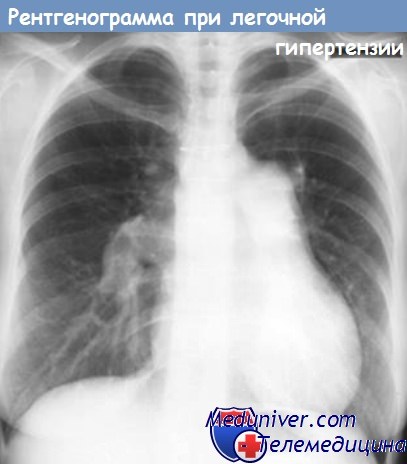
б) Дыхательная недостаточность при хронических заболеваниях легких. Длительное заболевание с поражением плевры, легких или бронхов (туберкулез, силикоз, бронхоэктазы), хроническая эмфизема и уменьшение объема грудной клетки при кифосколиозе часто ведут к легкому цианозу, который, однако, никогда не достигает таких степеней, как при болезни Аэрса.
Обычно выражена одышка. Диагноз первичного заболевания легких едва ли представляет диагностические трудности.
Острое нарушение легочного дыхания также протекает с цианозом (бронхиальная астма, легочная эмболия и инфаркт, пневмоторакс).
в) Застойные легкие при гемодинамической недостаточности сердца. Цианоз, будучи часто ранним признаком гемодинамической недостаточности сердца, обусловлен отчасти застоем в легких с последующей дыхательной недостаточностью и является выражением слабости левого желудочка. Он встречается чаще всего у больных с декомпенсированным митральным пороком и при слабости левого желудочка, обусловленной гипертонической болезнью, мелкоочаговым атеросклеротическим кардиосклерозом, а также после инфаркта миокарда. Все, что ведет к повреждению сердечной мышцы, может вести к цианозу.
В момент появления цианоза у больных с заболеваниями сердца, как правило, обнаруживаются также признаки застоя в легких (незвонкие влажные хрипы в нижних отделах, бронхопневмония, застойные выпоты, преимущественно справа).
Сердечный цианоз вследствие смешения артериальной и венозной крови. В интересах практической диагностики врожденные пороки можно подразделить на 3 группы:
1) пороки без цианоза;
2) пороки с ранним цианозом;
3) пороки с обязательным или необязательным поздним цианозом.
Дыхательная недостаточность ( Легочная недостаточность )
МКБ-10
Общие сведения
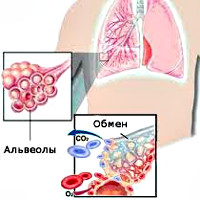
Внешнее дыхание поддерживает непрерывный газообмен в организме: поступление атмосферного кислорода и удаление углекислого газа. Любое нарушение функции внешнего дыхания приводит к нарушению газообмена между альвеолярным воздухом в легких и газовым составом крови. В результате этих нарушений в крови нарастает содержание углекислоты и уменьшается содержание кислорода, что ведет к кислородному голоданию, в первую очередь, жизненноважных органов – сердца и головного мозга.
При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных возможностей системы внешнего дыхания. Угрожающее для организма состояние развивается при дыхательной недостаточности, характеризующейся снижением парциального давления кислорода в артериальной крови менее 60 мм рт. ст., а также повышением парциального давления углекислоты более 45 мм рт. ст.
Причины
Дыхательная недостаточность может развиваться при различных острых и хронических воспалительных заболеваниях, повреждениях, опухолевых поражениях органов дыхания; при патологии со стороны дыхательной мускулатуры и сердца; при состояниях, приводящих к ограничению подвижности грудной клетки. К нарушению легочной вентиляции и развитию дыхательной недостаточности могут приводить:
Классификация
Дыхательная недостаточность классифицируется по ряду признаков:
1. По патогенезу (механизму возникновения):
2. По этиологии (причинам):
3. По скорости нарастания признаков:
4. По показателям газового состава крови:
5. По степени выраженности симптомов ДН:
Симптомы дыхательной недостаточности
Признаки ДН зависят от причин ее возникновения, типа и тяжести. Классическими признаками дыхательной недостаточности служат:
Гипоксемия клинически проявляется цианозом (синюшностью), степень которого выражает тяжесть дыхательной недостаточности и наблюдается при снижении парциального давления кислорода (РаО2) в артериальной крови ниже 60 мм рт. ст. Для гипоксемии характерны также нарушения гемодинамики, выражающиеся в тахикардии и умеренной артериальной гипотонии. При понижении РаО2 в артериальной крови до 55 мм рт. ст. наблюдаются нарушения памяти на происходящие события, а при снижении РаО2 до 30 мм рт. ст. пациент теряет сознание. Хроническая гипоксемия проявляется легочной гипертензией.
Проявлениями гиперкапнии служат тахикардия, нарушения сна (бессонница ночью и сонливость днем), тошнота, головные боли. Быстрое нарастание в артериальной крови парциального давления углекислоты (РаСО2) может привести к состоянию гиперкапнической комы, связанной с усилением мозгового кровотока, повышением внутричерепного давления и развитием отека головного мозга. Синдром слабости и утомления дыхательных мышц характеризуется увеличением частоты дыхания (ЧД) и активным вовлечением в процесс дыхания вспомогательной мускулатуры (мышц верхних дыхательных путей, мышц шеи, брюшных мышц).
ЧД более 25 в мин. может служить начальным признаком утомления дыхательной мускулатуры. Урежение ЧД менее 12 в мин. может предвещать остановку дыхания. Крайним вариантом синдрома слабости и утомления дыхательной мускулатуры служит парадоксальное дыхание.
Одышка субъективно ощущается пациентами как нехватка воздуха при чрезмерных дыхательных усилиях. Одышка при дыхательной недостаточности может наблюдаться как при физическом напряжении, так и в спокойном состоянии. В поздних стадиях хронической дыхательной недостаточности с присоединением явлений сердечной недостаточности у пациентов могут появляться отеки.
Осложнения
Дыхательная недостаточность является неотложным, угрожающим для здоровья и жизни состоянием. При неоказании своевременного реанимационного пособия острая дыхательная недостаточность может привести к гибели пациента. Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок. Альвеолярная гипоксия и неадекватная вентиляция легких при дыхательной недостаточности вызывает развитие легочной гипертензии. Гипертрофия правого желудочка и дальнейшее снижение его сократительной функции ведут к развитию легочного сердца, проявляющегося в застое кровообращения в сосудах большого круга.
Диагностика
На начальном диагностическом этапе тщательно собирается анамнез жизни и сопутствующих заболеваний с целью выявления возможных причин развития дыхательной недостаточности. При осмотре пациента обращается внимание на наличие цианоза кожных покровов, подсчитывается частота дыхательных движений, оценивается задействованность в дыхании вспомогательных групп мышц.
В дальнейшем проводятся функциональные пробы для исследования функции внешнего дыхания (спирометрия, пикфлоуметрия), позволяющая провести оценку вентиляционной способности легких. При этом измеряется жизненная емкость легких, минутный объем дыхания, скорость движения воздуха по различным отделам дыхательных путей при форсированном дыхании и т. д.
Обязательным диагностическим тестом при диагностике дыхательной недостаточности является лабораторный анализ газового состава крови, позволяющий определить степень насыщения артериальной крови кислородом и углекислым газом (PаО2 и PаСО2) и кислотно-щелочное состояние (КОС крови). При проведении рентгенографии легких выявляются поражения грудной клетки и паренхимы легких, сосудов, бронхов.
Лечение дыхательной недостаточности
Лечение пациентов с дыхательной недостаточностью предусматривает:
При выраженных признаках гипоксии в первую очередь проводится оксигенотерапия (кислородная терапия). Кислородные ингаляции подаются в концентрациях, обеспечивающих поддержание PаО2 = 55— 60 мм рт. ст., при тщательном мониторинге рН и PаСО2 крови, состояния пациента. При самостоятельном дыхании пациента кислород подается масочно или через носовой катетер, при коматозном состоянии проводится интубация и поддерживающая искусственная вентиляция легких.
Наряду с оксигнотерапией проводятся мероприятия, направленные на улучшение дренажной функции бронхов: назначаются антибактериальные препараты, бронхолитики, муколитики, массаж грудной клетки, ультразвуковые ингаляции, лечебная физкультура, проводится активная аспирация секрета бронхов через эндобронхоскоп. При дыхательной недостаточности, осложненной легочным сердцем, назначаются диуретики. Дальнейшее лечение дыхательной недостаточности направлено на устранение вызвавших ее причин.
Прогноз и профилактика
Дыхательная недостаточность является грозным осложнением многих заболеваний и нередко приводит к летальному исходу. При хронических обструктивных заболеваниях легких дыхательная недостаточность развивается у 30% пациентов.Прогностически неблагоприятно проявление дыхательной недостаточности у пациентов с прогрессирующими нейромышечными заболеваниями (БАС, миотония и др.). Без соответствующей терапии летальный исход может наступить в течение одного года.
При всех прочих патологиях, приводящих к развитию дыхательной недостаточности, прогноз разный, однако невозможно отрицать, что ДН является фактором, сокращающим продолжительность жизни пациентов. Предупреждение развития дыхательной недостаточности предусматривает исключение патогенетических и этиологических факторов риска.
Цианоз
Цианоз (синюшное окрашивание кожи и слизистых оболочек, особенно губ) возникает вследствие значительного повышения в крови содержания восстановленного гемоглобина, т. е. гемоглобина, не соединенного с кислородом.
Классификация цианоза
1. Центральный цианоз вследствие неполного насыщения артериальной крови кислородом или появления в крови производных гемоглобина. Проявляется изменением цвета кожи и слизистых оболочек. Наиболее частые причины:
2. Периферический цианоз, обусловленный локальным нарушением кровообращения. Основные причины:
Клиника и диагноз
Чаще цианоз заметен на выступающих частях тела — кончике носа, губах, щеках, ушных раковинах, конечных фалангах пальцев. В таких случаях говорят об акроцианозе. Сам по себе цианоз не вызывает тягостных ощущений и обычно не является поводом для обращения за медицинской помощью. Однако он обычно появляется при таких заболеваниях или в такой стадии обострения болезни, когда в сочетании с другими симптомами может быть признаком неотложного состояния. При внезапном возникновении, быстром нарастании, значительной выраженности и упорстве цианоз бывает проявлением тяжелого заболевания, требующего неотложной помощи.
При заболеваниях органов дыхания цианоз развивается тогда, когда возникает острое нарушение, иди резкое ухудшение газообмена в легких, кожа и слизистые оболочки имеют при этом фиолетовый оттенок. Цианоз появляется или значительно усиливается у больных с затяжным приступом бронхиальной астмы. При этом имеет значение как нарушение газообмена в легких, так и замедление тока крови на периферии вследствие развивающейся у больных недостаточности правого желудочка сердца.
Выраженный цианоз наблюдается при острых бронхиолитах — остром воспалении мелких и мельчайших бронхов, ведущем к резкому нарушению бронхиальной проходимости и ухудшению газообмена. В этих случаях цианоз сочетается с резкой одышкой, кашлем с мокротой, повышением температуры, потом, обилием влажных хрипов в легких. Больные бронхиолитом нередко производят весьма тяжелое впечатление. Примечательно, что, несмотря на выраженную одышку и цианоз, больные могут лежать на низкой подушке.
Остро появляющийся интенсивный цианоз сопровождает тромбозы и эмболии в системе легочной артерии, ведущие к резкому нарушению кровообращения и газообмена в легких. Развивающаяся при этом острая недостаточность правого желудочка сердца значительно усиливает цианоз, который у этих больных сочетается с одышкой, болью в груди, а при формировании инфаркта легкого — с кровохарканьем и соответствующими данными перкуссии и аускультации.
Резкий цианоз, сочетающийся с выраженной одышкой, характерен для милиарного туберкулеза и карциноматоза легких.
Значительное усиление цианоза у больных хроническими заболеваниями легких (пневмосклероз, эмфизема, бронхоэктатическая болезнь) служит показателем увеличения степени дыхательной недостаточности, что обычно связано с обострением хронического нагноительного процесса в легких или присоединением пневмонии. Нарастание цианоза в этих случаях сочетается обычно с усилением одышки, кашля и недостаточности правого желудочка сердца. Подобные больные нуждаются в срочной госпитализации и нередко в мероприятиях, входящих в комплекс дыхательной реанимации, так как вслед за усилением симптомов дыхательной недостаточности, цианоза и одышки может развиться гипоксическая кома.
При пороках сердца самая частая причина цианоза — стеноз левого венозного отверстия. По выраженности цианоза можно в какой-то степени судить о величине сужения митрального отверстия и степени вторичной легочной гипертензии. Цианоз у больных митральным стенозом сочетается с одышкой, характерными данными выслушивания сердца, нередко наличием влажных хрипов над нижними отделами легких, иногда кровохарканьем. Усиление цианоза и одышки может предшествовать приступу сердечной астмы.
При левожелудочковой недостаточности с замедлением тока крови по капиллярам и застоем крови в легочных сосудах эффективная терапия сердечными гликозидами и мочегонными средствами ведет обычно к уменьшению цианоза и других проявлений недостаточности кровообращения.
Цианоз, обусловленный нарушением притока крови к правым отделам сердца, наблюдается приперикардитах и опухолях средостения. При этом если имеется сдавление верхней полой вены, цианоз выражен преимущественно в верхней половине тела и сочетается с набуханием шейных вен, появлением извитой сети подкожных венозных коллатералей между системой верхней и нижней полых вен.
Цианоз, обусловленный образованием метгемоглобина и сульфгемоглобина, наблюдается при воздействии промышленных ядов, производных анилина, в результате приема некоторых медикаментов, в частности фенацетина, сульфаниламидов. При появлении в крови метгемоглобина кожа и слизистые оболочки приобретают серо-коричневый оттенок, при сульфгемоглобинемии — пурпурный цвет губ, ушей и ногтевого ложа, который контрастирует с бледностью кожи. Для распознавания мет- и сульфгемоглобинемии, при которых необходима неотложная помощь, имеют значение данные анамнеза, свидетельствующие о контакте с ядами или приеме лекарств, и отсутствие патологии внутренних органов, которая могла бы объяснить указанные изменения окраски кожи и слизистых оболочек.