Цистит и уретрит у женщин в чем разница
Уретрит и цистит: отличия урогенитальных заболеваний
Что такое цистит и уретрит?
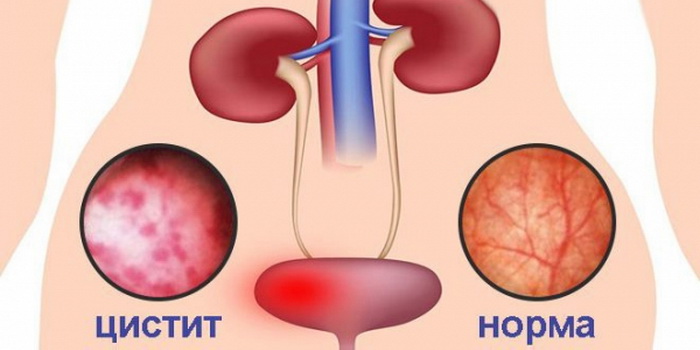
Циститом называется инфекционно-воспалительное заболевание, которое поражает слизистую оболочку стенки мочевого пузыря. По клиническому течению выделяют несколько форм воспаления: острое, хроническое, интерстициальное. 33
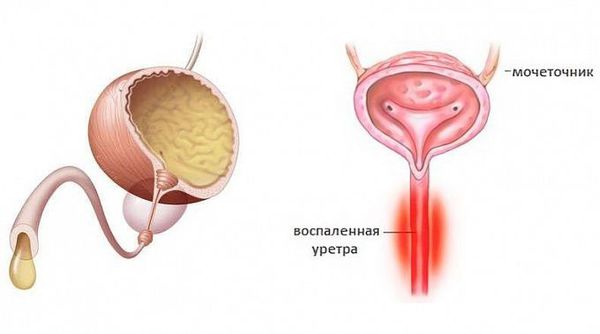
Уретрит – это заболевание, которое характеризуется воспалением слизистой оболочки мочеиспускательного канала. У женщин оно не развивается самостоятельно, поэтому уретра, как правило, вовлекается в патологический процесс при наличии близко расположенных очагов воспаления. 33
Чем отличается уретрит от цистита?
Кроме разной локализации патологического процесса эти заболевания имеют еще ряд отличий, которые занимают особое место в дифференциальной диагностике:
Кроме того, при уретрите, как правило, не наблюдается значительное ухудшение общего состояния организма. При цистите бывает повышение температуры тела до 37-38°С, общая слабость, озноб, может возникать интоксикация. 16
Чем лечить уретрит и цистит?
Для лечения инфекционно-воспалительных заболеваний мочевых путей может использоваться современный растительный диуретик Фитолизин® в составе комплексной терапии. В его составе присутствует сгущенный экстракт смеси растительного сырья (9 компонентов) и 4 эфирных масла, которые оказывают противовоспалительное, мочегонное, спазмолитическое действия. 6
Препарат выпускается в форме пасты для приготовления суспензии для приема внутрь, что существенно упрощает применение. Фитолизин® можно принимать в течение 2-6 недель, но при необходимости курс можно продлить (только после консультации со специалистом). 6
Не только цистит: боль при мочеиспускании
Принято считать, что боль при мочеиспускании – достоверный признак цистита. Однако, «неприятность» может быть связана с воспалением только нижних мочевых путей, и своим возникновением обязана специфической флоре. Выявить таких возбудителей общим анализом мочи, часто, не представляется возможным. А лечение популярными антибиотиками, в большинстве случаев, не помогает.
Цистит или уретрит
«Мочевые» инфекции могут «базироваться» на любом уровне мочевыделительной системы.
Поражение только мочеиспускательного канала имеет название «уретрит» и может быть обусловлено:
Воспаление может быть обусловлено также ранением мочевого канала, влиянием токсических и физических факторов (облучение, ожоги и так далее). Хотя, надо признать, такие ситуации все же редки.
Основными признаками уретрита становятся:
При этом учащения мочеиспускания или чувства переполненного мочевого пузыря, характерных для цистита, при изолированном уретрите не возникает.
Воспаление мочевого пузыря чаще имеет «классическую» бактериальную природу и провоцируется представителями условно-патогенной микрофлоры.
Последние могут попасть в мочевые пути как «извне», так и «изнутри», мигрируя из кишечника по лимфатическим путям.
Таким «микробным путешествиям» способствуют:
Кстати, диагноз «хронический рецидивирующий цистит» правомочен уже в случае 2-х обострений в течении полугода, или 3-х – всего за год. В этом случае риск бактериальных осложнений «на почки» и соседние органы – значительно возрастает. И лечение, в большинстве случаев, приобретает междисциплинарный характер (при участии врачей разных специальностей).
Диагностика
1.Ставший уже «классическим», общий анализ мочи представляет первую линию диагностики. Скорость его выполнения и достаточно широкий спектр показателей служит обоснование для назначения лечения в самые короткие сроки.
Однако такое лечение – эмпирическое.
До получения результатов микробиологического исследования оценить качество, количество и чувствительность бактерий к антибиотикам – не представляется возможным. А это означает, что антибиотик назначается «вслепую», исходя из спектра действия препарата, и может оказаться не эффективен против микрофлоры в конкретном случае.
2. Повысить «эффективность» лечения можно выяснив природу возбудителя.
Для этого необходимо:
Материал из мазка, в отличие от посева, позволяет выделить внутриклеточные и «капризные» к выращиванию микроорганизмы (уреаплазмы, микоплазмы, хламидии, трихомонады и прочие), а также вирусы. А посев, в свою очередь, дает представление о чувствительности условно-патогенной флоры.
И тот, и другой анализ по отдельности не позволяют составить максимально полную картину. Тогда как вместе охватывают гораздо больший спектр возможных возбудителей.
3. Разумеется, не стоит забывать о системной реакции организма на воспаление, оценить которую можно в общем анализе крови с лейкоцитарной формулой. А смещение формулы в сторону нейтрофилов или лимфоцитов служит указанием на бактериальную или вирусную природу инфекции, соответственно.
Уретрит, цистит, простатит: разница в симптомах и терапии заболеваний
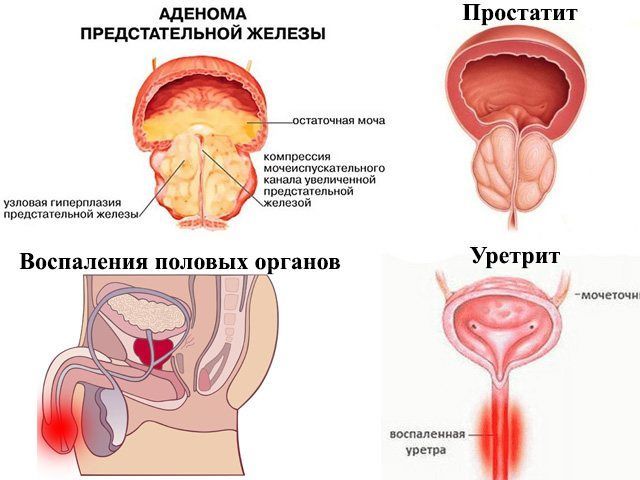
Цистит, уретрит, простатит – заболевания мочеполовой системы. Их симптомы во многом схожи, но локализация воспаления отличается. Постановка правильного диагноза крайне важна для выбора максимально эффективной терапии. Интересно, что эти заболевания могут протекать одновременно или одно способно вызвать другое. Это также имеет значение при выборе схемы лечения. Поговорим о том, каковы основные отличия уретрита и цистита у обоих полов, когда следует обратиться к врачу.
Что такое цистит, уретрит, простатит, какая между ними разница?
Уретрит – воспаление слизистой оболочки мочеиспускательного канала. Основные причины заболевания: травмы и инфекции (обычно ЗППП или недостаточная гигиена).
Простатит – воспаление предстательной железы у мужчин. Патология сопровождается увеличением размеров пострадавшего органа, который начинает перекрывать нормальный отток мочи. Причинами могут стать половые инфекции, развитие условно-патогенной микрофлоры. Также простатит манифестирует как осложнение после некоторых других тяжелых заболеваний.
Согласно статистике, цистит чаще всего возникает у женщин, а вот от уретрита в равной степени страдают оба пола. Это обусловлено особенностями физиологии. У мужчин уретра длинная и узкая, поэтому болезнетворные бактерии редко проникают в мочевой пузырь. Результатом становится местное воспаление канала. У женщин уретра короткая и широкая, что дает предпосылки для распространения инфекции на стенки мочевого пузыря.
При всех указанных заболеваниях крайне важно своевременно начать лечение! Кроме неприятных симптомов существует риск и другого осложнения – по мочеточникам инфекция может подняться к почкам.
Симптомы цистита, уретрита, простатита
Чтобы знать, как отличить уретрит, цистит и простатит друг от друга, стоит знать особенности симптоматики каждого заболевания.
Локализация боли – ощущение жжения, рези, тяжести при цистите ощущается внизу живота, в надлобковом пространстве. При уретрите неприятные симптомы появляются ближе к наружным половым органам и в основном во время мочеиспускания, что особенно заметно у мужчин. В случае воспаления предстательной железы боли менее выражены, могут отдавать в область прямой кишки, мошонки, поясницы.
Температура тела – при цистите интоксикация организма более выражена, поэтому показания термометра могут доходить до отметки в 39 градусов. Уретрит дает более смазанную картину вообще без температуры или с субфебрильными показателями до 37,5 градусов. А вот простатит может не вызывать повышения температуры вовсе.
Изменение цвета мочи – при цистите оттенок естественных выделений становится темнее, может приобретать розовый или коричневый оттенок, выраженный запах. Уретрит провоцирует изменение цвета мочи только в случае механического повреждения слизистой канала. При простатите урина бывает очень светлой, мутной.
Начало заболевания – цистит манифестирует ростом температуры. Воспаление уретры – резями во время мочеиспускания. Простатит – с тянущих или простреливающих болей.
Выделения – цистит и простатит дополнительно проявляются только частыми походами в туалет. При уретрите часто появляются гнойные выделения из мочеиспускательного канала.
Очень важно знать, как отличить цистит от простатита у мужчин, поскольку эти заболевания имеют схожие симптомы. Мужчины часто откладывают визит к врачу, запуская болезнь. Однако осложнения могут привести к бесплодию, развитию хронического воспаления, эректильной дисфункции и другим неприятным последствиям.
Лечение уретрита, цистита, простатита
Диагностируют все три этих заболевания по результатам УЗИ и лабораторного исследования мочи. Реже используется уретроскопия. Для лечения используют антибиотики и противомикробные средства, препараты для укрепления местного иммунитета, физиопроцедуры.
Если вы хотите получить консультацию врача о том, как отличить простатит от цистита, пройти обследование и избавиться от заболевания, запишитесь на прием в клинику Dr. AkNer в Москве! Это передовой центр урологии, гинекологии и репродуктологии, где используются наиболее современные диагностические технологии, схемы лечения. Записаться на прием к врачу легко прямо на сайте или по телефону!
Уретрит у женщин под маской хронического цистита. Современный выбор терапии
Показаны эффективность и безопасность комбинации этиотропного препарата (азитромицин) с лактулозой, у пациенток с уретритом, ассоциированным с внутриклеточными инфекциями. Показано, что препарат потенцирует восстановление собственного микробиоценоза пацие
Efficiency and safety of the combination of etiotropic preparation (azitromitsin) with the laktulose, in women patients with urethritis associated with intracellular infections are shown. It is stated that the preparation contributes to the restoration of personal microbiocenosis of patient and prevents the relapse of infections.
Цистит у женщин — одно из наиболее частых заболеваний в урологической и терапевтической практике. Однако насколько истинна заболеваемость бактериальным циститом? До того, как попасть к специалисту, пациентка, как правило, пытается поставить диагноз и подобрать лечение самостоятельно, руководствуясь советами подруг и интернета, где любое нарушение мочеиспускания может быть однозначно расценено как «цистит».
Уретриту у женщин незаслуженно уделяется крайне мало внимания, зачастую эта проблема вообще игнорируется. Тем не менее следует отметить, что воспаление слизистой мочеиспускательного канала не является гендерно-детерминированным заболеванием и может встречаться как у мужчин, так и у женщин.
Второй аспект, на котором хотелось бы остановиться, — негативные последствия антибактериальной терапии. Длительный бесконтрольный прием антибиотиков закономерно приводит к дисбиозу кишечника и влагалища. Клинические проявления нарушения кишечного микробиоценоза по степени тяжести варьируют от легкой диареи до тяжелейшего колита со смертельным исходом и могут проявляться отсроченно: зафиксированы случаи развития псевдомембранозного колита спустя 2 месяца после завершения курса антибактериальной терапии [1, 2].
Этот феномен явился обоснованием к назначению самостоятельно или в комплексе с противомикробной терапией так называемых пробиотиков, которые Всемирная Организация Здравоохранения определила как «микроорганизмы, которые, будучи принятыми в живом состоянии в соответствующем количестве, обеспечивают хорошее самочувствие и здоровье организма хозяина» [3]. Наиболее часто в урологии и гинекологии применяют различные штаммы лактобацилл — как вагинально, так и орально. [4]. В рандомизированном плацебо-контролируемом исследовании по оценке эффективности Lactobacillus crispatus интравагинально как средства профилактики возвратных циститов у женщин было показано, что в течение 10 недель по завершении курса лечения обострение цистита возникло у 15% женщин, получавших препарат Lactin-V по сравнению с 27% рецидивов в группе плацебо [5]. В двойном слепом рандомизированном исследовании, включавшем 252 пациентки с рецидивным течением урогенитальной инфекции (УГИ), применяли орально L. rhamnosus GR1 и L. reuteri RC-14, что привело к снижению обострений на 50%, хотя эффективность длительного приема триметоприм-сульфаметоксазола была еще выше [6]. Применение пробиотиков для профилактики рецидивов УГИ у женщин рекомендовано рекомендациями Европейской ассоциации урологов European Association of Urology (EAU) с уровнем доказательности «C» [7].
Мы можем вылечить пациентку с УГИ посредством эрадикации возбудителя или подсаживания полезной микрофлоры (пробиотики) — и позволить ей выздороветь за счет создания адекватных условий для нормального функционирования организма, в первую очередь — иммунной системы. Назначение пробиотиков лечит больного, но эффект может оказаться кратковременным, так как подсаженные чужеродные лактобациллы не всегда приживаются и через некоторое время отторгаются. Выход из такой, казалось бы, тупиковой ситуации есть — использование пребиотиков, то есть препаратов, обеспечивающих благоприятные условия существования собственной микрофлоре. Пребиотики — вещества немикробного происхождения, селективно стимулирующие рост, метаболическую активность и размножение собственной нормальной микрофлоры человека. Пребиотики являются питательным субстратом и источником энергии для бифидобактерий и лактобацилл, составляющих основу нормальной кишечной микрофлоры. Наиболее эффективным из известных пребиотиков является лактулоза, пребиотическое действие которой начинается с дозы от 0,3 г в сутки.
Таким образом, комбинация этиотропного препарата с лактулозой позволит избежать стандартных для антибиотикотерапии осложнений. Чтобы проверить эту гипотезу, мы провели прямое открытое проспективное несравнительное исследование по оценке эффективности и безопасности Экомеда, включающего азитромицин и лактулозу, у пациенток с уретритом, ассоциированным с внутриклеточными инфекциями.
Материалы и методы исследования
В исследование были включены 14 пациенток, обратившихся в МЦ «Биовэр» с жалобами на нарушение мочеиспускания. Критериями включения были:
Таким образом, для включения в исследование целенаправленно отбирались молодые небеременные женщины без тяжелых соматических заболеваний, страдающие хроническим (непрерывно-рецидивирующим) уретритом, плохо переносящие антибактериальную терапию, с нестабильностью кишечного и влагалищного микробиоценоза. Влагалищный дисбиоз в настоящем исследовании мы определяли по характерным изменениям при микроскопии влагалищного мазка и по результатам посева на микрофлору, а кишечный дисбиоз оценивали по характеру и частоте стула, без микробиологической верификации.
Возраст больных составил в среднем 28,7 ± 4,2 года (колебания от 22 до 43 лет), то есть все участницы исследования были репродуктивного возраста; на момент обращения небеременные.
Больным проводился осмотр в гинекологическом кресле с пальпацией уретры, общий анализ крови, общий анализ мочи (двухстаканная проба), исследование соскоба уретры и цервикального канала на наличие ДНК Chlamydia trachomatis, Mycoplasma genitalium, Ureaplasma urealyticum методом полимеразной цепной реакции (ПЦР); посев этого же материала на бактериальную микрофлору и внутриклеточные инфекции, а также микроскопия окрашенного по Граму влагалищного мазка для выявления сопутствующего вагинита и кандидоза влагалища. Пациентки самостоятельно заполняли визуальную аналоговую шкалу (ВАШ) по оценке интенсивности боли/дизурии (от 0 баллов — боли нет, до 10 баллов — боль нестерпимая) и качества жизни (от 0 баллов — невыносимо плохо, до 5 баллов — отлично). Исследования проводили при поступлении, через 2 недели от начала лечения и через 6 недель.
Все пациентки принимали препарат Экомед в первоначальной дозе 750–1000 мг (в зависимости от массы тела) с последующим ежедневным приемом в дозе 500 мг один раз в сутки в течение семи дней (курсовая доза — до 4,5 г азитромицина). Более длительный, чем указано в инструкции, прием препарата обусловлен течением заболевания (хроническое, непрерывно-рецидивирующее) и безуспешностью предшествующих курсов терапии, что позволяет предположить переход возбудителя в персистирующую форму, нечувствительную к стандартной терапии. Учитывая особенности фармакокинетики действующего антибактериального вещества, сохраняющегося в очаге воспаления в эффективных концентрациях до недели после приема последней дозы, пациентки находились под действием противомикробной терапии в течение двух недель, после чего проводилось первое контрольное обследование. Помимо этиотропной терапии все больные принимали препарат Канефрон Н по 50 капель трижды в день в течение месяца — с целью элиминации продуктов распада микробных клеток, стимуляции диуреза и потенцирования действия антибиотика.
Результаты исследования
Спектр предъявляемых в момент обращения жалоб был следующий: постоянная ноющая боль в области уретры — у всех 14 пациенток; усиление боли в момент мочеиспускания — у 8 женщин; усиление боли при наполнении мочевого пузыря — у 7 больных. Диспареунию отмечали все пациентки, равно как и влагалищные выделения, которые у 9 были транзиторными, а у 5 — постоянными. Связь ухудшения состояния с половым актом отмечали 12 пациенток. Интенсивность боли колебалась от 5 до 9 баллов (в среднем 7,4) по ВАШ; качество жизни было оценено в среднем на 1,8 балла (от 1 балла до 3).
Продолжительность заболевания (от появления первых симптомов до обращения к врачу) составила 5,2 года (от 2 до 11 лет). В среднем пациентки получили по 7,6 курса антибактериальной терапии, 6 человек принимали антибиотики длительное время в сниженных дозах с профилактической целью. Считаем важным отметить, что только в 64,2% лечение назначал врач (терапевт, уролог, гинеколог, венеролог), а в 35,8% пациентки занимались самолечением.
В анамнезе у всех были инфекции, передающиеся половым путем: трихомониаз у 6 больных, хламидиоз — у 7, уреаплазмоз — у 12, ассоциация возбудителей — у 11 пациенток. Все больные получали по поводу этих заболеваний соответствующую терапию с контролем излеченности.
У всех 14 пациенток преобладала лейкоцитурия в первой порции двухстаканного теста. ДНК Chlamydia trachomatis в соскобе уретры/соскобе цервикального канала была обнаружена у 6/2 пациенток, ДНК Mycoplasma genitalium — у 6/3, ДНК Ureaplasma urealyticum — у 8/2. Таким образом, у всех пациенток в соскобе уретры присутствовали внутриклеточные возбудители, причем почти у половины из них (6 больных) выявлена сочетанная инфекция. В то же время в цервикальном канале выявляемость инфекционного агента была значительно ниже — возможно, как следствие предшествовавшего местного лечения у гинеколога. Рост внутриклеточных возбудителей в отделяемом цервикального канала был получен только у одной больной, в отделяемом уретры — у 9 пациенток. Такая ситуация опять же объясняется многократными предшествующими курсами терапии, приведшими к развитию персистенции микроорганизмов.
Рост кишечной палочки в диагностически значимом титре (10 4 КОЕ/мл) был получен только у одной пациентки, у двух выявлен гемолитический стафилококк, еще у одной — коринебактер, также в титре 10 4 КОЕ/мл. У остальных 10 больных моча была стерильна. В отделяемом влагалища, напротив, микробный пейзаж отличался значительным разнообразием. У 10 больных выявлен рост Candida albicans, у двух — Staphylococcus spp., у 3 трех — Enterobacter. Во влагалищном мазке число лейкоцитов колебалось от 25 до 60, палочки Додерляйна не были выявлены ни в одном случае, у половины (7 пациенток) обнаружены ключевые клетки. Таким образом, у всех включенных в исследование пациенток имелся дисбиоз влагалища.
Все пациентки получали однотипную терапию, определенную протоколом настоящего исследования; переносимость лечения была хорошая, ни в одном случае не развился сколько-нибудь значимый побочный эффект.
Через две недели отмечены отличные результаты (прекращение боли, восстановление качества жизни до 5 баллов по ВАШ, нормализация анализов мочи, прекращение роста возбудителя) у половины женщин (7 пациенток), хорошие результаты (снижение интенсивности боли до 1 и меньше, повышение качества жизни до 4 и выше, существенное улучшение анализов мочи, прекращение роста возбудителя) у 5 больных, у двух результат был расценен как удовлетворительный, поскольку боль держалась на уровне 3 баллов, сохранялась диспареуния, умеренная лейкоцитурия). У 11 пациенток отмечена положительная тенденция в течении вагинита, ни у одной не было ухудшения с этой стороны, как во время любого предшествующего курса антибиотиков. Ни у одной пациентки не развилась диарея, равно как и не изменился характер стула.
У 9 пациенток прослежены ближайшие отдаленные результаты (через 6 недель) после начала терапии. У всех сохранялся достигнутый эффект, более того, из пяти женщин с «хорошим» результатом лечения трое перешли в разряд «отличного» результата, ни у одной не было прогрессирования дисбиоза влагалища и кишечника.
Обсуждение
Экоантибиотики биоэквивалентны обычным антибиотикам по противомикробной активности, а по профилю безопасности — значительно превосходят их, поскольку сохраняют баланс кишечной микрофлоры в процессе лечения, препятствуют развитию антибиотик-ассоциированной диареи и Clostridium difficile-ассоциированной диареи; поддерживают иммунный статус и обладают лучшей терапевтической переносимостью, чем обычные антибиотики [8].
Пробиотики — это живые микроорганизмы, которые, будучи в достаточном количестве в кишечнике, оказывают положительное действие на здоровье макроорганизма. К пробиотикам относят Lactobacillus rhamnosus GG, L. reuteri, Bifidobacteria; некоторые штаммы L. casei и L. acidophilus. Пробиотики предупреждают или купируют ротавирус-индуцированную или антибиотик-ассоциированную диарею, снижают концентрацию канцерогенных энзимов в кишечнике, снижают ирритацию желудочно-кишечного тракта, уменьшают воспаление, вызванное дисбиозом, нормализуют стул, уменьшают аллергизацию организма, предотвращают развитие острых инфекций респираторного тракта и мочеполовой системы [8].
Пребиотики — это частично ферментированные ингредиенты, создающие условия наибольшего благоприятствования развитию гастроинтестинальной микрофлоры и оказывающие тем самым все перечисленные выше эффекты. Синергичное сочетание пробиотика и пребиотика называется синбиотиком. К пребиотикам относят инулин, олигофруктозу, галактоолигосахариды (лактулозу). Это диетические волокна с хорошо доказанным благотворным влиянием на кишечную микрофлору. Есть убедительные данные о положительном опосредованном воздействии пребиотиков на липидный и минеральный метаболизм, профилактику рака, иммунный ответ на воспаление [9].
При оптимальном соотношении видов микроорганизмов, населяющих кишечник человека (так называемая микробиота) формируется истинный симбиоз (нормобиоз), обеспечивающий хорошее самочувствие и здоровье организма-хозяина. При изменении микробного пейзажа в ту или иную сторону развивается дисбиоз, приводящий к разбалансировке многих органов и систем. Предложена идея пребиотического эффекта, который определяют как «выборочная стимуляция роста и/или активности определенной части кишечной микробиоты для обеспечения хорошего самочувствия и здоровья макроорганизма». Пребиотический эффект, обусловленный приемом ряда продуктов, пищевых волокон, является хорошо изученным фактом. Доказан пребиотический эффект инулина, олигофруктозы, лактулозы (стимуляция роста и активности Bifidobacterium) [10].
Выводы
Назначение экоантибиотиков, содержащих пребиотик лактулозу, потенцирует восстановление собственного микробиоценоза пациента, создает предпосылки для полного выздоровления, профилактирует рецидив инфекций урогенитального тракта. Добавление лактулозы к антибиотику никоим образом не сказывается на его антимикробной активности, не оказывает негативного влияния на переносимость препарата. Проведение после курса экоантибиотиков фитотерапии оптимально сбалансированным препаратом (Канефрон Н) закрепляет достигнутый эффект.
Получены первые весьма обнадеживающие данные об эффективности и безопасности Экомеда, содержащего комбинацию азитромицина и лактулозы, необходимо продолжать исследования по этому направлению.
Литература
* ГБОУ ВПО НГМУ МЗ РФ,
** ООО МЦ «Биовэр», Новосибирск
Цистит и уретрит
Общая информация
Краткое описание
Цистит – это острое или хроническое воспаление оболочек мочевого пузыря.
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| N30 | Цистит |
| N34 | Уретрит и уретральный синдром |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| УЗИ | – | ультразвуковое исследование |
| КТ | – | компьютерная томография |
| МРТ | – | магнитно-резонансная томография |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| СОЭ | – | скорость оседания эритроцитов |
| ЭКГ | – | электрокардиограмма |
| ИМВП | – | инфекция мочевыводящих путей |
Пользователи протокола: врачи скорой неотложной медицинской помощи, врачи общей практики, терапевты, урологи,хирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| 1а | Доказательства получены путем метаанализарандомизированных исследований |
| 1b | Доказательства, полученные как минимум в 1 рандомизированном исследовании |
| 2а | Доказательства полученные при проведении 1 хорошо спланированного контролируемого нерандомизированного исследования |
| 3 | Доказательства получены при проведении неэкспериментального исследования (сравнительного исследования, корреляционного анализа, исследования отдельных клинических случаев) |
| 4 | Доказательства, полученные из отчетов экспертных комиссий, на основе мнений или клинического опыта авторитетных специалистов |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Тип | Категория факторов риска | Примеры факторов риска |
| O | Не известно/ сопутствующие факторы риска | Здоровая женщина в пременопаузальном периоде |
| R | Факторы риска рецидивирующей ИМВП, но без риска тяжелого исхода | Половое поведение и использование контрацептивов Дефицит гормонов в постменопаузальном возрасте Секреторный тип определенной группы крови Контролируемый сахарный диабет |
| E | Факторы риска вне мочеполовой системы, с риском более тяжелого исхода | Беременность Мужской пол Плохо контролируемый сахарный диабет Выраженная иммуносупрессия Болезни соединительной ткани Недоношенные дети, новорожденные |
| N | Нефропатии с риском более тяжелого исхода | Клинические признаки почечной недостаточности Поликистозная нефропатия |
| U | Урологические факторы риска, с риском более тяжелого исхода, который можно устранить во время лечения | Обструкция мочеточника (камень, стриктура) Кратковременно установленный катетер Бессимптомная бактериурия Контролируемая нейрогенная дисфункция мочевого пузыря Урологическая операция |
| C | Постоянный катетер Катетер и не разрешившиеся урологические факторы риска, с риском более тяжелого исхода | Длительная уретральная катетеризация Неразрешенная обструкция МВП Плохо контролируемый нейрогенный мочевой пузырь |
По патогенезу:
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ 3
Диагностические критерии
Жалобы и анамнез:
· боли в надлобковой области (цистит);
· выделения из уретры;
· зуд и жжение при мочеиспускании (уретрит);
· озноб;
· лихорадка;
· слабость.
Физикальное обследование:
· болезненность при пальпации мочевого пузыря – цистит;
· при осмотре отмечаются выделения из уретры – уретрит.
Лабораторные исследования:
Основные:
· ОАК;
· ОАМ;
· бактериологический посев мочи с чувствительностью к антибиотикам.
В клинико-лабораторных данных отмечается увеличение СОЭ, возможен лейкоцитоз, лейкоцитурия, наличие инфекции при бактериологическом посеве мочи.
Инструментальные исследования:
· УЗИ мочевого пузыря – УЗИ картина при циститах, выявляется утолщение стенки, более 5 мм. Содержимое мочевого пузыря может быть неоднородным – определяться взвесь или осадок.
· УЗИ уретры – при уретритах, является не информативной, может выявляться утолщение стенки мочеиспускательного канала
Показания для консультации специалистов:
· консультация дерматовенеролога – при подозрительных высыпаниях (шелушениях, язв и т.д.) при осмотре тела, в области гениталий
· консультация гинеколога – при наличии жалоб и болезней со стороны гинекологических органов. При патологических выделениях из влагалища, нарушение менструального цикла и болезненность придатков при пальпации.
Диагностический алгоритм: (схема) нет.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Обострение хронического поясничного остеохондроза /грыжа межпозвоночного диска | Боли в поясничной области | Осмотр невролога, Обзорный рентген поясничного отдела позвоночника, КТ поясничного отдела позвоночника | Длительный анамнез заболевания, наличие травм позвоночника, боли усиливающиеся при движении |
| Туберкулезный цистит | Боли в надлобковой области | Анализ на микобактерии туберкулеза в моче, Осмотр фтизиатра | Контакт с больными туберкулезом, Ранее перенесенный туберкулез |
| Миома матки, эндометрит, сальпингооофарит, киста яичника | Боли в надлобковой области | УЗИ матки, и их придактов, осмотр гинеколога | Связь болевого синдрома с менструальным циклом |
| Гонорейный уретрит | Уретральные выделения, ззуд и жжение при мочеиспускании | Выявление гонококков в мазке уретры Осмотр дерматовенеролога | Незащищенный половой контакт |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Амикацин (Amikacin) |
| Амоксициллин (Amoxicillin) |
| Гентамицин (Gentamicin) |
| Дорипенем (Doripenem) |
| Имипенем (Imipenem) |
| Итраконазол (Itraconazole) |
| Кетопрофен (Ketoprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Левофлоксацин (Levofloxacin) |
| Меропенем (Meropenem) |
| Нитрофурантоин (Nitrofurantoin) |
| Пиперациллин (Piperacillin) |
| Фентиконазол (Fenticonazole) |
| Флуконазол (Fluconazole) |
| Фосфомицин (Fosfomycin) |
| Фуразидин (Furazidin) |
| Цефепим (Cefepime) |
| Цефиксим (Cefixime) |
| Цефотаксим (Cefotaxime) |
| Цефподоксим (Cefpodoxime) |
| Цефтазидим (Ceftazidime) |
| Цефтибутен (Ceftibuten) |
| Цефтриаксон (Ceftriaxone) |
| Циластатин (Cilastatin) |
| Ципрофлоксацин (Ciprofloxacin) |
| Эртапенем (Ertapenem) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (J01G) Аминогликозиды |
| (J01DH) Карбапенемы |
| (J01CR) Комбинации пенициллинов (в т.ч. с ингибиторами бета-лактамаз) |
| (J01MA) Фторхинолоны |
| (J01DD) Цефалоспорины третьего поколения |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [1-5,13,14]
На амбулаторном уровне лечатся острый и хронический цистит (неосложненный с обычным течением) и уретрит (неосложненный, с обычным течением).
Немедикаментозное лечение:
· режим полупостельный;
· стол №7 или 15.
Медикаментозное лечение[2,4,5]:
При остром неосложненном цистите легкой и средней степени достаточно назначения пероральной терапии в течение 10–14 дней (1b, УД – B). Фторхинолоны в течение 7–10 дней могут быть рекомендованы как терапия первой линии, если резистентностьE. coli 10 % к ко-тримоксазолу он не подходит для эмпирической терапии в большинстве регионов, однако препарат может применяться после подтверждения чувствительности микроорганизмов [16] (1b, УД – B). Ко-амоксиклав не рекомендуется как препарат первой линии для эмпирической пероральной терапии острого цистита (4, УД – B). Но он может применяться после подтверждения чувствительности грамположительной микрофлоры (4, УД – С).
Острый неосложненный цистит легкой и средней степени тяжести
| Антибиотик | Доза | Продолжительность терапии |
| Левофлоксацин | 0,5 внутрь 1 раз | 7-10 дней |
| Левофлоксацин | 0,75 внутрь 1 раз | 5 дней |
| Ципрофлоксацин | 0,5-075внутрь 2 раза | 7-10 дней |
| Ципрофлоксацин | 1,0*1 внутрь 1 раз | 5 дней |
| Антибиотик | Доза | Продолжительность терапии | ||
| Амоксицилинквалуанат | 0,5-0,125 внутрь 3 раза | 14 дней | ||
| Цефиксим | 0,4 внутрь 1 раз | 7-10 дней | ||
| Средства выбора | Альтернативные препараты |
| Фосфамицинатрометомол внутрь 3,0 гр | Офлоксацин 0,2 внутрь 2 раза 3 дня |
| Фурозидин 0,1 внутрь 3 раза 5 дней | Ципрофлоксацин 0,5 внутрь 2 раза 3 дня |
| Нитрофурантоин 0,1 внутрь 3,4 раза 5 дней | Левофлоксацин 0,5 внутрь 1 раз 3 дня |
| Цефиксим 0,4 внутрь 1 раз 5 дней |
| Антибиотик | Доза | Продолжительность терапии |
| Левофлоксацин | 0,5 внутрь 1 раз | 7-10 дней |
| Левофлоксацин | 0,75 внутрь 1 раз | 5 дней |
| Ципрофлоксацин | 0,5-075внутрь 2 раза | 7-10 дней |
| Ципрофлоксацин | 1,0*1 внутрь 1 раз | 5 дней |
| Амоксицилинквалуанат | 0,5-0,125 внутрь 3 раза | 14 дней |
| Цефтибутен | 0,4 внутрь 1 раз | 10 дней |
| Цефиксим | 0,4 внутрь 1 раз | 7-10 дней |
| Фосфамицинатрометомол | внутрь 3,0 гр 1 раз | Однократно |
| Фурозидин | 0,1 внутрь 3 раза | 5 дней |
| Нитрофурантоин | 0,1 внутрь 3,4 раза | 5 дней |
Перечень дополнительных лекарственных средств:
Анальгезирующие препараты (кетопрофен 2,0 в/м при болях).
Противогрибковые:флуконазол 150 мг 1 раз рeros, интраконазол 100мг 1 раз в день пер ос 7-14 дней, фентиконазол 600 мг или 1000* мг 1 капсулу интравагинально однократно или крем 2% по 5 мг 1 раз в сутки 7 дней, тербинафин 250 мг 1 раз в день 7-14 дней (при наличии кандидозной инфекции).
* применение после регистрации в РК
Хирургическое вмешательство:нет.
Дальнейшее ведение: после проведения консервативной терапии проведение контрольного обследования общего анализа мочи и бактериального посева.
Индикаторы эффективности лечения [13,14]:
· устранение воспалительного процесса;
· отсутствие болевого синдрома;
· нормализация клинико-лабораторных показателей и инструментальных методов исследования.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ [19]
Тактика лечения осложненных ИМВП зависит от степени тяжести заболевания. Лечение состоит из 3 основных направлений:
· устранение урологических нарушений;
· антимикробная терапия и, при необходимости, поддерживающая терапия. Пациенты с осложненными ИМВП часто нуждаются в госпитализации. Для того чтобы избежать появления резистентных штаммов, терапия, по возможности, должна проводиться на основании результатов культурального исследования мочи. При необходимости проведения эмпирической терапии спектр активности выбранного антибиотика должен охватывать наиболее вероятных возбудителей (УД – А).
Рекомендуемыми препаратами являются: фторхинолоны с преимущественным выведением почками, ингибитор-защищенные аминопенициллины, цефалоспорины 2 или 3а группы или, при необходимости проведения парентеральной терапии, аминогликозиды(УД – 1b, УД – B).
При неэффективности стартовой терапии или в случае клинически тяжелой инфекции следует выбрать антибиотик с более широким спектром, который будет также активен и в отношении Pseudomonasspp.(УД – 1b, УД – B), например: фторхинолон (если не использовался для стартовой терапии), ингибитор-защищенный ациламинопенициллин (пиперациллин), цефалоспорин 3b группы или карбапенем с/без аминогликозида(УД – 1b, УД – B). Продолжительность лечения обычно составляет 7–14 дней (УД – 1b, УД – A), но иногда может быть увеличена до 21 дня (УД – 1b, УД – A). Добиться полного излечения без рецидивов инфекции обычно невозможно до тех пор, пока не будут полностью устранены предрасполагающие факторы. Культуральное исследование мочи следует проводить через 5–9 дней после завершения терапии и затем еще через 4–6 недель(УД – В).
Немедикаментозное лечение:
· режим полупостельный;
· стол №7 или 15.
Медикаментозное лечение[2,10]:
Пациентам с острым циститом тяжелой степени, которые не могут получать пероральные препараты из-за системных симптомов, таких как тошнота и рвота, необходимо назначить начальную парентеральную терапию одним из приведенных антибиотиков.
| Рекомендации | Уровень доказательности |
| Парентеральныефторхинолоны в регионах, где резистентность E. Coli к ним составляет | 1b |
| Цефалоспорины III поколения в техрегионах, где встречаемость БЛРС-продуцирующих штаммов E. coli составляет | 1b |
| Аминопенициллины + ингибиторы β-лактамаз, при известной чувствительности к ним грамположительных микроорганизмов | 4 |
| Аминогликозиды или карбапенемы в регионах, где встречаемость штаммов E. coli,резистентных к фторхинолонам и/или продуцирующих БЛРС, составляет > 10 % | 1b |
Госпитализация в стационар необходима при невозможности исключить осложняющие факторы доступными инструментальными методами и/или у пациента определяются клинические признаки и симптомы сепсиса (УД – 4, УД – B).
После улучшения состояния пациент может быть переведен на пероральный прием одного из вышеприведенных препаратов, если выделенные микроорганизмы чувствительны к ним, для завершения 1–2-недельного курса лечения (УД – 1b, УД –B).
Перечень основных лекарственных средств:
| Антибиотик | Дневная доза | Литература |
| Ципрофлоксацин | 400 мг 2 раза в день | 2 |
| Левофлоксацин | 750 мг 1 раз в день | 16 |
| Левофлоксацин | 250–500 мг 1 раз в день | 2 |
| Альтернативные препараты | ||
| Цефотаксим | 2 г 4 раза в день | 15 |
| Цефтриаксон | 1–2 г 1 раз в день | 2 |
| Цефтазидим | 1–2 г 4 раза в день | 13 |
| Цефепим | ||
Ко-амоксиклав
1,5 г 4 раза в день
После улучшения пациент может быть переведен на пероральный прием одного из вышеперечисленных антибиотиков (если он активен в отношении микроорганизма) для завершения 1–2-недельного курса лечения. Поэтому указана только дневная доза и нет продолжительности приема [2,10].
Перечень дополнительных лекарственных средств:
Анальгезирующие препараты (кетопрофен 2,0 в/м при болях)
Противогрибковые: флуконазол 150 мг 1 раз рeros, интраконазол 100мг 1 раз в день пер ос 7-14 дней, фентиконазол 600 мг или 1000* мг 1 капсулу интравагинально 1 раз в день, тербинафин 250 мг 1 раз в день 7-14 дней (при наличии кандидозной инфекции).
Хирургическое вмешательство: нет.
Индикаторы эффективности лечения:
· устранение воспалительного процесса;
· отсутствие болевого синдрома;
· нормализация клинико-лабораторных показателей и инструментальных методов.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [15,16]
Показания для плановой госпитализации:
· при безуспешности консервативной терапии и наличии «холодных» гнойных очагов деструкции.
Показания для экстренной госпитализации:
· гипертермическая реакция;
· тошнота, рвота, интоксикация;
· пальпируемый болезненный и увеличенный в размерах мочевой пузырь, при безуспешности консервативной терапии и наличии гнойных очагов деструкции.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
1) Макажанов Марат Абзалович – доктор медицинских наук, профессор, заведующий отделением андрологии АО «Научный центр урологии имени академика Б. У. Джарбусынова».
2) Максутов Куаныш Жолымбетович – АО «Научный центр урологии имени академика Б. У. Джарбусынова», уролог, старший научный сотрудник.
3) Айтказин Бейбит Мухтарович – кандидат медицинских наук, уролог, АО «Научный центр урологии имени академика Б. У. Джарбусынова».
4) Нисанбаев Абдолла Дюсенбекович – ассистент кафедрыхирургических болезней №1 с курсом урологии РГП на ПХВ «Казахский Национальный Медицинский университет им. С.Д. Асфендиарова».
5) Макалкина Лариса Геннадьевна – кандидат медицинских наук, доцент кафедры клинической фармакологии АО «Медицинский университет Астана», клинический фармаколог.
Указание на отсутствие конфликта интересов:нет
Список рецензентов:
1) Жантелеева Лязат Асановна – доктор медицинских наук, заведующая кафедрой урологии Казахстанско-Российского Медицинского Университета.
Указание условий пересмотра протокола:пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.