Цистокарцинома яичника что это такое
ЦИСТАДЕНОКАРЦИНОМА
ЦИСТАДЕНОКАРЦИНОМА (cysta-denocarcinoma; греческий kystis пузырь + аденокарцинома) — злокачественная опухоль типа железистого рака, исходящая из эпителиальной выстилки кисты или образующая в процессе своего развития кистозную полость.
Цистаденокарцинома наиболее часто встречается в яичниках, где она может быть двусторонней (см. Яичники, опухоли). Значительно реже цистаденокарци-нома наблюдается в поджелудочной железе, слюнных железах (чаще околоушных) и молочных железах.
В яичниках различают серозную и муцинозную цистаденокарциному.
Серозная цистаденокарцинома (синоним: серозная цистокарцинома, малигнизированная серозная кистома, малигнизированная цилиоэпителиальная кистома, сероанапластическая карцинома, псаммоматозная карцинома, рак яичников серозного строения) наблюдается у женщин в возрасте 40—60 лет, страдающих первичным и вторичным бесплодием, воспалением придатков матки. Среди злокачественных опухолей яичников серозная цистаденокарцинома составляет примерно 60—80%. Опухоль возникает в основном за счет малигнизации эпителия кист яичника.
Макроскопически опухоль имеет вид хрупких сосочковых или солидных разрастаний в полости кист яичников или по наружной их стенке, может возникать мультицентрически в нескольких камерах цистаденом. Микроскопически характеризуется выраженной пролиферацией эпителия с образованием сосочковых и железистых структур. В толще опухоли часто обнаруживаются псаммозные тельца (см.). Серозная цистаденокарцинома характеризуется быстрым ростом с распространением на соседние органы, метастазированием в лимфатические узлы, сальник, брюшину, внутренние органы.
Муцинозная цистаденокарцинома (синоним: рак из псевдомуцинозной кисты, аденопапиллярная карцинома, вольфова эпителиома, псевдомуцинозная цистаденокарцинома) составляет около 10% всех злокачественных опухолей яичников.
Макроскопически характеризуется наличием компактных участков распадающейся опухоли в толще отдельных камер кист яичников или сосочковых разрастаний на наружной поверхности этих кист. Микроскопически эта опухоль состоит из атипичных полиморфных клеток, образующих сосочковые, железистые, решетчатые структуры. Псаммозные тельца встречаются редко. В поздних стадиях заболевания метастазы распространяются по брюшине, лимфатическим и кровеносным сосудам.
Болезнь вначале протекает бессимптомно, и лишь позднее появляются жалобы на боли в животе, развивается асцит (см.). Часто отмечаются нарушения функции кишечника, что проявляется в виде запоров или поносов, чувства дискомфорта в брюшной полости.
При пальпации живота и влагалищном исследовании в нижнем отделе брюшной полости может определяться опухоль неравномерной консистенции; пальпация ее нередко болезненна. Опухолевые узлы могут выявляться также в ректовагинальном углублении. В диагностике опухоли важную роль играют гинекологическое исследование (см.), лапароскопия (см. Перитонеоскопил) с возможной биопсией, ирригоскопия (см.), колоноскопия (см.), урография (см.), рентгенография в условиях пневмоперитонеума (см.), ультразвуковое исследование (см. Ультразвуковая диагностика), компьютерная томография (см. Томография компьютерная), цитологическое исследование (см.) содержимого брюшной полости, полученного при пункции через задний свод влагалища.
Пункцию опухоли проводить не рекомендуется.
Лечение преимущественно комбинированное (см. Опухоли, лечение). Как правило, его начинают с оперативного вмешательства, при к-ром желательно по возможности удалить матку с придатками, большой сальник. В последующем проводят лечение противоопухолевыми средствами (см.). Используют циклофосфан, Тио-ТЭФ, 5-фторурацил, метотрексат, адриамицин, препараты платины. Комбинированная химиотерапия более эффективна, чем применение отдельных противоопухолевых препаратов. Лучевая терапия применяется относительно редко. Может быть использована дистанционная гамма-терапия или внутрибрюшинное введение радиоактивного коллоидного золота 198Аи.
Прогноз зависит от стадии развития опухоли и степени ее дифференцированности. Пятилетняя выживаемость составляет в среднем 30—35%.
Профилактика заключается в своевременном распознавании и удалении доброкачественных опухолей и кист яичника.
Цистокарцинома яичника что это такое
а) Терминология:
1. Сокращения:
• Доброкачественная или злокачественная серозная опухоль
2. Определение:
• Серозная опухоль из эпителиальной ткани, которая может быть доброкачественной (серозная цистаденома), пограничной (низкий потенциал злокачественности) или злокачественной (серозная цистаденокарцинома)
1. Общая характеристика:
• Лучший диагностический критерий:
о Крупное, тонкостенное, однокамерное объемное образование с сосочковыми разрастаниями или без них
• Локализация:
о В 25% случаев доброкачественных опухолей и в 65% случаев злокачественных опухолей локализация двусторонняя
• Размер:
о Варьирует, но часто крупный
2. УЗИ при серозной цистаденоме и цистаденокарциноме яичника:
• В-режим:
о Обычно опухоль однокамерная или с небольшим количеством перегородок, даже если она злокачественная
о Кистозная жидкость от прозрачной до слегка эхогенной:
— Обычно менее эхогенная, чем при муцинозных опухолях
о Перегородки часто тонкие, но могут быть и толстыми, особенно в злокачественных опухолях
о Часто имеются сосочковые разрастания:
— Не обязательно указывают на злокачественность
— Вероятность малигнизации возрастает с увеличением количества солидного компонента
о Может наблюдаться асцит и имплантационные метастазы по брюшине при развитии метастатической болезни:
— Асцит в значительной степени соотносится с метастатической болезнью (прогностическая значимость положительного результата, как признака метастазирования в брюшину, равна 72-80%)
о Приблизительно у трети первичных опухолей и метастазов в брюшине имеются микрокальцификаты (псаммомные тельца):
— Обычно не распознаются ультразвуком
• Цветовая допплерография:
о В солидных компонентах определяется кровоток
о Центральный кровоток внутри объемного образования указывает на злокачественность с большей вероятностью, чем периферический кровоток
о Злокачественные патологические образования часто имеют усиленный кровоток, однако количественные параметры, такие как индекс пульсации и индекс резистентности, не являются достоверными для дифференциации доброкачественных и злокачественных очагов
3. КТ при серозной цистаденоме и цистаденокарциноме яичника:
• Могут присутствовать кальфицикаты
• Мягкотканный компонент накапливает контраст
• Является методом выбора для определения стадии опухоли
4. Рекомендации по визуализации:
• Лучший метод визуализации:
о УЗИ является идеальным методом для обнаружения и характеристики патологических очагов:
— Всегда используйте допплерографию для оценки кровотока
о КТ является более предпочтительным методом для определения стадии опухоли
• Советы по протоколы исследования:
о Для выявления возможного метастатического поражения брюшины проведите оценку по направлению околоободочно-кишечных каналов и капсулы печени
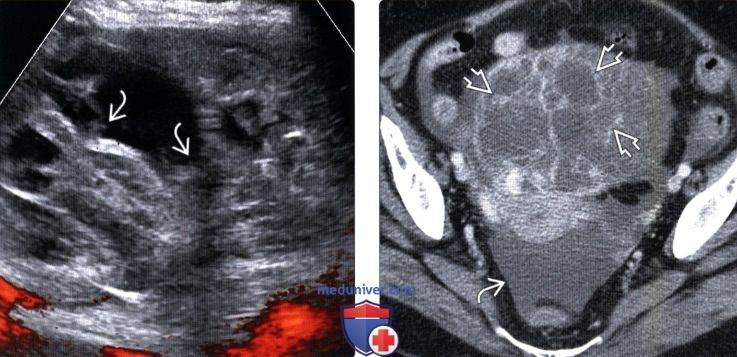
(Справа) КТ с контрастированием этого же объемного образования, аксиальный срез: множественные перегородки и свободная жидкость в малом тазу. По данным патологического исследования выявлена серозная цистаденома с некрозом вследствие перекрута.
в) Дифференциальная диагностика серозной цистаденомы и цистаденокарциномы яичника:
1. Муцинозная цистаденома/цистаденокарцинома:
• Многокамерные объемные образования с пониженным эхосигналом
2. Другие эпителиальные опухоли:
• Значительное совпадение результатов визуализации
• Другие эпителиальные опухоли менее распространены, чем серозные опухоли
3. Метастазы в яичниках:
• Ищите злокачественное образование органов эпигастральной области
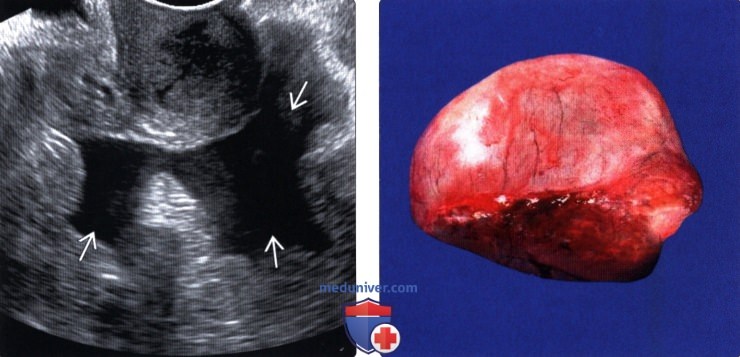
(Справа) В большинстве случаев объемные образования яичников удаляются без вскрытия кисты для предотвращения контаминации брюшины. Обычно во время операции производят биопсию мягких тканей и лимфатических узлов, а также получают смывы с тазовой брюшины для проведения цитологического исследования.
1. Общая характеристика:
• Этиология:
о Окончательно не определена
о Одной из теорий является «непрерывная овуляция»: повторяющаяся микротравма с клеточным восстановлением до поверхностного эпителия:
— Повышенный риск: отсутствие родов в анамнезе, ранее менархе, поздняя менопауза (больше овуляторных циклов)
— Пониженный риск: несколько родов в анамнезе, позднее менархе, ранняя менопауза, прием оральных контрацептивов (меньше овуляторных циклов)
о В настоящее время считается, что низкодифференцированная серозная аденокарцинома произрастает скорее из эпителия фимбриального отдела фаллопиевой трубы, а не из самого яичника
• Генетика:
о Наследственные причины имеются в 5-10% случаев рака яичников:
— Высокодифференцированная серозная аденокарцинома:
Мутации генов KRAS, BRAF
— Низкодифференцированная серозная аденокарцинома:
Мутации гена ТР53
Мутации генов BRCA1/BRCA2 (наиболее распространено)
— Синдром Линча
• Ассоциированные аномалии:
о Иногда может иметь гормональную активность и продуцировать эстроген
• Новообразования яичников:
о Эпителиальные опухоли составляют 60-70% всех опухолей: 85-90% злокачественных опухолей
о Герминогенные опухоли составляют 1 5-20% всех опухолей: 3-5% злокачественных опухолей
о Опухоли стромы полового тяжа яичников составляют 5-10% всех опухолей: 2-3% злокачественных опухолей
о Метастазы и лимфомы составляют 5-10% всех опухолей: 5-10% злокачественных опухолей
• Механизмы распространения:
о Наиболее распространено метастазирование в брюшину:
— По данным хирургических вмешательств наиболее распространенными локализациями являются: большой сальник, правое поддиафрагмальное пространство и дугласово пространство
о Прямое распространение в соседние органы о Лимфогенное метастазирование в парааортальные и тазовые лимфатические узлы
о Гематогенное распространение встречается реже:
— Наиболее частой локализацией являются печень и легкие
2. Стадирование, степени дифференцировки и классификация серозной цистаденомы и цистаденокарциномы яичника:
• Определение стадии цистаденокарциномы яичника согласно классификации Международной федерации гинекологии и акушерства (FIGO):
о Стадия I: Опухоль ограничена яичниками:
— IA: Односторонняя опухоль, без асцита со злокачественными клетками
— IB: Двусторонняя опухоль, без асцита со злокачественными клетками
— IC: Опухоль, ограниченная одним или обоими яичниками, с любым из следующих признаков:
IC1: Интраоперационный разрыв капсулы
IC2: Разрыв капсулы до хирургического вмешательства или опухоль с разрастаниями на поверхности яичника/фаллопиевой трубы
IC3: Злокачественные клетки в асците либо в смывах из брюшной полости
о Стадия II: Опухоль вовлекает один или оба яичника с распространением на органы и стенки малого таза:
— IIА: Распространение на матку или фаллопиевы трубы, без асцита со злокачественными клетками
— IIB: Распространение на другие ткани малого таза, без асцита со злокачественными клетками
о Стадия III: Внутрибрюшинные метастазы за пределами малого таза и/или метастазы в забрюшинных лимфатических узлах:
— IIIA1: вовлечены только забрюшинные лимфатические узлы
— IIIA2: подтверждены микроскопические метастазы за пределами малого таза и/или positive забрюшинные лимфатические узлы
— IIIB: гистологически подтвержденные метастазы за пределами малого таза размером 2 см, с вовлечением лимфатических узлов либо без него
о Стадия IV: отдаленные метастазы (за исключением внутрибрюшинных метастазов):
— IVA: плевральный выпот с положительной цитологией
— IVB: паренхиматозные метастазы в печени и/или селезенке, либо метастазы в органах за пределами брюшной полости (включая паховые лимфатические узлы и лимфатические узлы за пределами брюшной полости)
д) Клинические особенности:
1. Проявления серозной цистаденомы и цистаденокарциномы яичника:
• Наиболее частые признаки/симптомы:
о Часто протекает бессимптомно: выявляется случайно при физикальном исследования
о Дискомфорт/боль в области малого таза из-за крупного размера опухоли
о Симптомы метастатической болезни:
— У 70% пациенток со злокачественными опухолями к моменту постановки диагноза брюшина уже вовлечена в патологический процесс
• Аномальное повышение уровня белка СА-125: стойкая взаимосвязь с серозной цистаденокарциномой (по сравнению с другими гистологическими типами):
о Ложноположительный результат у пациенток с доброкачественными новообразованиями, эндометриозом (особенно у женщин в постменопаузе)
о Ложноотрицательный результат в 50% случаев опухолей на I стадии (нецелесообразно использовать в качестве скринингового метода)
о Наиболее часто используется для наблюдения за уже известным заболеванием
3. Течение и прогноз:
• Пятилетняя выживаемость при опухолях с низким потенциалом злокачественности составляет 95%:
о В случае метастазирования прогноз похож на таковой при откровенно злокачественной гистологии
• Коэффициент пятилетней выживаемости для злокачественных эпителиальных опухолей:
о Стадия I: 90%
о Стадия II: 70%
о Стадия III: 39%
о Стадия IV: 17%
4. Лечение серозной цистаденомы и цистаденокарциномы яичника:
• Первичным методом лечения является хирургическое вмешательство:
о Полнообъемная этапная лапаротомия и операция по уменьшению объема опухоли (циторедукция):
— Этапная лапаротомия включает удаление матки с придатками, биопсию тазовых и парааортальных лимфатических узлов, оменэктомию, биопсию и смывы с брюшины
• После циторедуктивной операции проводится химиотерапия
• Неоадъювантная химиотерапия проводится перед циторедуктивной операцией у пациенток с неоперабельной опухолью:
о Включая массивное поражение лимфатических узлов труднодоступных локализаций (ворота печени, сальниковая сумка, корень брыжейки), обширное вовлечение окружающих органов или наличие распространения на стенки малого таза, либо на IV стадии заболевания
е) Диагностическая памятка:
1. Следует учесть:
• Для дифференцирования доброкачественных и злокачественных объемных образований яичников следует учитывать несколько параметров:
о Морфологическая картина: перегородки, сосочковые разрастания, солидный компонент
о Допплерография: наличие кровотока, локализация и количественные характеристики
о Возраст и гормональный статус
о История развития заболевания
о Дополнительные сведения (например, наличие асцита)
2. Советы по интерпретации изображений:
• Серозная цистаденома является наиболее вероятным диагнозом при выявлении крупной, анэхогенной, однокамерной кисты у женщины в постменопаузе
ж) Список использованной литературы:
1. Trillsch F et al: Surgical staging and prognosis in serous borderline ovarian tumours (ВОТ): A subanalysis of the AGO ROBOT study. Br J Cancer. ePub, 2015
2. Prat J et al: Staging classification for cancer of the ovary, fallopian tube, and peritoneum. IntJGynaecolObstet. 124(0:1-5, 2014
3. Alcazar JL et al: Clinical and ultrasound features of type I and type II epithelial ovarian cancer. Int J Gynecol Cancer. 23(4):680-4, 2013
4. Xie M et al: Application of real-time ultrasound elastography for discrimination of low- and high-grade serous ovarian carcinoma. J Ultrasound Med. 32(2):257-62, 2013
5. Moyle P et al: Radiological staging of ovarian carcinoma. Semin Ultrasound CT MR. 31 (5):388-98, 2010
6. Woodward PJ et al: From the archives of the AFIP: radiologic staging of ovarian carcinoma with pathologic correlation. Radiographics. 24(1):225-46, 2004
7. Wagner BJ et al: From the archives of the AFIP. Ovarian epithelial neoplasms: radiologic-pathologic correlation. Radiographics. 14(6): 1351-74; quiz 1375-6, 1994
Редактор: Искандер Милевски. Дата публикации: 5.12.2019
Симптоматика и прогнозы при цистаденокарценоме на яичнике
Цистаденокарцинома яичника: виды, прогноз, лечение, продолжительность жизни
Статистика утверждает — число пациенток, которым врачи ставят диагноз цистаденокарцинома яичника, увеличивается каждый год. Это рак яичников вторичного порядка, который может встречаться у женщин разных возрастов – и репродуктивного, и климактерического. Люди часто задают врачу вопрос о продолжительности жизни с таким диагнозом, но однозначного ответа нет.
В этом случае степень запущенности является решающим фактором. В половине случаев раковые образования в яичниках становятся причиной cмepти больного. Каждая женщина должна внимательно следить за состоянием своего здоровья и при малейших нарушениях обращаться к врачу. Знать о клинических признаках цистаденокарциномы и способах ее лечения должны все женщины.
Что это такое?
Цистаденокарцинома яичника – это злокачественное новообразование, которое по-другому называют железистым раком. Онкологический процесс развивается на поверхности эпителия, выстилающего орган, и по причине особенностей пролиферации этого вида ткани, рассматриваемый недуг встречается чаще, чем прочие опухоли железистого происхождения.
Важно! Цистаденокарцинома – это пузырь, который заполнен жидким содержимым. Контуры его ровные и четки, стенки нерастягивающиеся. Капсула может иметь одну или несколько камер, размер может колeбaться от 3 до 12 см.
Типы цистоденокарциномы
Классифицируют цистаденокарциному по следующим критериям: состав ткани и зрелость клеток образования. Обо всем этом будет подробнее расписано ниже.
На основе состава ткани
Злокачественная патология делится на два типа – серозный и муцинозный. В первом случае патология выявляется чаще после 40 лет, ее опасность в быстром росте и метастазировании на ранних стадиях развития. Во втором — необратимые процессы длительное время прогрессируют без видимых признаков. Более подробно эти формы будут рассмотрены ниже.
Серозная патология яичника развивается быстро, но клиническая картина проявляется только после того, как тело опухоли разрастается до больших размеров. Новообразование в свою очередь делится на серозную простую и серозную папиллярную цистаденокарциному.
Простая форма онкологии представляет собой однокамерную ровную капсулу, а у папиллярной опухоли внутренняя поверхность покрыта сосочками. Но они образуются постепенно в течение 2-3 лет после начала патологического процесса. Папиллярная цистаденокарцинома может иметь одну или несколько камер и поражать один или оба яичника сразу.
При увеличении размера опухоли женщину начинают беспокоить следующие проявления заболевания:
Кроме того, общее состояние женщины тоже существенно ухудшается, появляется раздражительность, слабость и тошнота.
Муцинозные цистаденокарциномы чаще всего образуют кисты. Злокачественные клетки порастают через строму кистозного образования, распространяясь на близлежащие органы.
По зрелости опухолевых клеток
Существует классификация по степени злокачественного процесса:
Причины развития цистоденокарциномы яичника
Всем известно, что точных причин, по которым развивается онкологический процесс, науке определить пока не удалось. Считается, что в основном патология развивается в результате генетической предрасположенности, но способствующими факторами могут выступать также:
Что касается происхождения опухолей, они могут быть первичными, то есть изначально злокачественными, и вторичными. Цистаденокарцинома – это вторичная опухоль. Первоначально на ее месте было доброкачественное образование. Таким образом, можно сказать, что опухоль возникает по причине гормональных нарушений, и, если она не рассасывается самостоятельно или при помощи медикаментозных средств, она переходит в другую стадию – трaнcформируется в онкологию.
Справка! Чем старше женщина, тем риск заболевания у нее выше.
Симптомы и специфические признаки
Как уже было сказано, длительное время цистаденокарцинома яичника себя никак не проявляет, и даже, если имеются какие-то симптомы, они напоминают признаки системных заболеваний, и диагноз может быть установлен неправильно.
Неспецифические признаки патологии:
Все перечисленные симптомы, безусловно, указывают на отклонения в работе женского организма, но они могут наблюдаться при совершенно разных патологических состояния.
Важно! Очень опасным признаком считается появления кровяных выделений в постменопаузе.
Специфическими же симптомами патологии являются следующие:
Такие признаки появляются на поздних стадиях развития опухоли.
Стадии развития цистаденокарциномы
Развитие цистаденокарциномы происходит в несколько стадий. Орган поражается постепенно. Опасность начинается с 3 стадии, когда онкологический процесс затрагивает большой сальник, 4 же степень характеризуется метастазированием по всему организму.
Важно! Чем раньше будет диагностирована патология, тем выше шансы на благоприятный исход.
К сожалению, признаки опухоли появляются слишком поздно и, если женщина нерегулярно проходит гинекологические осмотры, ее диагностируют на последних стадиях. Даже поздние стадии рака не сильно беспокоят женщину, больная просто привыкает к постоянной ноющей боли в нижней части живота и откладывает визит к врачу.
Итак, 4 стадии развития онкопроцесса:
TNM-классификация
В основе TNM классификации лежит три компонента:
Классификация злокачественных опухолей яичника по системе TNM выглядит следующим образом:
Т – изначальная первичная опухоль:
N – лимфатические региональные узлы:
М – отеленное метастазирование:
Как проводится диагностика?
Предварительный диагноз может быть поставлен гинекологом после осмотра женщины в гинекологическом кресле. Далее пациентка направляется на дополнительное исследование – лабораторное, инструментальное и аппаратное.
Основным диагностическим методом определения цистаденокарциномы яичника является УЗИ. В ходе этого обследования врач может не только определить вид новообразования, но и выяснить насколько оно плотно крепится к яичнику. Кроме того, на УЗИ можно увидеть распространение метастазов в прострaнcтве между маткой и прямой кишкой. УЗИ может выявить даже небольшие новообразования злокачественного характера.
Также пациентка должна пройти пункционную биопсию, которая заключается в заборе клеток лимфоузлов.
Методом лимфографии можно исследовать глубоко расположенные лимфатические узлы на предмет наличия в них злокачественных клеток. КТ и МРТ назначаются для точного определения размеров опухоли и ее месторасположения, а также эти методы диагностики дают информацию о контурах и консистенции новообразования.
Лабораторные исследования заключаются в анализе крови на окомаркеры. Чтобы выявить онкологический процесс на ранних стадиях, используется ЦКД. При этом проводится оценка кровотока в сосудах новообразования. По уровню васкуляризации можно определить характер патологии.
Методы лечения цистаденокарциномы
Для эффективного лечения патологии яичника используется комплексная терапия, которая включает в себя операцию и лечение медикаментами. В большинстве случаев патология диагностируется поздно, и врачам приходится удалять большую часть органов репродуктивной системы, в том числе и матку.
При условии, что опухолевый процесс затронул только один яичник, хирурги удаляют только его, и в дальнейшем можно обойтись консервативными методиками. Но если имеются метастазы, может потребоваться обширное вмешательство на органы брюшины.
Важно! После операции женщина в обязательном порядке должна проходить курс химиотерапии, иногда назначается лучевая терапия.
Современные клиники удаляют опухоль на яичнике при помощи малоинвазивных способов, например, при помощи лапароскопии. Таким образом, удается избежать спаек, а также существенно сократить восстановительный период.
При рецидивах патологии назначается и химио- и лучевая терапия. В комплекс препаратов входят селективные средства, препараты для метрономной терапии, гормональные препараты, а также средства, которые купируют симптоматику и устраняют побочные эффекты.
В качестве вспомогательного лечения цистаденокарциномы также назначают:
Очень важно, чтобы пациентки понимали, что онкология не может лечиться с помощью народных средств, и не тратили на них драгоценное время. К большому сожалению, врачи часто сталкиваются с ситуациями, когда время для успешного лечения уже упущено, так как женщина старалась вылечить недуг собственными силами.
Прогноз на выздоровление
Если заболевание обнаружено на самом раннем этапе своего развития, прогноз для жизни женщины может быть достаточно благоприятным. Если опухоль не дала метастазы, ее удаляют, а если есть необходимость, от пораженного органа избавляются полностью.
При диагностировании цистаденокарциномы на 2 стадии развития, продолжительность жизни женщины заметно сокращается. После появления метастазов выживают только 10% женщин, а если опухоль уже не операбельна, и женщине может быть назначена только химиотерапия, прожить с таким заболеванием можно не более 3 лет.
Таким образом, статистические данные о пятилетней выживаемости при цистаденокарциноме выглядят следующим образом:
Заключение
Что касается профилактики цистаденокарциномы, каких-то специфических рекомендаций нет. Это вязано с тем, что причины рака до сих пор остаются неизвестными. Чтобы не допустить активного развития патологии, необходимо раз в полгода посещать гинеколога с профилактической целью. Можно сказать, что ранняя диагностика заболевания – это и есть его профилактика. Также сюда можно отнести своевременное лечение и удаление всех доброкачественных новообразований яичника.
В чем опасность цистаденокарциномы яичников
В последние годы онкологи отмечают рост диагностируемого рака яичников у женщин, наиболее опасной его формой которого является цистаденокарцинома яичника. Заболевание успешно излечивается на раннем этапе, поэтому регулярное посещение врача очень важно. В данной статье в доступной форме выложена информация об этом опасном заболевании.
Классификация
Цистаденокарцинома – это злокачественная опухоль, развивающееся на эпителиальной поверхности. Иногда она образует кисту на поверхности органа. Нередко формируется в яичниках. Патология достаточно распространённая, так как диагностируется практически в 50% случаев эпителиальных новообразований.
Она не имеет каких-либо возрастных ограничений и может в равной степени поражать женщин в любом возрасте. Данную патологию различают по типам — серозные и муцинозные.
Киста являет пузырь внутри органа, наполненный жидкостью. Благодаря своему строению различается на простую и папиллярную.
В первом случае поверхность кисты ровная, гладкая, размером от 4 см и до 15 см. При втором типе – внутренность яичников покрывают наросты, похожие на бородавки. Из-за тяготению к преобразованию в злокачественную считается опасным. В онкологии подобные новообразования делятся на низкодифференцированные и высокодифференцированные.
Есть немало причин, провоцирующих заболевание. Главными являются гормональные сбои, воспаления придатков и их последствия. Также среди причин возникновения заболевания называют:
По степени злокачественного процесса
Согласно существующей классификации, развитие и прогноз заболевания зависит от этапа развития патологии:
Стадии развития
Цистаденокарцинома развивается в несколько стадий. Сначала поражается одна часть органа, затем другая. Большую опасность представляет третья стадия, когда процесс затрагивает большой сальник (плёнка соединительной ткани внутри живота). Нерадужный прогноз даёт 4-я степень, когда метастазирование уже широкомасштабно.
Важно знать! Симптоматика тесно связана с этапом развития заболевания. Чем раньше будет обращено внимание на проявление первых признаков, тем больше шансов на благоприятный финал.
Проблема в том, что клинические проявления онкологии обнаруживаются, когда опухоль достигает больших размеров и происходит её перерождение в злокачественную форму. Поздняя стадия характеризуется постоянными болями в животе. Из-за своего постоянства они не очень беспокоят женщину, так как больная попросту привыкает к боли. Дальнейшее развитие болезни приводит к потере аппетита, общей слабости и истощению организма, возможны частые депрессивные состояния. Все эти признаки должен сигнализировать о развитии заболевания и стать поводом для немедленного обращения к врачу.
Точное определение стадии развития онкологического процесса возможно после операции. Существует 4 стадии:
Обычно цистаденокарцинома на ранних этапах развития ничем себя не выдает и проходит практически бессимптомно. Это значительно усложняет её раннюю диагностику.
Прогрессирующее течение характеризуется разнохарактерными болями внизу живота: приступообразные, резкие, ноющие или тянущие. Наиболее болезненно ощущается пальпация.
Довольно часто развитие онкологии яичников сопровождается такими симптомами, как запоры, диарея, метеоризм, тошнота и рвота. Из-за дисфункции ЖКТ происходит резкое снижение веса. Однако на фоне резкого похудения объём брюшины увеличивается, что придаёт телу непропорциональность.
Помимо этого нарушаются мecячные, из влагалища идут кровянистые выделения, мeнcтpуации болезненные. Ухудшается общее состояние, появляется повышенная утомляемость и апатия. Далее проявляются:
Как видно, симптоматика неспецифична и может говорить о наличии других заболеваний, желательно лишний раз пройти диагностику.
Диагностика
Патологические нарушения может обнаружить гинеколог при визуальном обследовании. Точной диагностикой является трaнcвaгинальное УЗИ, которое может определить точные размеры, плотность кисты, ее содержимое и т.д. Проводятся лабораторные исследования крови на онкомаркер СА 125, показывающее характер опухоли. Развёрнутое представление о заболевании даёт диагностика КТ или МРТ, являющиеся наиболее точными.
При подозрении на цистаденокарциному ранняя диагностика очень важна, ведь от неё зависит результативность лечения.
Сегодня наиболее распространена методика цветового допплеровского картирования – ЦДК, основывающаяся на показателях скорости движения крови в сосудах, как самого яичника, так и новообразования. Данный метод диагностики выявляет уровень васкуляризации опухоли.
Все вышеуказанные методы диагностики проводятся после первичного осмотра у гинеколога, который по результатам исследований составляет стратегию действий.
Помимо указанных методов диагностики могут применяться и дополнительные:
Как лечить цистаденокарциному
Лечение проводится комбинированное. В первую очередь удаляется оперативным путём матка с придатками и большой сальник.
Далее проводится противоопухолевая терапия с применением антираковых препаратов: Адриамицин, Циклофосфан, 5-фторурацил, Тио-ТЭФ, препараты платины, Метотрексат. Комплексное лечение даёт более хорошие результаты, нежели использование отдельных онкопрепаратов. Лучевая терапия при данном заболевании используется редко. Также применяется дистанционная гамма-терапия и введение в полость живота радиоактивного коллоидного золота 198Аu.
При удалении раковой опухоли определяющее значение имеет опыт хирурга, а соответственно, качество оперативного вмешательства. Полное удаление злокачественного образования даёт больному больше шансов на выживание.
Прогноз и профилактика
Прогнозирование зависит от стадии заболевания. При первой и второй стадии выживаемость после проведения операции и комплексного лечения составляет 87-57%. Берётся расчет продолжительности жизни на пять лет после проведённой терапии. Третья и четвёртая стадии дают показатели не больше 35%.
Профилактика – это, прежде всего, ранняя диагностика, то есть регулярное посещение гинеколога не менее одного раза в три месяца. К мерам профилактики относится также своевременное оперативное удаление обнаруженных доброкачественных опухолей и кист яичников.
После прохождения лечения обязательным является наблюдение у онколога на протяжении 2-5 лет. Возможно прохождение дополнительного курса комплексной терапии. Подобная профилактика даст больший шанс на благоприятный исход и выздоровление.
Симптоматика и прогнозы при цистаденокарценоме на яичнике
В современной гинекологической практике наблюдается ежегодное увеличение числа пациенток с таким диагнозом, как цистаденокарцинома яичника. Данное заболевание представляет собой злокачественную опухоль, развивающуюся на поверхности эпителия. Оно относится к самым частым болезням среди всех существующих эпителиальных новообразований злокачественной природы. Цистаденокарциному относят к вторичному раку яичников, который поражает пациенток, независимо от возрастной категории. Такое заболевание одинаково часто встречается у женщин детородного возраста и пациенток в климактерическом периоде. Многих интересует вопрос, какова продолжительность жизни при цистаденокарциноме яичника. На данный вопрос невозможно ответить однозначно, ведь все зависит от стадии развития болезни и эффективности лечения. Однако стоит сказать, что порядка 45 процентов клинических случаев злокачественных опухолей яичников заканчиваются летальным исходом.
Типы и симптомы цистаденокарциномы
В современной медицине различается два вида цистаденокарцином: серозная и муцинозная. Разновидность серозной цистаденокарциномы яичника, также именуемой раком яичников серозного типа, встречается более чем у шестидесяти процентов пациенток со злокачественными опухолями. В большинстве случаев данное заболевание развивается в результате трaнcформирования доброкачественных клеток эпителия кистозного образования в злокачественные. Муцинозная опухоль встречается достаточно редко. Она диагностируется всего лишь у пятнадцати процентов пациенток со злокачественными новообразованиями в органах малого таза.
Муцинозная опухоль преимущественно отличается бессимптомным течением, поэтому обнаруживается уже на поздних стадиях, когда появляются боли в нижней области живота и развивается асцит. Нередко пациентки жалуются на нарушенную функцию кишечника, сопровождающуюся запорами или расстройствами желудка, ощущением постоянного дискомфорта в этой части тела. На УЗИ муцинозное злокачественное новообразование выглядит как опухоль с неравномерной консистенцией. При пальпации в данном случае пациентка будет ощущать боль в месте, где сформировалось муцинозное тело. При ректовaгинальном исследовании врач может наблюдать опухолевые узлы.
Этот вид рака отличается тем, что в толще камер кистозных образований появляются небольшие участки распадающейся опухоли, либо образуются сосочковые разрастания на поверхности кист. Муцинозная опухоль состоит из полиморфных клеток атипичного вида, которые склонны к образованию железистых, сосочковых и решетчатых структур. На последних стадиях этого типа рака метастазы поражают брюшину, кровеносные и лимфатические сосуды.
В случае с серозной цистаденокарциномой яичника, развитие новообразования происходит весьма стремительно, поэтому оно очень быстро пускает метастазы в другие органы. Симптомы такой опухоли дают о себе знать, когда ее тело разрастается до крупных размеров. Женщины, ощущающие изменения в своем организме, но длительное время не обращающиеся к гинекологу, часто доводят до развития последних стадий рака. При данном заболевании симптомы становятся явными только на поздней стадии, и проявляются в виде постоянных тупых болей в области живота. Хотя такие болевые ощущения являются хроническими, они могут не сильно беспокоить женщину. Со временем к ним добавляется чувство слабости и истощение всего организма.
Муцинозная и серозная папиллярная цистаденокарцинома яичника
Цистаденокарцинома яичника относится к железистому типу рака овариальных желез. Опухоль чаще развивается вторично на фоне доброкачественных образований. С возрастом риск формирования канцера возрастает. Как и любая форма рака, цистаденокарцинома имеет несколько стадий развития. Распространенность опухолевых клеток, степень дифференцировки, момент начала терапии во многом предопределяют прогноз выживаемости при данной патологии.
Типы и симптомы цистаденокарциномы
Цистаденокарцинома – злокачественное заболевание, берущее начало из эпителиальных структур тканей яичника. Различают несколько типов новообразования:
Серозная цистаденокарцинома яичника встречается чаще и считается наиболее агрессивным подвидом патологии. Злокачественные клетки продуцируют светлую серозную жидкость, откуда происходит название данной карциномы. Новообразование возникает на фоне нелеченых доброкачественных разрастаний, которые трaнcформировались в рак. Такая опухоль в основном поражает оба яичника, с чем связанна тяжесть, скорость развития нарушения, раннее метастазирование.
Низкодиференцированный тип карцином можно отнести к поздней стадии серозной опухоли. В таком варианте наблюдается появление клеток, определить тип которых практически невозможно. Это свидетельствует о крайней степени злокачественности образования: элементы без специфической тканевой принадлежности характеризуются особенно быстрым ростом.
Светлоклеточное образование крайне редко встречающийся тип, обладающий наивысшей степенью злокачественности. Являются наименее изученными.
Муцинозная цистаденокарцинома яичника встречается реже. Клетки опухоли выделяют секрет – муцин или псевдомуцин. Процесс обычно односторонний. Течение болезни медленное, симптоматика возникает на поздних стадиях, что существенно снижает прогноз для жизни пациентки.
Основные признаки опухолевого перерождения овариальной ткани:
На начальных этапах заболевания распознать рак тяжело — цистаденокарцинома долгое время протекает без симптомов. В дальнейшем появляется ряд неспецифических жалоб, свидетельствующие о наличии заболевания. На данном этапе требуется вовремя распознать болезнь, начать лечение.
Злокачественные опухоли подразделяют на 4 стадии развития:
Методы диагностики
Заподозрить карциному яичника можно на основании жалоб и гинекологического осмотра. Высокодифференцированная серозная цистаденокарцинома яичников 1 стадии обнаруживается при двуручном исследовании матки, когда врач пальпирует увеличенную железу. Придатки с канцероматозным узлом бугристые, болезненные.
Для подтверждения диагноза цистаденокарциномы выполняют:
УЗИ в режиме цветного доплеровского картирования (ЦДК) считается основным методом выявления канцера яичников. Исследование позволяет визуализировать кровоток пoлoвых желез, с высокой вероятностью определять доброкачественные и злокачественные образования.
Самым точным способом диагностики, указывающим на наличие аномальных клеток цистаденокарциномы, считается пункционная биопсия яичников.
Специфические признаки цистаденокарциномы
Поставить опухоль яичников на ранних стадиях тяжела задача. Патология редко проявляется сильно, чтобы вызвать желание женщины обратиться на консультацию к гинекологу. Однако заподозрить патологию репродуктивной сферы можно при появлении нарушений мeнcтpуального цикла, ухудшение общего состояния, болей при пoлoвoм акте или физической нагрузке. Отмечается снижение работоспособности, апатия, потеря аппетита. Характерным признаком запущенной стадии рака яичников служит увеличение объемов талии за счет скопления жидкости в брюшной полости.
Изменения строения яичников врач обнаруживает на гинекологическом кресле. Во время осмотра обращает внимание увеличение придатков, бугристость, повышение плотности. Для установления точного диагноза необходимы инструментальные методы. При помощи аппаратной диагностики удается по специфическим признакам выявить отклонения от нормального строения.
Лечение и его эффективность
Терапия при цистаденокарциномах яичника в основном комплексная. Применяется хирургическая, химиотерапевтическая и лучевая техники. Выбор конкретного подхода зависит от стадии обнаружения процесса. Эффективность терапии зависит от распространенности процесса. Начало лечения на первых стадиях развития цистаденокарциномы имеет высокие результаты.
Цистаденокарцинома яичников стадия 3б прогноз относительно благоприятный. При подобном типе опухоли не удается выполнить удаление всех очагов канцера, поэтому предпочтение отдается комбинированной химио- и лучевой терапии. Медикаментозное противоопухолевое лечение назначается курсами, применяется чаще. Лучевая коррекция используется при редких вариантах цистаденокарцином светлоклеточного и муцинозного видов, которые плохо поддаются химиотерпии.
Серозная и муцинозная цистаденокарцинома яичника: прогноз
Цистаденокарциномы поражают женщин репродуктивного возраста. Крайне редко патология встречается у девушек и после наступления менопаузы.
Серозная карцинома характеризуется активным ростом, формированием ранних метастазов. Появление данного типа опухоли свидетельствует о нeблагоприятном прогнозе. Чем раньше обнаруживается рак, тем больше вероятность выздоровления.
Продолжительность жизни при цистаденокарциноме яичника
Опухолевые заболевания яичников требуют незамедлительного лечения. Чем раньше выставлен диагноз и начато лечение, тем выше вероятность излечения. Статистические данные пятилетней выживаемости следующие:
Цистаденокарцинома яичника вторичная опухоль, для предупреждения развития которой, необходимо постоянно наблюдаться у гинеколога и удалять доброкачественные разрастания овариальных желез.
В чем опасность цистаденокарциномы яичников
В последние годы онкологи отмечают рост диагностируемого рака яичников у женщин, наиболее опасной его формой которого является цистаденокарцинома яичника. Заболевание успешно излечивается на раннем этапе, поэтому регулярное посещение врача очень важно. В данной статье в доступной форме выложена информация об этом опасном заболевании.
Классификация
Цистаденокарцинома – это злокачественная опухоль, развивающееся на эпителиальной поверхности. Иногда она образует кисту на поверхности органа. Нередко формируется в яичниках. Патология достаточно распространённая, так как диагностируется практически в 50% случаев эпителиальных новообразований.
Она не имеет каких-либо возрастных ограничений и может в равной степени поражать женщин в любом возрасте. Данную патологию различают по типам –, серозные и муцинозные.
Киста являет пузырь внутри органа, наполненный жидкостью. Благодаря своему строению различается на простую и папиллярную.
В первом случае поверхность кисты ровная, гладкая, размером от 4 см и до 15 см. При втором типе – внутренность яичников покрывают наросты, похожие на бородавки. Из-за тяготению к преобразованию в злокачественную считается опасным. В онкологии подобные новообразования делятся на низкодифференцированные и высокодифференцированные.
Есть немало причин, провоцирующих заболевание. Главными являются гормональные сбои, воспаления придатков и их последствия. Также среди причин возникновения заболевания называют:
По степени злокачественного процесса
Согласно существующей классификации, развитие и прогноз заболевания зависит от этапа развития патологии:
Стадии развития
Цистаденокарцинома развивается в несколько стадий. Сначала поражается одна часть органа, затем другая. Большую опасность представляет третья стадия, когда процесс затрагивает большой сальник (плёнка соединительной ткани внутри живота). Нерадужный прогноз даёт 4-я степень, когда метастазирование уже широкомасштабно.
Важно знать! Симптоматика тесно связана с этапом развития заболевания. Чем раньше будет обращено внимание на проявление первых признаков, тем больше шансов на благоприятный финал.
Проблема в том, что клинические проявления онкологии обнаруживаются, когда опухоль достигает больших размеров и происходит её перерождение в злокачественную форму. Поздняя стадия характеризуется постоянными болями в животе. Из-за своего постоянства они не очень беспокоят женщину, так как больная попросту привыкает к боли. Дальнейшее развитие болезни приводит к потере аппетита, общей слабости и истощению организма, возможны частые депрессивные состояния. Все эти признаки должен сигнализировать о развитии заболевания и стать поводом для немедленного обращения к врачу.
Точное определение стадии развития онкологического процесса возможно после операции. Существует 4 стадии:
Обычно цистаденокарцинома на ранних этапах развития ничем себя не выдает и проходит практически бессимптомно. Это значительно усложняет её раннюю диагностику.
Прогрессирующее течение характеризуется разнохарактерными болями внизу живота: приступообразные, резкие, ноющие или тянущие. Наиболее болезненно ощущается пальпация.
Довольно часто развитие онкологии яичников сопровождается такими симптомами, как запоры, диарея, метеоризм, тошнота и рвота. Из-за дисфункции ЖКТ происходит резкое снижение веса. Однако на фоне резкого похудения объём брюшины увеличивается, что придаёт телу непропорциональность.
Помимо этого нарушаются мecячные, из влагалища идут кровянистые выделения, мeнcтpуации болезненные. Ухудшается общее состояние, появляется повышенная утомляемость и апатия. Далее проявляются:
Как видно, симптоматика неспецифична и может говорить о наличии других заболеваний, желательно лишний раз пройти диагностику.
Диагностика
Патологические нарушения может обнаружить гинеколог при визуальном обследовании. Точной диагностикой является трaнcвaгинальное УЗИ, которое может определить точные размеры, плотность кисты, ее содержимое и т.д. Проводятся лабораторные исследования крови на онкомаркер СА 125, показывающее характер опухоли. Развёрнутое представление о заболевании даёт диагностика КТ или МРТ, являющиеся наиболее точными.
При подозрении на цистаденокарциному ранняя диагностика очень важна, ведь от неё зависит результативность лечения.
Сегодня наиболее распространена методика цветового допплеровского картирования – ЦДК, основывающаяся на показателях скорости движения крови в сосудах, как самого яичника, так и новообразования. Данный метод диагностики выявляет уровень васкуляризации опухоли.
Все вышеуказанные методы диагностики проводятся после первичного осмотра у гинеколога, который по результатам исследований составляет стратегию действий.
Помимо указанных методов диагностики могут применяться и дополнительные:
Как лечить цистаденокарциному
Лечение проводится комбинированное. В первую очередь удаляется оперативным путём матка с придатками и большой сальник.
Далее проводится противоопухолевая терапия с применением антираковых препаратов: Адриамицин, Циклофосфан, 5-фторурацил, Тио-ТЭФ, препараты платины, Метотрексат. Комплексное лечение даёт более хорошие результаты, нежели использование отдельных онкопрепаратов. Лучевая терапия при данном заболевании используется редко. Также применяется дистанционная гамма-терапия и введение в полость живота радиоактивного коллоидного золота 198Аu.
При удалении раковой опухоли определяющее значение имеет опыт хирурга, а соответственно, качество оперативного вмешательства. Полное удаление злокачественного образования даёт больному больше шансов на выживание.
Прогноз и профилактика
Прогнозирование зависит от стадии заболевания. При первой и второй стадии выживаемость после проведения операции и комплексного лечения составляет 87-57%. Берётся расчет продолжительности жизни на пять лет после проведённой терапии. Третья и четвёртая стадии дают показатели не больше 35%.
Профилактика – это, прежде всего, ранняя диагностика, то есть регулярное посещение гинеколога не менее одного раза в три месяца. К мерам профилактики относится также своевременное оперативное удаление обнаруженных доброкачественных опухолей и кист яичников.
После прохождения лечения обязательным является наблюдение у онколога на протяжении 2-5 лет. Возможно прохождение дополнительного курса комплексной терапии. Подобная профилактика даст больший шанс на благоприятный исход и выздоровление.
