Чем грозит разрыв печени
Ушиб внутренних органов причины, симптомы, методы лечения и профилактики
Причины
Основными причинами травмы внутренних органов называют дорожно-транспортные происшествия, падения с высоты, подъем тяжестей, сдавления между двумя предметами, бытовые, производственные и спортивные травмы, техногенные и природные катастрофы, криминальные действия.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Декабря 2021 года
Содержание статьи
Симптомы
Клинические проявления и тяжесть симптомов зависят от места приложения, силы, направленности, внезапности травматического воздействия, размеров поверхности воздействующего предмета.
Ушиб сердца
Ушиб сердечной мышцы сопровождается болью с левой стороны груди, поверхностным дыханием, образованием гематомы, припухлостью в месте удара, удушьем. Болезненные ощущения возникают сразу после травмы или спустя 2-3 дня, усиливаются при надавливании на грудную клетку. Возможны потеря сознания, отёк верхней части туловища, посинение конечностей, снижение остроты зрения и слуха, аритмия.
Ушиб лёгкого
Контузия, сотрясение органа возникает в результате сдавления грудной клетки или тупой травмы, чаще наблюдается у пострадавших в ДТП. Сопровождается болезненностью в груди со стороны поражения, одышкой. Боль усиливается при глубоком дыхании, наклонах и движениях туловища, надавливании на грудную клетку. При травмах средней и тяжёлой степени присутствует умеренная или выраженная дыхательная недостаточность, кровохарканье. Другие специфические симптомы — тахикардия, бледность кожи, низкое артериальное давление, кровоподтёки в месте удара.
Ушиб печени
Характеризуется болью и напряжением мышц в правом подреберье. Боль усиливается при движении, изменении положения тела, отдает в надключичную область, при обширных травмах распространяется в паховую зону, поясницу, брюшную полость. Пальпация болезненная.
При тяжёлой травме происходит дыхание по грудному типу — расширение грудной клетки производится путём поднятия рёбер. Кожа бледная, сердцебиение учащенное, артериальное давление сначала высокое, при значительной кровопотери снижается, отмечается холодный пот, вялость, шок. При отсутствии лечения на 2-3 сутки после травмы появляются признаки желтухи.
Ушиб мочевого пузыря
Ушиб мочевого пузыря кроме бытового и производственного травматизма может быть связан с урологическими заболеваниями, насильственными действиями, выполнением операций, кесарево сечением у женщин. Проявляется болью в нижней части живота, болезненной припухлостью и синюшным цветом кожи над лобком, ложными частыми позывами к мочеиспусканию. В некоторых случаях больные жалуются на головокружение, бледность кожи, слабость, холодный пот, спутанность или потерю сознания, тошноту, рвоту, задержку газов.
Ушиб селезёнки
В большинстве случаев возникает при ударе в зону левого подреберья или левую часть грудной клетки, и сочетается с травмами других органов живота. Первые жалобы после ушиба — боль в левом подреберье, верхних отделах живота, распространяющаяся в левое плечо и лопатку. Через несколько часов после травмы наблюдается задержка газов, вздутие живота, отсутствие дефекации. При обильном внутреннем кровотечении снижается артериальное давление, учащается пульс, тошнит, кружится голова, выступает холодный пот, ощущается шум в ушах.
Ушиб почки
Изолированное повреждение почки встречается крайне редко. В 80% случаев сочетается с травмой позвоночника, живота, грудной клетки, переломами таза и рёбер. Ведущий симптом ушиба — боль и отёк в области поясницы. Боль может быть острая, тупая, коликообразная, отдавать в паховую область, половые органы, нижнюю часть живота. Для тяжёлой травмы характерно вздутие живота, повышение температуры тела, тошнота, рвота, наличие крови в моче, учащенный пульс, пониженное артериальное давление.
Ушиб молочных желез
Травматическое повреждение молочных желёз характеризуется болью, отёком, образованием глубокой или подкожной гематомы, участков уплотнения. Как правило, болезненные ощущения и припухлость сохраняются долго, небольшие гематомы рассасываются самостоятельно на 5-10 сутки. При травмировании млечных протоков появляются прозрачные выделения из соска или с примесями крови.
Диагностика
Диагностику и лечение ушиба внутренних органов осуществляют врачи-травматологи. С учётом поврежденного органа и последствий травм может понадобиться помощь гастроэнтеролога, пульмонолога, ортопеда, хирурга, маммолога, уролога.
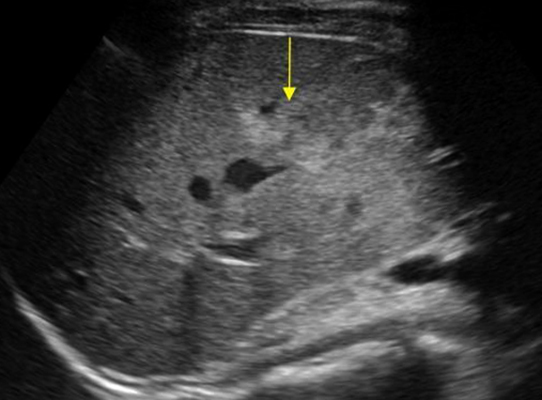
Диагноз выставляют на основании внешнего осмотра, данных лабораторных и аппаратных исследований. Точность в визуальной оценки повреждения внутренних органов обеспечивает магнитно-резонансная томография, ультразвуковое обследование, компьютерная томография, рентгенография. С помощью лапароскопии (введение в брюшную полость эндоскопа) можно рассмотреть органы, выявить кровотечения и их источник, оценить объем кровопотери. Чтобы исключить сопутствующие внутренние кровотечения назначают клинический анализ крови.
Чем грозит разрыв печени
а) Показания при разрыве печени:
— Абсолютные показания: гемоперитонеум (> 300 мл или его увеличивающийся объем по данным последовательных ультразвуковых исследований) или прямая ультразвуковая визуализация повреждения печеночной паренхимы, в особенности у гемодинамически нестабильных пациентов с тупой травмой живота.
— Альтернативные мероприятия: у гемодинамически устойчивых пациентов с объемом жидкости в брюшной полости менее 300 мл по данным ультразвукового исследования применима выжидательная тактика при постоянном (то есть, каждые пол-часа/час) наблюдении в отделении интенсивной терапии при подготовленной операционной.
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование (по выбору, диагностический парацентез для выявления свободной жидкости в брюшной полости); брюшной лаваж в редких случаях; у гемодинамически стабильных пациентов возможна компьютерная томография; необходимо исключить сопутствующие повреждения (например, органов грудной клетки).
Подготовка пациента: катетеризация магистральных вен; замещение объема жидкости; мочевой катетер; периоперационная антибиотикопрофилактика.
г) Обезболивание. Общее обезболивание (интубация), аппарат для аутогемотрансфузии.
д) Положение пациента. Лежа на спине.
е) Оперативный доступ при разрыве печени. Полная срединная лапаротомия, возможно, с дополнительным поперечным расширением вправо; полная поперечная верхняя лапаротомия с расширением до мечевидного отростка.
ж) Этапы операции при разрыве печени:
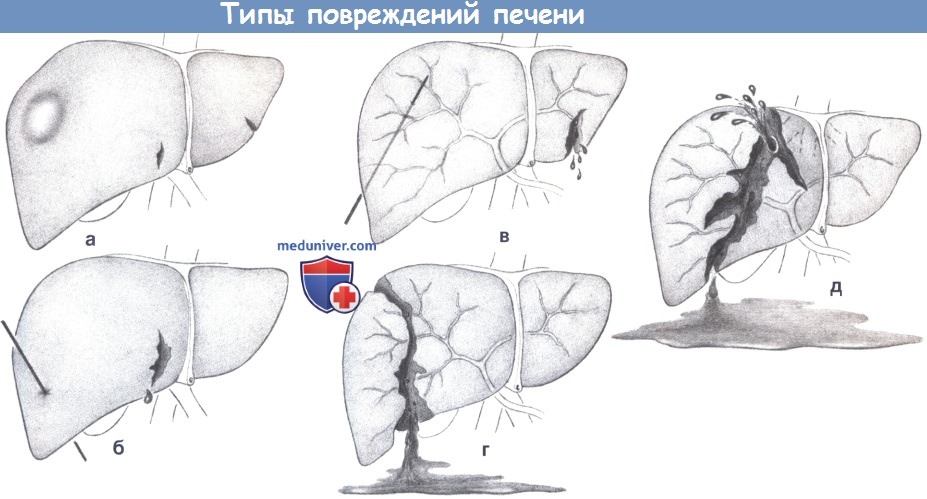
— Типы повреждений печени
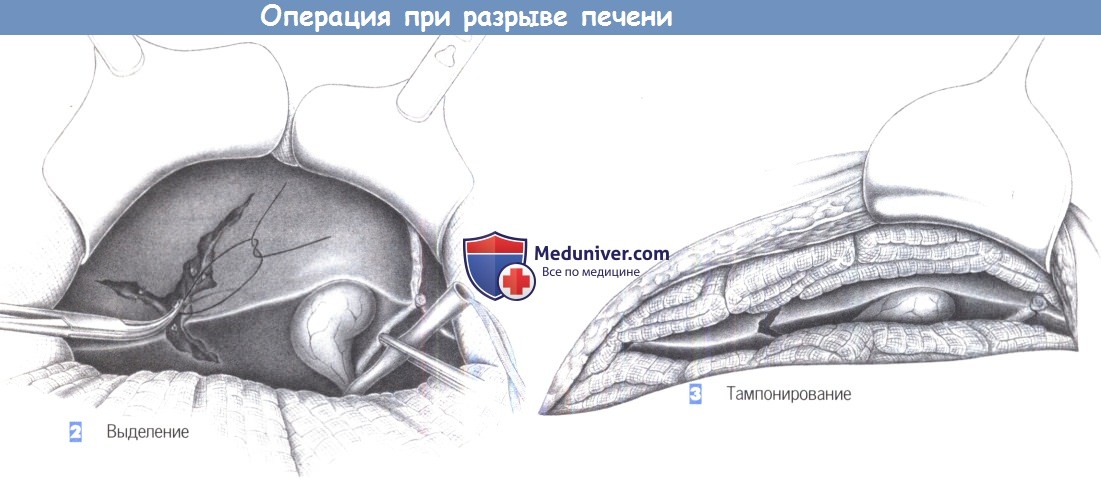
— Выделение
— Тампонирование
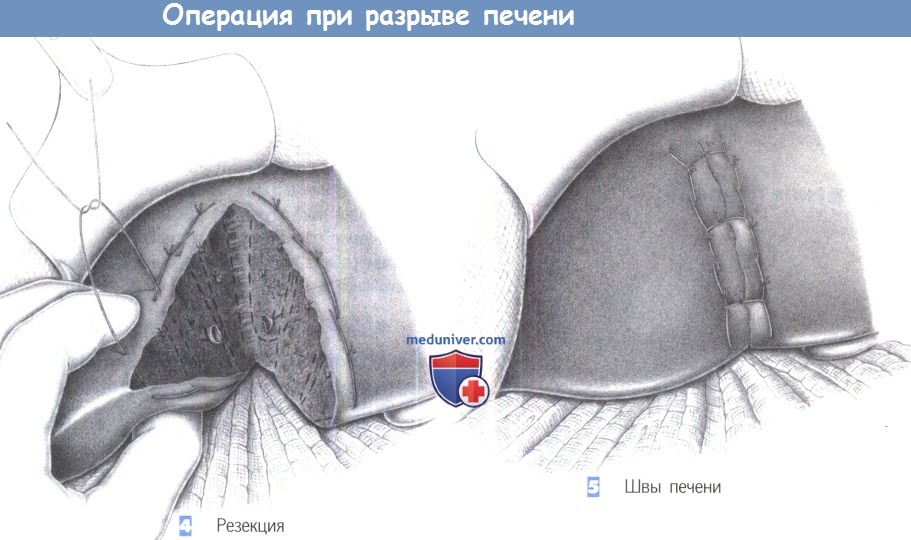
— Резекция
— Швы печени
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Нельзя пропустить сочетанные интраабдоминальные повреждения (разрыв диафрагмы, разрыв тонкой кишки, повреждения поджелудочной железы, разрывы брыжейки).
— Всегда выполняйте полную мобилизацию печени.
— Маневр Прингла не позволяет остановить кровотечение (то есть, кровотечение из печеночных вен или полой вены = по крайней мере, 3 степень повреждения печени).
— Гипотензия и открытая полая вена увеличивают риск воздушной эмболии.
и) Меры при специфических осложнениях:
— При кровотечении из печеночной или полой вены за печенью обычно требуется полная сосудистая изоляция печени (то есть, над- и подпеченочное перекрытие полой вены в сочетании с маневром Прингла).
— Если невозможно обнаружить источник кровотечения и справиться с ним в течение относительно короткого периода времени, необходимо выполнить тампонирование и перевести пациента в отделение интенсивной терапии для стабилизации его состояния (используйте рассасывающуюся сетку для закрытия брюшной полости).
— После тампонирования, по крайней мере, 24 часа не возобновляйте попытки хирургического гемостаза; используйте это время, чтобы стабилизировать систему свертывания крови и кровообращения.
л) Этапы и методы операции при разрыве печени:
1. Типы повреждений печени
2. Выделение
3. Тампонирование
4. Резекция
5. Швы печени
1. Типы повреждений печени. Повреждения печени варьируют от небольших гематом, поверхностных разрывов капсулы и гематом, до полного отрыва органа. Все травмы, которые включают повреждение магистральных вен, опасны для жизни.
Небольшие надрывы и гематомы не требуют дальнейшего хирургического лечения и могут наблюдаться без риска при ультразвуковом контроле и лабораторном контроле гемостаза (выжидательная тактика) (а). Проникающие повреждения и большие разрывы требуют хирургической ревизии, которая подразумевает интраоперационное удаление ранящего объекта, обработку поврежденного сосуда и ушивание больших разрывов (б).
Проникающие повреждения, вовлекающие желчное дерево, требуют хирургической ревизии и дренирования, включая дренирование желчного дерева. Пропущенный свищ желчного протока, образовавшийся вследствие проникающего повреждения, определяет плохой прогноз, так как неизбежно приводит к загрязнению хирургического поля.
То же самое относится к разрыву печени с повреждением желчного протока. Эта ситуация требует визуализации системы желчных протоков при ЭРХПГ и возможно дренирования с помощью ЭПТ и эндоскопической установки дренажа. Декомпрессия желчного дерева может привести к самопроизвольному спадению мест перфорации и спонтанному заживлению.
Если поврежденный желчный проток видим в глубине разрыва печени, его необходимо либо зашить, либо резецировать вместе с дренируемым сегментом печени (в). Разрушение доли или отрыв частей печени требуют немедленной хирургической ревизии, во время которой должны быть тщательно удалены все некротизированные ткани и ткани, имеющие высокий риск развития некротических изменений. Остающаяся паренхима печени обрабатывается путем ушивания сосудов и желчных протоков.
Анатомия печени рассматривается только на основе сосудистой анатомии; в других случаях резекции считаются атипичными (г). Пациенты с размозжениями печени, вовлекающими главную венозную систему, редко доставляются в больницу живыми.
В этих случаях требуется немедленная ревизия с ушиванием главных вен. Если порвана полая вена за печенью, она должна быть пережата выше и ниже печени с возможным восстановлением кровотока внутрикавальным шунтом с помощью интубационной трубки. Также необходим дополнительный маневр Прингла.
Такие повреждения являются наиболее трудными случаями в хирургической гапатологии и положительных результатов удается добиться исключительно редко (д).
2. Выделение. После выделения печени ниже печеночно-двенадцатиперстной связки проводится петля и подготавливается турникет (маневр Прингла). Обычно это дает возможность изолировать кровоточащее место повреждения и обработать сосуды и желчные протоки путем перевязки с прошиванием. По возможности необходимо избегать больших резекций.
3. Тампонирование. При разрушении доли и отрыве целых частей печени для уменьшения кровотечения рекомендуется сжимающее тампонирование печени с последующим переводом пациента в специализированный гепатологический центр, где также сначала потребуется выполнение тампонирования для стабилизации кровообращения и гемостаза, организации гемотрансфузии и подготовки к обезболиванию и операции.
По достижении этого пережимаются полая вена (над и под печенью) и печеночнодвенадцатиперстная связка, что позволяет создать оптимальные условия для осмотра печени и оценки сохранности отдельных ее сегментов. Тампонирование производится влажными брюшными салфетками, обильно устанавливаемыми поддиафрагмально и подпеченочно, пока кровотечение не прекратится. Брюшная стенка должна быть стянута достаточно сильно, чтобы на брюшные тампоны воздействовала достаточная противотяга.
4. Резекция. Некротизированные ткани печени резецируются, и края резекции обшиваются глубокими швами. При ограниченных поражениях это всегда выполнимо. В общем, необходимо следовать стандартным правилам хирургии печени с систематическим подходом к гемостазу, имеющим приоритет по отношению к наложению глубоких швов. Однако нужно помнить, что в экстренной ситуации глубокий шов иногда спасает жизнь.
5. Шов печени. Если гемостаз в глубине паренхимы печени не может быть обеспечен, то рекомендуются глубоко простегивающие швы, которые, по крайней мере, облегчат гемостаз. Однако эти швы несут опасность эрозии желчных протоков с формированием желчных свищей, а также приводят к ишемии целых областей паренхимы, вследствие чего их использование должно быть сведено к минимуму.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Возможные последствия разрыва печени
Пациенты с закрытыми травматическими повреждениями паренхиматозных органов брюшной полости являются одними из самых сложных больных хирургического стационара. По статистическим данным большое количество травм печени люди абсолютно любого возраста получают в дорожно-транспортных происшествиях, при падении с высоты, насилии, вследствие сдавливания тела. Данное повреждение относится к серьёзным травмам, которое требует немедленного врачебного вмешательства.
Разрыв печени – это нарушение структуры паренхимы и целостности глиссоновой капсулы органа в результате какой-либо травмы. Следует отметить тот факт, что чаще повреждается правая доля печени.
По степени повреждения:
Скрининговым методом диагностики является ультразвуковое исследование. При не информативности данного исследования показано провести компьютерную томографию.
Разрыв печени нередко может приводить к серьёзным осложнениям.
Возможные последствия
Рекомендации
Выводы
В результате разрыва печени лечение может быть только оперативным. При увеличении продолжительности времени с момента травмы до госпитализации пациента, во много раз увеличивается частота летальных исходов. При преждевременно проведённой терапии и профилактических мероприятий шансы на выздоровление возрастают в несколько раз.
Чем грозит разрыв печени
При действии давящей силы в направлении сзади кпереди повреждался задний край диафрагмальной поверхности печени и ее висцеральная поверхность в результате интенсивного придавливания печени к передней брюшной стенке. Таким образом, локализация местных и отдаленных разрывов печени позволяет установить факт и ориентировочное направление сдавления тела пострадавшего.
При массивных ударах сзади разрывы имели сходные морфологические характеристики, при этом местные разрывы располагались на диафрагмальных поверхностях обеих долей печени.
Таким образом, значительная выраженность сочетанных повреждений в органах и тканях груди и живота при железнодорожной травме позволяет рассматривать морфологические свойства разрывов печени в качестве эталонных морфологических эквивалентов действия неограниченной травмирующей поверхности, действующей с очень большой силой. Разрушение части ткани печени, вызванное вторичным повреждающим действием отломков ребер, затрудняло оценку рельефа стенок выявляемых разрывов.
3. У водителей легковых автомобилей при ДТП во всех 50 (100%) случаях отмечали образование крупных единичных местных основных разрывов. Они располагались на передней части и куполе диафрагмальной поверхности в продольном направлении, были зигзагообразными либо древовидными, с неровными краями, закругленными концами, тканевыми перемычками в дне разрывов, размером до 14×1,5 см и глубиной до 1 см. Местные дополнительные разрывы были множественными, локализовались на диафрагмальной поверхности печени за пределами местного основного разрыва. Это дугообразные разрывы размером до 2×2 см и глубиной до 1,5 см имели неровные края и закругленные концы, крупные тканевые перемычки в дне. Центральные, противоударные и периферические разрывы зафиксированы в 25 (50%) случаях. Центральные разрывы чаще были множественными (до 4), щелевидными и располагались в продольном направлении, наибольшие размеры до 6×5 см. Противоударные разрывы наблюдали в сагиттальной плоскости, на участках печени противоположных месту приложения травмирующей силы. Они были линейные, имели крупнозубчатые края, закругленные концы, крупные тканевые перемычки в дне; наибольшие размеры их до 9,0×1,5×2,5 см. Периферические разрывы линейные, глубиной до 2 см и длиной до 2-10 см, имели мелкозубчатые края, закругленные концы, крупные тканевые перемычки в дне.
4. При дорожно-транспортных происшествиях, в случаях значительных ударов тупой ограниченной травмирующей поверхностью, у пешеходов возникали местные основные разрывы печени, которые имели большую глубину (до 3 см), неправильную звездчатую форму, располагались на нижнем крае, диафрагмальной или висцеральной поверхности печени. Края разрывов были крупнозубчатыми, несопоставимыми между собой, концы закругленными. Крупные тканевые перемычки располагались в дне и по краям разрывов размером от 1,5×0,5 до 16×1 см и глубиной до 2,5 см.
В части случаев (25%) отмечали образование местных дополнительных и отдаленных разрывов паренхимы.
Частная морфология местных основных разрывов печени при действии ограниченной травмирующей поверхности с большой силой позволяет использовать ее для сравнительного исследования при диагностике указанных условий травмы.
5. При ударе ногой по передней поверхности живота у пострадавших формировались местные основные разрывы паренхимы печени с подкапсульными кровоизлияниями на нижнем крае правой доли, распространяющиеся на диафрагмальную и висцеральную поверхности. Указанные разрывы имели относительно большую протяженность (до 16×1 см) и глубину (до 2,5 см), были единичными, чаще щелевидные или зигзагообразные, с неровными краями, закругленными концами, тканевыми перемычками в дне разрывов.
Отсутствие либо меньшая выраженность повреждений в органах и тканях груди и живота по сравнению с транспортной травмой указывает на существенно меньшую травмирующую силу, что позволяет провести сравнительное исследование характера местных основных разрывов для поиска морфологических эквивалентов параметров приложенной силы.
6. В случаях удара рукой по передней поверхности живота образовывались единичные неглубокие местные основные разрывы на нижнем крае правой или левой доли, распространявшиеся на диафрагмальной и висцеральной поверхностях печени. Разрывы зигзагообразные, длиной до 3-4 см и глубиной до 2-4 см, с закругленными концами, мелкими тканевыми перемычками в дне, преимущественно у концов разрывов.
Образующиеся местные основные разрывы печени, вызванные ударным воздействием травмирующего предмета с ограниченной поверхностью, с силой, незначительно превышающей прочностные параметры ткани печени, позволяют использовать частную морфологию местных основных разрывов в качестве критерия травмирующей силы, способной вызвать начальное разрушение ткани печени.
7. При падении на живот во всех 20 случаях отмечали образование противоударных разрывов сзади на диафрагмальной поверхности правой доли печени. Разрывы зигзагообразные, множественные, имели поверхностный характер и располагались в переднезаднем направлении, размером от 1,5×0,5 до 16×1 см и глубиной до 2,5 см. Образование местных, центральных и периферических разрывов наблюдали в единичных случаях.
8. В результате экспериментальных ударов в 1-й группе наблюдений при силе удара 2000 Н или энергии удара 202,5 Дж формировались только отдаленные противоударные, периферические и центральные разрывы печени.
Противоударные разрывы наблюдались на висцеральной поверхности печени. Они были линейные, размером 6м2 см, имели закругленные концы, крупнозубчатые края, крупные тканевые перемычки в дне.
Периферические разрывы располагались вокруг противоударных, были зигзагообразные, длиной 3 см и глубиной 1 см, с мелкозубчатыми краями, закругленными концами, крупными тканевыми перемычками в дне.
В паренхиме левой доли на глубине до 4 см от поверхности органа выявляли единичные центральные разрывы в виде мелких трещин.
9. Экспериментальные повреждения печени во 2-й группе наблюдений формировались при силе удара 2650 Н или энергии удара 260,1 Дж. Местные основные и дополнительные разрывы располагались на висцеральной поверхности у нижнего края печени, были дугообразные, длиной 3,5 см и глубиной около 1,2 см, имели неровные края и тканевые перемычки в дне, различались между собой по наличию повреждений пристеночной брюшины в случаях дополнительных разрывов. Отдаленные противоударные разрывы локализовались на задней поверхности в виде коротких и протяженных (до 2,5 см) зигзагообразных разрывов паренхимы, наибольшей глубиной до 0,3 см, с неровными краями и мелкими тканевыми перемычками в дне. В глубине паренхимы правой доли выявляли небольшие центральные разрывы.
Чем грозит разрыв печени
Научно-исследовательский институт скорой помощи им. Н.В. Склифосовского, Москва
Закрытая травма живота. Повреждения печени. Часть 1
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2015;(12): 5-13
Смоляр А. Н. Закрытая травма живота. Повреждения печени. Часть 1. Хирургия. Журнал им. Н.И. Пирогова. 2015;(12):5-13.
Smoliar A N. Closed abdominal trauma. Liver injuries. Part 1. Khirurgiya. 2015;(12):5-13.
https://doi.org/10.17116/hirurgia2015125-13
Научно-исследовательский институт скорой помощи им. Н.В. Склифосовского, Москва
Научно-исследовательский институт скорой помощи им. Н.В. Склифосовского, Москва
Статистические данные о летальности при закрытой травме отсутствуют. Косвенную информацию о ней можно получить, анализируя летальность от «Внешних причин» (МКБ, глава XX, разделы V01-V99 («Транспортные происшествия») и W00-X59 («Другие происшествия»), частью которых является закрытая травма. «Внешние причины» устойчиво сохраняют 4—5-е место по частоте среди причин смерти в России и США [4, 5, 36, 47, 72]. Хотя смертность от внешних причин в России с 2000 по 2012 г. снизилась на треть (табл. 1), она все еще составляет почти 200 тыс. человек в год [5].

Повреждения печени при закрытой абдоминальной травме по частоте стоят на 2-м месте после повреждения селезенки (примерно 15—20%), а по летальности — на 1-м [17, 23, 28]. Причиной смерти пострадавших с массивной кровопотерей в ранние сроки после травмы является «летальная триада» — ацидоз, коагулопатия, гипотермия. Эти патогенетические механизмы доказаны как в экспериментальных [25, 57], так и в клинических работах [13, 21].
Повреждение печени чаще бывает у мужчин трудоспособного возраста, его причиной обычно служит дорожно-транспортное происшествие [58, 74].
Типичный механизм повреждения печени — ее сдавление между ребрами и позвоночником или задней брюшной стенкой. Резкое торможение туловища приводит к возникновению сил сдвига в области связочного аппарата печени, а внезапное повышение давления в системе нижней полой или воротной вены за счет передачи давления на внутриорганные вены — к «внутрипеченочному взрыву». Быстрое повышение давления в правой плевральной полости может приводить к повреждению диафрагмальной поверхности печени.
Поскольку элементы портальной триады находятся в плотной фиброзной капсуле, предотвращающей их повреждение, разрывы печени чаще всего располагаются параллельно портальным щелям или непосредственно в них. Печеночные вены и их притоки не имеют фиброзной капсулы, поэтому повреждаются чаще [3, 9]. Почти в 85% наблюдений повреждения печени располагаются в более массивной правой доле, обычно в VI, VII и VIII сегментах.
В России разработано несколько классификаций повреждений печени [3, 6, 8, 9]. В иностранной литературе чаще используют классификацию Organ Injury Scaling [59], созданную American Association for the Surgery of Trauma (AAST). Эту классификацию иногда ошибочно называют классификацией E. Moore. Считаем необходимым полностью привести ее раздел, касающийся повреждения печени (табл. 2).

Клиническая картина травмы печени неспецифична. Внимательный клинический осмотр, особенно пострадавшего, находящегося в тяжелом состоянии, играет важную роль [52]. Сочетание клинических признаков кровопотери и наличия жидкости в брюшной полости делает диагноз внутрибрюшного кровотечения весьма вероятным. Чем интенсивнее внутрибрюшное кровотечение, тем отчетливее клиническая картина. Наличие следов травмы в проекции печени (ссадины, гематомы), перелом IV—XII ребер справа или соответствующий механизм травмы (например, падение с высоты на правый бок) заставляет предположить разрыв печени в качестве источника внутрибрюшного кровотечения, но не является ни необходимым, ни достаточным условием для установления этого диагноза. Небольшой гемоперитонеум может не проявляться клиническими признаками и диагностироваться только при инструментальном обследовании.
R. Afifi [12] разделяет пострадавших на три группы: нуждающиеся в немедленной лапаротомии, нуждающиеся в дополнительном обследовании, нуждающиеся в дальнейшем наблюдении без дополнительного обследования. Любой пострадавший с травмой живота сразу после поступления должен быть отнесен к одной из групп в зависимости от показателей гемодинамики. В НИИ скорой помощи им. Н.В. Склифосовского дополнительное инструментальное обследование проводят всем пациентам с закрытой травмой живота. Объем обследования зависит от предполагаемого диагноза, тяжести состояния пострадавшего и технической оснащенности стационара.
Хирург обязан знать точность, возможности и ограничения любого метода диагностики, назначать их по показаниям. Целью обследования является обнаружение повреждений, угрожающих жизни (тяжелая черепно-мозговая или позвоночно-спинальная травма, множественные переломы ребер, гемо- или пневмоторакс, продолжающееся внутрибрюшное кровотечение, перелом костей таза и длинных трубчатых костей).
Пострадавших с нестабильной гемодинамикой (систолическое АД менее 90 мм рт.ст., шоковый индекс Альговера более 1,0, другие признаки шока) госпитализируют в реанимационное отделение, их немедленно осматривают хирург, травматолог и нейрохирург. Обследование надо проводить с одновременной интенсивной терапией или реанимационными мероприятиями. Обследование включает только «прикроватные» диагностические методы, по возможности неинвазивные, и проводится в максимально короткий срок.
Ультразвуковое и рентгенологическое исследования удовлетворяют перечисленным выше критериям. Они обладают достаточной точностью, являются неинвазивными, повторяемыми, не требуют транспортировки и перекладывания пострадавшего, занимают мало времени.
Рентгенография груди выполняется всем пострадавшим, она позволяет обнаружить перелом костного каркаса груди, гемо- и пневмоторакс, расширение средостения, перемещение органов брюшной полости в плевральную. Показания к рентгенологическому исследованию других областей определяют с учетом клинической картины и типичного спектра повреждений при определенном механизме травмы (например, пешеход сбит автомобилем или падение с высоты на выпрямленные нижние конечности).
Следует подчеркнуть, что точность УЗИ зависит от опыта врача, проводящего исследование [65], и составляет примерно 95% в определении свободной жидкости в брюшной и плевральной полости [53] и около 60% для верификации травмы паренхиматозных органов. Точность УЗИ увеличивается при повторных исследованиях и при повреждении органов III и более степени по Organ Injury Scaling (OIS). Существенно усложняют исследование и делают его менее информативным тканевая эмфизема в зоне эхолокации, вздутие кишечника, невозможность изменить положение тела пострадавшего.
Первичное УЗИ проводят по программе FAST (существуют две расшифровки этой аббревиатуры: focused abdominal sonography for trauma [24] и focused assessment with sonography in trauma [48]). В любом случае УЗИ по программе FAST включает осмотр печеночно-почечного углубления (карман Морисона), левого верхнего квадранта (поддиафрагмальное пространство, селезеночно-почечное углубление), латеральных каналов и таза. Мы считаем обязательным также осмотр обеих плевральных полостей, что позволяет выявить гемоторакс, а также заподозрить травму диафрагмы и легкого. При максимальном разобщении париетальной и висцеральной брюшины (4 см в одной анатомической области, 2 см в двух областях и 1 см в трех областях) примерное количество крови в брюшной полости составляет 500 мл. Пострадавшим с клинико-лабораторной картиной продолжающегося внутрибрюшного кровотечения и жидкостью в брюшной полости в количестве более 500 мл по данным FAST показана экстренная лапаротомия, продолжение УЗИ приводит к ненужной задержке операции и дополнительной кровопотере.
При стабильной гемодинамике и возможности продолжить исследование проводят осмотр органов брюшной полости и забрюшинного пространства. Прямым эхографическим признаком травмы печени является изменение структуры ее паренхимы (диффузное — контузия и очаговое — разрыв) или наличие подкапсульной гематомы. Хирургам, желающим более тщательно изучить эхосемиотику повреждений органов брюшной полости и забрюшинного пространства, рекомендуем ознакомиться со специальными работами [48, 65].
Первое упоминание о диагностическом перитонеальном лаваже при травме живота принадлежит, по-видимому, H. Root и соавт. [62]. Внедрение лапароцентеза и диагностического перитонеального лаважа в 60-е годы способствовало существенному улучшению диагностики внутрибрюшного кровотечения и соответственно результатов лечения. Недостатками лапароцентеза являются его инвазивность, ложноотрицательные результаты при травме забрюшинного пространства, центральных и подкапсульных гематомах печени и селезенки, разрыве диафрагмы, невысокая специфичность, приводящая к увеличению частоты диагностических лапаротомий [30, 41], а также риск ятрогенных осложнений и искажение результатов УЗИ и КТ, выполняющихся после лапароцентеза. Пострадавшие с нестабильной гемодинамикой и положительным результатом лапароцентеза нуждаются в экстренной операции.
В НИИ скорой помощи им. Н.В. Склифосовского в настоящее время лапароцентез при травме живота применяют крайне редко. Его выполняют при необходимости исключить или подтвердить внутрибрюшное кровотечение, если УЗИ неинформативно из-за массивной подкожной эмфиземы передней брюшной стенки, а гемодинамика пострадавшего нестабильна.
Пострадавшим со стабильной гемодинамикой и любыми (прямыми и косвенными) признаками травмы органов брюшной полости и забрюшинного пространства показано выполнение КТ живота. При возможности КТ проводят после предварительного контрастирования желудочно-кишечного тракта, в экстренных случаях это не является обязательным. Внутривенное болюсное введение контрастного вещества выполняют всегда. С 90-х годов прошлого века КТ считается «золотым стандартом» диагностики при абдоминальной травме, обладает почти 100% точностью и позволяет определить степень повреждения паренхиматозных органов и продолжающееся кровотечение [18, 45]. Недостаток К.Т. заключается в необходимости транспортировки и перекладывания пострадавшего, что невозможно при нестабильной гемодинамике и без предварительной иммобилизации переломов. Визуализация ухудшается при наличии металлических имплантов и аппаратов наружной фиксации.
В настоящее время установлено, что у пострадавшего со стабильной гемодинамикой только экстравазация контрастного вещества в свободную брюшную полость или паренхиму печени является компьютерно-томографическим признаком продолжающегося интенсивного кровотечения [38] и показанием к экстренной операции (открытой или эндоваскулярной).
Всем гемодинамически стабильным пациентам с любой степенью травмы печени показана консервативная терапия [49, 73]. Дополненная эндоваскулярной эмболизацией, она оказывается успешной в 50—94% наблюдений [28, 54, 60]. Все авторы отмечают, что чем тяжелее травма печени, тем больше риск неудачи консервативной терапии. Появление или рецидив кровотечения служит показанием к прекращению консервативной терапии и экстренной лапаротомии. Переход от оперативного лечения повреждений печени, основанного на результатах лапароцентеза, к избирательно-консервативному, основанному на данных КТ, способствовал уменьшению летальности с 29,3 до 3,4% [64] и стоимости лечения [31]. B. Gaspar и соавт. [28] считают, что только хирурги, обладающие соответствующим опытом, могут использовать подобную тактику.
Видеолапароскопия — это дополнительное диагностическое мероприятие. Она показана при наличии по данным УЗИ более 500 мл свободной жидкости в брюшной полости. Другими показаниями к лапароскопии, не имеющими прямого отношения к нашей лекции, являются подозрение на разрыв полого органа брюшной полости и травматический панкреатит. Следует подчеркнуть, что противопоказаниями к лапароскопии служат указанные выше гемодинамические нарушения, признаки перитонита, предполагаемый спаечный процесс в брюшной полости [1].
Преимущество лапароскопии состоит в возможности осуществить остановку кровотечения (однако это удается только при разрывах, расположенных на передней и частично на диафрагмальной поверхностях и сопровождающихся паренхиматозным неинтенсивным кровотечением) и выполнить дренирование брюшной полости. В остальных случаях лапароскопия дает только косвенные сведения об остановившемся или продолжающемся кровотечении и не может использоваться для его остановки.
Ангиография при травме печени позволяет установить источник кровотечения и выполнить эндоваскулярный гемостаз [19, 67]. Частота использования ангиографии для диагностики травмы печени уменьшилась с 3,3% в период с 1996 по 2002 г. до 0,8% в период с 2003 до 2010 г., при этом частота эндоваскулярной остановки кровотечения увеличилась с 25 до 100% [63]. Показания к эндоваскулярной эмболизации: 1) компьютерно-томографические признаки продолжающегося кровотечения; 2) сохраняющаяся гипотония после тампонады или пакетирования печени; 3) посттравматические ложные аневризмы печеночной артерии и ее ветвей.
Типичными осложнениями эндоваскулярной эмболизации являются рецидив кровотечения, некроз или абсцесс печени, билиарные свищи, абдоминальные гнойно-септические осложнения [11, 32].
Как уже было сказано, показанием к лапаротомии служит продолжающееся внутрибрюшное кровотечение. Успех операции у пострадавшего с интенсивным внутрибрюшным кровотечением зависит от знаний хирурга, правильности и быстроты принятия решения, четкости выполнения операции. Универсальным доступом в хирургии повреждений живота является верхне-средне-срединная лапаротомия. После ревизии органов брюшной полости принимается решение о расширении разреза. При необходимости проведения оперативного приема на заднедиафрагмальной поверхности печени и недостаточном обзоре срединную лапаротомию дополняют поперечным разрезом вправо от уровня пупка до передней или средней подмышечной линии с коррекцией разреза ранорасширителями (например, Сигала). При повреждении ретрогепатического отдела нижней полой вены и печеночных вен крайне редко требуется продление лапаротомного разреза на правую половину грудной клетки в седьмом или восьмом межреберье и пересечение диафрагмы (доступ Петровского—Почечуева). Этот доступ позволяет выполнить полную сосудистую изоляцию печени или сформировать временный атриокавальный шунт.
Дальнейший ход операции при тяжелой травме печени представлен на схеме (рис. 1). При наличии в брюшной полости большого количества крови, которая не позволяет выполнить полноценную ревизию, ассистент выполняет бимануальную компрессию печени (см. рис 1, блок 1).

После эвакуации крови с помощью аппарата для реинфузии и визуализации гепатодуоденальной связки хирург осуществляет временный гемостаз с помощью приема Прингла (см. рис. 1, блок 2). Он позволяет прекратить приток крови к печени по печеночной артерии и воротной вене, однако гораздо удобнее и надежнее наложить на гепатодуоденальную связку турникет. Для этого изогнутый зажим (типа Федорова) проводится через гепатодуоденальную связку, а затем выводится в отверстие Винслоу. Тесьма захватывается зажимом, после чего зажим извлекается. Оба конца тесьмы протягиваются через короткий отрезок дренажной трубки, которая сдвигается в сторону гепатодуоденальной связки до полного пережатия всех ее элементов и фиксируется к тесьме зажимом Бильрота. Менее удобно для временного гемостаза наложить на гепатодуоденальную связку сосудистый зажим.
Наибольшее время постоянного пережатия гепатодуоденальной связки, по данным литературы, составляет 60 мин [27]. Некоторые авторы считают, что прекращение портального кровотока на время более 40 мин приводит к необратимым изменениям печени и слизистой оболочки кишечника [3].
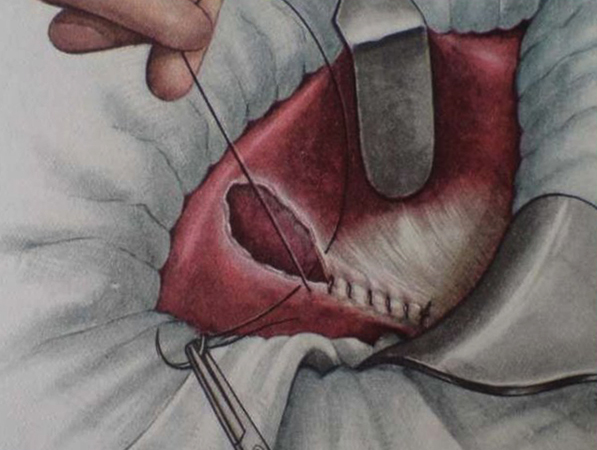
Следующим этапом необходимо обнаружить кровоточащий сосуд и осуществить прицельный гемостаз. Следует подчеркнуть, что ушить разрыв печени непросто, поскольку затягивание узлов с силой, достаточной для компрессионного гемостаза, нередко приводит к прорезыванию ткани. Для ушивания дефектов печени предложено большое количество швов, с которыми можно ознакомиться в книге Ю.М. Дедерера и Н.П. Крыловой [2]. С помощью таких швов нельзя полностью остановить кровотечение из ветвей печеночной артерии и крупных вен, вследствие продолжающегося кровотечения формируются внутрипеченочные гематомы с последующим их нагноением. Кроме того, швы приводят к ишемии и иногда к некрозу ткани печени. При длине разрыва менее 5—6 см можно накладывать отдельные вертикальные или горизонтальные П-образные швы, при большей длине разрыва предпочтителен непрерывный матрасный шов.
Паренхиматозное кровотечение, которое обычно возникает при травме I—III степени по OIS, лучше остановить с использованием бесшовных способов гемостаза: физических (аргоноплазменная или электрокоагуляция, придавливание тупфером или тампоном, пропитанным горячим изотоническим раствором натрия хлорида) или химических (аппликация гемостатических агентов Surgicel или Tachocomb). Уместно сказать, что подкапсульная гематома (травма II или III степени) обычно возникает вследствие разрыва паренхимы. Всегда существует риск внезапного разрыва капсулы с рецидивом весьма интенсивного внутрибрюшного кровотечения, поэтому капсула печени над гематомой должна быть вскрыта, кровотечение остановлено одним из методов. Целесообразно укрытие декапсулированного участка печени сеткой Surgicel.
Если кровотечение после применения приема Прингла останавливается, это означает, что его источником являются элементы портальной триады (см. рис. 1, блок 3). Мобилизуют соответствующую долю печени путем рассечения треугольной, венечной, круглой и серповидной связок. Для мобилизации правой доли печени необходимо пересечь также печеночно-почечную связку. Поврежденную долю печени выводят в лапаротомную рану или максимально близко к ней и ассистент удерживает ее. Обнаружить кровоточащий сосуд позволяет способ, предложенный вьетнамским хирургом Ton That Tung (finger fracture technique) и поэтому названный И. Литтманном «восточным» [7]. Эта техника состоит в «разделении паренхимы печени ручкой скальпеля или раздавливании паренхимы между I и II пальцами. Ручка скальпеля или палец хирурга наталкивается на крупные сосуды и желчные пути, которые перед пресечением перевязывают внутри паренхимы». Разделение печени проводят по ходу разрыва (см. рис 1, блок 4) без повреждения сегментарных элементов.
Кровотечение из сосудов печени удобно останавливать путем наложения клипс, а при отсутствии клипаппликатора — 8-образных швов нерассасывающейся нитью примерным размером USP 3/0 на атравматической игле (см. рис. 1, блок 5). Паренхиматозное кровотечение останавливают одним из изложенных ранее бесшовных способов.
Обязательный элемент операции при тяжелой закрытой травме печени — удаление нежизнеспособных и свободно лежащих фрагментов, т. е. хирургическая обработка. Ее выполняют тупым путем, раздавливая паренхиму пальцами или зажимом, разделяя ручкой скальпеля (см. рис. 1, блок 6). Паренхиматозные «мостики» перевязывают нерассасывающимися нитями.
Как уже было сказано ранее, свести края разрыва печени швами непросто, а оставленная в печени полость быстро заполняется кровью, желчью с формированием гематомы, биломы или абсцесса. В связи с этим полость в печени следует уменьшить. Для этого выкраивают прядь большого сальника соответствующего размера (см. рис. 1, блок 7) и укладывают ее внутрь разрыва печени. Дистальный конец пряди большого сальника фиксируют к месту разрыва капсулы печени отдельным швом рассасывающейся нитью. Питающим сосудом пряди большого сальника является одна или несколько ветвей правой желудочно-сальниковой артерии [26]. Края разрыва печени сводят или сближают вертикальными П-образными рассасывающимися швами размером USP 0 или 2/0. Лучше использовать атравматические иглы с тупым концом.
Операцию заканчивают дренированием правого поддиафрагмального, подпеченочного пространств и малого таза трубками диаметром не менее 8 мм и послойным ушиванием раны (см. рис. 1, блок 8).
Если прием Прингла не уменьшает интенсивность кровотечения, а разрыв или его часть расположены по задней поверхности органа поблизости от нижней полой вены, то источником кровотечения скорее всего является разрыв ретрогепатического отдела нижней полой вены или печеночных вен (см. рис. 1, блок 9). Для скорейшей остановки кровотечения целесообразно выполнить тугую тампонаду печени (см. рис. 1, блок 10). Этот метод у пострадавших с травмой печени IV—V степени и интенсивным кровотечением применяют чаще всего [42, 61]. Необходимое количество (примерно 10—20) тампонов (в странах Европы и в США используют стерильные полотенца) туго укладывают на диафрагмальную и висцеральную поверхности печени (рис. 2) до момента остановки кровотечения. На переднюю брюшную стенку тампоны не выводят, оставляя их целиком вокруг печени. Следует подчеркнуть, что мобилизация печени путем рассечения ее связок уменьшает эффект тампонады за счет увеличения расстояния между печенью и диафрагмой.

Если кровотечение после тугой тампонады остановилось, то операцию заканчивают дренированием брюшной полости (обычно подпеченочного пространства и малого таза), на кожные края лапаротомного разреза накладывают швы (см. рис. 1, блок 11). Эта концепция этапного лечения тяжелых повреждений, в том числе печени, в англоязычной литературе получила название damage control surgery. Желающим более подробно ознакомиться с damage control surgery рекомендуем статьи J. Asensio, M. Bashir, S. Germanos, M. Walker [14, 16, 29, 71]. Следует подчеркнуть, что тампонаду применяют у пострадавших в крайне тяжелом состоянии с тяжелой травмой печени, при этом летальность остается очень высокой — 30, 54 и 79% при III, IV и V степенях по OIS соответственно [55]. Тяжесть состояния таких пострадавших характеризует объем трансфузионной терапии, включающий более 10 единиц эритроцитной массы, свежезамороженной плазмы и примерно 3—5 единиц тромбоцитной массы за 1-е сутки [15, 37, 75]. Решение о тампонаде печени надо принять как можно раньше, лучше всего сразу после ревизии органов брюшной полости. Тампонада, начатая после возникновения ДВС-синдрома, имеет гораздо меньше шансов на успех. Реже в качестве метода временной остановки кровотечения применяют пакетирование печени [3, 44].
После коррекции ацидоза, гипотермии, коагулопатии, которые осуществляют в реанимационном отделении (см. рис. 1, блок 12), выполняют релапаротомию. Эта операция должна быть окончательной, ее объем соответствует ранее изложенному (см. рис. 1, блоки 5, 6, 7, 8). Альтернативой релапаротомии является перевод пострадавшего для дальнейшего лечения в стационар, располагающий опытом и техническими возможностями лечения тяжелой травмы печени.
Если тугая тампонада печени не привела к остановке кровотечения, то тампоны немедленно удаляют. У оперирующего хирурга остается три варианта. Каждый из них является последним шансом спасти пострадавшего, применение любого из них не гарантирует успех и сопровождается летальностью не менее 50%.
Первый вариант: не снимая турникета с гепатодуоденальной связки, максимально быстро применить прием finger fracture technique и, обнаружив источник кровотечения, остановить его.
Второй вариант: сосудистая изоляция печени [34]. Этот метод технически непрост и для его выполнения требуется до 30 мин. Для этого разрез расширяют (если это не было сделано раньше) до торакофренолапаротомии [10] и выделяют нижнюю полую вену выше и ниже печени. Для выделения нижней полой вены ниже печени необходимо мобилизовать и отвести влево правую половину ободочной кишки. После этого инфраренальный отдел нижней полой вены становится доступным осмотру и оперативному приему (наложение турникета или сосудистого зажима). Пережатие нижней полой вены только ниже печени не приводит к остановке кровотечения из-за интенсивного ретроградного тока крови из правого предсердия. Для выделения супрагепатического отдела нижней полой вены ассистент ротирует правую долю печени вперед и влево [56]. Это позволяет визуализировать нижнюю полую вену и короткие печеночные вены. Брюшину над ними порционно перфорируют диссектором с острыми концами (под визуальным контролем!), бранши диссектора разводят и натянувшуюся над ними брюшину пересекают коагулятором. Короткие печеночные вены перевязывают. Это позволяет выделить нижнюю полую вену на коротком промежутке между перикардом и печенью, а также место впадения в нее правой печеночной вены. Если дефект вены визуализирован, его ушивают непрерывным обвивным швом нитью USP 3/0 или 4/0 нерассасывающейся монофиламентной нитью (см. рис. 1, блок 15).
Если на выделенном участке супрагепатического отдела нижней полой вены повреждений не обнаружено, на него накладывают турникет, осуществляя тем самым полную сосудистую изоляцию печени. К сожалению, пострадавшие в критическом состоянии плохо переносят подобный объем операции [33], при этом летальность приближается к 80%.
Третий вариант — атриокавальное шунтирование (см. рис. 1, блок 14), которое было разработано T. Schrock [66]. Для его выполнения на ушко правого предсердия накладывают кисетный шов, внутри которого ушко отрезают. Торакальный дренаж диаметром 36—40 Fr или интубационную трубку № 8—9 с дополнительными отверстиями диаметром 7—9 мм вводят через отверстие в ушке правого предсердия и продвигают до супраренального отдела нижней полой вены. Кисетный шов затягивают, на выступающую из предсердия часть трубки накладывают зажим. Вокруг нижней полой вены в любом участке выше печени и выше почечных вен завязывают тесемки. Этот прием обеспечивает ток крови из нижней полой вены в правое предсердие вне поврежденного участка сосуда, т. е. венозный возврат к сердцу (рис. 3). Затем продолжают реанимационные мероприятия и после стабилизации состояния пострадавшего осуществляют поиск и ушивание разрыва вены. Количество успешных операций составляет 19—22% [22, 50].

Анатомические резекции [20] и трансплантация печени [43] для лечения пострадавших являются казуистикой.
Частота послеоперационных осложнений и осложнений при консервативном лечении травмы печени одинакова и в большей степени зависит от тяжести травмы органа. Чем тяжелее травма, тем больше вероятность осложнений. Осложнения представлены повторным внутрибрюшным кровотечением [55], внутрипеченочной гематомой, ложными артериальными и венозными аневризмами [46], гемобилией, желчным свищом [39], биломой [68], внутрипеченочным абсцессом [40]
Лечение осложнений травмы печени на современном этапе развития медицины осуществляют с использованием ангиографии с эндоваскулярной эмболизацией или стентированием, пункции и дренирования под контролем УЗИ, лапароскопии, эндоскопического стентирования [69, 70]. Проводить такое лечение лучше в соответствующем стационаре, куда может быть переведен пострадавший после оказания ему квалифицированной медицинской помощи и стабилизации состояния.
Эта лекция была предназначена для студентов и хирургов, редко встречающихся с закрытой травмой, поэтому она посвящена основам диагностики и лечения травмы печени. В ней автор попытался учесть различную техническую оснащенность стационаров, в соответствии с этим предложив различные диагностические подходы, однако независимо от технической оснащенности больницы и опыта хирурга пострадавшему с абдоминальной травмой должна быть оказана помощь, в том числе должен быть осуществлен хирургический гемостаз. В своей книге «Здравый смысл в неотложной абдоминальной хирургии» (которую мы рекомендуем прочесть всем студентам, мечтающим стать хирургом, и тем, кто уже стал им) Моше Шайн пишет: «Дрожь в руках в какой-то степени затрудняет выполнение операции, но дрожь в мозгах делает операцию безнадежной». Если в результате знакомства с лекцией «дрожи в мозгах» станет меньше, то ее автор будет считать свою цель достигнутой.