Чем выше температура тем выше иммунитет
Чем выше температура тем выше иммунитет
Мы уже говорили о том, что лихорадка до некоторой степени может увеличивать иммунный ответ организма на инфекцию. Однако другие авторы указывают, что высокая и длительная лихорадка может нарушить иммунный ответ.
Как показал Ellingson, при температуре тела выше 40°С снижается способность полиморфноядерных лейкоцитов к фагоцитозу стафилококков. Austin указал, что полиморфноядерные лейкоциты уничтожают стафилококки первоначально более энергично при 40°С, чем при 38°С, но при сохранении температуры 40 °С в течение 2 ч он отметил противоположное явление.
Roberts показал, что трансформация лимфоцитов под влиянием митогена при 38,5 °С выше, чем при 37 °С, однако при 40 °С жизнеспособность и функциональная активность лимфоцитов снижалась.
Лихорадка может способствовать повышению летальности при инфекциях или эндотоксиновом шоке
Литературные данные, посвященные этому вопросу, противоречивы. В 1909 г. Ruata обнаружил, что у морских свинок с сепсисом, обусловленным грамотрицательным возбудителем, при высокой температуре внешней среды отмечалась большая летальность, чем при обычной температуре.
В ряде исследований было установлено, что при лихорадке у мышей и других лабораторных животных увеличивается летальность от бактериальной эндотоксемии. Например, Klastersky при изучении пневмококкового перитонита у кроликов, получавших субоптимальные дозы пенициллина, показал, что предупреждение лихорадки путем стрижки шерсти животных ведет к снижению летальности.
Результаты некоторых из этих исследований указывают на то, что гипотермия может быть так же неблагоприятна, как и гипертермия, и лучшие шансы на выживание, по всей видимости, отмечаются при эутермии. По мнению ряда авторов, защитное действие кортикостероидов при эндотоксиновом шоке, вероятно, обусловлено их гипотермическим действием.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Иммунолог Болибок рассказал, какая температура тела помогает справиться с вирусами
Если у человека во время ОРВИ не повышается температура, значит, организм никак не реагирует на инфекцию. Какие цифры на градуснике могут указать, что ваша иммунная система — идеальный борец, рассказал врач Владимир Болибок.
Когда в наш организм попадает инфекция, то иммунитет старается как можно скорее уничтожить чужака. Поэтому у заболевшего поднимается температура, начинает болеть голова, хочется спать. Мы все знаем об этом с детства, но вот что именно происходит в организме для многих остается загадкой.
Читайте также
Существует и идеальная температура для борьбы с вирусами. «Это примерно от 37 с небольшим и до 38,5 градуса. Если температура меньше, чем 38,5, не надо принимать жаропонижающие, организм с инфекцией и справится сам», — отметил Владимир Болибок.
Кстати
Некоторые традиционные средства, которые якобы помогут справиться с температурой, могут только навредить. «Доктор Питер» публикует памятку, чего не следует делать при высокой температуре:
если у вас жар и на градуснике 38°, то не торопитесь сбивать температуру. Так вы разрешите бактериям захватить организм — пусть иммунитет справляется сам;
не помогайте вашему организму повышать температуру. Так что стоит отказаться от горчичников, спиртовых компрессов, горячей ванны, чая с малиной, горячего молока, кофе и алкоголя;
кутаться в 2-3 одеяла — тоже плохая идея. Организму нужно охлаждаться, поэтому перегрев может сделать только хуже;
не нагревайте и не увлажняйте воздух, следите, чтобы не было сквозняка. Температура в комнате не должна превышать 22°С — 24°С;
при высокой температуре нужно много пить, откажитесь от горячего чая. Лучшие варианты — минеральная вода, не очень сладкий брусничный или клюквенный морс;
растирание тела спиртом и водкой провоцирует резкие перепады температуры тела, так что от этой процедуры тоже нужно отказаться.
Чем выше температура при COVID-19, тем крепче иммунитет
Ученые установили семь групп симптомов коронавирусной инфекции и выявили важные биомаркеры у переболевших COVID-19. Это может помочь в лечении болезни и дальнейших разработках вакцины, пишет Deutsche Welle.
Исследователи Венского медицинского университета решили упорядочить список симптомов коронавирусной инфекции, и выделили семь форм, которые может принимать заболевание COVID-19. Они установили, что болезнь оставляет значительный след в иммунной системе человека, даже спустя десять недель после заражения. Это открытие может сыграть важную роль в лечении пациентов и в дальнейшей разработке потенциальных вакцин. Согласно полученным данным, некоторые симптомы COVID-19 связаны между собой и образуют несколько групп:
— Что касается последней группы, то мы обнаружили, что потеря обоняния и вкуса проявляется в основном у людей с «молодой иммунной системой», — сказал в интервью DW руководитель исследования иммунолог Уинфрид Пикль. Он добавил, что это понятие имеет отношение не к возрасту пациента, а к количеству особых защитных клеток – T-лимфоцитов, которые недавно эмигрировали из вилочковой железы.
Используя анализы крови, исследователи установили несколько важных маркеров COVID-19. Они обнаружили, что болезнь оставляет после себя значительные изменения в иммунной системе человека. Как показало исследование, количество гранулоцитов, которые обычно отвечают в иммунной системе за борьбу с бактериальными патогенами, у зараженных COVID-19 было значительно снижено, что было «удивительно и совершенно ново».
По словам Пикля, Т-лимфоциты, отвечающие за усиление иммунного ответа и уничтожение зараженных клеток, остаются активными даже после выздоровления пациентов.
— Это указывает на то, что иммунная система все еще интенсивно борется с болезнью, даже спустя несколько недель после первого заражения, — сказал ученый. – Это может быть одной из причин, по которой многие переболевшие COVID-19 могут чувствовать слабость на протяжении долгого времени после выздоровления.
Кроме того, в крови выздоравливающих может наблюдаться повышенное количество иммунных клеток, производящих антитела. По словам Пикля, чем выше была температура заболевшего при легком течении болезни, тем крепче иммунитет, выработавшийся против вируса.
По словам ученых, исследование показало, что при защите организма от COVID-19 иммунная система человека «удваивается» за счет комбинированного действия иммунных клеток и антител. Клетки также могут «запоминать» определенные «движения» вируса и отвечать на них. Следующим шагом, по мнению ученых, должно стать практическое применение этих открытий в лечении заразившихся и разработке потенциальных вакцин от COVID-19.
Подготовил Андрей Липский
Если вы дочитали эту статью, нажмите пальчик.
Давайте обсудим эту статью в нашем Ранак-Чате
Семь мифов об иммунитете

Миф №1. Витамин C укрепляет иммунитет
Считается, что витамин C укрепляет иммунную систему, однако это не совсем так. Принимая аскорбинку ежедневно, нельзя избежать простуды, можно лишь незначительно ослабить некоторые симптомы заболевания.
Многие люди убеждены также в пользе цинка. На самом деле он не помогает при простуде и не укрепляет иммунитет так существенно, как считается.
По-настоящему эффективен витамин Д, который еще называют солнечным, поскольку он образуется в клетках кожи под влиянием ультрафиолетовых лучей. Под их воздействием защитные клетки организма активируются, что очень важно для иммунной системы. Возможно, именно поэтому мы особенно подвержены инфекциям в холодное время года, когда световые дни короткие, и недостаток солнечного света приводит к дефициту витамина Д, что ослабляет иммунитет. Много витамина Д содержится в рыбе, особенно в сардинах, лососе, семге и в рыбьем жире. В связи с этим для укрепления иммунитета рекомендуется есть рыбу, а после приема пищи обязательно совершать длительные пешие прогулки.
Миф №2. Прививки? Нет уж, ведь каждая болезнь создает свой иммунитет
Люди, которые выросли в больших семьях вместе с братьями и сестрами, заражавшими друг друга разными инфекциями, и те, кто провел детство в условиях сельской местности, впоследствии страдают от болезней значительно реже, чем единственные в семье дети, к тому же живущие в городских квартирах. Именно в раннем возрасте наша иммунная система нуждается в подобных вирусных тренировках, чтобы, становиться устойчивыми к опасным патогенным возбудителям.
Отказываться от прививок ни в коем случае нельзя. Их делают, прежде всего, от смертельно опасных и вызывающих серьезные осложнения болезней. Согласно статистике, при отсутствии иммунитета риск осложнений значительно выше.
Миф №3. Спорт укрепляет иммунитет
Известно, что те, кто занимается спортом несколько раз в неделю, болеют реже, а заболев, быстрее выздоравливают. Дело в том, что регулярные занятия физической культурой активизируют и мобилизуют защитные силы организма. В равных условиях больные раком, занимающиеся спортом, несмотря на болезнь, имеют больше шансов выжить, чем те, кто из-за заболевания практически не двигается.
Однако надо соблюдать чувство меры, поскольку чрезмерно интенсивные тренировки вредят здоровью. В таких случаях спорт становится для организма стрессовым фактором, особенно если сопровождается психологическим давлением в виде конкуренции. В подобном состоянии человек особенно подвержен болезням. Доказано, что профессиональные спортсмены болеют чаще, чем любители.
Золотое правило для всех и каждого – во время болезни прекратить тренировки до полного выздоровления. Иначе даже обычная простуда может привести к смертельно опасным осложнениям, например, миокардиту. Спорт полезен для здоровья в разумных пределах.
Миф №4. При хорошем иммунитете прививки необязательны
Это не так. Существуют группы риска. Люди, которые в них входят, особо уязвимы для болезней и чаще страдают от осложнений. Так, сезонный грипп опасен для пожилых и хронических больных. Для ребенка, который еще ни разу не был привит, смертельным может стать коклюш. А вирус, вызывающий краснуху, при попадании в организм будущей мамы, вредит не столько ей самой, сколько еще не родившемуся малышу. Особенно опасно заболевание в первом триместре беременности, когда у плода развиваются врожденные уродства.
Зачастую люди являются переносчиками опасных микроорганизмов, и при этом сами не болеют. Поэтому специалисты советуют делать прививки не только тем, кто входит в группу риска, но и работающим или живущим рядом с ними.
Миф №5. Чем сильнее простуда, тем слабее иммунитет
В этом специалисты были убеждены долгое время, однако данное утверждение верно лишь отчасти. Например, при попадании в организм вируса гриппа чем меньше иммунная система противостоит возбудителю, тем сильнее человек болеет. Этого можно избежать при подготовленном и укрепленном вакцинацией иммунитете. Он защищает и от осложнений, которые нередко возникают вследствие тяжелого течения заболевания.
Миф №6. Если организм справился с заболеванием, то в дальнейшем оно не грозит
Это утверждение верно лишь частично. При попадании микроба в организм, иммунная система человека побеждает его, вырабатывая специфическую защиту против чужеродных агентов – антитела. При повторном проникновении возбудителя в организм эти активные частицы обезвреживают микроб, и человек остается здоровыми. Именно поэтому детскими инфекционными болезнями люди болеют один раз в жизни, получая к ним стойкий иммунитет.
Но респираторные инфекции могут вызывать различные возбудители, число которых доходит до 200. Это значит, что иммунная система способна не распознать один из них, и человек снова заболеет. А вирус гриппа мутирует с высокой скоростью, поэтому в период новой вспышки сезонного заболевания иммунитет на него не реагирует, и в результате развивается эпидемия.
Миф №7. Если иммунитет сильный, то высокой температуры не будет
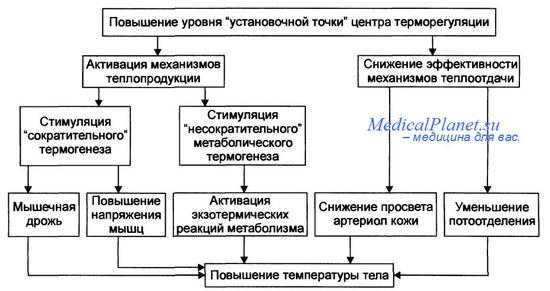
Повышение температуры тела указывает на то, что организм старается справиться с болезнью. Вступает в действие иммунная реакция – начинает вырабатываться такой защитный фактор, как интерферон. Происходит это при температуре тела 38 градусов, поэтому «сбивать» ее не рекомендуется. Исключение делается только для тех, кто плохо переносит гипертермию. Эксперты считают, что у людей, которые болеют без повышения температуры, ослаблен иммунитет.
Однако очень высокая температура ослабляет организм и может стать опасной. Поэтому надо ориентироваться не только на показания термометра, но, в первую очередь, на самочувствие больного.
Ольга Карулина,
врач Областного центра медицинской профилактики
Как температура управляет иммунитетом
Температурная чувствительность помогает иммунной системе бороться с самыми разными болезнями.
Когда в организме появляется инфекция или опухоль, иммунные клетки настраивают активность собственных генов так, чтобы с максимальной эффективностью устранить угрозу.
Для этого в клеточное ядро отправляются специальные белки, которые узнают в ДНК нужные гены, связываются с ними и заставляют другие белки активнее синтезировать на генах матричную РНК. Синтез РНК на ДНК называется транскрипцией, а белки, которые ее регулируют – транскрипционными факторами. Затем РНК-копии подхватывают другие молекулярные машины, которые синтезируют на них нужные белки.
На деле он ведет себя подобно маятнику, то приходя в ядро, то уходя из него; соответственно, иммунные гены, которыми управляет «каппа-би», то включаются, то выключаются. Если цикл сломать, если «каппа-би» разрегулируется и, приходя в ядро, будет оставаться там дольше обычного, то воспалительная реакция выйдет из-под контроля, и могут начаться такие аутоиммунные болезни, как псориаз, ревматоидный артрит и т. д.
Притом у самого NF-κB есть свои регуляторы. Исследователи из Уорикского университета пишут в своей статье в PNAS, что путешествия «каппа-би» по клетке зависят от температуры: чем она выше, тем чаще он бегает в ядро и обратно. И ритм его работы зависит от другого иммунного белка, который называется А20.
Про А20 известно, что он успокаивает иммунитет, подавляя воспалительные процессы. Если клетку лишали А20, то «каппа-би» в ней переставал чувствовать температуру. Тут можно вспомнить, что температура тела у нас меняется в течение суток: биологические часы слегка охлаждают нас во время сна.
Хотя суточные колебания температуры у нас не очень велики, в пределах полутора градусов, «каппа-би» такие колебания, по словам авторов работы, вполне чувствует. И те проблемы с иммунитетом, вроде неуправляемого воспаления, которые возникают у людей с расстроенными биологическими часами, могут возникать как раз потому, что из-за сломанных часов начинается непорядок в температурных циклах, что, в свою очередь, сказывается на работе иммунного регулятора NF-κB.
С другой стороны, известно, что если мышей содержать при температуре более высокой, чем обычно, они будут более устойчивы к злокачественным заболеваниям, и воспаление они будут переносить легче; а инфекции вроде гриппа или обычной простуды оказываются более тяжелыми в холодное время года. (И мы уже как-то писали о том, что летом наши иммунные гены работают иначе, нежели зимой.)
Очевидно, все это можно объяснить чувствительностью иммунной системы к температуре тела и окружающей среды: в теплой обстановке благодаря более частым циклам «каппа-би» иммунитет справляется с проблемами лучше. И, возможно, такую температурную чувствительность можно использовать при лечении самых разных болезней, от простуды до рака.