Чем вывести папилломы с шеи
Чем вывести папилломы с шеи
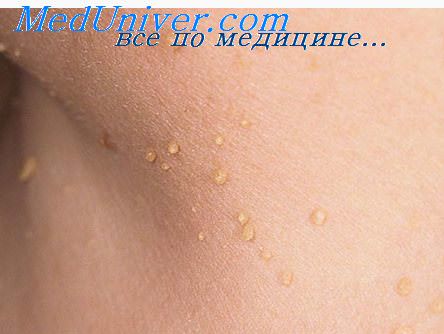
Многие женщины с появлением на шеи папиллом вынуждены отказаться от одежды с открытой декольте, и носят одежду с закрытой горловиной. Они отказываются от различных украшений на шеи и предпочитают им различные платки, которые прикрывают шею. Однако не стоит женщинам с папилломами на шеи стараться любым путем прикрывать их, лучше от них избавиться сразу после их появления на шеи. Наибольший эффект достигается при лечении в клиниках или в салонах, обратившись за помощью к врачам или косметологам. Они очаги заболевания прижигают либо замораживают, но есть средства, которые помогают избавиться от папиллом самостоятельно.
Чаще всего активируются вирус папилломы после отрицательных воздействий окружающей среды и при ослаблении иммунитета. На шеи у женщин в основном они появляются во время беременности при перестройке организма, изменения обмена веществ и снижения иммунитета после родов. Поэтому чаще всего их можно увидеть на шеи у женщин в возрасте от 30 до 40 лет. Врачи категорически запрещают сдирать или сцарапывать папиллому, вырезать их или завязывать ниточкой. Такие действия для удаления папиллом могут спровоцировать перерождение доброкачественной опухоли в злокачественное образование. В лучшем случае это может привести к серьезным воспалительным процессам участков кожи на месте папиллом или других внутренних органов в результате раздражения вируса папилломы. Папилломы предупреждают женщину о том, что у нее снижен иммунитет и в организме есть перебои в работе желудочно-кишечного тракта, почек и женских органов. Поэтому удаление папиллом недостаточно для того, чтобы избавиться от них навсегда. Необходимо провести курсы лечения по очищению организма от шлаков, укреплению иммунитета и провести гинекологическое обследование.
В косметологических салонах проводят лечение папиллом путем смазывания ватой, смоченной в жидком азоте. После проведения таких процедур папилломы исчезают, однако вирус папилломы при этом не уничтожается. И через некоторое время папилломы могут снова появиться на прежнем месте.
Существуют множество разнообразных советов избавления от папиллом с помощью народных средств. Вот некоторые из них:
1. Смазывайте папилломы нашатырным спиртом, соком кислого яблока, одуванчика и чистотела.
2. Накладывайте на шею повязку с каланхоэ. Для этого листья каланхое отрежьте и выжмите из них сок, намочите вату и обвяжите им шею. Такую повязку надо делать в течение семи дней.
3. Возьмите луковицу и подержите ее в уксусе. Разрежьте ее и наложите на папилломы, завяжите на шею бинтом и оставьте на ночь. Такую процедуру нужно проделать несколько раз подряд.
Видео этиология, патогенез, диагностика ВПЧ инфекции
— Вернуться в оглавление раздела «Дерматология»
Автор: Искандер Милевски. Дата обновления публикации: 5.5.2021
Причина появления папиллом на шее и рекомендации относительно их удаления
Папилломы, которые называют также бородавками, появляются обычно совершенно неожиданно, выбирая, как правило, наиболее неприятные места локализации.
Руки, лицо, стопы, а также слизистые оболочки – излюбленные места формирования эпидермальных новообразований. Одной из частей тела, которые часто поражаются эпителиальной гиперплазией, является шея. Папилломы на шее могут быть как единичными, так и множественными, проявляя существенное разнообразие форм, цветов и размерных параметров наростов. Рассмотрим основные факторы, провоцирующие формирование доброкачественных новообразований, а также выясним, как избавиться от папиллом на шее.
Почему появляются папилломы на шее?
Вопреки множеству мифов, относительно этиотропных факторов формирования папиллом, данные кожные наросты являются проявлением наличия в крови пациента вируса папилломы человека (ВПЧ), который имеет более 120 известных штаммов. Заразиться таким вирусным агентом несложно, как при прямом контакте с носителем, так и посредством бытовых предметов общего пользования.

Вывести вирус из латентного («дремлющего») состояния, в котором он может пребывать бесконечно долго, способны следующие обстоятельства:
Папилломы на шее часто начинают проявляться в период заживления царапин и микротрещин кожи, которые могут быть вызваны трением цепочки или одежды.
Виды и опасность шейных папиллом
Определяться, как убрать папилломы на шее, следует, только убедившись, что кожный нарост – именно папиллома. Лучше всего с этой целью обратиться к специалисту, который по результатам ПЦР-диагностики и простого осмотра, поставит окончательный диагноз. В целом же спутать папиллому на шее с каким-либо другим новообразованием достаточно трудно. Характерными признаками вирусной природы кожного нароста является безболезненность и внешние признаки.
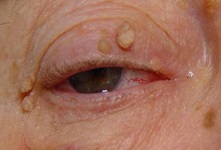
Папилломы выступают над здоровыми тканями, прикрепляясь к ним посредством тонкой ножки или крупного основания. Консистенция папилломы может быть умеренно плотной или мягкой, а цвет разниться от светло-розового до грязно-коричневого.
Новообразования данной локализации могут относиться к вульгарному или плоскому виду, а также представлять собой мелкие папилломы на шее, которые имеют желтый оттенок. Считается, что больше к подобной локализации эпидермальных наростов склонны представители сильного пола.
Трансформация кожной папилломы в злокачественную опухоль маловероятна, чего нельзя сказать о возможности травмировать, сорвать или растереть нежную ткань. Такие механические повреждения чреваты следующими последствиями:
Как вылечить папилломы на шее?
Для того, чтобы разработать эффективную схему лечения папиллом на шее, необходимо обратиться к специалисту, который порекомендует прием противовирусных препаратов и подскажет действенные способы укрепления иммунной системы. Также обязательной рекомендацией станет удаление новообразования, которое может быть проведено несколькими аппаратными процедурами.
Как удалить папилломы на шее:
Выделяют множество факторов, указывающих на неоспоримые преимущества последнего способа удаления доброкачественных новообразований. Дело в том, что только лазерная деструкция гарантирует сочетание эффективности, безопасности и безболезненности манипуляции. Кроме того, лазер не оставляет следов, шрамов и рубцов, что особенно важно при удалении шейных и лицевых папиллом. Лазеротерапия может быть проведена непосредственно в день обращения пациента в клинику, так как не предполагает специальной подготовки.
Реабилитационный период также отсутствует, так что сразу же после процедуры человек может вернуться к привычному ритму жизни и работе. Риск развития рецидивов для лазерной коррекции минимален, как и возможность инфицирования поверхности приложения.
Если Вы столкнулись с проблемой папиллом на шее, оптимальным решением станет обращение в медицинский центр «НЕОМЕД», который оснащен новейшим лазерным оборудованием, способным справиться с новообразованиями любой локализации. Наши специалисты окажут профессиональную помощь при диагностике и лечении вируса, а также произведут подробное информирование пациента относительно пострпоцедурных правил.
Однажды ко мне на приём пришла взволнованная молодая девушка. Показав папиллому на шее (размерами 3х3мм), она спросила: «ЭТО выросло за месяц. Доктор, у меня РАК. «
Заказ погребальных венков пришлось отменить, после чего я рассказал ей то, что знал об этих образованиях.
Опасность для здоровья: не представляют.
Что это такое?
Папилломы представляют собой разрастания поверхностного слоя кожи, похожие на сосочки.
Записывайтесь на вебинар «Канцерогены в косметике: правда, ложь и. маркетинг»
Как выглядят?
Почему появляются?
Как и бородавки, папилломы не опасны. Их появление связывают с вирусом папилломы человека (ВПЧ), который передаётся при контакте с носителем. Также возможна передача ВПЧ с поражённого участка кожи на здоровый у одного человека. Увеличивают восприимчивость к вирусным частицам высокая влажность и микротрещины кожи. В связи с этим всегда следует использовать индивидуальные предметы гигиены при посещении бассейнов, саун и душевых.
Важно: большое количество папиллом может говорить о проблемах с иммунитетом. Для женщин в таких случаях необходимо взятие мазка на ВПЧ, так как некоторые его виды могут вызывать рак шейки матки
Как лучше лечить?
Большое количество папиллом, безусловно, доставляет неудобство и выглядит не эстетично. Однако это не повод использовать для удаления нитку, плоскогубцы или паяльную лампу дедовские методы.
Значительно более удобно и эффективно удаление методом радиоволновой хирургии. Операция не требует специальной подготовки, практически безболезненна, после неё можно управлять автомобилем.
Однажды мне довелось удалить сразу около 70 папиллом у одного пациента. Сложно передать всю радость избавившегося от них человека, которого они мучили несколько лет.
Гистологическое исследование при удалении
Результаты лечения
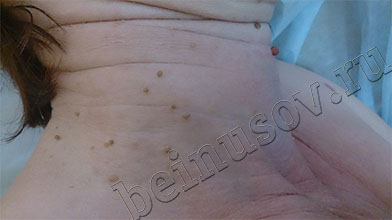
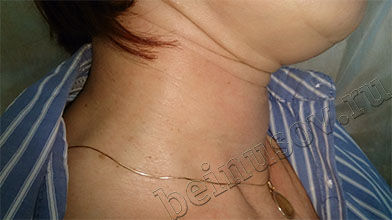
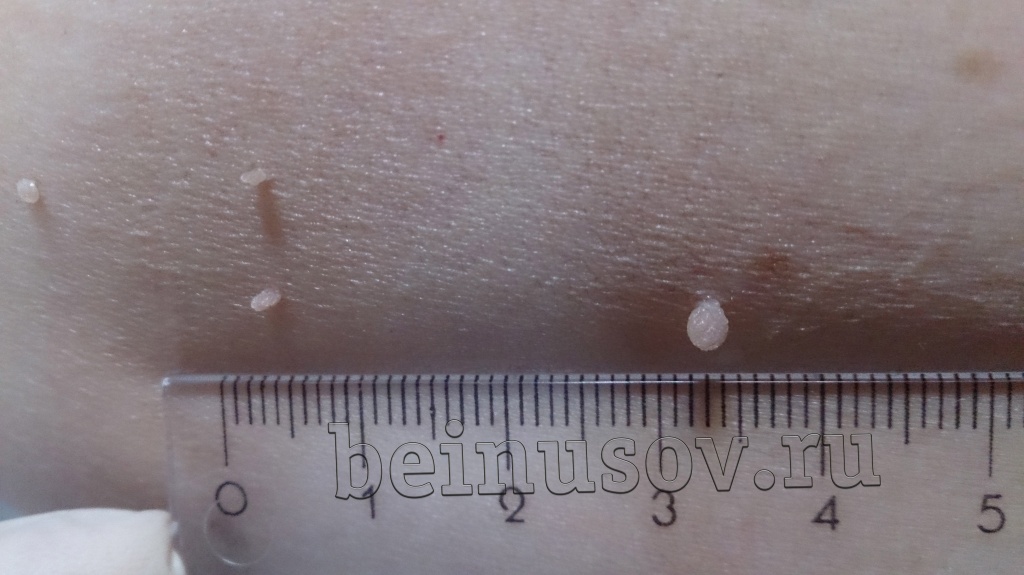
На фото ниже приведены результаты удаления папиллом шеи методом радиоволновой хирургии
Редко возникают снова. Повторное появление папиллом возможно при высокой активности вируса в организме. В этой ситуации может потребоваться дополнительное лечение иммуномодуляторами или консультация иммунолога.
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
Пост специально для Вас.
Вам стоит более критично подходить к чтению информации в интернете. Источники, у которых не указан автор НЕ заслуживают доверия. Совсем. На них не нужно тратить время.
Записывайтесь на вебинар «Канцерогены в косметике: правда, ложь и. маркетинг»
Лечение папиллом. Вопросы и ответы
Принято считать, что около 93% населения земного шара являются носителями вируса папилломы человека. Однако лишь у небольшой части людей заболевание проявляется появлением папиллом. Сегодня мы поговорим о том, как можно лечить папилломы и что можно сделать если они появились вновь после удаления.
Как на самом деле они выглядят?
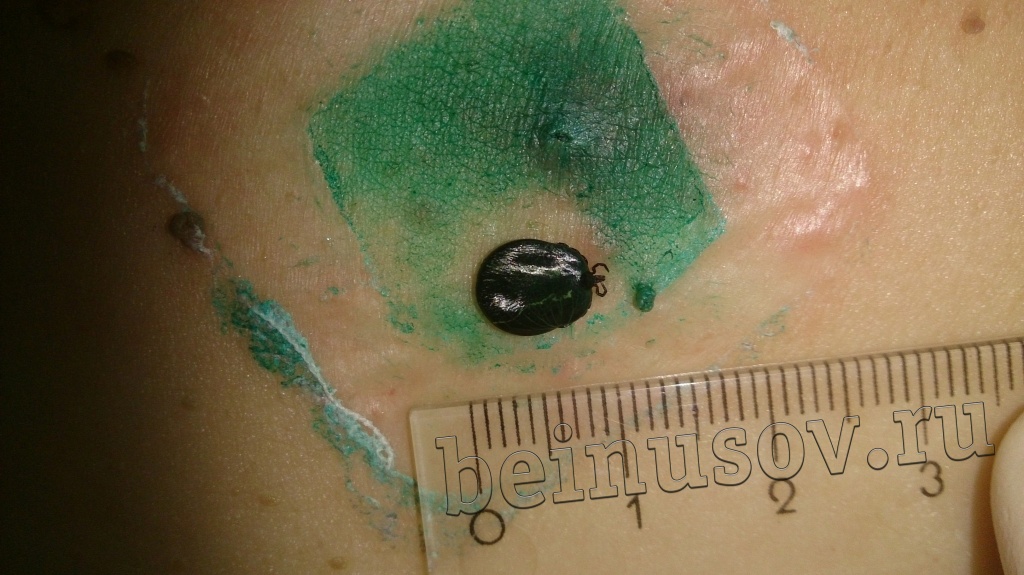
Очень часто пациенты, которые приходят ко мне на приём, просят удалить им папиллому или несколько и указывают на пигментный невус, фибропапиллому или бородавку. Один раз в качестве папилломы для удаления мне предложили клеща (не шучу):
Как избавиться от папиллом?
Существует всего два основных метода лечения папиллом
Если папилломы появились вновь после удаления?
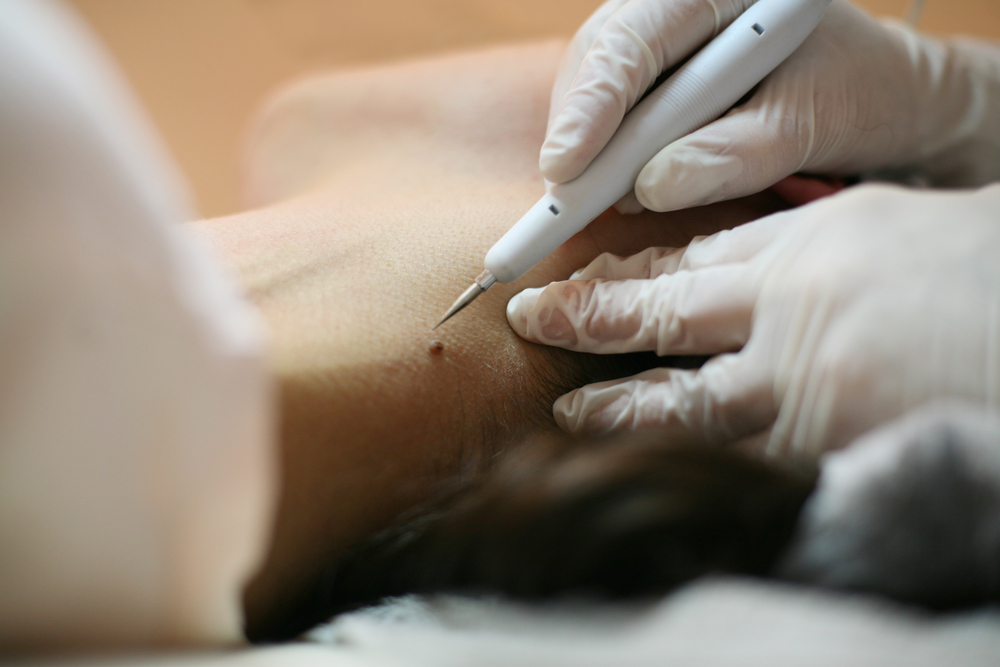
Как проходит удаление папиллом?
В нашей клинике удаление папиллом производится методом радиоволновой хирургии.
Просто посмотрите это короткое видео и многие вопросы отпадут сами собой.
Коротко о главном:
Решили расстаться с Вашими папилломами? Это можно сделать по адресам в Санкт-Петербурге (Асафьева 7/1)
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
Записывайтесь на вебинар «Канцерогены в косметике: правда, ложь и. маркетинг»
5 способов избавиться от папиллом на шее (и главная причина, почему они появляются)
Мелкие узелки с тонкой ножкой на шее мы обычно называем бородавками, хотя правильное их название – филиформные (нитевидные) папилломы. Эти образования относительно безопасны, не представляют риска для жизни, но многие хотят устранить дефект. Рассказываем, как избавиться от папиллом на шее и предотвратить их повторное возникновение.
Главная причина появления – вирус
Единственная причина папиллом на шее – специфический вирус, проникающий в организм различными путями. Это прямой контакт с кожей, перенос вируса на кончиках пальцев. Возможно заражение папилломавирусом при половых контактах, пользовании общим постельным бельем, полотенцами, бритвами, расческами. Воздушно-капельно инфекция не передается, но при поцелуях передача вируса возможна.
Основные условия проникновения вирусных частиц в кожные покровы – это нарушение их целостности.
В каких случаях появляется риск развития
Для ВПЧ типично самозаражение, распространение вируса одной части тела на другую, если человек чешет, травмирует или сдирает мелкие элементы на шее, и немытыми руками дотрагивается до лица, груди, других частей тела.
Какие вирусы самые опасные
Филиформные бородавки в области шеи провоцируются не всеми вирусами папилломы. На сегодня идентифицировано более ста разных типов ВПЧ, каждому из которых присвоен порядковый номер. Часть из них провоцирует поражения шейки матки, вплоть до раковых, другие инициируют высыпания на гениталиях, в гортани или на подошвах.
Филиформные элементы чаще всего вызывает 1, 2, 27, 4 и 29 типы ВПЧ.
Если человек заражается одним из этих типов вируса, это не означает, что у него обязательно разовьются папилломы на шее или в других частях тела. Во многом появление бородавок зависит от особенностей организма и образа жизни, состояния иммунитета.
Как отличить бородавки от родинок
Прежде чем приступать к лечению папилломы на шее важно точно удостовериться, что это не родинка или любой другой кожный элемент. Образования на ножке внешне отличаются от других образований на коже, спутать их сложно.
Элементы имеют форму зернышек, прикрепленных тонкой ниточкой, длиной не более 1-2 мм к коже шеи.
Цвет – от желтоватого, телесного до светло-коричневого, розового или более насыщенного коричневого (особенно после загара).
Папилломы могут быть единичными, расположенными в нижней части шеи или группируются по 5-10 элементов.
Помимо шеи подобные элементы образуются на веках, щеках, около губ.
Любые повреждения кожи в зоне расположения бородавок грозят отсевом вируса и появлением новых элементов. Именно внутри папилломы клетки особенно активно копят вирусные частицы. Элементы не злокачественные, но могут причинять дискомфорт (и выглядят неэстетично).
Симптомы
Обычно высыпания не дают выраженных симптомов: они безболезненны и растут медленно, образуя едва заметные кожные дефекты. По внешнему виду врачи определяют точный диагноз уже по данным осмотра. Проявления и неприятные симптомы возможны, если бородавки высыпают в местах, где кожа нежная, чувствительная, например, складках на шее. Тогда могут появляться следующие симптомы:
легкого зуда, усиливающегося при потливости;
раздражения кожи, особенно в местах расчесов;
болезненность и кровоточивость элементов, если они травмируются ногтями.
В этих случаях необходимо обратиться к врачу, чтобы он определил, чем лечить папилломы на шее. Если образования быстро растут, имеют неровные границы и пятнистый цвет, важна немедленная консультация дерматолога. Под маской высыпаний может скрываться меланома (опасный, с стремительно прогрессирующий, самый злокачественный рак кожи).
Как удалить папилломы на шее
Это должен только врач. Советы и рецепты из интернета не всегда безопасны и помогают правильно удалить образования (и вирус может остаться в организме). Поэтому возможны рецидивы высыпаний через несколько месяцев или лет.
Не существует эффективных лекарств против вируса ВПЧ, провоцирующего бородавки; существующая вакцина не защищает от тех штаммов вируса, которые провоцируют кожные элементы.
У большинства здоровых людей филиформные папилломы появляются и исчезают самостоятельно по мере того, как иммунная система самостоятельно подавляет активность вируса. В среднем, на это уходит до 1-2 лет.
Как убрать папилломы на шее: 5 эффективных способов
1. Хирургия
Подавляющее количество мелких элементов удаляется хирургически. Они срезаются острым скальпелем или кюреткой, опасным лезвием в области ножки. Место, где была бородавка, обрабатывается антисептиками.
Плюсы: быстрота, простота.
Минусы: болезненность, травматичность, риск кровотечения и развития инфекции на месте ранок.
2. Электродеструкция
Папилломы обрабатывают прибором, подающим в ткани кратковременный разряд тока. Электричество прижигает новообразование, она затем отпадает как корка на заживающей ране.
Плюсы: простота, доступность.
Минусы: болезненность (применяют местные анестетики), травматичность, на месте прижигания остаются повреждения.
3. Криотерапия
Папилломы прижигают прибором, подающим струю жидкого азота. Она замораживает и разрушает ткань кожного дефекта. Затем элемент отпадает от ножки.
Плюсы: простота, безболезненность, доступность.
Минусы: нужен опыт врача, травматичность, на месте прижигания остаются мелкие корочки.
4. Лазеротерапия
Папилломы прижигают прибором, подающим луч лазерного излучения определенной длины волны. Она испаряет и разрушает ткань патолгического элемента кожи.
Плюсы: простота, безболезненность, доступность.
Минусы: нужен опыт врача, важно наличие прибора с необходимыми настройками.
5. Нанесение растворов, кислот, ляписный карандаш
Плюсы: проводится дома.
Минусы: длительное и не всегда успешное лечение, образование корочек, риск поражения здоровой кожи.
Люди, страдающие иммунодефицитами, достигшие возраста 50-60 лет, маленький ребенок или подросток, имеющие неудовлетворительное состояние здоровья, часто сталкиваются с рецидивами. В этом случае рекомендуется противовирусное лечение, иммунотерапия, общеукрепляющее лечение индивидуально подобранными препаратами.
Что нельзя делать
Не стоит покупать в аптеках гормональные, противовирусные или любые другие кремы, применять их самостоятельно.
Опасны салициловая кислота, яблочный уксус, самостоятельное срезание элементов лезвием. Это опасно в плане распространения инфекции, можно повредить здоровую кожу.
Нельзя чесать бородавки, ковырять их ногтями – есть риск распространения вируса и заноса инфекции, нагноения.
Вам также может быть интересно
Защемление нервов в организме: причины, проявление и лечение
Защемление нерва чаще всего не опасно: отдых и лечение помогают устранить его сдавливание, восстановить функцию нерва в течение нескольких дней или недель. Но в редких случаях ситуация бывает настолько серьезной, что не обойтись без хирургического вмешательства.
Защемлением называют состояние, при котором на нерв оказывают слишком сильное давление соседние ткани – это могут быть мышцы, хрящи, сухожилия, кости. В результате работа нерва нарушается. В первую очередь это проявляется болью в соответствующей части тела, а также снижением мышечной силы и тонуса, чувством онемения, покалывания, снижением чувствительности.
Наиболее типичным примером защемления нервов является сдавливание корешков спинного мозга межпозвоночной грыжей. Если это произошло в поясничном отделе, то обычно возникает ишиас – боль, которая распространяется по задней поверхности ноги, по ходу седалищного нерва. Другое довольно распространенное состояние – синдром запястного канала (туннельный кистевой синдром), когда ткани в области запястья отекают и сдавливают нерв.
Сдавливание нервов – очень распространенное состояние и одна из наиболее частых причин обращения к врачам. Как сообщают американские ученые, патология встречается у 85 человек из ста тысяч взрослых. Это может случиться в любом возрасте, но чаще всего происходит у людей старше 50 лет. Наиболее распространенная причина – артроз и дегенеративные изменения в позвоночном столбе.
Почему возникает защемление нервов?
Причины сдавливания нервов в организме бывают самыми разными. Основные факторы риска:
травмы мягких тканей, повреждения костей;
воспаление и отек в окружающих тканях;
грыжи межпозвоночных дисков;
остеохондроз, артроз межпозвоночных суставов и другие дегенеративные изменения в позвоночном столбе;
многократные частые повторяющиеся движения – например, у людей, которые занимаются набором текста на клавиатуре;
интенсивные физические нагрузки, спорт – особенно если человек занимается им профессионально;
ожирение – так как лишние килограммы оказывают повышенные нагрузки на суставы, позвоночник;
ревматоидный артрит – заболевание, которое приводит к воспалительному процессу в суставах и сдавливанию близлежащих нервов;
беременность – во время нее увеличивается масса тела, возрастают нагрузки на опорно-двигательный аппарат и одновременно размягчается соединительная ткань, чтобы таз женщины мог пропустить плод;
сахарный диабет – не приводит к сдавливанию нервов напрямую, но повышает риск развития этого состояния;
заболевания щитовидной железы повышают риск развития синдрома запястного канала;
костные шпоры (остеофиты) – разрастания на костях, которые возникают при дегенеративных заболеваниях суставов;
продолжительный постельный режим;
рубцовые изменения в тканях после травм, ожогов.
Еще одним фактором риска является пол. У женщин чаще возникает синдром запястного канала. Вероятно, это связано с тем, что у них этот канал в норме уже, чем у мужчин. Конечно же, играет роль и наследственность. У некоторых людей дегенеративные процессы в позвоночнике и суставах разовьются с большей вероятностью – на это влияют определенные варианты генов, от которых зависят характеристики соединительной ткани.
На какие симптомы нужно обращать внимание?
Защемление нервов может происходить по всему телу, и проявление этого будет зависеть от того, в каком месте произошло сдавливание. Наиболее распространенные состояния:
Сдавливание нервов шеи – так чаще всего в обиходе называют шейную радикулопатию.
Сдавливание нервов в области поясницы – поясничная радикулопатия.
Сдавливание седалищного нерва – ишиас.
Сдавливание локтевого нерва.
Синдром запястного канала.
Рассмотрим восемь самых распространенных проявлений.
Боль или чувство жжения, распространяющиеся вниз по ноге
В нижней части из позвоночника выходит самый крупный нерв в организме человека – седалищный. Он проходит через пояснично-крестцовую область, ягодицу и затем по задней поверхности всей ноги. Его ветви обеспечивают движения в мышцах, чувствительность кожи. Сдавливание седалищного нерва может быть вызвано такими причинами, как межпозвоночные грыжи и стеноз позвоночного канала в поясничном отделе, травмы, спондилолистез (состояние, при котором верхний позвонок как бы соскальзывает с нижнего), синдром грушевидной мышцы (когда эта мышца таза спазмируется и сдавливает нерв), опухоли позвоночного столба. На врачебном языке сдавливание седалищного нерва называется ишиасом или радикулопатией. Проявляется в виде болей по задней поверхности ноги, по ходу нерва – тупых, ноющих или острых, по типу прострелов.
Боль, распространяющаяся из области шеи вниз по руке
Так же, как седалищный нерв спускается из поясничного отдела позвоночника на нижнюю конечность, нервы руки образованы корешками, которые находятся в шейном отделе. При их сдавливании боль распространяется вниз по руке. Болевые ощущения могут локализоваться в области надплечий, плеч, предплечий, кистей, в верхней части спины.
Вообще, если говорить о сдавливании нервов, вызванных патологиями позвоночника, то чаще всего страдает поясничный отдел: он находится внизу, и на него приходятся большие нагрузки. Кроме того, тут высока подвижность. На втором месте находится шейный отдел, за счет высокой подвижности и того, что ему приходится выдерживать вес черепа. В грудном отделе нарушения возникают намного реже, потому что тут подвижность минимальна, позвонки фиксированы ребрами.
Слабость в ногах
Во время ходьбы нервы нижних конечностей работают с молниеносной скоростью. Они должны быстро передавать сигналы, которые заставляют сокращаться и расслабляться определенные группы мышц. Сильное сдавливание нерва приводит к тому, что сигнал проходит плохо. В итоге возникает слабость в мышцах ног, снижается их тонус, нарушается походка. Это уже довольно грозный симптом. Больные часто описывают его фразой: «доктор, у меня одна нога во время ходьбы буквально волочится».
Снижение силы захвата кистью
Нервы рук обеспечивают мышечные сокращения, точную координацию движений, мелкую моторику. При защемлении эти функции нарушаются, и человек замечает, что у него начало буквально «всё валиться из рук». Особенно большие трудности возникают во время письма и при выполнении других задач, во время которых требуются мелкие движения.
Чувство онемения
Параллельно с двигательными, страдают и чувствительные нервные волокна. Они перестают посылать импульсы в мозг, и возникает чувство онемения – как после укола анестетика, «заморозки» рта во время лечения зубов. В самых тяжелых случаях чувствительность в определенной зоне утрачивается полностью – это говорит о том, что нерв пострадал очень сильно.
Чувство покалывания
Неприятные ощущения в виде покалывания, жжения, чувства ползания мурашек на врачебном языке называются парестезией. Они возникают при раздражении и неполном сдавливании нерва. Это чувство можно сравнить с ощущениями в руке, когда ее «отлежали» во сне или после удара локтем в том месте, где проходит нерв. Парестезия в кисти нередко становится первым признаком синдрома запястного канала.
Нарушение функции прямой кишки и мочевого пузыря
Нервы, которые выходят из поясничного отдела позвоночника, контролируют не только мышцы, но и внутренние органы, в частности, мочевой пузырь и прямую кишку. Нарушение контроля над мочеиспусканиями и дефекациями говорит о том, что сдавливание привело к сильному повреждению нервов, и пациенту срочно нужна медицинская помощь. Это состояние может проявляться недержанием мочи и стула или другими расстройствами.
Боль, интенсивность которой меняется, когда человек меняет положение
Тут в качестве наглядного примера можно снова привести ишиас. Обычно больному становится лучше, когда он сидит, наклонившись вперед, или лежит на спине. А в положении на боку болевой синдром, наоборот, усиливается. Из-за этого возникают проблемы со сном. Когда человек принимает определенное положение, чтобы ослабить боль – это называется анталгической позой.
При злокачественных опухолях и метастазах в позвоночнике боли обычно длительные, мучительные, усиливаются во время отдыха и ночного сна.
Когда нужно срочно обращаться к врачу?
Поводом для немедленного обращения к врачу должны стать следующие симптомы:
очень сильная боль, особенно если она возникла остро, после травмы;
боли, которые не проходят в течение нескольких дней, несмотря на то, что человек соблюдал покой, принимал обезболивающие препараты;
боли в позвоночнике, руке, ноге, которые сопровождаются повышением температуры тела;
ухудшение чувствительности, парестезии, снижение мышечного тонуса, силы.
Чтобы разобраться в причинах сдавливания нерва, врач может назначить разные методы диагностики. Чаще всего применяют электронейромиографию (исследование прохождения электрических импульсов в нервах и мышцах), ультразвуковое исследование (желательно на аппарате высокого разрешения), компьютерную и магнитно-резонансную томографию.
Как лечат защемления нервов?
Первая мера в таких случаях – покой для части тела, в которой беспокоят боли. Врач может назначить шину, чтобы ограничить движения в конечности. Например, при синдроме запястного канала такую шину рекомендуется носить круглосуточно.
Медикаментозное лечение проводят нестероидными противовоспалительными средствами (НПВС), например, ибупрофеном или напроксеном. Эти препараты помогают снять боль в остром периоде. Если болевые ощущения очень сильные, врач может назначить инъекции глюкокортикостероидов – препаратов гормонов коры надпочечников. Они обладают более выраженным обезболивающим и противовоспалительным эффектом.
После периода иммобилизации начинают лечебную физкультуру. Есть специальные упражнения, которые помогают укрепить мышцы в области поражения или снять их спазм. За счет этого уменьшается сдавливание. Специалист по лечебной физкультуре может порекомендовать изменения в повседневных действиях, например, избегать определенных однообразных движений. Применяют физиопроцедуры, лечебный массаж.
Обычно, если консервативное лечение не помогает в течение нескольких недель или месяцев, показано хирургическое вмешательство. Тип операции зависит от того, в каком месте возникло сдавливание нерва и чем оно вызвано. Например, это может быть удаление костных шпор, межпозвоночной грыжи или рассечение связок, чтобы освободить нерв, при синдроме запястного канала.
Восстановится ли функция сдавленного нерва?
Чаще всего прогноз хороший – покой и консервативное лечение помогают полностью восстановить функцию нерва и избавиться от боли. Если симптомы не проходят несколько дней, важно сразу обратиться к врачу. Когда нерв долго остается сдавленным, в нем начинаются необратимые изменения. После такого в лучшем случае возможно лишь частичное восстановление.
Гинекомастия: почему грудь растет не только у женщин и что с этим делать
Все чаще у мужчин появляется проблема увеличения груди по женскому типу. Эта патология в медицине носит имя «гинекомастия». О том, что является причиной этого отклонения и почему оно является поводом обращения к доктору, расскажет пластический хирург.
Любовь Гауэр, пластический хирург
Гинекомастия — это серьезный симптом, говорящий о гормональном расстройстве в мужском организме. Ответственным за подобное разрастание молочных желез является женский половой гормон эстроген. В норме у мужчин его уровень обычно бывает значительно ниже, чем тестостерона. В связи с этим грудь у мужчин должна отличаться от женской по такому критерию, как степень развития.
Если же гормональный баланс нарушен, происходит трансформация молочных желез. Если проблема возникла после 18 лет, следует обратиться к специалисту — только врач сможет установить причину.
Признаки гинекомастии
В чем причина этого отклонения
Как говорилось ранее, в основе данной аномалии лежит гормональный дисбаланс. Поэтому важно узнать, что послужило «пусковым механизмом» подобного сбоя организма. Один из возможных вариантов гипогонадизма или уменьшения выработки тестостерона в яичках может заключаться в поражении определенными инфекциями. А также на этот процесс могут сказаться воздействие травмы или врожденные особенности человека.
Еще одна вероятная первопричина — гипертиреоз и тиреотоксикоз. Это заболевания щитовидной железы, которые негативно влияют на производство тестостерона в организме.
Расстройства выработки этого гормона могут быть вызваны и некоторыми соматическими патологиями, в числе которых ряд болезней почек и цирроз печени.
Серьезный фактор, влияющий на гормональный фон — вредные привычки, такие как чрезмерное употребление алкоголя или наркотическая зависимость. Эти вещества приводят к снижению уровня выработки мужского полового гормона. Кроме того, побеспокоиться стоит и тем, кто принимает определенные виды стероидов и антидепрессанты.
Однако самая опасная причина гинекомастии кроется в невыявленном онкологическом заболевании органов эндокринной системы, куда относятся гипофиз, надпочечники и яички. Если же грудь увеличилась только с одной стороны, доктор должен исключить возможность злокачественного образования непосредственно в молочной железе. Подтвердить неутешительный диагноз могут кровянистые выделения из соска и значительно выросшие в объеме лимфоузлы в области подмышки.
Пациенты, у которых есть проблемы с повышенным индексом массы тела или ожирением, вероятнее всего столкнулись с жировым видом этого расстройства. В подобной ситуации речь идет только об эстетическом дефекте, который не несет опасности для здоровья.
Какие есть варианты лечения гинекомастии
После проведенного обследования специалист может назначить лечение особыми лекарственными препаратами, которые подбираются индивидуально и зависят от причины возникновения патологии. Они помогут сделать симптомы менее тяжелыми и замедлят дальнейший рост молочных желез.
Такие консультации обычно бывают комплексными: пациента ведут несколько врачей, среди которых основную работу выполняет эндокринолог, а также требуются осмотры у кардиолога, уролога, терапевта. Однако препараты, при их эффективности, не могут уменьшить грудь. Поэтому для достижения эффекта сочетают консервативный и оперативный метод лечения.
Например, при вызванной ожирением гинекомастии пациенту назначает процедуру липосакции, в ходе которой излишки жировой ткани забираются при помощи особого аппарата. В том случае, если у мужчины есть большие объемы жировой ткани, то после липосакции ему понадобится классическая маммопластика. Во время ее выполнения хирургом будет иссечен избыточный кожный лоскут, после чего ткани будут подтянуты и зафиксированы на новом месте.
В определенной ситуации коррекция может потребовать не только изъятия излишков жира, но и удаления непосредственно тканей молочных желез. Этот вид вмешательства носит название мастэктомии. В ходе операции в зоне ареолы доктор делает надрез, после через него производит удаление железистых тканей. Также во время этой коррекции возможно уменьшение и самого размера ареолы.
Реабилитация
Говоря о сроках восстановления организма, важно учитывать объем коррекции. Если липосакция проводилась в небольшой области, под местным наркозом, реабилитация будет довольно быстрой. Однако если было проведено масштабное вмешательство в виде маммопластики или мастэктомии, которое делается исключительно под общей анестезией, для восстановления организму потребуется значительно больше времени.
Так, при этом виде операции первичное восстановление займет от двух недель. Также мужчине придется около месяца носить особый компрессионный жилет, благодаря которому возможность образование гематом, отеков и прочих осложнений уменьшится. К занятиям спортом можно будет приступить еще через две недели.