Ффтс при беременности двойней что это
Фето-фетальный трансфузионный синдром ( Синдром фето-фетальной трансфузии )
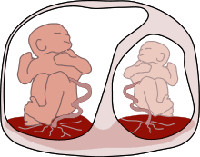
Фето-фетальный трансфузионный синдром (ФФТС) – это тяжелое осложнение многоплодной монохориальной беременности, при которой из-за анастомозов в сосудистой сети плаценты возникает дисбаланс кровотока у плодов. Проявлениями служит диспропорциональность развития близнецов, многоводие в пузыре «рецепиента» при маловодии у «донора», ряд серьезных пороков развития обоих плодов, их внутриутробная гибель. Диагностика производится на основании картины ультразвуковых исследований, эхокардиографии и допплерографии, выполняемых обычно во второй половине беременности. Для сохранения беременности осуществляют лазеркоагуляцию плацентарных анастомозов, периодическое амниодренирование, окклюзию пуповины более пострадавшего плода для сохранения другого.
МКБ-10
Общие сведения
Причины
Морфологической предпосылкой для развития фето-фетального трансфузионного синдрома является наличие в хорионе анастомозов между сосудистыми сетями обоих плодов. При монохориальной беременности они выявляются в 60-90% и могут быть поверхностными и глубокими. Поверхностные вено-венозные и артерио-артериальные анастомозы способны транспортировать кровь в обоих направлениях (в зависимости от давления) и выравнивают объемы крови между близнецами. Строение глубоких анастомозов таково, что артериальная кровь, поступающая в котиледон плаценты из системы одного ребенка, переходит в венозную сеть другого. Предполагается, что превалирование количества глубоких сосудистых соединений в хорионе над числом поверхностных и становится причиной появления синдрома.
Факторы, приводящие к возникновению большего количества глубоких анастомозов, на сегодняшний момент неизвестны. Предполагается, что они возникают из-за патологии формирования плаценты «донора», в результате чего сосудистое сопротивление в ней растет, и формируются шунты, связывающие его с сосудами «реципиента». Обсуждается возможность влияния позднего разделения близнецов, тератогенных факторов, недостаточного кровоснабжения матки женщины. Выяснение точных причин ФФТС осложняется поздней диагностикой этого состояния и непредсказуемостью его появления.
Патогенез
Считается, что возникновение фето-фетального трансфузионного синдрома может произойти на разных сроках вынашивания, причем позднее возникновение осложнения благоприятней в прогностическом отношении. Иная точка зрения заключается в том, что предпосылки для ФФТС возникают еще на этапе разделения плодов (4-12 дни гестации), а выраженность и срок появления дальнейших нарушений зависит от количества глубоких анастомозов и степени дисбаланса кровообращения близнецов. Первоначально возникает простой переток крови от «донора» к «реципиенту», который не отражается на скорости развития и других характеристиках обоих плодов.
Уменьшение объема циркулирующей крови у близнеца-донора постепенно приводит к явлениям плацентарной недостаточности – внутриутробной гипоксии, задержке развития. Нарушается работа почек и снижается выделение мочи, что становится причиной уменьшения объемов мочевого пузыря и появления маловодия. Последний фактор оказывает влияние на скорость развития тканей легких, замедляя формирование дыхательной системы. При отсутствии лечения происходит внутриутробная гибель плода по причине гипоксии и тяжелого недоразвития основных органов и систем.
Классификация
Выделяют несколько степеней развития фето-фетального трансфузионного синдрома, основываясь на тяжести состояния плодов и разнице их основных показателей (КТР, объем околоплодных вод). По мере прогрессирования ФФТС нарушения беременности нарастают таким образом, что каждая стадия включает в себя патологии всех предыдущих этапов заболевания. Современная классификация выделяет пять стадий развития синдрома:
Стадийность ФФТС не имеет четкой привязки к сроку беременности – при неблагоприятном и раннем развитии осложнения признаки 1-й стадии могут выявлять на 14-17 неделе. В акушерстве при синдроме считается важной границей срок в 25 недель гестации, так как появление нарушений ранее часто приводит к прерыванию беременности даже при лечении. Нередко принимается решение о сохранении только одного (более жизнеспособного) ребенка, тогда врачебное вмешательство может производиться в ущерб его близнецу.
Симптомы
Субъективных проявлений ФФТС не имеет, его обнаруживают при скрининговых ультразвуковых исследованиях. Беременные с такой патологией чаще, чем в норме, имеют гипертонус матки и другие состояния, угрожающие прерыванием вынашивания ребенка. Ряд исследователей допускает, что значительная часть самопроизвольных абортов при многоплодной беременности обусловлена ФФТС до его обнаружения. Осложнения патологии (внутриутробная смерть) могут проявляться болью в животе и груди, профузным маточным кровотечением либо появлением кровянистых выделений из влагалища. На поздних сроках признаком гибели близнецов является прекращение их движений (замирание).
Осложнения
Диагностика
Обнаружение ФФТС происходит при плановом УЗИ беременной, уже при выявлении монохориальной многоплодной беременности женщина вносится в группу риска. УЗИ-признаки заболевания обнаруживаются после 16-й недели (крайне редко – после 11-12-й), затем для подтверждения диагноза и мониторинга состояния плодов назначают дополнительные методы исследования. С их помощью определяют прогностические перспективы фето-фетального трансфузионного синдрома и собираются данные для возможного лечения.
Лечение ФФТС
Консервативное лечение ангиопротективными средствами и препаратами для коррекции микроциркуляции признано неэффективным и может использоваться только в качестве вспомогательной терапии. Аналогичной позиции специалисты придерживаются и в отношении гормональных (препараты прогестерона) и других лекарств, использующихся в акушерстве для сохранения беременности. Увеличивают выживаемость как минимум одного близнеца только методы фетальной хирургии:
Прогноз
Фето-фетальный трансфузионный синдром характеризуется неблагоприятным прогнозом – при отсутствии лечения и регулярного наблюдения у акушера-гинеколога это состояние практически всегда приводит к гибели плодов и самопроизвольному прерыванию беременности. Результативность хирургического вмешательства зависит от многих факторов: стадии развития ФФТС, срока беременности, наличия или отсутствия сопутствующих патологий у женщины. Довольно часто лечебные меры приходится производить в ущерб более пострадавшему ребенку для сохранения другого. Профилактика развития синдрома не разработана, так как неизвестны причины его возникновения.
Ффтс при беременности двойней что это
Фетофетальный трансфузионный синдром является крайне тяжелым осложнением монохориальной многоплодной беременности и встречается примерно в 10–15 % случаев. Причины его возникновения до конца не изучены, предполагают, что ФФТС связан с нарушением формирования плаценты, поздним разделением плодов, негативным влиянием внешних повреждающих факторов и дефицитом кровотока в матке беременной. ФФТС вызывает отклонения в развитии сердечно-сосудистой системы как во внутриутробном, так и в постнатальном периоде. Патологии, возникающие при этом, оказывают влияние на организм в целом и без своевременной диагностики и правильно подобранного метода лечения оказываются летальными до 100 % случаев.
Цель работы: анализ литературы, посвященной современным представлениям о влияния ФФТС на развитие сердечно-сосудистой системы монохориальной двойни во внутриутробном периоде. Раскрытие роли кардиоваскулярных нарушений в возникновении патологий организма в целом в постнатальном периоде.
Начиная со второй половины прошлого века в сфере научного исследования акушерства и гинекологии особое внимание уделялось закономерности повышенного риска развития сердечно-сосудистых патологий у монохориальных двоен в пре- и постнатальном периоде. Постепенно изучение данной проблемы привело ученых к выводу о существовании определенных процессов во внутриутробном периоде, которые нарушают поступление необходимых для развития сердечно-сосудистой системы веществ у близнецов. Такие процессы названы фетофетальным трансфузионным синдромом (ФФТС), который был впервые описан в конце XIX в. немецким гинекологом Фридрихом Шацом [1]. ФФТС является следствием развития глубоких анастомозов в сосудистой сети плаценты, в результате чего кровотоки плодов могут соединяться, вызывая диспропорцию в объёмах [2]. Таким образом, возникает нарушение в системе кровообращения двойни так, что один плод – «донор» испытывает недостаток пластических веществ и кислорода, а другой плод – «реципиент» подвержен действию избыточно поступающего объема крови. Этот процесс происходит из-за соединения сосудов плода и образования артериовенозного шунта. Выделяют два вида таких шунтов: поверхностные, которые находятся на основании стенки хориона – артерио-артериальные (АА) и вено-венозные (ВВ), и глубокие, расположенные в толще плаценты. Глубокие анастомозы обеспечивают поступление артериальной крови одного плода в венозную систему другого, образуя артериовенозные шунты (АВ) [2]. Существуют 5 степеней тяжести ФФТС, основанных на диаметре, количестве, направлении тока крови анастомозов и выраженности компенсаторных реакций двойни. Несмотря на то, что анастомозы между плодами имеются при всех монохориальных двойнях, ФФТС обычно формируется при диамниотических двойнях. Это связано с тем, что при моноамниотических беременностях больше двунаправленных поверхностных анастомозов, чем при диамниотических.
Основные особенности влияния ФФТС на организм человека могут быть изучены в результате сравнения протекания гестационного периода и родов беременных одним плодом и двойней, а также частоты постнатальных нарушений у детей. Согласно статистическим данным, частота преждевременных родов при одноплодной беременности составляет около 7 %, а при двуплодной – 49 %. Также масса тела при рождении, независимо от гестационного срока, будет 20 секунд. При этом существует вероятность перехода данного состояния в синдром внезапной детской смерти в постнатальном периоде [19].
Также у ребенка, который испытывал снижение ОЦК, после рождения возникают церебральные нарушения, связанные с рядом причин. Во-первых, с образованием кист белого вещества, формирующихся в результате длительной гипоксии и осложненной беременности, которыми могут стать арахноидальные кисты. Эти новообразования начинают оказывать давление на мозговые оболочки, что приводит к увеличению ликворопродукции. Следствием является увеличение внутричерепного давления и гидроцефалия, которые проявляются головной болью, срыгиванием, рвотой, потерей аппетита, вялостью, беспокойным сном, судорогами, гипотонусом и гипертонусом конечностей, неспособностью координировать движения, также возможны нарушения зрения и слуха. Во-вторых, церебральные патологии связаны с нарушением выделительной функции почек, что ведет к накоплению остаточных продуктов белкового обмена, оказывающих токсическое действие на головной мозг. Самые тяжелые поражения нервной системы могут проявляться такими аномалиями строения мозга, как агенезия борозд, агирия, недоразвитие серого вещества в больших полушариях головного мозга, полимикрогирия, гетеротопия [24]. По данным различных научных деятелей неврологические и нервно-психические расстройства встречаются среди 18–26 % выживших при ФФТС [25]. Таким образом, ФФТС оказывает значительное воздействие на организмы близнецов и в постнатальном периоде.
Заключение
ФФТС действительно вызывает отклонения сердечно-сосудистой системы как во внутриутробном, так и в постнатальном периоде. Патологии, возникающие при этом, оказывают влияние на организм в целом [26]. Поэтому необходимо проводить раннюю диагностику беременных с монохориальной двойней для выявления признаков нарушений и своевременного контроля над развитием ФФТС. В качестве рекомендаций для диагностики можно выделить следующие критерии УЗИ: наличие монохориальности (может быть определена с 4-й недели при использовании трансвагинального датчика) и максимального свободного кармана околоплодных вод одного плода менее 2,0 см и более 8,0 см второго плода [7]. С помощью классификации стадий ФФТС по Quintero и данных критериев возможно сравнивать различные способы лечения и прогнозировать выживаемость после врачебных вмешательств. При этом до установления типа хориальности все двуплодные беременности следует относить к группе риска ФФТС. Выбор тактики лечения ФФТС зависит от гестационного срока, анатомических особенностей матери, места прикрепления плаценты, возможности проведения фетоскопии, технического обеспечения. Консервативная терапия признана неэффективной, используются только хирургические методы: фетоскопическая коагуляция анастомозов плаценты, фетоскопическая лазерная коагуляция пуповины, амниоредукция или серийный амниодренаж, септостомия или прерывание беременности [2, 18, 27].
Случай острого развития синдрома анемии-полицитемии (TAPS) у монохориальной диамниотической двойни с синдромом селективной задержки роста плода (sIUGR)
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
По данным ISUOG, в последние десятилетия отмечено увеличение более чем на 70% случаев рождения двоен [1]. Это связано с широким внедрением вспомогательных репродуктивных технологий, отсроченным поздним зачатием, использованием противозачаточных препаратов.
По типу хориальности различают дихориальные и монохориальные двойни, причем 2/3 из них составляют дихориальные двойни.
Каждый плод из дихориальной двойни имеет собственную плаценту, свое отдельное сосудистое русло, и каждый развивается по своему сценарию, общим для них является состояние матери, которое, естественно, отражается на состоянии плодов.
Фето-фетальные трансфузионные синдромы
По статистике, течение беременности при монохориальных двойнях осложняется в 10–15% случаев фето-фетальными трансфузионными синдромами (ФФТС) разной степени тяжести [3–5], причем клинические проявления ФФТС зависят от наличия именно АВ-анастомозов, их количества и размеров. Классический ФФТС диагностируется обычно на сроках от 16 до 26 нед и характеризуется наличием маловодия, максимальный вертикальный карман (МВК) менее 2 см у плода-донора, и многоводием, МВК более 8 см у плода-реципиента. Практически одновременно с этим первым признаком ФФТС при ультразвуковом исследовании (УЗИ) выявляется второй признак: у плода-донора мочевой пузырь или не визуализируется, или бывает значимо маленьким, а у реципиента – переполнен, или значимо большой. Эта самая частая форма ФФТС в настоящее время называется синдромом олигурии-полиурии (TOPS), связана с наличием крупных АВ-анастомозов на поверхности плаценты, приводящих к гиперволемии плода-реципиента и гиповолемии плода-донора. При своевременной ультразвуковой диагностике эта форма поддается антенатальной коррекции фетоскопической лазерной коагуляцией АВ-анастомозов.
При наличии глубоких АВ-анастомозов малого диаметра (до 1 мм) и в отсутствие компенсирующих АА-анастомозов в 3–5% случаев у монохориальной двойни может развиваться еще одна форма ФФТС – синдром анемии-полицитемии (TAPS), когда по мельчайшим анастомозам происходит хроническое медленное кровотечение от донора к реципиенту [6]. При УЗИ количество околоплодных вод может быть приблизительно одинаково нормальным, и заподозрить TAPS можно, если обратить внимание на разницу в толщине и эхогенности территорий плацент донора и реципиента. При измерении пиковой систолической скорости (ПСС) в средней мозговой артерии (СМА) каждого плода подтверждается, что у плода с признаками анемии с ПСС выше 1,5 МоМ территория плаценты утолщена, эхогенность ее повышена, а у реципиента с признаками полицитемии с ПСС ниже 1,0 МоМ территория плаценты обычной толщины и низкой эхогенности. В случае ФФТС в виде TAPS в отличие от TOPS существующие методы пренатального лечения не так эффективны, так как мелкие глубокие АВ-анастомозы практически не видны при фетоскопии. Некоторые специалисты проводят полную лазерную дихорионизацию плаценты по сосудистому руслу с предварительной амниоинфузией. Методом выбора является внутриутробная гемотрансфузия плоду-донору, однако она эффективна только в отсутствие значимо крупных анастомозов, усугубляющих полицитемию плода-реципиента. Таким образом, эффективность однократной гемотрансфузии плоду-донору имеет и лечебное, и диагностическое значение. В противном случае некоторые специалисты проводят обменные гемотрансфузии с возмещением реципиенту объема изъятой крови физиологическим раствором [7]. Так как в большинстве случаев TAPS возникает после 26 нед, все мероприятия направлены на продление беременности с целью достижения периода жизнеспособности плодов.
Синдром селективной задержки внутриутробного роста
Синдром селективной задержки внутриутробного роста (сЗВУР) выражается в отставании в росте одного из плодов и характеризуется дискордантностью фетометрических показателей двух плодов более чем на 25% и высчитывается по формуле:
Селективная ЗВУР не считается уникальным осложнением монохориальной двойни и не относится к ФФТС. У дихориальной двойни также может возникать дискордантность в росте и развитии одного из плодов, причиной может быть хромосомная аномалия одного из плодов дихориальной двойни, например трисомия 18, или триплоидия, оболочечное прикрепление пуповины, пороки развития плода типа скелетных дисплазий и т.д. Причиной может быть и истинная плацентарная недостаточность одной из плацент, когда недоразвиты ворсины, сосуды ворсин и соответственно сосудистое русло плаценты. Терминальная плацентарная недостаточность может привести к гибели меньшего плода, однако отсутствие каких-либо общих сосудов между плацентами позволяет оставшемуся плоду развиваться без осложнений до доношенного срока.
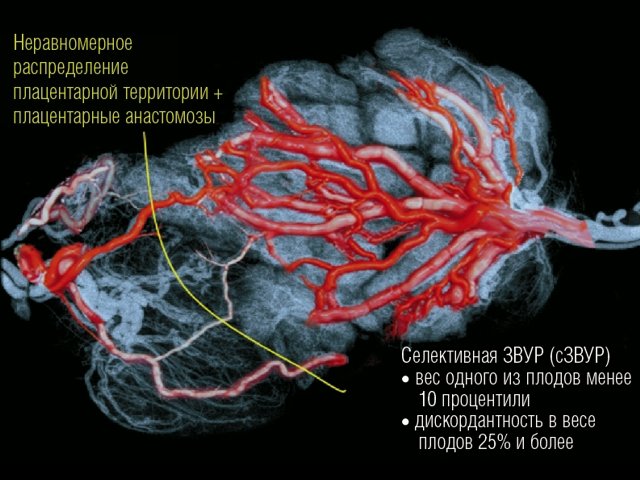
При синдроме сЗВУР у монохориальной двойни при идентичном генном и хромосомном наборе может быть катастрофическая разница по площади принадлежащих плодам плацентарных территорий с аномальным развитием ворсин и сосудистого русла плацентарной ткани у плода с сЗВУР (рис. 1).
При терминальной плацентарной недостаточности происходит гибель меньшего плода, которая в большинстве случаев влечет за собой гибель нормального плода. Объясняется это наличием сосудистых анастомозов (АА и ВВ) в одной общей плаценте, но в отличие от ФФТС плацентарные анастомозы здесь играют положительную роль, долгое время компенсируя и поддерживая жизнь плода с маленькой плацентарной территорией (рис. 2).
Рис. 1. Распределение сосудов в плаценте монохориальной двойни при селективной ЗВУР.
Многоплодная беременность
Общая информация
Краткое описание
Многоплодной называется беременность, при которой одновременно развивается два или большее число плодов, составляет 1-2 % от общего количества родов, на многоплодные роды приходится 10-14 % от всей перинатальной смертности, что в 5-10 раз выше, чем при одноплодной беременности.
Роды через естественные родовые пути или путем кесарево сечение двумя или большим количеством плодов с 22 полных недель.
Название протокола: «Многоплодная беременность»
Код протокола:
Код(ы) МКБ-10:
030 Многоплодная беременность.
031 Осложнения характерные для многоплодной беременности.
031.2 Продолжающаяся беременность после внутриутробной гибели одного или более чем одного плода.
031.8 Другие осложнения, характерные для многоплодной беременности
032.5 Многоплодная беременность с неправильным предлежанием одного или нескольких плодов, требующих предоставления медицинской помощи матери.
О 84. Роды многоплодные
О84.0 Роды многоплодные, полностью самопроизвольные
О84.1 Роды многоплодные, полностью с применением щипцов и вакуум-экстрактора
O84.2 Роды многоплодные, полностью путем кесарево сечения.
О84.8 Другое родоразрешение при многоплодных родах.
О84.9 Роды многоплодные, неуточненные
Дата разработки протокола: май 2013 года
Категория пациентов: Беременные с двумя или большим числом плодов
Пользователи протокола: врачи акушеры-гинекологи амбулаторно-поликлинического звена и родовспомогательных стационаров
Указание на отсутствие конфликта интересов. Разработчики протокола не имеют интересов в фармакологических препаратах и оборудовании, указанных в протоколе.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
По зиготности:
— Монозиготные, идентичные, однояйцевые (1/3часть всех двоен). Имеют идентичный генотип, поэтому однополые. Сходство гентической «композиции» связано с ранним делением яйцеклетки, оплодотворенной одним сперматозоидом, на две клеточные массы, содержащие идентичную генетическую информацию.
— Дизиготные, двуяйцевые, неидентичные (2/3 всех двоен). Образуются при оплодотворении двух яйцеклеток двумя сперматозоидами, вследствие чего каждый эмбрион получает генетический материал отдельно как от матери, так и от отца.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Диагностические критерии
По данным УЗИ тип хориальности необходимо определять до 14 недель беременности.
Признаки ФФТС по данным УЗИ:
— Разность количества околоплодных вод у плодов (многоводие/маловодие)
— Различие размеров мочевого пузыря (малые размеры/отсутствие у плода донора с маловодием и большие размеры мочевого пузыря с многоводием у плода рецепиента)
— Водянка, асцит одного из плодов
— Различие массы плодов (более 20%). Опасность представляет, если разница в массе более 25-30%
Жалобы и анамнез:
— Анамнез ЭКО, стимуляции овуляции гонадотропинами, кломифеном
— Семейный анамнез
— Жалобы в зависимости от течения беременности и осложнений
Физикальное обследование:
— Высота стояния дна матки на 4 см. и более превышает стандартный показатель, характерный для данного срока беременности; увеличение окружности живота
— Пальпация частей плодов (определение большого количества мелких частей)
— Аускультация в двух и более местах сердцебиения плодов
— Избыточная прибавка массы тела;
Лабораторные исследования: определение уровня ХГЧ и АФП (превышает более чем в 4 раза показатели для данного срока беременности).
Инструментальные исследования:
— Ультразвуковое исследование (не ранее 10 недель)
Точное определение зиготности и хориальности определяет тактику ведения беременности!
— Допплерометрия маточно – плодово – плацентарного кровотока
— КТГ плодов
Показания для консультации специалистов: нет.
Дифференциальный диагноз: проводится с многоводием, крупным плодом.
Осложнения
Осложнения многоплодной беременности
Для матери:
1) Анемия.
2) Гипертензия, индуцированная беременностью (14 – 20 %). Возникает в 3 раза чаще, чем при одноплодной беременности, протекает тяжелее.
3) Кровотечение во время беременности и в раннем послеродовом (20 %) периоде.
4) Многоводие наблюдается в 5 – 8 % при беременности двойней, особенно при моноамниотической двойне.
5) Преждевременный разрыв плодных оболочек (25%), вдвое превышает частоту одноплодной беременности.
6) Спонтанные аборты, частота вдвое выше, чем при одноплодной беременности. Более 50 % беременностей, где в первый триместр по данным УЗИ диагностирована многоплодная беременность, заканчивались родами одним плодом.
7) Тошнота, рвота беременных протекают тяжелее.
8) Нарушение толерантности к глюкозе.
9) Холестаз беременных.
Лечение
Цели лечения: профилактика акушерских, специфических и перинатальных осложнений при многоплодной беременности.
Тактика лечения
1. В настоящее время недостаточно данных в пользу рутинной госпитализации женщин для соблюдения постельного режима. Постельный режим не снижает риск преждевременных родов и не снижает перинатальную смертность. При неосложненной беременности госпитализация увеличивает риск ранних преждевременных родов (Кокрановское руководство: беременность и роды, 2010г).
3. При антенатальной гибели одного из плодов при глубоко недоношенной беременности (до 34 недель), беременность пролонгировать. При монохориальной двойне при гибели одного из плодов очень часто развивается острая кровопотеря второго плода, что невозможно предотвратить даже срочным родоразрешением путем операции кесарево сечение. Поэтому при малых сроках гестации беременность также пролонгируется до 34 недель.
Тактика ведения родов:
I период родов:
— при головном затылочном предлежании, роды самостоятельные, как при одноплодной беременности с использованием партограммы;
— постоянное кардиомониторное наблюдение за состоянием плодов желательно специально предназначенным аппаратом КТГ.
III период родов: активное ведение. См. протокол «Физиологические роды».
Послеродовый период: см. протокол «Физиологические роды», физиологический послеродовый период.
Немедикаментозное лечение:
— режим, диета;
— наблюдение;
— динамическая оценка состояния плодов.
Хирургическое вмешательство
Показания для проведения планового кесарево сечения:
— поперечное положение первого плода, или обоих плодов;
— тазовое предлежание первого плода у первородящей;
— сросшиеся близнецы;
— тройня и большее количества плодов (в 35-36 недель беременности);
— монохориальная, моноамниотическая двойня (в 33-34 недель беременности).
— рождение второго близнеца при отсутствии головного предлежания путем операции кесарево сечение сопряжено с повышенной частотой септических состояний у матери; При этом не выявлено улучшения исходов для новорожденных! Кокрановское руководство: беременность и роды, 2010 г).
Профилактические мероприятия: ограничение числа переносимых эмбрионов в программах ЭКО.
Дальнейшее ведение: реабилитация в условиях женской консультации.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
— неосложненное течение адаптационного периода у новорожденных (отсутствие признаков РДС);
— частота послеродовых и послеоперационных осложнений.