Фрагментация бугристости большеберцовой кости у подростка что
Фрагментация бугристости большеберцовой кости у подростка что
Остеохондропатия бугристости большеберцовой кости (болезнь Осгуда-Шлаттера) стречается у учащихся хореографических училищ в возрасте 13—17 лет, причем мальчики болеют чаще девочек.
Клинически заболевание протекает с. появления болей и припухлости в области бугристости болыиеберцовой кости после физической нагрузки. Покой и тепловые процедуры снимают боли.
У танцовщиков со стажем приходится встречаться с последствиями болезни Осгуда — Шлаттера в виде постоянных болей, возникновения бурситов в области прикрепления связки надколенника к бугристости больше-берцовой кости, которая у них постоянно увеличена.
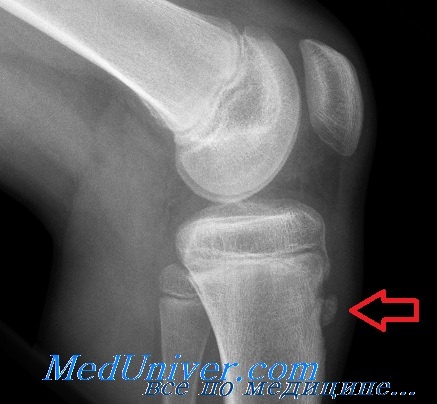
Рентгенологически отмечается характерная картина для этого заболевания. У молодых людей, когда еще не закрылась зона роста, видны неслившийся апофиз бугристости и отдельные костные фрагменты. Часто можно видеть значительную деформацию бугристости в виде «хобота». У более старших танцовщиков эта бугристость может иметь вид отдельных костных фрагментов.
Лечение болезни консервативное. Для улучшения местного кровообращения требуется предоставить покой на 2—3 нед, назначают тепловые процедуры (УФО, теплые ванны, парафино-озокеритовые аппликации, полуспиртовые компрессы), электрофорез с йодидом калия или хлоридом кальция. Хирургическое лечение при этом заболевании в молодом возрасте не показано; оно показано в более старшем возрасте при условии отсутствия эффекта от консервативного лечения, наличии болей, невозможности заниматься танцевальной деятельностью и если при рентгенологическом обследовании отмечается фрагментация бугристости большеберцовой кости и отдельно лежащих фрагментов, которые могут травмировать связку надколенника.
Деформирующий артроз коленного сустава
Это тяжелое дегенеративно-дистрофическое заболевание коленного сустава. У артистов балета коленный сустав часто подвержен этому заболеванию и занимает второе место после деформирующего артроза I плюснефалангового сустава.
Причины развития деформирующего артроза коленного сустава самые разнообразные. Наиболее частыми являются травмы коленного сустава, хроническая микротравматизация, воспалительные явления, несвоевременно удаленные поврежденные мениски. В результате перегрузок нарушается питание суставного хряща, возникает гипоксия тканей, окружающих коленный сустав.
У ведущих солистов балета, имеющих большую нагрузку и занятость в спектаклях, рано отмечаются явления деформирующего артроза коленного сустава различной степени. Наиболее выраженные явления деформирующего артроза коленного сустава наблюдаются у исполнителей прыжковых партий, у артистов балета в течение многих лет, танцующих с поврежденным мениском, у танцовщиков с большим стажем работы. Причиной артроза может быть поздняя диагностика и неправильное лечение различных внутрисуставных повреждений коленного сустава.
Диагностика деформирующегося артроза коленного сустава несложна. Многие авторы выделяют триаду основных рентгенологических признаков, которым сопутствует соответствующая клиническая картина: неравномерное сужение суставной щели, склероз (уплотнение) субхондральных пластинок, краевые костные разрастания в области эпифизов костей и заострение межмыщелковых возвышений.
Выделяют три степени развития деформирующего артроза.
I степень — это склероз субхондральных пластинок, заострение межмыщелковых возвышений, умеренные боли в суставе после физической нагрузки, нежный хруст при движениях в суставе.
III степень — самая тяжелая степень развития деформирующего артроза. Клинически отмечается ограничение подвижности в коленном суставе, боли как после физической нагрузки, так и в покое, деформация сустава, выраженный хруст. В этой стадии синовиты бывают уже реже и сустав почти «сухой». Отмечается атрофия мышц бедра. На рентгенограмме суставная щель узкая, массивные костные разрастания, дегенеративные кисты в субхондральной зоне, суставные поверхности резко деформированы, явления подвывиха в суставе.
Артисты балета выносливы и постоянно находятся в высокой тренированной форме. Из-за деформирующего артроза артисты балета не теряют трудоспособности на длительный срок. У них редко развиваются запущенные формы артроза.
Лечение больных с деформирующим артрозом коленного сустава может быть самым разнообразным. Широкое применение находят физические и бальнеологические методы лечения. Методика лечения больных, страдающих деформирующим артрозом, сопровождающимся синовитом, заключается в следующем: всем больным проводится пункция коленного сустава, удаляется жидкость, в полость сустава вводится гидрокортизон, кена-лог, или артепарон. У ряда больных одновременно проводится оксигенотерапия, т. е. вводится кислород в количестве 60—80 см3.
В промежутках между введениями кислорода больные занимаются лечебной гимнастикой и получают массаж для улучшения кровообращения и питания в тканях. Хороший эффект дает санаторно-курортное лечение на бальнеологических (Цхалтубо, Сочи — Мацеста, Пятигорск) и грязевых (Саки, Евпатория, Одесса) курортах.
Болезнь Осгуда-Шляттера
Специалисты реабилитационного центра “Лаборатория движения” помогут в восстановлении функций опорно-двигательного аппарата
Среди большого количества остеохондропатий самой парадоксальной является болезнь Осгуда-Шляттера. Синдром бугристости большеберцовой кости, связанный с чрезмерными физическими нагрузками, встречается только в подростковом и юношеском возрасте. В большинстве случаев патология разрешается спонтанно, по окончанию роста костей. Однако до этого времени пациенту необходимо обеспечить соответствующее лечение и грамотную реабилитацию.
Рассказывает специалист ЦМРТ
Дата публикации: 07 Июня 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины возникновения болезни Осгуда-Шляттера
Остеохондропатия бугристости большеберцовой кости обуславливается незрелостью костной ткани растущих структур скелета. В большинстве случаев синдром развивается у подростков 10-15-18 лет, активно занимающихся спортом (хоккеем, футболом, баскетболом, фигурным катанием, гимнастикой, волейболом и пр.). Для взрослых болезнь Осгуда-Шляттера не характерна.
Основная причина патологического состояния — чрезмерное растяжение и надрыв сухожилия коленной чашечки в области эпифиза (конечного отдела) большеберцовой кости. Подобную травму может спровоцировать падение или часто повторяющаяся микротравматизация, связанная с физическими нагрузками.
Симптомы остеохондропатии бугристости большеберцовой кости
Самые типичные проявления синдрома: отечность и болезненность, локализующиеся чуть ниже надколенника. Боль, возникающая чаще только в одном колене, усиливается после физических нагрузок и утихает в состоянии покоя. При пальпации определяется напряженность близлежащих мышц и выраженное увеличение апофиза (окостеневшего бугристого отростка, расположенного рядом с эпифизом большеберцовой кости). Если в патологический процесс вовлекается суставной хрящ, пациенты жалуются на нарушение двигательной функции коленного сустава. Системные осложнения при болезни Осгуда-Шляттера отсутствуют.
Стадии остеохондропатии
Дистрофически-некротический процесс в зоне бугристости большеберцовой кости условно подразделяется на 5 стадий:
Диагностика
Диагноз устанавливается на основании комплексных обследований. Они включают:
Самым высокочувствительным способом выявления патологических изменений апофиза в быстрорастущих костных структурах признана магнитно-резонансная томография. Безопасное и атравматичное исследование дает объективную оценку состоянию близлежащих мягкотканных и хрящевых структур, выявляет ранние бессимптомные трансформации, невидимые на рентгене, позволяет выбрать самый оптимальный метод лечения и проанализировать его результаты.
Лечение остеохондропатии бугристости большеберцовой кости
Что представляет собой патология
Остеохондропатии – группа заболеваний не воспалительного генеза у детей и подростков, характеризующееся наличием дегенеративно-дистрофического процесса в апофизах костей.
Остеохондропатия бугристости большой берцовой кости в медицине носит также названия: асептический некроз бугристости большеберцовой кости (болезнь Осгуда-Шлаттера). Встречается, как правило, в детском и юношеском возрасте. Это связано с тем, что у детей и подростков в костях имеются зоны роста, необходимые для их удлинения, а бугристости являются участками окостенения. В ранние годы они ещё недостаточно прикреплены к основным частям костей. У мальчиков этот недуг проявляется намного чаще, чем у девочек. Связано это с повышенной активностью в «подвижном возрасте», следствием которой зачастую становится травматизация. У взрослых людей бугристости полностью срастаются с костями, а зоны роста затягиваются костной тканью, поэтому риски возникновения апофизита у них практически отсутствуют.
Болезнь Осгуда-Шлаттера характеризуется, как мы уже говорили, развитием неинфекционного воспаления кости и её некрозом. Бугристости на большеберцовых костях располагаются в их верхних частях, потому для этой патологии характерны боли в коленных суставах. Воспалительным процессом, как правило, бывают затронуты обе кости (одностороннее поражение – явление более редкое). Иногда происходит сочетанное поражение большеберцовых костей и позвоночника. Местом возникновения заболевания является связочный аппарат коленей, в связи с чем оно может осложниться появлением тендинита.
Форма течения болезни – хроническая, но в большинстве случаев носит доброкачественный характер. Зачастую оно продолжается несколько лет и завершается выздоровлением, так как в возрасте примерно 18 лет у человека завершается окончательное формирование костного скелета.
Причины возникновения патологии
Выделяют два фактора:
Нагрузки на незрелые бугристости приводят к сбою в их питании. Вследствие дефицита питательных веществ образуется некроз костной ткани с разрушением и разрывами последней, что и приводит к появлению воспаления.
Итак, основным этиологическим фактором развития заболевания является травматизация, которая возникает вследствие:
Группа риска
В группу риска входят дети и подростки от 8-10 до 17 лет, профессионально или активно занимающиеся баскетболом, футболом, волейболом, хоккеем, фигурным катанием, спортивной и художественной гимнастикой, хореографией, балетом и т.д. Все эти случаи сопровождаются избыточной нагрузкой на нижние конечности. Патология наблюдается примерно у 5-й части профессиональных спортсменов детского и подросткового возраста. Однако она может возникнуть и у лиц, не сделавших спорт своей профессией – здесь причиной заболевания являются, как правило, бытовые травмы.
Симптомы и течение
Для остеохондропатии большеберцовой кости характерна достаточно скудная симптоматика, а на ранних стадиях её может не быть вовсе. К начальным клиническим проявлениям можно отнести слабые ноющие болезненные ощущения в поражённом сегменте, появляющиеся при наличии физической нагрузки и прекращающиеся в состоянии покоя. Со временем эти проявления приобретают более выраженный характер: боли становятся режущими и начинают беспокоить уже постоянно, в особенности – при ходьбе, с постепенным формированием шиповидных выступов на коленях (т.е. «костных шишек», не приносящих, впрочем, неудобств и не нарушающих двигательной активности сочленений), а также бурсит с последующей деформацией на передней большеберцовой кости ниже надколенника у детей.
Боли при апофизите:
Иногда болевые ощущения сочетаются с припухлостями в области коленных суставов и со спазмами в бедренных мышцах. Они сопровождаются нарушением двигательной активности соответствующих сочленений.
Кроме того, объективными клиническими признаками патологии являются отёки мягких тканей, а также болезненность в кости при пальпации. Так как болезнь не инфекционной природы, то отсутствует как локальная, так и общая гипертермия организма. Также не отмечается и выраженной гиперемии в зоне поражения костей. В ряде случаев течение заболевания бывает волнообразным, а провокатором обострения болевых ощущений могут стать интенсивные физические нагрузки.
Диагностика
Точное диагностирование болезни Осгуда-Шлаттера может быть осуществлено исключительно специалистом, поэтому ребёнка необходимо показать врачу незамедлительно, при появлении самых первых её признаков. Обследование и лечение проводится врачами травматологами-ортопедами. Наличие патологии выявляется после опроса пациента и родителей и внешнего осмотра с составлением анамнеза, а также на основании полученных клинических данных и рентгенограммы.
Диагностические мероприятия:
В наше время для выявления заболеваний костных структур нередко применяют также компьютерную и магнитно-резонансную томографию. Инструментальное исследование выполняется, как правило, неоднократно, для выявления прогрессирования болезни. Лабораторное исследование проводится для исключения сопутствующих или первичных патологий, например – ревматоидного артрита (характеризующегося присутствием в крови ревматоидного фактора, C-реактивного белка). Также при необходимости не исключено проведение ПЦР-исследования с целью исключить поражение суставов инфекционного генеза. Кроме того, осуществляется дифференциальная диагностика с такими недугами как остеомиелит, ревматоидный артрит, переломы и др.
Лечение остеохондропатии бугристости большеберцовой кости в нашей клинике:
Лечением патологии занимается врач-ортопед. Чаще всего болезнь Осгуда-Шлаттера быстро и легко поддается терапии, а симптомы постепенно пропадают по мере роста скелета. Если же симптомы достаточно выражены, то необходимы:
По завершении лечения пациентам рекомендуется время от времени посещать специалиста нашей клиники (ортопеда) с целью проведения профилактического осмотра и ряда мероприятий, способных предотвратить рецидив.
Болезнь Осгуда-Шлаттера
Общие сведения
Болезнь Осгуда-Шлаттера – это специфическое заболевание опорно-двигательного аппарата, а именно коленных суставов, характеризующееся дистрофическим повреждением большеберцовой кости в области ее бугристости. Подобное асептическое разрушение костной ткани формируется на фоне ее постоянного или острого травмирования и обычно поражает лишь молодых людей на этапе интенсивного развития скелета.
Клинически болезнь проявляется припухлостью коленного сустава, образованием под ним своеобразного нароста (шишки) и болезненностью в его нижней части, возникающей при обычных физических нагрузках (бег, приседания и пр.) или даже без таковых.
Впервые данная патология была описана в 1878 году французским хирургом О. М. Ланнелонгом под названием «Апофизит большеберцовой кости», а в 1903 году, благодаря работам американского ортопеда Р. Б. Осгуда и аналогичным трудам швейцарского хирурга К. Шлаттера (Шляттера), появилась ее более подробная нозография. Википедия определят это болезненное состояние термином «Остеохондропатия бугристости большеберцовой кости», а международная классификация присвоила ему код по МКБ-10 – M92.5 «Юношеский остеохондроз большой и малой берцовых костей». Несмотря на это в медицинской практике это заболевание до сих пор чаще всего фигурирует как «Болезнь Осгуда-Шлаттера» или просто «Болезнь Шляттера».
Патогенез
Механизм возникновения и дальнейшего развития синдрома Осгуд-Шляттера напрямую связан с возрастом пациента и его физической активностью. Согласно статистическим данным в подавляющем большинстве случаев врачи диагностируют болезнь Шляттера у детей и подростков в возрастной категории от 10-ти до 18-ти лет, при этом занимающиеся спортом молодые люди страдают от нее в 5 раз чаще, чем их сверстники, ведущие пассивный образ жизни. Той же причиной более интенсивных физических нагрузок объясняется тот факт, что данная остеохондропатия в основном поражает мальчиков.
Как известно в формировании коленного сустава человека участвуют две крупные кости – бедренная (выше колена) и большеберцовая (ниже колена). В верхней части последней из них имеется особый участок (бугристость), к которому посредством сухожилия крепится четырехглавая бедренная мышца. Именно эта часть кости в детском и юношеском возрасте отвечает за ее рост и потому особо подвержена различным травмам и повреждениям. Во время активных физических нагрузок на коленный сустав в некоторых случаях приходится большая нагрузка и происходит перенапряжение четырехглавой мышцы, что приводит к растяжению или надрыву сухожилия и возникновению дефицита кровоснабжения в этой области. Вследствие такого травматического влияния и снижения питания района бугристости большеберцовой кости в ней развиваются постепенные некротические изменения, вплоть до отмирания отдельных частей ее ядра.
Кроме того любая травма коленного сустава или постоянное ударное воздействие на его костно-мышечную структуру (например, прыжки) может стать причиной трещин и микропереломов бугристости большеберцовой кости, которые растущий организм пытается быстро компенсировать нарастанием новой соединительной ткани. В результате этого у человека и появляется типичный для остеохондропатии Осгуд-Шляттера костный нарост (шишка), образующийся чуть ниже колена. В подобный патологический процесс обычно вовлечена одна нога, однако возможно и двустороннее поражение нижних конечностей.
Классификация
В ортопедической среде данную патологию принято классифицировать по степени ее тяжести и выраженности наблюдаемой внешней и внутренней симптоматики. Относительно этого выделяют три степени болезни Шляттера, а именно:
Причины
Выделяют две основные связанные с физической активностью первопричины развития болезни Осгуда-Шлаттера у подростков и детей:
Факторами наибольшего риска возникновения болезни Шляттера у подростков и детей считают:
Симптомы болезни Осгуд-Шлаттера
Выраженность негативных проявлений данной патологии у различных пациентов может отличаться в зависимости от характера полученных травм, степени физической активности и персональных особенностей организма.
Вначале развития заболевания больной начинает испытывать невнятные болевые ощущения в области колена, которые обычно появляются после или в процессе физических нагрузок на пораженную конечность. Как правило, подобная боль еще не ассоциируется с внутренним патологическим процессом и потому в этом периоде обращений к врачу достаточно мало.
С течением времени болевые симптомы начинают нарастать, локализуются в одном месте и могут проявляться не только при физической активности, но и в состоянии покоя. Вместе с тем вокруг пострадавшего колена появляются обусловленные отеками припухлости, а чуть ниже него возникает шишкообразный нарост. В этом периоде болезни пациенту (в особенности спортсмену) все сложнее становится выполнять обычные для него упражнения, а иногда и естественные движения ногой. Наибольшая интенсивность болевого синдрома отмечается в положении тела – стоя на коленях.
Фото «шишки» при болезни Осгуда-Шлаттера
Помимо этого, у больного могут возникать и другие симптомы негативного характера:
При самостоятельной пальпации пострадавшего колена ощущаются точки болезненности, а также сглаженность контуров большеберцовой кости. Фактура коленного сустава осязается как плотно-эластическая, а под отечными мягкими тканями прощупывается твердое шишкообразное образование. Общее самочувствие пациента, несмотря на сопровождающие его болевые ощущения и патологические процессы в колене, существенно не изменяется. Кожные покровы над пораженным суставом не краснеют, температурные показатели остаются в норме.
В большинстве клинических случаев данное заболевание протекает в размеренной хронической форме, однако иногда может наблюдаться его волнообразное течение с периодами внезапного обострения и относительного спокойствия. Без вмешательства врача и при продолжении физических нагрузок негативная симптоматика способна сохраняться на протяжении многих месяцев и усугубляться на фоне дальнейшего механического повреждения коленного сустава. Тем не менее, проявления болезни постепенно исчезают самостоятельно в течение 1-2-х лет, а ко времени окончания срока роста костной ткани (приблизительно к 17-19 годам) обычно самоустраняются. Перед тем как лечить Осгуд-Шляттера следует всесторонне и в индивидуальном порядке оценить необходимость проведения подобной терапии, так как в некоторых случаях она может быть нецелесообразной.
Анализы и диагностика
В целом заподозрить развитие болезни Шляттера врачу позволяет комплексность наличествующих у пациента клинических проявлений и типичная для данного заболевания локализация патологического процесса. Немаловажную роль в правильной диагностике также играет половая принадлежность и возраст пациента, поскольку взрослые люди, как правило, не подвергаются такого вида повреждениям. Даже благодаря простому визуальному осмотру и обычному сбору анамнеза в отношении предшествующих травм или перегрузок коленного сустава опытный ортопед-травматолог способен поставить верный диагноз, однако нелишним будет его подтверждение с помощью некоторых аппаратных методов диагностики.
Решающим фактором в вынесении однозначного диагноза болезнь Осгуда-Шлаттера у детей и подростков была и остается рентгенография, которую с целью повышения информативности течения патологии лучше всего проводить в динамике. Для исключения прочих ортопедических заболеваний подобное обследование пораженного коленного сустава необходимо осуществлять в двух проекциях, а именно в боковой и прямой.
В начальной фазе развития заболевания на рентгенологических снимках отмечается уплощение бугристости большеберцовой кости в ее мягкой части и подъем нижнего края просветления, отвечающего расположенной в передней доле коленного сустава жировой ткани. Последнее несоответствие норме вызвано увеличением размера поднадколенниковой сумки, происходящее вследствие ее асептического воспаления. Какие-либо видимые изменения в самом ядре окостенения на этом этапе болезни Шляттера чаще всего отсутствуют.
Рентгенография коленного сустава при болезни Осгуда-Шлаттера
При прогрессировании патологии рентгенологическая картина меняется в худшую сторону. На снимках наблюдается сдвиг ядра окостенения на 2-5 мм вверх и вперед по отношению к стандартному расположению бугристости или его фрагментация. В некоторых случаях может отмечаться неровность естественных контуров и нечеткость структуры ядра окостенения, а также признаки постепенного рассасывания его частей, однако чаще всего происходит его срастание с основным телом кости с формированием костного конгломерата в форме шиповидного выступа. Такая характерная для болезни Шлаттера «шишка» на поздних этапах заболевания особенно хорошо видна на боковой рентгенограмме и явно прощупывается при пальпации в районе бугристости.
В некоторых нетипичных случаях может понадобиться назначение МРТ, КТ и/или УЗИ проблемного колена и прилегающих тканей, позволяющие уточнить предполагаемый диагноз. Также возможно применение такой методики как денситометрия, которая предоставит исчерпывающие данные о структурном состоянии исследуемых костей. Другие методы лабораторной диагностики, включая ПЦР-исследования и анализы крови на ревматоидный фактор и С-реактивный белок, проводятся в целях исключения возможной инфекционной природы проблем с коленным суставом (в основном неспецифического и специфического артрита).
Дифференциальную диагностику синдрома Осгуда-Шлаттера в обязательном порядке следует проводить с любыми переломами в области коленного сустава, туберкулезом кости, тендинитом надколенника, остеомиелитом, инфрапателлярным бурситом, болезнью Синдинга-Ларсена-Иогансона и опухолевыми новообразованиями.
Лечение болезни Шляттера
В ходе естественного взросления организма и прекращения роста костей патологический процесс в коленном суставе самостоятельно сходит на нет и потому целесообразность лечения болезни Осгуда-Шлаттера у подростков и детей должно рассматриваться врачом в индивидуальном порядке, в особенности касательно медикаментозной терапии и хирургического вмешательства. В подавляющем большинстве случаев данный вид остеохондропатии поддается консервативному лечению в амбулаторных условиях с применением стандартных физиотерапевтических процедур и привлечением минимального количества лекарственных препаратов.
В первую очередь лечение болезни Шляттера коленного сустава у подростков и детей требует от самих пациентов и их родителей выполнения следующих обязательных условий:
При легком течении заболевания лечение Осгуд-Шляттера может ограничиться лишь местными противовоспалительными и обезболивающими лечебными средствами (кремы, мази и пр.), а также физиотерапевтическими процедурами. В случае сильного болевого синдрома его купируют с помощью препаратов из группы НПВС. Более серьезные повреждения коленного сустава могут потребовать хирургического вмешательства (применяется крайне редко).





