Фунгус пупка что это
Что такое фунгус и омфалит пупка у новорожденного и что с этим делать
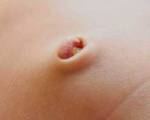
Фунгус пупка у новорожденных (от лат. fungus — гриб) — это разрастание грануляционной ткани на дне пупочной ранки при ее длительном заживлении. Грануляции появляются сразу после отпадания остатков пуповины. Вначале они выглядят, как один или несколько мелких узелков бледно-розового цвета, затем образование начинает расти и становится похожим на виноградную гроздь. Оно может выходить за пределы пупка.
Сам фунгус не представляет опасности для жизни и здоровья младенца. Однако он может стать фоном для воспалительного процесса (омфалит) или вызвать ряд нежелательных симптомов (кровоточивость, зуд, выделение экссудата и т.д.). При возникновении осложнений малыш становится беспокойным и плаксивым. Родители боятся его выкладывать на животик и купать.
Из этой статьи вы узнаете
Причины возникновения
Ученым до конца не ясно, что непосредственно приводит к появлению грануляционной ткани в этой области. Основной причиной считается наличие широкого пупочного кольца, которое предрасполагает к развитию фунгуса. У новорожденных, попадающих в одну из этих групп, данное явление встречается чаще:
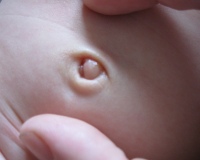
В норме, после отделения культи, дно пупка становится чистым. Грибовидное образование развивается тогда, когда имеется незаживший остаток пупочного отростка.
Фунгус начинает расти незаметно, постепенно увеличиваясь в размерах. Он поражает детей в первые два месяца жизни.
Процесс может самостоятельно остановиться, существенно не сказываясь на самочувствии ребенка или продолжаться, вызывая косметический дефект и опасность осложнений.
Симптоматика
Основным симптомом заболевания является наличие грибовидного выбухания. На начальном этапе своего роста его практически не видно. Когда мелкие узелки (или один более крупный узел) увеличиваются в размерах, их можно заметить при ежедневной гигиене пупочной ранки, после купания. Для фунгуса характерны следующие признаки:
При неосложненном течении заболевания, общих симптомов, как правило, не бывает. Ребенок может реагировать, лишь когда образование обрабатывают или оно травмируется одеждой (подгузником, игрушкой).
При присоединении инфекции и развитии омфалита возможны:
Если воспалительный процесс оставить без лечения, бактерии могут проникнуть в общий кровоток и вызвать сепсис. Такое состояние станет угрозой для жизни ребенка. Чтобы этого не допустить, важно своевременно диагностировать омфалит и начать терапевтические мероприятия.
Диагностика
Как правило, диагностика грануляционного разрастания не вызывает сложностей. Что делать, если родители заподозрили данную патологию у своего малыша, ответ простой: записаться на прием к педиатру или детскому хирургу.
Врач осмотрит ребенка. Если у него возникнут основания полагать, что возможно присоединение инфекции, он назначит дополнительные обследования. К ним относятся:
При обнаружении некатарального омфалита могут понадобиться прочие диагностические мероприятия. Они позволят провести дифференциальную диагностику не только с воспалением, но и с другими патологиями (липома, грыжевое выпячивание, свищ и т.д.).
Виды омфалита
Омфалит (от др. греч. oμφαλός — пупок, it — воспаление) — это серьезная патология, которая требует активной врачебной тактики. При малейшем подозрении на воспаление пупочной ранки новорожденного родители должны показать малыша доктору. Поэтому так важно знать, как выглядит данное заболевание.
Выделяют четыре клинические формы воспалительного процесса в пупке:
Катаральная
Характеризуется начальными признаками инфекционного поражения. Наблюдается набухание и покраснение кожных покровов вокруг пупка, появляются светлые слизистые выделения, иногда с прожилками крови.
Общей симптоматики нет. Данная форма хорошо поддается лечению и имеет благоприятный прогноз.
Гнойная
В этот период воспалительного процесса появляется гнойный экссудат. Пупок при этом имеет неприятный запах, неоднородную, вязкую консистенцию желтого или коричневого цвета. Выделения раздражают нежную кожу возле пупка, усиливается гиперемия и отечность, появляется локальная болезненность.
Общая температура тела повышается до субфебрильных цифр. Ухудшается самочувствие ребенка. Малыш отказывается от груди, плачет, беспокоится, плохо спит. Если вовремя не начать лечение, то процесс перейдет в следующую стадию и последствия будут носить серьезный характер.
Флегмонозная
Наблюдается выраженная общая симптоматика. Ребенок полностью теряет интерес к пище, испытывая сильную интоксикацию. Температура тела находится в пределах от 38,5 до 40°C. Пупок представляет из себя язвенную поверхность, выделяющую гнойные массы.
Инфекция распространяется на окружающие ткани, проникая в лимфатическую сеть (видны красные полосы на животе). Прогноз крайне неблагоприятный, требуется срочная госпитализация грудничка в профильное отделение.
Некротическая
Младенец находится в очень тяжелом состоянии. В пупочной области наблюдается некроз тканей, кожа вокруг может почернеть и покрыться кроваво-гнойной слизью. Бактерии поражают не только лимфоузлы, но и проникают в кровь по околопупочным сосудам, вызывая сепсис. Требуется экстренная медицинская помощь и системное лечение.
Учитывая всю опасность данной патологии, родители должны осознавать свою ответственность: не практиковать самолечение и при появлении любых симптомов обращаться к врачу.
Методы лечения
Выбор лечебной тактики при неосложненном фунгусе зависит от размера образования и общего состояния ребенка. Если разрастания мелкие и не имеют тенденции к дальнейшему росту, то их наблюдают. Дома родители самостоятельно обрабатывают зону пупка каждый день. Через некоторое время все нормализуется.
При больших размерах образования его удаляют. Операцию проводят в отделении детской хирургии, куда госпитализируют малыша для предоперационных обследований и подготовки к манипуляции. Грануляционную ткань убирают (скальпелем или лазером), после чего рану промывают раствором антибиотиков.
К хирургическому вмешательству прибегают при неэффективности консервативных мероприятий. Большинство мам и пап опасаются подвергать своего малыша общему наркозу и операции, поэтому стараются максимально использовать возможности неинвазивных методик. К популярным консервативным способам лечения пупочного фунгуса у новорожденных относятся:
Согласно многочисленным отзывам родителей и заключению ряда зарубежных докторов, лечение обычной поваренной солью дает хорошие результаты.
Методика проста: два раза в день в пупок на полчаса засыпают пищевую соль. Чтобы она не высыпалась, накладывают пластырь. По истечении 30 минут ранку открывают и промывают водой. В среднем через 12–14 дней грануляции полностью исчезают.
Меры профилактики
Гранулема пупка у новорожденных, по утверждению медиков, не имеет специфической профилактики, так как это явление связано с индивидуальными особенностями организма. Задача взрослых, ухаживающих за младенцем, состоит в том, чтобы не допустить развития инфекционного процесса. Для этого следует соблюдать правила гигиены ребенка и следить за тем, чтобы пупок был всегда чистым и сухим.
Зарубежные педиатры и популярный в России доктор Комаровский не рекомендуют злоупотреблять местными антисептиками, ухаживая за пупочной ранкой. По его мнению, чтобы прищепка с остатком пуповины быстрее отпала и процесс заживления не затягивался, необходимы чистая вода, стерильные салфетки и свежий воздух.
Однако советский стандарт обработки перекисью водорода и бриллиантовой зеленью имеет место быть и применяется большинством родителей. Правила обработки пупка следующие:
Помимо непосредственной обработки малыша, следует тщательно мыть все игрушки с хозяйственным (антибактериальным) мылом, проглаживать чистые вещи, убирать и проветривать детскую комнату. Очень важно исключить контакт пупочной зоны с подгузником и одеждой.
Профилактика осложнений и гнойных форм омфалита сводится к оказанию своевременной медицинской помощи. Только доктор сможет назначить правильное лечение, которое приведет к выздоровлению малыша.
ВАЖНО! *при копировании материалов статьи обязательно указывайте активную ссылку на первоисточник: https://razvitie-vospitanie.ru/zdorovie/fungus_pupka_u_novorozhdennih.html
Если вам понравилась статья — поставьте лайк и оставьте свой комментарий ниже. Нам важно ваше мнение!
Фунгус пупка у новорожденных
Фунгус пупка у новорожденных — это избыточное разрастание грануляций в пупочной ранке, которое имеет грибовидную форму. Причиной болезни является длительное заживление пупочного остатка при неправильном уходе, развитии простого или флегмонозного омфалита. Выглядит как бледно-розовое или сероватое округлое образование диаметром до 1,0 см, на ощупь плотное. Неосложненный фунгус протекает без боли и дискомфорта. Для диагностики достаточно проведения визуального осмотра. Существует 2 варианта лечения: консервативное (прижигание грануляций раствором нитрата серебра) или хирургическое удаление избыточной соединительной ткани.
МКБ-10
Общие сведения
Фунгус пупка — распространенная проблема периода новорожденности, которая встречается у 1 из 500 младенцев, одинаково часто у мальчиков и девочек. Название произошло от латинского слова «fungus» (гриб), что обусловлено характерным внешним видом образования из грануляционной ткани. Само по себе заболевание не представляет опасности для здоровья новорожденных, но нетипичный кожный дефект, который иногда принимается за опухоль, вызывает беспокойство у родителей.
Причины
Разрастания грануляций возникают вследствие затянувшегося процесса заживления пупочной ранки, обусловленного неправильным уходом за кожей новорожденных или воспалением пупка. Омфалит занимает первое место среди гнойно-воспалительных процессов у детей первого месяца жизни, но далеко не всегда завершается развитием фунгуса. Фактором риска является большая масса тела, широкое пупочное кольцо.
Грануляции разрастаются у новорожденных при замедленном процессе заживления ранки, что вызвано несоблюдением врачебных рекомендаций, поздним обращением к педиатру, когда омфалит стал распространенным и перешел во флегмонозную форму. Существуют исследования, подтверждающие, что фунгус пупка чаще встречается у переношенных детей либо у младенцев с врожденными патологиями и сниженной реактивностью организма.
Патогенез
В основе образования фунгуса пупка лежит физиологический процесс, который происходит при заживлении ран и язвенных дефектов. После стихания острого воспаления отек спадает, и пупочная ранка очищается от экссудата. В этот период у новорожденных начинают формироваться грануляции — молодая соединительная ткань, которая имеет зернистую поверхность и содержит большое количество капилляров. Постепенно она уплотняется, становится гладкой и однородной.
В норме грануляции полностью заполняют рану и впоследствии заменяются рубцом, который остается внутри пупка на всю жизнь. При вялотекущем подостром воспалении или снижении регенераторных способностей кожи у новорожденных начинает формироваться избыток грануляций, содержащих лейкоциты, фибробласты и повышенное число сосудов. Образование разрастается наружу и не покрывается эпителием. Так формируется фунгус.
Симптомы
Фунгус отличается специфическими визуальными признаками, по которым родители его без труда узнают. На 2-3 неделе жизни внутри пупочной ранки у новорожденных разрастается избыточная грануляционная ткань сероватого или бледно-розового цвета, плотная по консистенции. По форме она напоминает гриб: основная часть опухолевидной массы напоминает полусферу, которая держится на тонкой ножке или имеет широкое основание. Размеры фунгуса варьируют от нескольких миллиметров до 1 см.
Разрастания не вызывают у новорожденных дискомфортных ощущений. В обычном состоянии фунгус безболезненный и никак себя не проявляет. Если образование достигает большого размера, ребенок выказывает беспокойство при пеленании или неосторожной обработке пупочной ранки. Неосложненные формы заболевания протекают без общей симптоматики, не нарушают самочувствие и представляют только эстетическую проблему.
При осложнении фунгуса микробным воспалением наблюдается покраснение и отечность кожи вокруг пупка, мацерация поверхности грануляций. Из ранки выделяется мутная жидкость с неприятным запахом. Младенец становится беспокойным и часто плачет, хуже ест, плохо набирает массу тела. При переворачивании и смене памперса новорожденный сильно кричит, поскольку прикосновения вызывают боль.
Осложнения
Грануляционная ткань очень тонкая и нежная, поэтому при постоянной травматизации (памперсом, комбинезоном) в нее попадают бактерии и начинается воспалительный процесс. Фунгус может осложниться обширным флегмонозным воспалением, которое затрагивает не только пупок, но и окружающие ткани. При отсутствии своевременного лечения болезнь переходит в некротическую форму.
Активное бактериальное воспаление тканей пупка чревато распространением патологического процесса на пупочные сосуды с возникновением флебита и артериита. При этом микроорганизмы попадают в кровеносное русло и могут разносится по всему организму. Вследствие этого у новорожденных со сниженными иммунными реакциями существует риск манифестации пупочного сепсиса.
Диагностика
Обследованием ребенка занимается врач-педиатр. Фунгус пупка имеет патогномоничные клинические проявления, поэтому для постановки диагноза достаточно результатов физикального осмотра новорожденных. Дополнительные методы показаны при осложненном течении болезни и присоединении гнойной инфекции. В таких случаях производится:
Лечение фунгуса пупка у новорожденных
Консервативная терапия
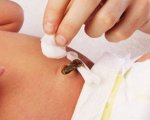
Фунгус небольшого размера успешно лечится медикаментами. Для уничтожения избыточных грануляций врач прижигает пупочную ранку нитратом серебра. После манипуляции необходимо ежедневно обрабатывать пупок антисептическими растворами (хлоргексидин, перекись водорода). Рекомендуется смазывать ранку зеленкой, чтобы предотвратить попадание микроорганизмов и ускорить заживление.
При развитии в области фунгуса флегмонозного воспаления новорожденным проводится системная антибактериальная терапия, при сниженной иммунной реактивности возможно введение иммуноглобулинов. Для местного лечения гнойной раны используют мази с антимикробными компонентами (синтомициновая эмульсия, левомеколь), которые наносят на фунгус от 2 до 3 раз в день.
Хирургическое лечение
В современной педиатрии к оперативному вмешательству прибегают при наличии у новорожденных грануляционных разрастаний большого диаметра либо при тяжелых гнойных осложнениях. Выполняется удаление фунгуса скальпелем, после чего рана ведется открыто, обрабатывается антисептиками и ранозаживляющими медикаментами. Некротическое воспаление требует широкого иссечения в пределах здоровых тканей.
Прогноз и профилактика
Фунгус — не опасное для жизни и здоровья заболевание, прогноз для новорожденных благоприятный. После удаления разросшихся грануляций и заживления пупка косметического дефекта не остается. Вызывают опасения осложненные формы с воспалением флегмонозного типа, при которых возможно попадание бактериальных возбудителей в кровь. Успех лечения в таком случае зависит от своевременности обращения к врачу.
Основу профилактики составляет правильный уход за пупочным остатком в периоде новорожденности: важно не допускать загрязнения ранки мочой или калом, ежедневно промывать и вытирать насухо область пупка, не закрывать его памперсом, чтобы дать доступ воздуха, ускоряя заживление. Превентивные меры включают раннее выявление и лечение омфалита на катаральной стадии, чтобы исключить риск формирования грануляций.
Мокнущий пупок у новорожденного
Мокнущий пупок у новорожденного – это группа заболеваний, для которых характерно воспаление с выделением экссудата из пупочной ранки. Основные причины такого состояния: катаральный омфалит, пупочные свищи, осложненный фунгус. Заболевание проявляется покраснением и отечностью кожи вокруг пупочной ранки, серозным или гнойным отделяемым из нее. При тяжелом течении присоединяются симптомы интоксикации. Диагностика мокнущего пупка предполагает клинический осмотр, бактериологический посев, УЗИ и рентгенографию органов живота. Лечение включает местную обработку очага, парентеральные медикаменты, по показаниям ‒ хирургическую коррекцию первопричины мокнутия.
МКБ-10
Общие сведения
Мокнутие пупка – одна из самых распространенных проблем в клинической неонатологии, которая занимает первое место среди гнойно-воспалительных заболеваний у новорожденных. Осложненные формы омфалитов диагностируются у 32-40% младенцев, которые попадают в инфекционные стационары. Многообразие причин мокнутия, необходимость быстрой диагностики и ограниченность в выборе методов лечения объясняют высокую актуальность заболевания в педиатрической практике.
Причины
Причинами мокнущего пупка выступают различные заболевания пупочной ранки, пуповинного остатка, кожных покровов. Существуют следующие причины мокнутия пупочной ранки у новорожденных:
Факторы риска
Важным предрасполагающим фактором называют недостаточную гигиену младенца, поскольку постоянное загрязнение ранки мочой и каловыми массами провоцирует воспаление и мокнутие. Патологии пупочного остатка чаще бывают у недоношенных новорожденных из-за незрелости кожи и иммунной системы. Мокнущий пупок характерен для детей с гипотиреозом, младенцев, рожденных от матерей с сахарным диабетом.
Патогенез
Пуповина пересекается вскоре после рождения младенца, на ее месте остается небольшой пупочный остаток. Он постепенно мумифицируется и отпадает, оставляя после себя небольшую ранку. В норме она заживает в течение первых 2-х недель жизни новорожденного, при этом остается сухой и чистой. Под действием неблагоприятных факторов возникает местный воспалительный процесс, начинаются процессы экссудации (мокнутия).
Высокая частота развития мокнущего пупка у новорожденных объясняется анатомо-физиологическими особенностями детского организма. Помимо наличия пупочной ранки – типичных входных ворот инфекции, у младенцев наблюдается тонкая и гидрофильная кожа, нейтральный рН и недоразвитие микрофлоры кожных покровов. Это облегчает проникновение и размножение возбудителей, способствует стремительной генерализации инфекции.
Симптомы мокнущего пупка у новорожденных
У большинства младенцев клинические проявления возникают спустя 10-14 дней после рождения. Родители замечают прозрачное или мутное отделяемое из пупка, замедленное заживление ранки. Наблюдается небольшое покраснение, уплотнение и отечность кожи вокруг патологического очага. В неосложненных случаях состояние новорожденного не нарушено, признаки интоксикации отсутствуют, аппетит сохранен.
В случае присоединения бактериальной инфекции выделения становятся гнойными (пиорея пупка), приобретают неприятный запах, их количество возрастает. Наблюдается усиление воспалительного процесса, пупочное кольцо уплотняется и увеличивается в размерах. При легком надавливании на живот вблизи мокнущей раны из нее выделяется гной – симптом «тюбика». Новорожденные плохо сосут грудь, часто срыгивают, медленно набирают вес.
Если мокнущая рана возникает вследствие пупочного свища, родители жалуются на неприятно пахнущие выделения из околопупочной зоны. При сообщении с пузырным протоком из пупка тонкой струйкой или каплями выделяется моча, из-за чего кожа подвергается мацерации, становится красной и грубой на ощупь. При незаращении желточного протока подтекает тонкокишечное содержимое, в глубине раны виднеется участок ярко-красной слизистой оболочки.
Осложнения
Активное размножение бактериальной инфекции при омфалите чревато развитием язвы пупка. В этом случае дно пупочной ранки покрыто желтыми или сероватыми наслоениями, при удалении которых обнажается ярко-красная мокнущая поверхность. Наиболее опасным воспалительным осложнением считается гангрена пупка, которая сопровождается интоксикационным синдромом, нередко приводит к развитию сепсиса.
Инфекционные возбудители, выступающие причиной мокнущего пупка, нередко вызывают сопутствующее воспаление сосудов. У новорожденных возникает тромбофлебит, перифлебит и периартериит. Воспаленные вены и артерии пальпируются в виде плотных тяжей, кожа над ними красная, отечная и горячая на ощупь. При тяжелой форме заболевания определяется напряжение мышц передней брюшной стенки. Сосудистые патологии сопровождаются явлениями инфекционного токсикоза.
Диагностика
Признаки мокнущего пупка у новорожденного определяются врачом-неонатологом при стандартном физикальном осмотре. Также имеет значение сбор акушерского анамнеза, выяснение особенностей протекания родов. По объективным признакам и общему состоянию младенца можно заподозрить конкретную причину мокнутия. Для подтверждения диагноза ребенку назначают инструментальные и лабораторные методы исследования:
Лечение мокнущего пупка у новорожденных
Консервативная терапия
При неосложненных вариантах заболевания достаточно местной медикаментозной терапии. Проводится регулярная обработка мокнущего пупка раствором перекиси водорода, перманганата калия или бриллиантового зеленого. Рекомендуется оставлять пупочную ранку открытой, избегать трения памперсом или одеждой. Для ускорения заживления применяются бактерицидные мази, УФО-терапия. При осложненном бактериальном воспалении используются:
Хирургическое лечение
Помощь детских хирургов требуется новорожденным с полными пупочными свищами и неполными свищами, которые не поддаются консервативной терапии. Операция предполагает иссечение патологического соустья и восстановление нормальной анатомии органов живота. Для уменьшения травматизации и сокращения реабилитационного периода в детской хирургии активно применяются лапароскопические техники.
Прогноз
Правильное медикаментозное лечение обеспечивает заживление мокнущего пупка в течение 2-3 недель без присоединения осложнений. При наличии свищей и сочетании их с другими врожденными пороками прогноз определяется своевременностью выявления аномалии, сроками и эффективностью оперативной коррекции. Прогностически неблагоприятным признано развитие гангрены и сепсиса, особенно у недоношенных и маловесных новорожденных.
Профилактика
Для профилактики мокнутия пупка у младенца необходимо правильно ухаживать за ранкой после отпадения пуповинного остатка. Для новорожденных рекомендуются подгузники со специальным полукруглым вырезом, которые оставляют пупочную область открытой, предупреждают мокнутие кожи и загрязнение ее естественными выделениями. Важное значение имеет соблюдение санитарных норм в родильных домах, своевременное выявление и лечение экстрагенитальных заболеваний у беременной.
Патологические состояния пуповинного остатка и пупочной ранки у новорожденных
Г.В. Яцык, А.А. Степанов
НИИ педиатрии ГУ Научный центр здоровья детей РАМН, Москва
В структуре заболеваемости детей раннего возраста состояния, связанные с патологическими изменениями инфекционного и неинфекционного происхождения пуповинного остатка и пупочной ранки, занимают лидирующие позиции, что обусловлено как незрелостью барьерных функций кожи, так и дисэмбриогенетическими факторами.
Культя пуповины является идеальной средой для жизни многих патогенных бактерий. Правильно проведенная обработка пуповинного остатка в первые дни после рождения резко снижает риск развития инфекционных заболеваний у новорожденного, так как ткань пуповинного остатка при отмирании быстро заселяется колониями экзогенных патологических микроорганизмов, приводящих к таким инфекционным заболеваниям, как бактериальные поражения кожи, сепсис. Также возможно патологическое обсеменение матери.
Сразу после рождения на пуповину накладывают два зажима Кохера в удалении друг от друга на 10–12 см от пупочного кольца, затем между ними пересекают пуповину. После обработки пуповинного остатка 96% этиловым спиртом на расстоянии 0,5–0,7 см от кожной части пупочного кольца накладывают скобу Роговина специальным оборудованием или перевязывают пуповину шелковой нитью. Увеличение временного периода между рождением ребенка и перевязкой пуповины «для увеличения объема трансплацентарной трансфузии» не оправдано, так как это может привести к охлаждению новорожденного. В большей степени это относится к недоношенным и незрелым детям, так как необходимо срочно проводить специализированные мероприятия, направленные на коррекцию жизнеугрожающих нарушений. При увеличении трансплацентарной трансфузии велик риск развития полицитемии, что в свою очередь приводит к таким патологическим состояниям, как транзиторное тахипноэ, желтуха, гипогликемия, сердечная недостаточность.
Необходимо удостовериться в надежности наложенных лигатур в родильном зале, так как кровотечение из сосудов пуповины может привести к летальному исходу.
После мумификации и отслоения пуповинного остатка образуется пупочная ранка. Очень важным представляется процесс заживления пупочной ранки у новорожденного. В родильном доме, как правило, остаток пуповины протирают стерильными марлевыми салфетками с антисептическим раствором, а после подсушивания на воздухе обрабатывают 5% раствором перманганата калия.
В регионах с неблагоприятной эпидемиологической ситуацией, слабой иммунизацией рожениц против столбняка и при несоблюдении правил асептики основной причиной смерти новорожденных является столбняк вследствие омфалита. Чаще всего возбудителем при омфалите выступают грамположительные микроорганизмы (стафилококк или стрептококк), а в 30% случаев – грамотрицательные микроорганизмы (клебсиелла, кишечная палочка и др.). При вовлечении в патологический процесс пупочной вены возникает флебит, при распространении которого по воротной вене может развиться абсцесс печени или тромбоз печеночных вен. При инфицировании пупочной артерии развивается артериит, приводящий к нарушению облитерации пупочной артерии, вызывая кровотечение. Риск развития данных процессов многократно увеличивается при катетеризации пупочной вены.
Состояние, вызванное инфекционным процессом
Катаральный омфалит (мокнущий пупок). Клинически характеризуется наличием серозного отделяемого из пупочной ранки и замедлением сроков ее эпителизации. В некоторых случаях отмечается легкая гиперемия и незначительная инфильтрация пупочного кольца. При образовании кровянистых корочек в первые дни после отпадения пуповинного остатка возможно скопление под ними необильного серозно-гнойного отделяемого. Состояние новорожденного не нарушено, температура тела нормальная. Изменений в анализе крови нет. Пупочные сосуды не пальпируются.
Лечение местное, заключается в частой (3–4 раза в сутки) обработке пупочной ранки 3% раствором перекиси водорода, а затем 5% раствором йода или 2% спиртовым раствором бриллиантового зеленого. Можно закладывать мазь с мупироцином. Применяются также аппликации с фурацилином, хлорофиллитом, лизоцимом. При значительной инфильтрации используют мазь Вишневского, а при некротических изменениях – Олазоль. Показано также УФ-облучение пупочной ранки, хороший эффект оказывает облучение поляризованным светом или использование гелий-неонового лазера.
Прогноз при своевременно начатой комплексной терапии благоприятный, однако возможно возникновение метастатических очагов инфекции и генерализации процесса.
Язва пупка может возникнуть как осложнение пиореи пупка или омфалита. Дно пупочной ранки обычно покрыто серозно-гнойным или гнойным отделяемым, после удаления которого выявляется изъязвление. Развитие ее наиболее вероятно, если во время обработки пупочной ранки не снимать корочку, скрывающую от врача дно пупочной ранки. Общее состояние в первые дни заболевания может быть не нарушено, в дальнейшем присоединяются симптомы интоксикации.
Заболевания пупочных сосудов. Группой повышенного риска являются новорожденные, которым в лечебно-диагностических целях проводили катетеризацию пупочных сосудов. При тромбофлебите пупочной вены пальпируется эластичный тяж над пупком. При тромбоартериите пупочные артерии пальпируются ниже пупочного кольца. В случае возникновения перифлебита и периартериита кожа над пораженными сосудами отечна и гиперемирована, возможно напряжение передней брюшной стенки, определяемое пальпаторно. При легких массирующих движениях от периферии пораженного сосуда к пупочному кольцу на дне пупочной ранки появляется гнойное отделяемое. Возможна некоторая вялость ребенка.
Гангрена пупочного канатика (пуповинного остатка) при рождении ребенка в родовспомогательном учреждении практически не встречается. Заболевание начинается в первые дни жизни и вызывается анаэробной палочкой. Мумификация пуповинного остатка прекращается, он становится влажным, приобретает грязно-бурый оттенок и источает неприятный гнилостный запах. Отпадение пуповинного остатка запаздывает, в пупочной ранке сразу появляется гнойное отделяемое. Состояние больных нарушено, характерны температурная реакция, симптомы интоксикации, изменения в анализе крови, соответствующие тяжести инфекционного процесса. Обычно развивается сепсис. Лечение детей с инфекционными заболеваниями пупочной ранки и пуповинного остатка проводят в отделениях патологии новорожденных детской больницы. Основным условием успешной терапии является своевременное назначение антибиотиков широкого спектра действия, коррекция проводится после получения сведений о возбудителе и его чувствительности к антибиотикам. При выраженной интоксикации, большой потере массы тела показана инфузионная терапия. На фоне антибактериальной терапии необходимо применение эубиотиков. Показан курс иммунотерапии (при стафилококковой этиологии – противостафилококковым иммуноглобулином). Лечение больных с гангреной пуповинного остатка начинают с его немедленного отсечения.
При тромбофлебитах вследствие катетеризации пупочной вены в случае отсутствия явлений интоксикации и других признаков наслоения бактериальной инфекции проводят только местное лечение: смазывание участка кожи над веной гепариновой мазью и мазью с антибиотиками, чередуя их каждые 2 ч, систематическую обработку пупочной ранки, физиотерапию (УФ-облучение, электрофорез с антибиотиками).
При своевременно начатой комплексной терапии прогноз благоприятный, однако в дальнейшем возможно возникновение портальной гипертензии.
Выделяют также патологические состояния пупочной ранки и пупочного кольца неинфекционного происхождения.
Кожный пупок представляет собой переход кожи передней брюшной стенки на оболочку пуповины. Величина кожного выроста обычно не превышает 1–1,5 см. На состояние новорожденного не влияет. Может расцениваться как косметический дефект, уменьшающийся с возрастом. Лечения не требует.
Амниотический пупок представляет собой переход амниотических оболочек с пуповины на переднюю брюшную стенку в сочетании с отсутствием на данном участке кожного покрова. Аномалия опасна присоединением вторичной инфекции. Лечение заключается в профилактике инфицирования, наложении асептических повязок с эпителизирующими препаратами. Выздоровление наступает через несколько недель. Дефект исчезает без остаточных явлений.
Пупочная грыжа – выпячивание округлой или овальной формы в области пупочного кольца, увеличивающееся при крике или беспокойстве ребенка. Пальпаторно определяется широкое пупочное кольцо и иногда незначительное расхождение прямых мышц живота. Наличие пупочной грыжи на состояние ребенка обычно не влияет, однако при маленьких размерах и плотных краях пупочного кольца возможны болевые реакции (ущемление). Терапия заключается в массаже передней брюшной стенки, раннем выкладывании ребенка на живот. Заклеивание пупочной грыжи пластырем нежелательно, так как быстро приводит к раздражению кожи, возникновению эрозий, а при попадании инфекции в пупочную ранку может способствовать развитию омфалита. При возникновении резкого беспокойства производят вправление пупочной грыжи в ванне при температуре воды 36–37 о С.
Грыжа пупочного канатика – тяжелая аномалия развития, при которой через имеющийся в области пупочного кольца дефект передней брюшной стенки происходит выпячивание органов брюшной полости под амниотические оболочки пуповины. Грыжи пупочного канатика разделяют на малые (до 5 см в диаметре), средние (до 8 см в диаметре) и большие (свыше 8 см в диаметре), а также на неосложненные и осложненные. Из осложнений возможен разрыв оболочек с эвентрацией внутренних органов, инфицирование или гнойное расплавление оболочек. Диагноз в типичных случаях затруднений не представляет и устанавливается в момент рождения ребенка. При наличии у новорожденного толстой или необычной формы пуповины необходимо провести ее исследование в проходящем свете для исключения грыжи пупочного канатика малых размеров.
При терапии на переднюю брюшную стенку немедленно после рождения ребенка следует наложить стерильную марлевую салфетку, смоченную теплым изотоническим раствором натрия хлорида, которую прикрывают сверху стерильной пеленкой. Эта манипуляция предотвращает высыхание, охлаждение и инфицирование амниотических оболочек, после чего ребенок должен быть в кратчайший срок передан для лечения детским хирургам в специализированное отделение.
Синдром Беквита, кроме наличия грыжи пупочного канатика, характеризуется гигантизмом, висцеромегалией, макроглоссией, гиперплазией коры надпочечников, поджелудочной железы и мозгового слоя почек. Возможны гемигипертрофия, микроцефалия, аномалии развития надбровных дуг, опухоли брюшной полости. В раннем неонатальном периоде у таких детей часто развивается гипогликемия, вероятно, обусловленная гиперинсулинизмом, полицитемия.
У 1/2 больных с грыжей пупочного канатика выявляют сочетанные пороки развития.
Свищи пупка разделяют на полные и неполные. Полные свищи могут быть обусловлены незаращением протока между пупком и петлей кишки ( ductus omphalomesentericus ) или сохранением мочевого протока ( urachus persistens ). В эмбриональном периоде первый из них соединяет кишечник с желточным мешком, а второй – мочевой пузырь с аллантоисом. Желточный проток обычно полностью облитерируется на 3–5-м месяце внутриутробного развития, превращаясь в круглую связку печени. Полная облитерация мочевого протока у большинства детей не оканчивается к моменту рождения (из него образуется ligamentum vesicoumbilicalis).
Полные свищи характеризуются упорным мокнутием пупочной ранки с момента отпадения пуповинного остатка. При широком просвете желточного протока возможно выделение кишечного содержимого, а в области пупочного кольца видна ярко-красная кайма слизистой оболочки кишки. У таких новорожденных при повышении внутрибрюшного давления возможна инвагинация подвздошной кишки с явлениями частичной кишечной непроходимости. При необлитерированном мочевом протоке из пупочной ранки может каплями выделяться моча. Клинически характерно раздражение и мацерация кожи вокруг пупка, у некоторых детей на дне пупочной ранки возможно полипозное образование с отверстием в центре.
Открытый желточный проток встречается в 5–6 раз чаще, чем полный мочевой свищ. Кислая реакция отделяемого из пупочной ранки свидетельствует в пользу незаращения мочевого протока, в то время как щелочная более характерна для полного свища желточного протока. Окончательное заключение делают после проведения фистулографии или пробы с метиленовым синим, 1% раствор которого вводят в свищ или в мочевой пузырь и следят за окраской мочи или цветом отделяемого из свища. Лечение полных свищей оперативное.
Неполные свищи пупка возникают вследствие незаращения дистальных отделов мочевого или желточного протоков. Клиническая картина соответствует таковой при катаральном омфалите, с которым и следует проводить дифференциальную диагностику. В случае наслоения инфекции отделяемое из пупочной ранки приобретает гнойный характер. Окончательный диагноз ставят обычно через несколько недель после рождения. Для подтверждения диагноза хирург проводит зондирование свищевого канала и рентгеноконтрастное исследование. Консервативное лечение такое же, как при катаральном омфалите. Хирургическое вмешательство показано в том случае, когда выздоровление не наступает в течение нескольких месяцев, несмотря на консервативную терапию.
Дивертикул Меккелев – незаращение проксимального отдела желточного протока – диагностируют при наличии осложнений (кровотечения, дивертикулита – клиника острого аппендицита, кишечная непроходимость). Лечение хирургическое.
Фунгус пупка – грибовидное разрастание грануляций, а также остатки пуповинной ткани, заполняющие пупочную ранку и иногда возвышающиеся над краями пупочного кольца. Наличие фунгуса характерно для новорожденных с большой массой тела, имеющих толстую пуповину и широкое пупочное кольцо. Состояние ребенка не нарушено, воспалительные изменения отсутствуют, пупочные сосуды не пальпируются. Изменений в анализе крови нет. Лечение местное (прижигание грануляций ляписным карандашом после обычной ежедневной обработки пупочной ранки).
В домашних условиях при отсутствии патологических изменений стандартной обработкой пупочной ранки является закапывание 3% раствора перекиси водорода стерильной пипеткой с удалением стерильным ватным тампоном вспененных остатков сукровичного отделяемого и корочек. Просушивание ранки ватой проводят туширующими движениями с использованием новых тампонов на каждом этапе. После подсушивания ранки ее обрабатывают 2% раствором бриллиантового зеленого с помощью стерильных ватных палочек. Такую процедуру следует повторять 2 раза в день. О рубцевании ранки свидетельствует отсутствие вспенивания при применении раствора перекиси водорода.
Необходимо тщательно осматривать пупочную ранку ребенка. К моменту стандартной выписки ребенка из роддома (4–5-й дни жизни) ранка покрыта кровянистой корочкой, которая при должном уходе исчезает к 12–15-му дню жизни. Нередко сразу после выписки из роддома из пупочной ранки выделяется скудное сукровичное отделяемое. При глубоком залегании пупочной ранки, недостаточном уходе или плотном прилегании к ней подгузника сроки заживления могут увеличиваться. При любых патологических изменениях пупочной области, даже при наличии пупочной грыжи, недопустимо наложение грыжевых пластырей!
После полного рубцевания пупочной ранки, которое в норме происходит на 15–17 дни жизни, остается втянутая кожная складка – пупок. В норме пупок расположен по средней линии живота посередине между окончанием грудинной кости (мечевидный отросток) и лобком. Местоположение пупочного кольца может помочь оценить степень зрелости ребенка.
1. Баранов А.А., Каганов Б.С., Шиляева Р.Р. (ред). Руководство по педиатрии. М.: Династия, 2006.
2. Дегтярева М.В. Функциональное состояние иммунной системы новорожденных детей при физиологическом и осложненном течении неонатального периода: природа иммунной адаптации. Дисс. … докт. мед. наук. М., 2000.
3. Шабалов Н.П. СПб.: Специальная литература. 1997; 1: 495–2.
4. Яцык Г.В. (ред.). Руководство по неонатологии. М.: Гердарики, 2004.