Холестеатома среднего уха что делать
Холестеатома – доброкачественная опухоль: симптомы, диагностика, лечение.
Выделения из уха (оторея) являются наиболее часто встречающимся симптомом гнойно-воспалительных заболеваний уха и причиняют значительный дискомфорт, снижая «качество» жизни пациента. Как правило, выделения из уха могут сопровождаться головокружением, зудом, «звоном» в ушах и даже потерей слуха.

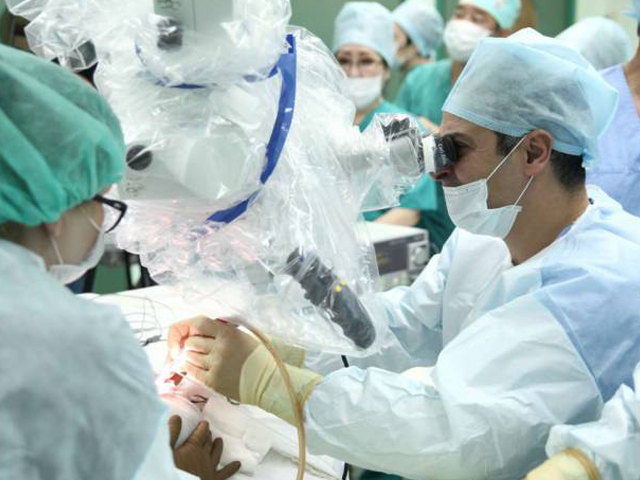
В научно-клиническом отделе заболеваний уха ФГБУ НКЦ оториноларингологии ФМБА России, под руководством талантливого хирурга, д.м.н., проф. Хассана Диаба, работают одни из лучших специалистов в России в области диагностики и лечения холестеатомы. В своей практике они используют современные разработки ведущих отечественных и зарубежных клиник, прошли стажировки в известных медицинских центрах Европы. Сотрудниками Центра успешно проведены десятки хирургических операций по удалению холестеатомы.
Пациент должен не забывать, что ухо, после удаления холестеатомы, будет обладать повышенной чувствительностью, особенно в холодный период года и к нему следует относиться бережно. Несмотря на то, что холестеатома является серьезным заболеванием, она хорошо лечится. Все наши пациенты, полностью восстанавливали свой слух и не имели осложнений, если опухоль была обнаружена на ранней стадии.
Не занимайтесь самолечением, берегите свое здоровье, будьте внимательными к себе и своим близким.
Холестеатома. Причины, симптомы и лечение опухоли в среднем ухе
1. Что такое холестеатома и причины ее образования
Холестеатома – это опухолевидное образование в среднем ухе. Развитие этого заболевания обуславливает первичная краевая перфорация или втяжение барабанной перепонки с образованием «кармана» из растянутой ткани. В дальнейшем эпителий наружного слухового канал начинает врастать в барабанную полость. При этом слущивающиеся и ороговевшие эпителиальные клетки перестают выводиться из полости уха естественным образом. Результатом этого становится образование и рост инкапсулированной опухоли, состоящей из эпидермиса и холестерина. По мере увеличения холестеатома оказывает давление на костные ткани. Кроме того, токсические продукты, исходящие из опухоли, повреждают слуховые рецепторы, что выражается кондуктивной тугоухостью, и способны повреждать костную ткань уха.
По структуре холестеатома не является истинной опухолью уха, представляя собой капсулу со слоистым содержимым. Она может быть единичной или множественной.
Причины
Различают врождённую или приобретённую холестеатому. Врождённая опухоль считается истинной. Она образуется в результате эмбриональных нарушений и может располагаться не только в ухе, но и в других частях черепа.
Вторичная холестеатома (ложная) может быть следствием влияния следующих факторов:
2. Симптомы и диагностика
Холестеатома до определенного момента может развиваться почти бессимптомно. По мере разрастания начинают себя проявлять нарушения слуха и дискомфорт в ухе. Жалобы больного неспецифические и вполне могут быть приняты за признаки других заболеваний уха:
Диагностика должна быть направлена на дифференциацию от других возможных причин. Для этого применяется отоскопия, рентгенография костей черепа, компьютерная томография, зондирование полости среднего уха, исследование слуха и работы вестибулярного аппарата, акустическая импедансометрия.
3. Осложнения болезни
Холестеатома не только оказывает негативное влияние на слух, но и без должного лечения может быть опасна рядом осложнений:
4. Лечение холестеатомы
Поскольку холестеатома не только давит на структуры уха, но и оказывает токсическое действие на чувствительные клетки уха, прогноз напрямую зависит от своевременности начатого лечения.
Если опухоль небольшая и расположена в надбарабанном углублении, возможно консервативное лечение. Оно состоит в освобождении доступа к опухоли и вымывании её содержимого растворами кислот и ферментов.
В большинстве же случаев, обращение больного за медицинской помощью происходит, когда опухоль уже имеет значительные размеры. В этом случае успешно применяется хирургическое лечение. Иссечение опухоли может сочетаться с удалением пораженных участков кости и части слуховых косточек. Иногда требуется иссечение барабанной перепонки, целостность которой восстанавливается на заключительном этапе операции методом тимпанопластики.
Наиболее современное малотравматичное лечение проводится эндоскопическим доступом. Послеоперационная реабилитация включает УВЧ- и лезеротерапию.
ГБОУ «НИКИО им. Л.И. Свержевского» Департамента здравоохранения города Москвы
ГБУЗ НИКИО им. Л.И. Свержевского ДЗМ
Холестеатома
Санирующие операции среднего уха выполняются при хроническом воспалении среднего уха (хроническом гнойном среднем отите); они проводятся с целью избавления больного от хронического очага инфекции и предупреждения развития тяжелых и опасных для жизни ушных (отогенных) осложнений (как менингит, абсцесс мозга, арахноидит и др.) и с целью предупреждения вторичного кохлеарного неврита (нейросенсорной тугоухости), развивающегося вследствие проникновения во внутреннее ухо токсических продуктов воспаления среднего уха. В последние десятилетия санирующие операции стали выполнять и с целью «подготовки» среднего уха (первый этап) к слухоулучшающей операции (второй этап).
Разработано много методик санирующих операций, отличающихся между собою как хирургическим подходом (через заушный или внутриушной разрез), так и объемом удаляемой кости. Разнообразие методик операций позволяет выбрать наиболее подходящую для конкретного больного в зависимости от особенностей воспалительных изменений, степени слуховых нарушений, состояния слуховой трубы, общего состояния больного и т. д. Следует иметь в виду, что чем длительнее течение хронического среднего отита (например, несколько десятилетий), тем больше объем операции и тем меньше шансов на полное избавление больного от выделений из уха и на возможность проведения слухоулучшающей операции.
Санирующая радикальная операция заключается в создании общей костной полости с гладкими стенками, сообщающейся со слуховым проходом. Иными словами, формируется единая полость среднего уха, как бы широко открытая в слуховой проход. При операции удаляются все «поражённые» элементы среднего уха, включая изменённые слуховые косточки, даже если они частично разрушены воспалительным процессом. Обычно радикальная операция выполняется заушным путем.
При небольших разрушениях элементов среднего уха, как, например, в начальной стадии развития эпитимпанита, можно ограничиться небольшой операцией, называемой аттикотомией. Ее выполняют через наружный слуховой проход. При этой операции удаляют небольшой участок костной ткани и формируют небольшую полость. Как правило, после такой операции можно в дальнейшем произвести и слухоулучшающую операцию.
Существует еще одна операция, называемая раздельной аттикоантротомией, которая включает элементы радикальной операции и аттикотомии. Она проводится обычно при хронических гнойных мезотимпанитах, когда воспалительным изменениям в основном подвергаются слизистая оболочка среднего уха и нет холестеатомы. Одновременно проводят и слухоулучшающий этап операции (тимпанопластику). При этой операции, как и при аттикотомии, используют операционный микроскоп.
При некоторых типах операций через 8-14 месяцев может потребоваться повторная (ревизионная операция) для исключения рецидива холестеатомы. Показания к ней определяет оперирующий хирург.
Помимо указанных основных 3 видов санирующих операций существует множество модификаций.
Успех операции во многом зависит от общего состояния больного и от выполнения необходимого режима после операции.
Перед операцией выясняют: нет ли противопоказаний к операции или какой-либо патологии в других органах, которая может повлиять на исход операции. Прежде всего не должно быть кариозных зубов и гнойного синусита. При необходимости зубы должны быть санированы. Лечению подлежит патология глотки (хронический тонзиллит), носа и около носовых пазух. Инфекция в носу и глотке может способствовать вялому послеоперационному заживлению.
Весьма существенное место занимает подготовка уха к операции, которую проводят как в поликлинике, так и в стационаре. В поликлинике проводят местное лечение (капли), иногда по показаниям смазывают мазью или инсуфлируют порошок; иногда проводят инъекции витаминов и т. д. Перед операцией в стационаре тщательно осматривают ухо под микроскопом, промывают, очищают слуховой проход от корочек и, иногда, назначают инъекции препаратов или таблетированные лекарства.
Накануне операции больной должен принять душ, так как после операции он будет лишен этого удовольствия в среднем на 7-10 дней; очистить кишечник, принять на ночь таблетку успокаивающего или снотворного препарата. В день операции с утра не следует принимать пищу и жидкости. Волосы около уха должны быть коротко подстрижены и на 2—3 см выбриты. Операция продолжается обычно 1—3 часа в положении лежа на спине; проводится она обычно под местной анестезией или под общим обезболиванием (вид обезболивания определятся индивидуально). Операцию, как правило, больные переносят легко и безболезненно.
Послеоперационный режим как в стационаре, так и после выписки назначается отохирургом индивидуально в зависимости от характера и особенностей операции. Обычно уже на другой день больным разрешают вставать. Ограничение ходьбы, резких движений длится 3—7 дней. Более свободный режим с прогулками по коридору, а в летнее время — на больничном дворе обычно назначают после полной перевязки, т. е. после полного извлечения из уха всех тампонов. В период пребывания в стационаре больному назначают лечение, направленное на ускорение заживления послеоперационной полости, и проводят ежедневные перевязки. Часто назначают физиотерапевтические процедуры. Лечение в стационаре продолжается от 3 до 7 дней; при вялом заживлении этот срок иногда удлиняется. Перевязки заключаются в смене тампонов в первые 7-10 дней, удалении раневого отделяемого и введении в ухо лекарственных препаратов.
При выписке из стационара отохирург в эпикризе отмечает характер операции, рекомендуемый послеоперационный режим и указывает при необходимости медикаментозное лечение, которое проводится в поликлинике по месту жительства. С учетом особенностей операции и заживления в справке отмечают также примерный срок домашнего режима с правом продления больничного листа. Обычно он продолжается 1—2 недели после выписки.
В течение первых 6 месяцев необходимо избегать инфицирования уха. Не следует переохлаждаться, купаться в открытых бассейнах, а при пользовании ванной или душем, особенно при мытье головы, следует плотно закрывать слуховой проход ватой, смоченной стерильным вазелином.
Обычно выделения из уха прекращаются через 4 недели, почему больной в течение этого срока наблюдается врачом, который очищает ухо. Иногда выделения продолжаются более длительный срок; в этом случае сам больной может по указанию врача смазать мазью или закапать лекарства. При резкой смене погоды, изменении атмосферного давления может возникать в течение многих лет тупая боль в оперированном ухе. В этом случае следует помассировать кожу впереди козелка в заушной области.
По мере необходимости врач назначает частые или редкие посещения к нему; в первые 6 месяцев обычно больной должен осматриваться врачом 1 раз в месяц, а затем реже — 1 раз в 2—3 месяца до 1 года после операции. Весь этот период следует избегать не только переохлаждения, но и контакта с больными гриппом и простудными заболеваниями. При остром воспалении дыхательных путей и при гриппе следует обратиться к врачу.
Большое значение как до операции, так и после нее имеют общеукрепляющие процедуры, направленные на повышение защитных сил, улучшение общего кровообращения и обогащение кислородом. Правильное чередование труда и отдыха, регулярные занятия физической культурой и пребывание на свежем воздухе способствуют закаливанию организма.
В комплекс физических упражнений целесообразно включить такие, которые усиливают объем дыхания. Полезен бег или быстрая ходьба, облегченный физический труд, глубокое дыхание, повороты и вращения головы и шеи.
Питание должно быть полноценным, разнообразным с включением белковых продуктов (молока, творога, нежареного мяса) и витаминизированной пищи (овощи, фрукты, соки). Ни в коем случае нельзя употреблять спиртные напитки, включая и пиво, так как они усиливают секрецию слизи и выделения из уха. Во всяком случае этот запрет категориченв течение двух лет, даже при хорошем заживлении.
Соблюдение перечисленных рекомендаций, своевременные посещения врача способствуют надежному заживлению и полному избавлению больного от выделений из уха. Для тех больных, которым назначается вторая — слухоулучшающая операция, соблюдение отмеченных правил увеличивает шансы на ее эффективность.
Холестеатома уха
Холестеатома уха — это опухолевидное инкапсулированное образование среднего уха, состоящее преимущественно из клеток слущенного эпителия и кристаллов холестерина. Различают истинную (врожденную) и ложную холестеатому уха. Проявляется заболевание ощущением распирания и болями в ухе, снижением слуха смешанного типа, небольшим количеством имеющих гнилостный запах выделений из уха. Холестеатома уха диагностируется при помощи рентгенографии и КТ черепа, отоскопии, зондирования и промывания барабанной полости, исследований вестибулярного и слухового анализаторов. Лечение холестеатомы уха в большинстве случаев заключается в радикальном хирургическом удалении. Иногда возможно промывание надбарабанной полости с расположенной в ней холестеатомой.
МКБ-10
Общие сведения
Причины
Холестеатома уха может иметь врожденный характер. В таких случаях она носит название истинной. Благодаря гладкой, напоминающей поверхность жемчужины, капсуле истинную холестеатому уха называют еще «жемчужной опухолью». Она возникает вследствие эмбриональных нарушений и располагается в пирамиде височной кости. Истинная холестеатома может также находиться в других костях черепа, в боковой цистерне и желудочках головного мозга.
Ложная холестеатома уха образуется в результате длительно протекающих отитов или как последствие травмы уха. Считается, что образование ложной холестеатомы уха возможно 2 путями. В первом случае происходит врастание плоского эпителия наружного слухового прохода в полость среднего уха через краевой разрыв барабанной перепонки. Второй механизм образования холестеатомы уха реализуется при нарушении проходимости слуховой трубы в связи с евстахиитом. В результате пониженного давления в барабанной полости происходит втяжение в нее части барабанной перепонки. Когда втяжение становится достаточно глубоким, в нем начинает накапливаться кератин и слущенный эпителий, что ведет к развитию холестеатомы уха.
Патогенез
Холестеатома уха не является истинной опухолью уха, хотя по своему внешнему виду и характеру роста напоминает опухолевое образование. Холестеатома уха имеет слоистую структуру. Сверху она покрыта капсулой из соединительной ткани, под которой находится ороговевающий плоский эпителий. Средний слой холестеатомы уха представлен наложенными одна на другую пластинами слущенного эпителия и расположенными между ними кристаллами холестерина. Центральную часть холестеатомы уха или ее ядро занимает имеющий гнилостный запах беловатый детрит.
Холестеатома уха может быть единичным образованием или представляет собой скопление большого количества узелков, имеющих плотную консистенцию и размер от 3 мм. Холестеатома уха выделяет специфические химические вещества, которые приводят к резорбции окружающих холестеатому костных тканей с образованием гладкостенной полости. Кроме того, эти вещества оказывают токсическое воздействие на рецепторный аппарат внутреннего уха, вызывая расстройство звуковосприятия и реактивный лабиринтит.
Симптомы холестеатомы уха
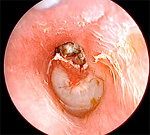
В начальном периоде холестеатома уха может иметь бессимптомное течение. Затем пациент начинает предъявлять жалобы на чувство распирания в ухе, появление тупой, давящей, ноющей или стреляющей ушной боли. Происходит понижение слуха. Возможны головные боли, при развитии лабиринтита — головокружения. Наблюдаются выделения из уха, которые обычно имеют гнилостный запах и носят скудный характер. Отличительной особенностью является обнаружение в отделяемом небольших комочков белого цвета.
При холестеатоме уха тугоухость имеет смешанный характер. С одной стороны она обусловлена нарушением звукопроведения в связи с ограничением подвижности слуховых косточек, а с другой — расстройством звуковосприятия в результате токсического поражения рецепторов лабиринта проникающими в него агрессивными выделениями холестеатомы.
Осложнения
Разрушая рядом расположенные костные образования, холестеатома уха увеличивается в размерах. Так она со временем заполняет ячейки сосцевидного отростка, доходит до капсулы лабиринта и способна разрушить его полукружные канальцы с образованием фистулы лабиринта. При разрушении коркового слоя сосцевидного отростка холестеатома уха выходит под кожу сосцевидной области.
Разрушение стенки косного канала лицевого нерва ведет к развитию пареза лицевого нерва, стенки сигмовидного синуса — к его тромбозу. Зачастую холестеатома уха достигает размера грецкого ореха и имеет расходящиеся в различных направлениях отростки. При этом она образует гигантскую полость, похожую на полость, остающуюся после общеполостной операции на ухе.
Старая холестеатома уха включает содержащие токсическую жидкость кисты, прорыв которых в подпаутинное пространство приводит к развитию асептического менингита, в вещество головного мозга — к появлению менингоэнцефалита. Эти осложнения могут привести к гибели больного от отека головного мозга. Обострение среднего отита часто сопровождается гнойным распадом холестеатомы уха, обуславливающим развитие гнойного лабиринтита и менингита, околосинусового и экстрадурального абсцесса, абсцесса головного мозга, отогенного сепсиса.
Диагностика
К диагностике холестеатомы уха могут привлекаться не только врачи-отоларингологи, но также неврологи и нейрохирурги. В современной отоларингологии используется комплекс визуализирующих и функциональных методик:
Холестеатому уха необходимо дифференцировать от опухолей и инородных тел уха, кохлеарного неврита, серной пробки, гломусной опухоли, адгезивного среднего отита, специфических гранулем при туберкулезе и сифилисе.
Лечение холестеатомы уха
Консервативная тактика
Консервативное лечение возможно лишь в случае небольшой холестеатомы уха, находящейся в надбарабанном пространстве. Терапия таких холестеатом заключается в промывании надбарабанного пространства растворами протеолитических ферментов и борной кислоты. Начинают и заканчивают процедуру промыванием полости изотоническим раствором. Подобную манипуляцию проводят ежедневно в течение недели.
Хирургическое лечение
При неэффективности консервативного лечения, большом размере холестеатомы уха, наличии осложнений показано радикальное удаление образования. В зависимости от распространенности холестеатомы хирургическое вмешательство может включать:
Прогноз и профилактика
В случае своевременного выявления, последовательного консервативного или радикального хирургического лечения холестеатомы прогноз благоприятный. В отдельных случаях возможны рецидивы процесса. В запущенных стадиях возможно развитие тугоухости, жизнеугрожающих внутричерепных осложнений. Профилактика холестеатомы заключается в предупреждении ХГСО, своевременном лечении воспаления среднего уха.
Холестеатома среднего уха что делать
Холестеатома представляет собой разрастание ороговевающего эпителия среднего уха. Она обычно развивается вследствие рецидивирующей инфекции, которая вызывает врастание кожи, выстилающей барабанную перепонку, в полость среднего уха. Прогрессирующий воспалительный процесс развивается вследствие краевой перфорации барабанной перепонки и остеита латеральной стенки аттика. Холестеатомы часто приобретают форму кисты или кармана, из которого в полость среднего уха проникают слущивающиеся слои эпидермиса кожи наружного слухового прохода.
а) Клиническая картина холестеатомы:
• Зловонные выделения из уха, иногда в минимальном количестве, но могут и отсутствовать; выделения, если они имеются, всегда гнойные и никогда не бывают слизистыми.
• Прогрессирующее ухудшение слуха, возможно появление головокружения.
• Боль в ухе и повышение температуры тела при обострениях.
• Тупая головная боль или ощущение давления в голове.
б) Этиология и патогенез. P.S. Приобретенная холестеатома среднего уха не является опухолью, а скорее представляет собой хронический воспалительный процесс, который, в отличие от хронического воспаления слизистой оболочки, вызывает прогрессирующую деструкцию кости.
Способствующие факторы:
• Нарушение вентиляции среднего уха и оттока из него (хроническое уменьшение давления) с гипопневматизацией ячеек.
• Миграция плоского эпителия в результате его повышенной способности к росту в верхнюю часть барабанного кольца, врастание папиллярных образований из эпителия через инвагинацию в ненатянутой части барабанной перепонки или через ретракционный карман в натянутой ее части; из папиллярных врастаний позднее образуется матрикс будущей холестеатомы.
• Склонность герминативного слоя к пролиферации, обусловленная воспалительным процессом.
• Сохранение гиперпластичных остатков эмбриональной мезенхимы в подслизистой основе среднего уха, которые позднее образуют периматрикс.
— Гистопатогенез. Холестеатома может образовать компактный мешок из слущивающихся пластов эпидермиса, располагающихся подобно луковой шелухе и соединенных довольно толстой ножкой с исходным местом на барабанной перепонке (на ее ненатянутой или натянутой части), или состоять из широко расходящегося в виде веера матрикса, выстилающего сосцевидные пещеру и ячейки и отдающего отроги в отдаленные костные карманы и полости сосцевидного отростка. Поэтому в последнем случае холестеатома имеет сетчатую или дендритическую (разветвленную) структуру.
Она чаще наблюдается при холестеатоме, исходящей из натянутой части, чем из ненатянутой. Деструкция кости обусловлена, во-первых, действием ферментов (например, коллагеназы), образующихся в периматриксе, и, во-вторых, остеокластами костной ткани, т.е. хроническим остеомиелитом.
P.S. Предпосылкой для образования холестеатомы является прямой контакт между ороговевающим плоским эпителием наружного слухового прохода и мукопериостальной тканью среднего уха, поврежденной воспалительным процессом.
Такие условия возникают в результате:
• краевой перфорации с деструкцией защитного барьера фиброзного кольца;
• папиллярных врастаний, например в области ненатянутой части барабанной перепонки или разрушенного фиброзного кольца;
• образования ретракционного кармана в натянутой части барабанной перепонки;
• миграция ороговевающего плоского эпителия после продольных переломов пирамиды височной кости или разрывы барабанной перепонки с развитием посттравматического среднего отита.
В патогенезе холестеатомы участвуют те же факторы, что и в хроническом воспалении слизистой оболочки.
в) Диагноз. Холестеатомы среднего уха классифицируют на первичные, вторичные, а также по топографоанатомическому признаку. Классификация холестеатомы на основе топографоанатомического признака, по-видимому, наиболее удобна для диагностики и наиболее проста. По этому признаку холестеатомы делят на:
• холестеатомы натянутой части (син.: вторичная холестеатома среднего уха);
• холестеатомы ненатянутой части (син.: первичная, или генуинная, холестеатома аттика (эпитимпанума);
• скрытые холестеатомы (син.: холестеатома позади интактной барабанной перепонки, или врожденная холестеатома).
Холестеатома натянутой части барабанной перепонки развивается из ретракционного кармана, образовавшегося в результате хронического воспалительного процесса, обычно затрагивающего задневерхний квадрант натянутой части барабанной перепонки. Для нее характерна задневерхняя краевая перфорация.
В области краевой перфорации выявляют воспалительные грануляции, зловонный экссудат с холестеатомными хлопьями и четко очерченную зону деструкции на примыкающей заднемедиальной стенке наружного слухового прохода. Отмечается также кондуктивная тугоухость вследствие деструкции слуховых косточек. Часто поражается наковальне-стременной сустав.
Холестеатома ненатянутой части исходит из папиллярных врастаний ороговевающего плоского эпителия в области шрапнелевой мембраны на фоне хронического эпитимпанита. Воспалительный процесс усиливает пролиферацию плоского эпителия.
Характерна четко очерченная перфорация ненатянутой части, часто закрывающаяся коркой и сочетающаяся с деструкцией латеральной стенки аттика. Медиальнее этого места выявляют воспалительную грануляционную ткань и дурно пахнущий экссудат с холестеатомными хлопьями. В этом случае также развивается кондуктивная тугоухость, в далекозашедшей стадии заболевания поражается внутреннее ухо.
Скрытая холестеатома развивается постепенно и длительное время не проявляется клинически, располагаясь за барабанной перепонкой без признаков перфорации. В большинстве случаев она представляет собой холестеатому ненатянутой части барабанной перепонки, развивающуюся без перфорации в результате папиллярных врастаний в эпитимпанум, распространяясь из него в среднее ухо. Пневматизация и складки слизистой оболочки определяют пути распространения холестеатомы. В редких случаях холестеатома бывает врожденной.
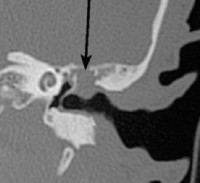
г) Диагностические признаки холестеатомы. Рентгенологические признаки: КТ высокого разрешения височной кости в аксиальной и корональной проекциях является наиболее информативным исследованием, позволяющим выявить деструкцию кости в области пирамиды, изменения мягких тканей среднего уха и распространение холестеатомы в полость черепа. По рентгенограммам, выполненным в проекции Шюллера и Стенверса, можно отчасти судить о степени пневматизации кости, но выявить деструктивный процесс с их помощью невозможно.
Аудиометрия: на аудиограммах отмечается картина кондуктивной тугоухости, которая, возможно, сочетается с нейросенсорной тугоухостью. Распространение холестеатомы на лабиринт приводит к прогрессирующей нейросенсорной тугоухости.
Вестибулярные пробы: если целостность капсулы лабиринта не нарушена, спонтанный и вызванный нистагм отсутствуют. При эрозии латерального полукружного канала фистульная проба положительная.
Функция лицевого нерва: эрозия костного канала лицевого нерва и его сосцевидного и барабанного сегментов или распространение ее на внутренний слуховой проход сначала вызывают нейропраксию, а затем прогрессирующий аксонотмезис.
д) Дифференциальный диагноз холестеатомы:
• Неактивное хроническое воспаление слизистой оболочки с образованием спаек между мысом барабанной полости и атрофичной натянутой частью.
• Рак среднего уха или наружного слухового прохода.
• Туберкулез среднего уха.
е) Лечение холестеатомы. Консервативное лечение путем орошения уха (в том числе через дренажную трубку), системного назначения антибиотиков и их местного применения в виде ушных капель, содержащих также глюкокортикоиды, неэффективно, так как с помощью антибиотикотерапии невозможно подавить воспалительный процесс или устранить миграцию плоского эпителия из наружного слухового прохода в среднее ухо.
Хирургическое лечение. Хирургическое лечение хронического среднего отита с холестеатомой включает радикальное удаление воспаленных тканей и реконструктивную операцию на среднем ухе.
P.S.. Хирургическое вмешательство при холестеатоме преследует две цели:
1. Радикальное удаление воспаленных тканей включая матрикс, периматрикс и пораженную кость.
2. Сохранение и реконструкцию звукопроводящего аппарата.
— Мастоидэктомия. Операция состоит во вскрытии ретроаурикулярным или эндауральным доступом аттика, полости среднего уха, сосцевидной пещеры и инфицированных воздухоносных ячеек сосцевидного отростка. Сосцевидные ячейки и пещеру резецируют. Мастоидэктомию в зависимости от степени прорастания холестеатомы выполняют, используя одну из двух методик:
1. «Закрытую», т.е. без вскрытия задней стенки наружного слухового прохода. При этой методике операции заднюю стенку костной части наружного слухового прохода и латеральную стенку аттика сохраняют.
2. «Открытую», т.е. со вскрытием задней стенки наружного слухового прохода. Суть этой операции в том, что сосцевидную пещеру, аттик и барабанную полость соединяют в одну общую полость, которая открывается в наружный слуховой проход через его разрушенную заднюю стенку.
— Субтотальная петрозэктомия: после формирования общей сосцевидной полости по «открытой» методике дополнительно резецируют часть височной кости. Образовавшуюся полость тампонируют с помощью кусочка жировой ткани, взятой из брюшной полости, а слуховую трубу и наружный слуховой проход навсегда закрывают.
Радикальное удаление матрикса и периматрикса холестеатомы осуществляют под операционным микроскопом. Образовавшаяся полость заполняется в течение нескольких недель с образованием эпидермального слоя. Недостаток этой операции состоит втом, что цепочку слуховых косточек не реконструируют, поэтому функциональный результат операции обычно плохой. Кроме того, соединение барабанной и сосцевидной полости с просветом наружного слухового прохода становится причиной развития хронической отореи, обусловленной тубарной или экзогенной инфекцией.
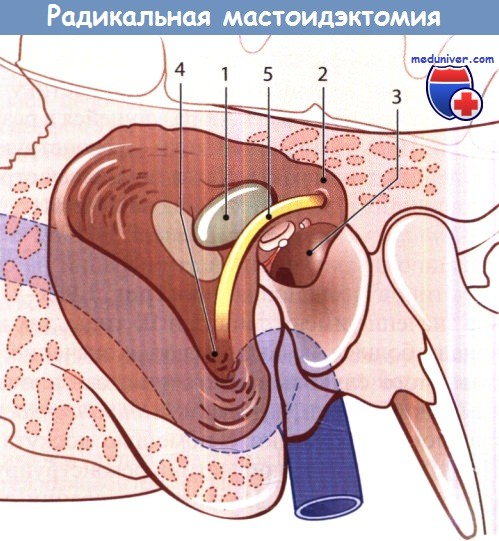
Выявлена эбурнеация сосцевидного отростка: пещера (1), аттик (2),
полость среднего уха (3) и небольшая воздухоносная полость в сосцевидном отростке (4) широко вскрыты.
Канал лицевого нерва вскрыт до уровня второго коленца (барабанный сегмент) (5).
Эти образования соединены в одну полость, открывающуюся в наружный слуховой проход.
Если планируется выполнить тимпанопластику, радикальную операцию модифицируют:
полость среднего уха отгораживают от сосцевидной полости и восстанавливают звукопроводящий аппарат. 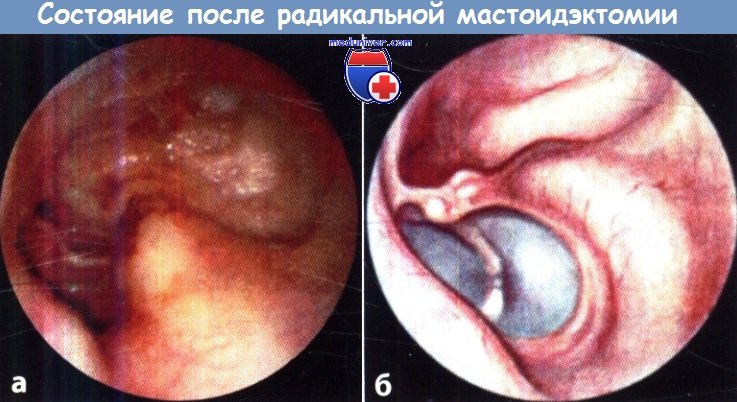
Полость полностью эпителизирована.
— Тимпанопластика. Цель этой операции состоит в экранировании круглого окна от действия звуковых волн и восстановлении проведения звука от барабанной перепонки к овальному окну. Для этого:
• Закрывают перфорацию барабанной перепонки с помощью фасции или надхрящницы.
• Реконструируют разрушенную цепочку слуховых косточек, соединяя барабанную перепонку непосредственно с основанием стремени (оссикулопластика).
• Отделяют полость среднего уха от наружного слухового прохода путем реконструкции задней стенки последнего и латеральной стенки аттика с помощью костного или хрящевого трансплантата или путем сохранения нетронутой стенки костной части наружного слухового прохода.
— Радикальное удаление инфицированных тканей (радикальная операция) и реконструкцию звукопроводящего аппарата обычно выполняют одномоментно, но иногда более предпочтительной бывает мастоидэктомия без выполнения тимпанопластики. Показания к такому вмешательству:
1. Холестеатома с интракраниальными осложнениями.
2. Холестеатома, осложнившаяся параличом лицевого нерва.
3. Сетчато-древовидная холестеатома с экстенсивным ростом в сильно пневматизированной височной кости.
— Принципы тимпанопластики. В 1952 г. Вулыптейн предложил классификацию реконструктивных операций на среднем ухе, в которой выделил пять типов тимпанопластики. В настоящее время практическое значение имеют лишь I и III типы, так как фенестрацию полукружного канала больше не выполняют, а значение рычагового механизма, приписываемого слуховым косточкам, оказалось преувеличенным. При I типе тимпанопластики, называемом мирингопластикой, перфорацию барабанной перепонки закрывают с помощью лоскута из фасции или надхрящницы.
При III типе тимпанопластики реконструируют цепочку слуховых косточек (оссикулопластика). Цель этой операции состоит в восстановлении механизма проведения звука от барабанной перепонки к основанию стремени, расположенному в овальном окне. В этом случае особенно важное значение имеет сохранность стремени. При выполнении тимпанопластики III типа возможны три случая:
1. Целостность стремени не нарушена: реконструктивное вмешательство состоит в соединении барабанной перепонки и/или рукоятки молоточка с головкой стремени. В качестве средства для соединения используют аллопластический (синтетический) протез, называемый протезом для частичного замещения слуховых косточек.
2. Отсутствуют ножки стремени, основание стремени подвижно: между барабанной перепонкой и основанием стремени интерпонируют протез для полного замещения слуховых косточек.
3. Основание стремени отсутствует или неподвижно: в овальном окне проделывают отверстие и устанавливают в него аутотрансплантат (V тип тимпанопластики).
Оссикулопластику выполняют с помощью различных материалов, но главным образом аллопластических имплантатов из золота, титана, пластика или керамики. Там, где возможно, используют также остатки слуховых косточек.
ж) Течение и прогноз. Холестеатома, если ее не лечить, является наиболее опасной формой хронического воспалительного процесса в среднем ухе. Она может вызвать следующие угрожающие жизни интракраниальные осложнения:
• Лабиринтит и менингит.
• Синус-тромбоз и сепсис.
• Эпи- и субдуральный абсцесс в сочетании с менингитом.
• Абсцесс височной доли или мозжечка.
P.S. Вылечить больного с холестеатомой с помощью консервативного лечения почти никогда не удается. Поэтому, а также учитывая опасность развития интракраниальных осложнений, эти опухоли всегда следует удалять хирургически.
з) Врожденная холестеатома височной кости. Врожденная холестеатома височной кости — редкая форма холестеатомы, связанная с наружным слуховым проходом или барабанной перепонкой. Обычно она протекает скрыто, располагаясь за интактной барабанной перепонкой, и лишь в исключительных случаях развивается из эмбриональных остатков эктодермы в височной кости. Она называется также истинной, или первичной, холестеатомой.
и) Течение отдельных форм холестеатомы. У детей грудного и младшего возраста холестеатома встречается редко, но ее частота после 6 лет увеличивается.
Относительно редко встречается холестеатома и в пожилом возрасте. В таких случаях она обычно развивается в результате реактивации воспалительного процесса, который, протекая скрыто, может проявиться одним из следующих осложнений:
• головокружением;
• быстропрогрессирующей тугоухостью;
• параличом лицевого нерва;
• менингитом.
Петрозит характеризуется прогрессирующей деструкцией кости, образованием секвестра, прорастанием в лабиринт, канал лицевого нерва и полость черепа. Он развивается исподволь и может осложниться эпи- и субдуральным абсцессом. Одним из факторов, способствующих его развитию, является сахарный диабет, вызывающий общее снижение сопротивляемости организма и местные метаболические расстройства. Заживление в послеоперационном периоде часто растянуто, прогноз в целом неблагоприятный.
Холестеатома наружного слухового прохода (меатальная холестеатома) развивается из-за склонности эпидермальной выстилки костной части наружного слухового прохода к патологической пролиферации или вследствие прорыва холестеатомы среднего уха из аттика в часть наружного слухового прохода, расположенную непосредственно латеральнее барабанной перепонки
Посттравматическая холестеатома образуется при продольных переломах пирамиды височной кости, распространяющихся на наружный слуховой проход. В результате такого повреждения эпидермис наружного слухового прохода или часть барабанной перепонки мигрирует в полость среднего уха. Мигрировавший ороговевающий плоский эпителий вначале образует безобидные эпидермальные кисты; холестеатома с матриксом и периматриксом, вызывающая деструкцию кости, образуется позднее, когда кисты инфицируются.
— Вернуться в оглавление раздела «отоларингология»
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021