Хондропластика коленного сустава что это такое и как
Кафедра травматологии и ортопедии
Научно-практический журнал RUSSIAN ENGLISH
Site Navigation[Skip]
АРТРОСКОПИЧЕСКАЯ ХОНДРОПЛАСТИКА ЛОКАЛЬНЫХ ХРЯЩЕВЫХ ДЕФЕКТОВ КОЛЕННОГО СУСТАВА С ИСПОЛЬЗОВАНИЕМ КОЛЛАГЕНОВОЙ МЕМБРАНЫ CHONDRO-GIDE
ССЫЛКА ДЛЯ ЦИТИРОВАНИЯ:
Гаркави А.В., Блоков М.Ю., АРТРОСКОПИЧЕСКАЯ ХОНДРОПЛАСТИКА ЛОКАЛЬНЫХ ХРЯЩЕВЫХ ДЕФЕКТОВ КОЛЕННОГО СУСТАВА С ИСПОЛЬЗОВАНИЕМ КОЛЛАГЕНОВОЙ МЕМБРАНЫ CHONDRO-GIDE // Кафедра травматологии и ортопедии. 2015.№3(15). с.4-7 [Garkavi A.V., BLOKOV М.Y., // The Department of Traumatology and Orthopedics. 2015.№3(15). p.4-7]
А. В. ГАРКАВИ, М. Ю. БЛОКОВ
Первы й Московски й Государственны й Медицински й Университет Имени И. М. Сеченова, Москва Городская Клиническая Больница Имени С. П. Боткина, Москва
В статье описана усовершенствованная техника хондропластики локальных дефектов суставного хряща коленного сустава с использованием коллагеновой мембраны Chondro-Gide. Авторы усовершенствовали артроскопическую технику имплантации лоскута мембраны и показали преимущества усовершенствованной техники перед аналогичными операциями, выполненными через артротомический доступ. Достигнуть хороших и отличных результатов удалось больше на 5%, а комфортность лечения пациенты оценили в 2,5 раза выше.
Ключевые слова: хондропластика, хрящевой дефект, коленный сустав, коллагеновая мембрана.
Частота заболеваний и травм коленного сустава с последующим развитием его дисфункции настолько велика, что является не только медицинской, но и социально-экономической проблемой. Создано много медицинских технологий как консервативного, так и оперативного лечения – от охранительного режима нагрузки до эндопротезирования, однако ключевой проблемой является поиск эффективного восстановления суставного хряща, которая пока еще не имеет окончательного решения [1–3]
При небольших и неглубоких поражениях консервативное лечение может быть достаточно эффективным, но при глубоком дефекте приходится прибегать к оперативному вмешательству, так как образующийся в результате консервативного лечения на месте глубокого хрящевого дефекта регенерат не может заменить полноценный хрящ. эту задачу может решить только хондропластика.
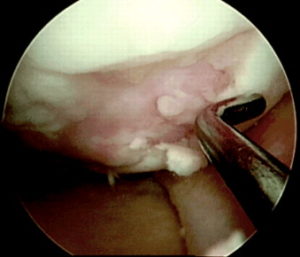
Широко распространенным воздействием является артроскопическая остеоперфорация склерозированной субхондральной кости, способствующая в том числе выходу на поверхность вместе с кровяным сгустком полипотентных мезенхимальных клеток с последующей их трансформацией в хондроциты. Однако эффективность таких операций снижается за счет того, что сгусток часто не удерживается на суставной поверхности. По многочисленным оценкам такая операция имеет эффект лишь в 70-80 % наблюдений, и он достаточно кратковременный (рис. 1).
Мозаичная костно-хрящевая хондропластика достаточно травматична и также не во всех случаях приводит к достижению хорошего результата.
Наиболее перспективным считают применение клеточных технологий с имплантацией в зону дефекта хряща культуры аутологичных клеток (хондроцитов или мезенхимальных стромальных клеток из костного мозга), однако эти технологии остаются весьма сложными и очень затратными, что не позволяет в ближайшее время рассчитывать на их широкое распространение [4–7].
Более технически простой и менее дорогостоящей является технология индуцированного на матрице хондрогенеза (AMIC), объединяющая сразу несколько подходов. В ходе артроскопического дебридмента с пораженной суставной поверхности удаляют остатки хряща, после чего перфорируют субхондральную кость до появления крови. Вместе с кровью из кости поступают мезенхимальные стромальные клетки, способные инициировать формирование суставного хряща. Для удержания сгустка обработанную поверхность покрывают коллагеновой мембраной, которая со временем лизируется. Таким образом, стромальные клетки не выращивают in vitro, а получают в ходе операции из перфорированной кости.
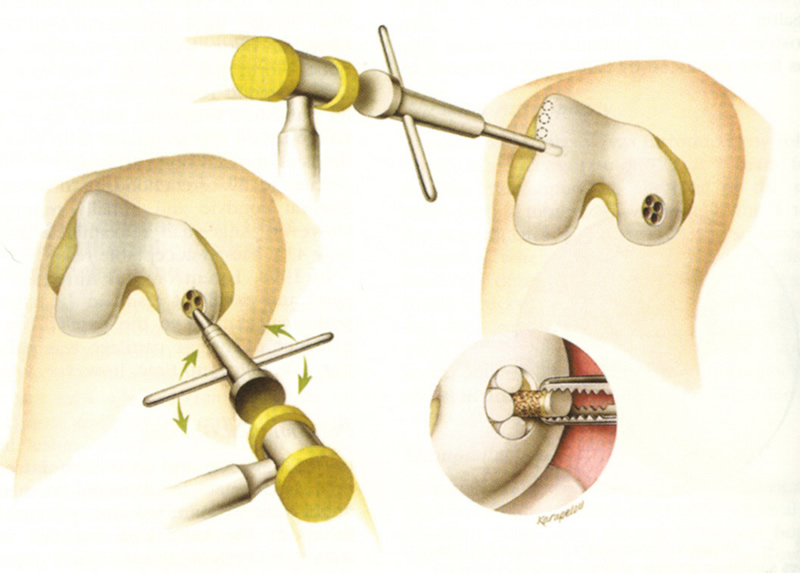
В классическом варианте технологии AMIC имплантацию мембраны Chondro-Gide выполняют через артротомический доступ, фиксируя ее узловыми швами. Большинство врачей предпочитают пользоваться именно открытым доступом. Существенным его недостатком помимо травматичности является необходимость в большинстве случаев выполнять операцию в два этапа. Первый этап – это предоперационная диагностика, артроскопическая ревизия и санация сустава. В ходе артроскопии уточняют размер и глубину хрящевого поражения (рис.2).
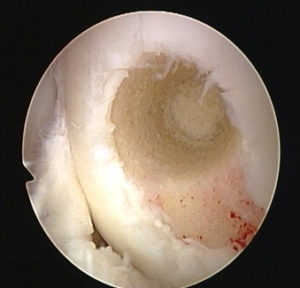
Вторым этапом через артротомический доступ удаляют с поверхности субхондральной кости нежизнеспособные остатки суставного хряща, выполняют остеоперфорацию (рис.3).
Затем с помощью специального шаблона из фольги получают отпечаток дефекта, выкраивают по шаблону лоскут коллагеновой мембраны и укладывают ее на кость. Шаблон следует выкроить с таким расчетом, чтобы его размеры были немного меньше хрящевого дефекта. В противном случае на уложенном лоскуте образуются складки, что препятствует его плотному прилеганию (рис. 4).
Фиксацию мембраны обеспечивают или ранее нанесенным фибриновым клеем, или узловыми швами (рис. 5).
Артроскопическая имплантация с фиксацией фибриновым клеем не получила еще широкого распространения, а ее целесообразность и эффективность ввиду повышенной технической сложности некоторыми авторами ставятся под сомнение (Голубев Г.Ш., 2008; Авакян А.П., 2012; Dorotka R., 2004; Anders S, 2006).
Мы поставили целью упростить технику артроскопической хондропластики, сделав ее более доступной. Разработано и внедрено в практику несколько усовершенствований.
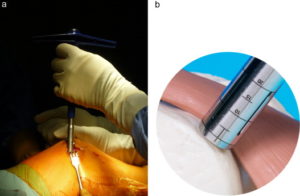
Наложение шаблона из фольги для измерения хрящевого дефекта при артроскопии невозможно. Приходится иногда несколько раз примерять выкроенный лоскут, приводя его размеры в соответствие с конфигурацией дефекта. Мы разработали специальную линейку-измеритель, которую заводят в сустав через артроскопический порт, получая точные размеры (рис. 6).
Формирование ровных краев дефекта нужного размера с помощью артроскопических инструментов – сложная задача, требующая затрат времени. Мы разработали набор фрез различного диаметра, позволяющих получить одним движением идеально ровные края (рис. 7). После формирования ровных краев хрящ внутри круга убирают артроскопическими инструментами (кусачками, шейвером). При дефектах, форма которых далека от круга, можно применить комбинацию фрез.
При атроскопии невозможно фиксировать лоскут швами, приходится пользоваться только клеем. Мы изменили технику такой фиксации. Лоскут укладываем не на ранее нанесенный слой клея, а непосредственно на кость, а клей наносим сверху. это проще технически, быстрее, не менее надежно и улучшает контакт мембраны с костью (рис. 8).
Мы сравнили результаты хондропластики, выполненной с применением как атротомии, так и артроскопии – всего 152 наблюдения. У всех пациентов были глубокие локальные хрящевые дефекты мыщелков бедренной кости небольшой площади (до 3,0 см 2 ) с выраженным болевым синдромом (не менее 35 баллов по ВАШ) и дисфункцией коленного сустава (оценка по шкале KOOS от 60 до 76 баллов).
Послеоперационный период у всех был одинаковым – опорную нагрузку исключали до 6 недель, в это время выполняли пассивные движения на аппарате ФИЗИОТЕК.
В результате при применении артроскопической техники удалось сократить этап выполнения операции под жгутом (обработка субхондральной кости и укладывание лоскута мембраны) на 16 мин (в 1,75 раза), практически исключить необходимость пункции сустава в раннем послеоперационном периоде, а также получить через 1 год наблюдения снижение болевого синдрома в среднем до 8,6 балла по ВАШ, улучшение функции до 92,3 балла по KOOS и достигнуть в 95,8 % случаев хороших и отличных результатов, что на 5 % больше, чем при использовании артротомического доступа. Важным критерием явилась оценка пациентами комфортности лечения. При исследовании этого показателя мы выделили 3 периода – предоперационный, госпитальный и реабилитационный. Отличия отмечены только в госпитальном периоде, что связано с особенностями артротомического доступа, необходимостью заживления раны, пункциями сустава. Общую ретроспективную оценку пациенты проводили уже через 1 год, когда к сохранившимся воспоминаниям об операции присоединились и другие факторы, например – проведение операции через артротомический доступ в два этапа, послеоперационный рубец после артротомии. В итоге пациенты, которым выполнили артроскопию, оценили комфортность лечения в среднем в 2,5 раза выше.
Таким образом, артроскопическая хондропластика с применением коллагеновой мембраны по модифицированной методике менее травматична, приводит к лучшим результатам и более комфортна для пациентов.
Список литературы
1.Миронов, С.П. и др. Классификация и методы лечения хрящевых дефектов // Вестн. травматологии и ортопедии им. H.H. Приорова. 2008. No 3. С. 81-85.
2.Зоря В.И. Лазишвили Г.Д., Шпаковский Д.е. Деформирующий артроз коленного сустава − Москва, 2010. − 320 с.
3.Пихлак А.э., Гаркави А.В., Логачев В.А. и др. Остеоартроз: клиника, диагностика, лечение // М., Медпрактика-М, 2013 – 144 стр.
4. Котельников Г.П. Ларцев Ю.В., Кудашев Д.С., Кобзарев В.В. Пути оптимизации хирургического лечения пациентов с деформирующим гонартрозом // «Остеосинтез и эндопротезирование»: материалы международной Пироговской научно-практической конференции. Москва, 2008. С. 102-103.
5.Загородний н.В., Королев А.В., Закирова А.Р. и др. Методы артроскопического лечения хрящевых дефектов коленного сустава. // Сб.матер. научно-практ. конф., посвященной 40-летию ГКБ No 31 – Москва, 25.03.2010 – с.117-118.
6. Brittberg M., Gerso W.K. Cartilage surgery: an operative manual: Saunders; 1 Har/Psc edition. 2010. 320 p.
ARTHROSCOPIC CHONDROPLASTY OF LOCAL DEFECT KNEE CARTILAGE USING COLLAGEN MEMBRANE CHONDRO-GIDE
А. V. GARKAVI, М. YU. BLOKOV
Sechenov First Moscow State Medical University, Moscow City Clinical Hospital Botkin, Moscow
e paper describes an improved technique chondroplasty local articular cartilage defects of the knee joint using a collagen membrane Chondro-Gide. Authors improved the arthroscopic technique of membrane gra implantation and demonstrated the bene ts of advanced technology over similar operations performed through arthrotomy approach. To achieve good and excellent results were more than 5%, and comfort of the treatment of patients rated 2.5 times higher.
key words: chondroplasty, cartilage defect, knee, collagen membrane.
Артроскопия при повреждении хряща (хондропластика)
Причины и симптомы повреждения хряща
Повреждения и заболевания хрящевых покровов сустава весьма распространены в наши дни. Причина болезни – спортивные или другие виды травм, а также возрастные недуги, повлекшие за собой постепенную дегенерацию ткани, которая в свою очередь приводит к повреждению хрящей. Симптомы заболевания:
Недостаточное внимание к этим симптомам может привести к контрактурам и деформации опорно-двигательного аппарата.
Артроскопия – современная методика по восстановлению поверхности хряща сустава. Уникальность заключается в том, что она позволяет поставить пациента на ноги в считанные недели. При нереконструктивных хирургических операциях больной уже на следующий день может не только двигать, но и нагружать прооперированную конечность. После них показана пассивная тренировка мышц, двигающих сустав.
Этот малоинвазивный метод вмешательства также проводится с целью диагностики внутрисуставной патологии. С его помощью можно оценить состояние коленного сустава, выявить повреждения и точную причину болевого синдрома, чтобы определиться с дальнейшей тактикой лечения. Операция проводится без значительных разрезов и травматизации здоровых тканей.
Технология была разработана и впервые применена в Швейцарии. Сейчас такие операции выполняются во многих странах Европы и в России. С ее помощью можно лечить практически каждый крупный сустав. Наиболее распространены артроскопические вмешательства на плечевом, локтевом, коленном, тазобедренном и голеностопном суставах.
Эффективность артроскопического лечения очень высока и составляет 90-95%. Большинство пациентов выписываются из клиники через 1-2 дня после проведения хондропластики.
Показания к применению артроскопии
Показаниями к проведению артроскопии сустава являются:
Данный вид вмешательства назначается пациентам моложе 55 лет с повреждением хряща в нагружаемой зоне до 1.5-2 см.
Диагностика с помощью артроскопии
Диагностическая ценность артроскопии при внутрисуставной патологии достаточно велика. Хирург может осмотреть каждый участок и структуру сустава, оценить его состояние и выявить патологию.
Во время артроскопии делается несколько проколов, в один из которых вводится небольшой инструмент с набором линз и осветительных систем. Свет проводится через оптическое волокно. Изображение сустава с миниатюрной цифровой камеры передается на монитор. Во второй прокол необходим для хирургического инструмента, с помощью которого врач проводит необходимые манипуляции.
Операция по восстановлению поврежденного хряща
Порядок проведения артроскопии при повреждении хряща:
При проведении операции с использованием артроскопического метода снижается кровопотеря и риск возникновения послеоперационной инфекции. Благодаря минимальной инвазивности пациенты практически не испытывают послеоперационных болей и быстро встают на ноги.
Перевязки проводятся до 10 дней после операции.
Артроскопия обеспечивает высокую точность манипуляций в суставе и исключительную аккуратность действий хирурга.
Виды хондропластики
При артроскопии восстановление поврежденного хряща осуществляется методом остеоперфорации или пересадки хряща.
Качественные услуги по приемлемым ценам
Новейшие методы оперативного лечения через артротомический доступ – приоритетное направление в работе нашего центра. Воспользоваться данным видом услуг могут не только жители Москвы, но и любого региона России. Качество медицинских услуг и цены на артропластику поврежденного хрящевого сустава в нашем центре еще никого не заставили жалеть о своем выборе.
Мы восстановим поврежденный суставной хрящ и поможем вернуть свободу движений с помощью артроскопии – щадящей хирургической процедуры. В большинстве случаев своевременно выполненная артропластика поврежденного хряща позволяет восстановить функцию сустава до прежнего уровня. Не откладывайте диагностику и лечение суставов, запишитесь на прием в наш центр.
Хондропластика коленного сустава: кому она поможет?
Травмы, избыточные физические нагрузки, нарушение обмена веществ, наследственность и другие причины могут серьёзно повлиять на состояние хряща в коленном суставе. При выявлении повреждений и дефектов хряща в этой области может помочь хондропластика. Подробнее об этом виде хирургического вмешательства мы попросили рассказать врача – травматолога-ортопеда высшей категории «Клиники Эксперт» Иркутск Алексея Юрьевича Красовского.
— Алексей Юрьевич, что такое хондропластика коленного сустава?
— Это пластическая операция, проводимая с целью замещения дефектов хряща в суставе. Она может выполняться как с использованием аутоткани (собственной ткани пациента), так и с помощью биполимерной плёнки.
Хондропластика помогает пациентам, у которых имеется дефект нагружаемой поверхности хряща, артроз второй, третьей степени, но при этом сохранён объём движений.
— Какие бывают виды хондропластики коленного сустава? В чём их отличие?
— Хондропластика на современном этапе проводится эндоскопическим путём, т. е. при помощи артроскопии. Существует, как правило, три основных вида артроскопической хондропластики коленного сустава.
1) Абразивная хондропластика коленного сустава – что это такое? Это когда при проведении артроскопической операции удаляются патологические участки хряща, которые подвижны, создают конфликт в суставе и дальше разрушают суставной хрящ. Во время этой операции происходит как удаление патологических очагов, так и стабилизация края хряща, что позволяет предотвратить дальнейшее его разрушение.
Следующий этап – это так называемый микрофрактуринг, или туннелизация зон дефектов хряща. Хирург формирует перфорационные отверстия при помощи спицы диаметром 1,8 – 2 мм или специального инструмента (шила для микрофрактуринга). При этом из костного мозга выходят мезенхимальные клетки. Это клетки красного костного мозга, которые заполняют дефекты и способствуют росту волокнистого хряща.
Второй момент – использование в абразивной хондропластике искусственных коллагеновых мембран. На микрофрактурированную поверхность хряща (в зонах туннелизации) накладывают коллагеновую мембрану. Её приклеивают при помощи фибринового клея или пришивают специальным швом. Таким образом обеспечиваются идеальные условия для получения стволовых клеток и последующего восстановления хряща. Т. е. из туннелизационных (или микрофрактурированных) отверстий выходят мезенхимальные клетки и под этой коллагеновой мембраной начинает расти хрящ.
2) Следующий вид – мозаичная хондропластика коленного сустава. Её суть в следующем. При помощи специальной технологии через небольшой разрез (либо дополнительные эндоскопические порты) из ненагружаемой зоны берётся столбик хряща вместе с участком кости, и одновременно берётся такой же участок в зоне, где имеется дефект. После этого они меняются местами. Т. е. костно-хрящевой столбик из ненагружаемой зоны, где хрящ удовлетворительной толщины, переносится в зону, где имеется дефект. А столбик из зоны дефекта переносится в ненагружаемую зону. Так полученные ткани в виде мозаики пересаживаются в повреждённую область. В итоге восстанавливаются суставные поверхности, и человек избавляется от болей.
3) Есть ещё методика, в которой сочетаются мозаичная хондропластика и коллагеновая мембрана. Есть диссертации, подтверждающие, что применение комбинированных методик даёт больший эффект. Однако отдалённые результаты говорят о том, что использование как абразивной хондропластики, так и отдельно мозаичной хондропластики даёт вполне хорошие результаты. По международному стандарту при глубоких дефектах хряща нужно использовать мозаичную хондропластику.
Артроскопическая мозаичная хондропластика коленного сустава может выполняться как чисто артроскопически, так и сочетаться с небольшим мини-инвазивным доступом.
— Нужна ли специальная подготовка к хондропластике коленного сустава?
— Подготовка, как правило, заключается в том, что необходимо ликвидировать воспалительный процесс, т. е. убрать синовит. Первично можно провести санационную артроскопию либо противовоспалительную терапию, добиться снижения веса пациента, обучить его правильной ходьбе при помощи костылей для разгрузки сустава.
По моему мнению, в послеоперационном периоде нужно обязательно использовать специальные виды ортезов, позволяющие разгружать те или иные участки нагружаемой поверхности коленного сустава. Вид ортеза зависит от локализации поражения (в частности, медиальная, т. е. внутренняя, или латеральная, т. е. наружная, часть колена). Поэтому при выборе надо ориентироваться на рекомендации лечащего врача.
— Как долго длится реабилитация? В чём она заключается?
— Длительность реабилитации после хондропластики коленного сустава – примерно от 6 до 8 недель. Если пациент носит ортез, то обычные физические нагрузки разрешаются ему через 6 недель. Если человек занимается физическим трудом, то, конечно, надо менять образ жизни. Запрещены тяжёлые физические, прыгающие и ударные нагрузки.
Если мы использовали так называемую плёночную хондропластику, т. е. специальную искусственную плёнку, то нужно начинать разработку сустава не раньше, чем через неделю. Если у пациента был произведён другой вид хондропластики, то в принципе разрешается движение сразу же, но осевая нагрузка на первые три недели запрещена.
Основные принципы лечения в послеоперационном периоде заключаются в том, что пациент может двигать конечностью настолько часто, насколько ему нужно, и в полном объёме, но исключается осевая нагрузка до 6 недель. Т. е. как можно больше движения, но при этом запрет на осевую нагрузку. Также применяется хондропротекторная терапия, а в позднем послеоперационном периоде можно использовать препараты гиалуроновой кислоты, плазмолифтинг либо PRP-технологии (введение в повреждённый сустав обогащённой активированными тромбоцитами плазмы крови пациента).
— Кому противопоказана хондропластика коленного сустава?
— В первую очередь процедура противопоказана при гнойных или острых воспалительных процессах в области коленного сустава (синовиты), нарушении целостности кожных покровов.
Хондропластика также запрещена при огнестрельном остеомиелите, выраженных контрактурах суставов, когда при данном оперативном пособии эффекта не будет.
Противопоказанием является и мнестико-интеллектуальное снижение пациента. Т. е. когда пациент не настроен и не понимает, что ему в послеоперационном периоде потребуется обязательно придерживаться определённого плана реабилитации, и он не будет выполнять все рекомендации. Таким пациентам лучше воздержаться от операции.
Беседовала Марина Воловик
Редакция рекомендует:
Для справки:
Красовский Алексей Юрьевич
В 1995 г. выпускник лечебного факультета Иркутского государственного медицинского университета.
1996–98 гг. – ординатура по специальности «Травматология и ортопедия».
Более 15 лет занимается артроскопией суставов.
В течение 12 лет был главным травматологом г. Иркутска.
В данное время – врач – травматолог-ортопед высшей категории в «Клиники Эксперт» Иркутск. Принимает по адресу: ул. Кожова, 9а.
Мозаичная хондропластика коленного сустава: микрофрактурирование и пересадка хряща
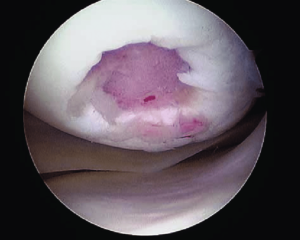
Суставной хрящ любого сустава, в том числе и коленного, обладает крайне низким потенциалом самовосстановления. Глубокие дефекты хряща с высокой вероятностью приводят к остеоартриту. Частота таких дефектов составляет около 5% в общей структуре повреждений коленного сустава.
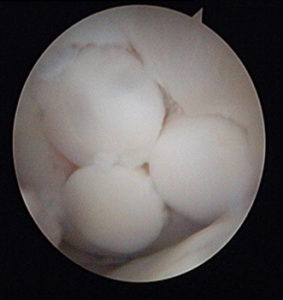
Локальное травматическое повреждение коленного сустава, вид через артроскоп.
Лечение локальных хондральных дефектов до сих пор остается сложной и противоречивой проблемой ортопедии. Многолетние усилия врачей и исследователей направлены на поиск оптимального решения, которое позволило бы восстанавливать “изношенный” гиалиновый хрящ в области максимальной нагрузки.
В начале 60-х годов была предложена технология сверления субхондральных отверстий, с целью стимуляции роста стволовых клеток, которые, как казалось, должны были обеспечить регенерацию хряща. Эта техника получила достаточно широкое распространение в 90-х годах и получила название “микрофрактурирование”. Она нашла свое применение у достаточно ограниченной группы пациентов — у молодых людей с небольшим и “свежим” повреждением хряща.
В 1983 году М. Бриттберг, Л. Петерсон начали применять аутологичные культивируемые хондроциты для лечения повреждений хряща. Суть этого метода состоит в получении и культивации хондроцитов пациента, и дальнейшую их трансплантацию на периостальном лоскуте. Результаты этой технологии вполне удовлетворительны, но сам метод технически достаточно сложный. В настоящее время чаще используется матричная имплантация аутологичных хондроцитов артроскопическим методом.
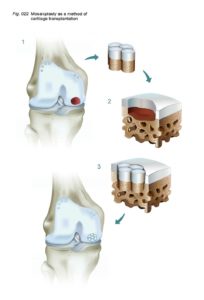
В 90-х годах прошлого века также были предложены и активно использовались разнообразные техники остеохондральных транспалантаций. Под этим термином подразумевается пересадка костно-хрящевых фрагментов из одной области сустава в другую, где имеется участок разрушенного хряща.
Схематичное изображение мозаичной пластики.
Исторические аспекты мозаичной пластики коленного сустава
Сначала были разработаны процедуры трансплантации крупных остеохондральных трансплантатов, полученных из надколенника, медиальной и латеральной поверхностей мыщелков, межмыщелковой борозды. Эти методы были слишком инвазивны и не позволяли получить достаточно конгруэнтные трансплантаты, и к тому же часто приводили к нарушению биомеханики сустава.
Поэтому было предложено использовать нескольких цилиндрических остеохондральных трансплантатов. Успешная операция с использованием этой техники была продемонстрирована Matsusue et al. в 1993 году. В ходе операции был успешно закрыт дефект бедренного мыщелка размером в 15 мм, обусловленный разрывом передней крестообразной связки. Эта методика получила название мозаичная пластика хряща (“Mosaicplasy”).
Мозаичная пластика — вопросы по биомеханике и гистологии
Есть несколько вопросов к мозаичной пластике коленного сустава:
Каков минимальный размер дефекта хряща, который можно закрывать мозаичной пластикой?
Исследования на трупах показывает, что максимальное давление на периферии дефекта отмечается при его размере более 10 мм. Поэтому это пороговое значение и используется для определения показаний к операции.
Снижает ли нагрузку на хрящ мозаичная пластика?
Было установлено, что деструкция хряща на площади в 16 мм (около 2 см2) приводит к росту периферического напряжения на 92%, что еще больше усиливает разрушение хряща и способствует усилению болевого синдрома. При трансплантации трех 8-мм трансплантатов периферическое напряжение увеличивается только на 35%
Откуда лучше всего брать трансплантаты?
Оптимальным местом забора являются участки с наименьшей нагрузкой, достаточной толщиной и кривизной поверхности аналогичной участку-получателю.
Исследования показали, что наименьшую нагрузку в коленном суставе испытывают боковая и латеральная поверхности мыщелков бедренной кости. Именно из этих участков и забирают трансплантаты.
Имеет ли значение кривизна трансплантатов?
Восстановление кривизны сустава, максимально приближенной к исходной, очень важно для равномерного распределения нагрузки. Поэтому очень важно подбирать кривизну трансплантатов.
Важна ли толщина хряща на донорском фрагменте?
Толщина хряща напрямую зависит от нагрузки и варьируется в разных отделах сустава. Естественно, что в донорских участках хрящ несколько тоньше(в среднем 1,8 мм), а в участках, требующих восстановления, толще — до 2,5 мм. Однако больших проблем эта разница не доставляет.
Артроскопия или артротомия — что лучше при заборе трансплантата?
В исследовании Keeling et al. было показано, что трансплантаты, полученные с помощью артроскопии, имели несоответствие размером до 1 мм в 69% случаев, а с помощью артротомии — в 57%. Было отмечено, что артроскопия более сложна при заборе трансплантата с боковой поверхности мыщелков, к тому же она повышает риск краевых переломов.
От чего зависит стабильность трансплантата?
В исследованиях на животных были установлены следующие факты:
Что будет, если кривизна трансплантата не соответствует кривизне восстанавливаемого участка?
В исследовании на овцах было показано, что несоответствие кривизны до 1 мм допустимо — хрящ сохраняется; если же несоответствие достигает 2 мм и более, то происходит асептический некроз трансплантата и он постепенно рассасывается.
Зависит ли жизнеспособность хряща трансплантата от усилия при его фиксации?
При силе надавливания при фиксации до 10 МПа хондроциты не страдают, если же надавливать с усилием выше 15 МПа происходит повреждение хряща. Поэтому рекомендуется вводить трансплантат несколькими несильными надавливаниями, чем одни интенсивным.
Каковы результаты мозаичной пластики?
Исследователям удалось подвергнуть гистологическому изучению хрящевые структуры мыщелка через 3 года после мозаичной пластики. Были отмечены следующие факты:
Что происходит с донорским участком?
Контрольная артроскопия показала, что донорский участок остается пустым, лишь через достаточно продолжительное время происходит его незначительное опускание и образование фиброзной ткани в глубине.
Проводились эксперименты по заполнению дефекта остеопериостальной пробкой из большеберцовой кости, но это все равно не обеспечивает заполнения кости.
Кратко резюмируя все вышесказанное, можно сделать следующие выводы:
Видео процедуры
Преимущества и недостатки применения остеохондральных трансплантатов
Краткий перечень преимуществ:
Кому показана мозаичная хондропластика коленного сустава
Этот вид операций предпочтительно выполнять у пациентов с очаговым разрушением суставного хряща в местах наибольшей нагрузки. Происходит это обычно в результате прямого травмирующего воздействия и при остеохондрите. Предположить локальное повреждение можно клинически — на основании боли, усиливающейся в определенном положении сустава.
Пациенту обязательно проводится рентгенография колена. Желательно проведение КТ и МРТ коленного сустава. При этом Кт обладает большей специфичностью и позволяет выявлять поверхностные хрящевые дефекты, МРТ же больше подходит для оценки степени остеохондрита и для подбора донорских участков.
Противопоказания
Относительными противопоказаниями считаются избыточная масса тела и низкая приверженность лечению.
Техника мозаичной хондропластики
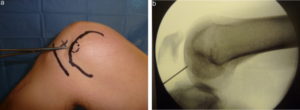
Положение пациента — на спине с согнутой под 120° ногой. Рентгеновский снимок с контрольной меткой позволяет убедиться, что степень сгибания колена достаточна для доступа к донорскому участку кости.
Далее осуществляется артроскопический доступ к мыщелку бедренной кости с поврежденным участком хряща. Производится очистка участка кюреткой и иссечение краев для получения ровного здорового контура. Затем вводится зонд с метками — с его помощью измеряют точный размер дефекта. Если дефект слишком большой или расположен очень далеко, операцию делают с помощью артротомии (открытым доступом).
Следующим этапом делают разрез тканей и получают доступ к тому участку кости, откуда будут брать трансплантат. Используется перекрестный принцип: если восстанавливают дефект на медиальном мыщелке, то трансплантат берут с боковой поверхности латерального и наоборот. Забор ткани осуществляется трубчатым долотом. Очень важно в момент “вбивания” долота сохранять точную перпендикулярность по отношению к поверхности хряща.
Количество забираемых цилиндрических костно-хрящевых фрагментов варьируется от трех до пяти и зависит от их размера: чем больше трансплантат, тем меньше их требуется. Обычно берут 3 трансплантата диаметром 10-11 мм или 5-6 диаметром 5-7 мм.
После получения необходимого количества костно-хрящевых фрагментов выполняется сверление первого “посадочного гнезда” на дефектном участке хряща. Осуществляется это также трубчатым долотом, но диаметр его на 1 мм меньше того, которое применялось для извлечения трансплантатов. Длина посадочного отверстия измеряется, под него подгоняется длина трансплантата, который осторожно фиксируется на предназначенное для него место способом press-fit. Процедуру повторяют необходимое количество раз. При этом отверстия сверлят таким образом, чтобы они были не параллельны и расходились веером от гипотетического центра кривизны мыщелка, это позволяет максимально точно восстановить кривизну суставной поверхности.
Мозаичная хондропластика надколенника и большеберцовой суставной поверхности
Как мы знаем, в коленном суставе имеется еще две суставных поверхности — внутренняя сторона надколенника и суставная поверхность большеберцовой кости. Они также могут повреждаться и требовать “ремонта”.
В случае с надколенником мозаичная хондропластика не представляет сложностей. Она всегда проводится открытым способом, так как требует вывихивания надколенника. Источником трансплантатов обычно служит межмыщелковая бороздка, а сами костно-хрящевые фрагменты имеют меньшую толщину — не более 12 мм (при операции на бедренных надмыщелках их длина составляет 15-18).
Провести мозаичную хондропластику суставной поверхности большеберцовой кости коленного сустава технически достаточно сложно. Для этого необходима направляющая лигаментопластика передней крестообразной связки — этим обеспечивается доступ к месту операции. Источники трансплантатов все те же.
Послеоперационный период и реабилитация
В раннем послеоперационном периоде к оперированному колену прикладывают пузыри со льдом — это снижает риск гемартроза. Также нежелательно применение антикоагулянтов, так как они увеличивают риск гемартроза.
Нагружать сустав можно уже на следующий день, если проводилась пластика с одним трансплантатом, но только с ограничением объема сгибания. В противном случае рекомендуется полностью исключить нагрузку на сустав сроком до 3-х недель, а в дальнейшем на протяжении 3-4 постепенно ее увеличивать. Через 10 недель пациенту разрешается бегать.
Что показывает МРТ-контроль
МРТ — лучший способ отслеживать динамику мозаичной хондропластики. При нормальном процессе заживления через несколько недель происходит полная остеоинтеграция костной части фрагмента и заживление хрящевой. МРТ в режиме T2-взвешенных изображений (FSE) позволяет своевременно отслеживать осложнения.
Возможные осложнения
При мозаичной хондропластике осложнения отмечаются достаточно редко. Перечень осложнений:
Результаты мозаичной пластики коленного сустава
Недавно Ласло Хангоди с соавторами (Hangodi et al.) опубликовал результаты крупного исследования, включившего почти 1000 пациентов: 789 человек с повреждением хряща мыщелков бедренной кости, 31 — суставной поверхности большеберцовой кости, 147 — надколенника). В 81% случаев отмечалась сопутствующая патология — травмы менисков, костей, связок.
Через 15 лет наблюдения отмечено:
В ходе исследования по тем или иным причинам были проведены 83 биопсии пересаженных трансплантатов. В 83% биоптатов была отмечена отличная остеоинтеграция и образование прекрасной хрящевой матрицы богатой коллагеном 2 типа и гликозаминогликанами.
Авторы исследования, а также ряд других авторов отмечают относительную простоту мозаичной пластики, относительно низкую стоимость и тот факт, что переносится живой аутологический хрящ.
Сравнение результатов мозаичной пластики и трансплантации аутологичных культивированных хондроцитов проводилось лишь в краткосрочной перспективе (срок наблюдений до 1 года после операции). Поэтому объективный анализ пока не доступен.