Хромогидротубация что это такое
Хромосальпингоскопия
Хромосальпингоскопия (гидротурбация)
Хромосальпингоскопия – один из методов гидротубации – заполнения жидкостью маточных труб через полость матки.
Показания
Данный метод используют для оценки проходимости просвета маточных труб при диагностике трубного бесплодия. Кроме того, хромогидротубацию применяют для контроля эффективности лапароскопических оперативных вмешательств с целью устранения трубного бесплодия.
Методика
Суть метода заключается в заполнении матки и маточных труб красящим веществом. При этом данное вещество в норме должно вытекать в брюшную полость из фимбриального конца маточной трубы. Если же этого не происходит, труба непроходима.
В качестве красящего вещества, индикатора, используют стерильный физраствор с примесью индигокармина или метиленового синего. Исследование желательно проводить с 8-го по 24-й день менструального цикла. Наркоз не требуется, достаточно местного обезболивания.
Исследование проводится посредством двух доступов – лапароскопического и вагинального. Непосредственно перед хромосальпингоскопией пациентка опорожняет кишечник и мочевой пузырь. В околопупочной области осуществляется прокол иглой Вереша, через которую в брюшную полость нагнетают углекислый газ. Далее через этот прокол вводят троакар и лапароскоп. Если помимо хромогидротубации планируются какие-либо манипуляции на трубах, делают 2 дополнительных отверстия с обеих сторон в подвздошной обл.
Наружные половые органы обрабатываются йодсодержащим антисептиком. Передняя губа наружного маточногозева захватывается и фиксируется пулевыми щипцами. Затем в просвет канала шейки матки вводится специальное устройство – маточная канюля. К внешнему концу канюли подсоединяется шприц со стерильным индикатором, который вводится в полость матки. Уже по тому, как легко продвигается поршень, можно косвенно судить о проходимости труб.
Далее под контролем лапароскопа фиксируют излияние индикатора в брюшную полость. Отсутствие поступления индикатора говорит о закупорке просвета трубы вследствие воспалительно-спаечногопроцесса. Заключительный этап – туалет брюшной полости растворами антисептиков. В ряде случаев хромогидротубация имеет не только диагностическую, но и лечебную ценность. Иногда под действием проходящей жидкости спайки в трубе разделяются, и трубная проходимость восстанавливается.
Противопоказания
Выделяют следующие противопоказания к проведению хромогидротубации:
Диагностика бесплодия
Как правило, когда речь заходит о зачатии ребенка, большинство из нас начинают ассоциировать этот процесс с яичниками и маткой. Реже мы задумываемся о функции маточных труб и их участии в данном процессе. А ведь именно в фаллопиевых трубах, как их еще называют, и происходит встреча сперматозоидов с яйцеклеткой. Здесь же совершается оплодотворение, начинается деление получившейся новой клетки, а уже потом происходит постепенное опускание эмбриона в маточную полость, где будет проходить дальнейшее развитие плода. Получается, что зачатия при наличии патологии маточных труб вообще может не состояться.
К одному из факторов бесплодия относится непроходимость фаллопиевых труб. Причины данной патологии разнообразны. Наиболее распространенными являются: эндометриоз, послеоперационные спайки, воспаление придатков (сальпингоофорит), врожденные аномалии в строении половых органов. Для того чтобы проверить их функциональное состояние, необходимо знать, какие методы диагностики можно использовать.
Гистеросальпингография
Рентгенологическое исследование, относящееся к наиболее устаревшим методам диагностики непроходимости маточных труб, но до сих пор не утратившим своей популярности. Рентгеновские снимки делаются после введения в полость матки через цервикальный канал с помощью специального катетера контрастного вещества. При отсутствии патологий, оно должно изливаться в брюшную полость через фаллопиевы трубы. Если на снимках контраст в брюшной полости отсутствует – это говорит о непроходимости. Перед ГСГ необходима сдача мазка на флору и чистоту влагалища для минимизации рисков последующего заражения придатков матки.
Эхогистеросальпингоскопия или гидросонография
Процедура проводится под контролем УЗИ маточных труб и матки. Женщине через цервикальный канал вводят физиологический раствор, который в норме изливается с левой и с правой стороны от матки. Если жидкость не попадает в брюшную полость – маточные трубы непроходимы. Применение физиологического раствора обусловлено тем, что фаллопиевы трубы визуализируются при УЗИ только при наличии в них жидкости.
Кимопертубация
С помощью этого метода оценивается не только проходимость фаллопиевых труб, но и определяется, сокращаются ли их мышечные стенки при каком-либо воздействии. Особенно актуально данное исследование проводить женщинам, имевшим в анамнезе внематочную беременность. В специализированных клиниках кимопертубацию применяют после операций на фаллопиевых трубах для исключения риска развития дальнейших патологий. Через шейку матки с помощью кимопертубатора под определенным давлением подается углекислый газ. Данные исследования обрабатываются и измеряются компьютерным путем. При проходимости маточных труб врач услышит в подвздошной области трубный шум, а женщина почувствует боль в надключичной области справа. Если у обследуемой появится боль внизу живота – трубы непроходимы.
Фертилоскопия
Метод является самым новым на сегодняшний день и для его осуществления используются принципы лапароскопии. Эндоскоп вводится в полость малого таза через задний свод влагалища. Небольшое количество жидкости вводится дополнительно для улучшения визуализации. А через внутриматочный проводник в фаллопиевы трубы подается цветной контраст.
Лапароскопия с хромогидротубацией
Данный метод отличается повышенной информативностью. Проводится в стерильных условиях операционной с обязательным применением наркоза. В брюшной стенке делают три прокола. Через них в брюшную полость вводится оптическая система в виде лапароскопа. В матку вводится физиологический раствор, который подкрашен метиленовым синим. Принцип диагностирования непроходимости маточных труб такой же, как и при гидросонографии. Если контраст не вытекает из фаллопиевых труб, то присутствует патология.
Делаем выводы
Перед применением диагностики любым из вышеперечисленных методов, необходимо исключить наличие беременности. Для этого исследование рекомендовано проходить сразу после окончания месячных. Необходимым условием также являются чистые анализы на флору, гепатит В и С, ВИЧ, сифилис. Диагностическая лапароскопия предусматривает особую подготовку:
Окончательно метод оценки проходимости фаллопиевых труб выбирает врач, исходя из вашей индивидуальной ситуации.
Методы диагностики проходимости маточных труб
Диагностика состояния маточных труб (в частности, проверка проходимости маточных труб) является одной из актуальных проблем репродуктивной гинекологии, от которой напрямую зависит эффективность лечения женщин с бесплодием и подозрением на спаечный процесс в малом тазу.
Функция маточной трубы определяется в целом двумя составляющими:
Ниже представлена информация о способах оценки состояния маточных труб, а также диагностической ценности каждого из методов.
Методы оценки проходимости маточных труб (гистеросальпингография, эхогистеросальпингоскопия, лапароскопия с хромогидротубацией)
Гистеросальпингография проводится, как правило, на 5-9 день менструального цикла при его продолжительности 28 дней. Это связано с тем, что при планировании беременности у женщин с бесплодием в середине цикла и во вторую фазу нельзя исключить наличие беременности, а проведение снимка в таком случае может нарушить естественный процесс. В случае предохранения от беременности возможно проведение обследования в любой день цикла, но не во время менструации.
Этот метод исследования позволяет предварительно диагностировать:
Перед обследованием необходимо удостовериться в наличии нормальной микрофлоры влагалища (по данным общего мазка на флору), также требуются анализы на ВИЧ, сифилис, гепатиты В и С.

Применяются контрастные водорастворимые вещества (верографин, триомбраст). Гистеросальпингограммы интерпретируются следующим образом:
Рисунок 1. Гистеросальпингография. Норма. Полость матки заполнилась равномерно, треугольной формы. Маточные трубы заполнились на всем протяжении, контраст свободно излился в малый таз.
Рисунок 2. Гистеросальпингография. У пациентки бесплодие в течение 3 лет. Полость матки без особенностей, треугольной формы. Правая маточная труба расширена в ампулярном отделе, проходима с затруднением. Левая маточная труба непроходима в интерстициальном отделе.
Рисунок 3. Гистеросальпингография. У пациентки бесплодие в течение 3 лет. Полость матки без особенностей, треугольной формы. Правая маточная труба расширена в ампулярном отделе, проходима с затруднением. Левая маточная труба непроходима в интерстициальном отделе.
Рисунок 4. Гистеросальпингография. Двурогая матка. Правая маточная труба проходима с затруднением. Левая маточная труба не визуализируется.
Рисунок 5. Гистеросальпингография. Контрастирована только полость матки. Контур заполнения матки нечеткий, что свидетельствует о наличии внутреннего эндометриоза (аденомиоза). Маточные трубы с обеих сторон не визуализируются.
Рисунок 6. Полость матки заполнилась неравномерно, в области дна матки справа имеет место дефект наполнения (полип эндометрия). Правая маточная труба не визуализируется, левая маточная труба проходима.
При проведении гистеросальпингографии (ГСГ) встречаются как ложноположительные, так и ложноотрицательные результаты. По данным литературы несовпадение результатов этого скринингового исследования с результатами проверки проходимости маточных труб при лапароскопии составляет от 15 до 25%.
Таким образом, ГСГ как метод проверки проходимости маточных труб в сравнении с лапароскопией и хромосальпингоскопией, является менее информативным методом исследования состояния маточных труб и может использоваться в качестве скрининга.
Метод заключается во введении в полость матки стерильного физиологического раствора (5% раствора глюкозы или, что предпочтительней, полиглюкина) в количестве 20-40 мл. Прохождение его через маточные трубы визуализируется с помощью ультразвукового сканирования в реальном масштабе времени.
Введенный в полость матки стерильный раствор резко отличается от окружающих тканей по степени «прозрачности» для ультразвука и сравнивается по плотности с содержимым мочевого пузыря (наполненного при проведении исследования):
При окклюзии маточных труб любой локализации жидкость (физиологический раствор, 5% раствор глюкозы, полиглюкин) в маточно-ректальном углублении не визуализируется.
По данным литературы несовпадение результатов данного метода исследования с исследованием проходимости маточных труб при лапароскопии выявлено в 12-20% случаев, при этом ложноотрицательные результаты при непроходимости в интерстициальных отделах зарегистрированы в 70% случаев.
3. Лапароскопия с хромогидротубацией (проверка проходимости маточных труб при проведении лапароскопии).
При проведении лапароскопии через шейку матки в полость вводится раствор метиленового синего. Контроль проходимости раствора по маточным трубам осуществляется в режиме реального времени с использованием камеры, с помощью которой проводится вмешательство. В видеоролике на странице «Лапароскопия –видео» Вы можете посмотреть финальный этап операции по оценке проходимости маточных труб.
Диагностическая ценность лапароскопии в случае оценки проходимости маточных труб составляет 100%. Во время операции удается не только выявить уровень повреждения, но и ликвидировать причину данного состояния.
Методы оценки состояния слизистой оболочки маточных труб
Как было сказано выше, помимо механической проходимости маточных труб, большое значение играет также и состояние слизистой оболочки. Эпителий может быть поврежден вследствие длительности патологического состояния. Наиболее часто эпителий (ворсинки) маточной трубы повреждаются в случае, когда диагностирован гидросальпинкс (пиосальпинкс), а также при эндометриозе.
Диагностировать состояние слизистой маточных труб возможно при лапароскопии с использованием методики сальпингоскопии (тубоскопии). Метод заключается в осмотре трубы «изнутри» с использованием специального гибкого эндоскопа. На основании данных, полученных в результате осмотра, возможно прогнозировать вероятность наступления беременности:
При состоянии слизистой маточных труб, соответствующей 1-2 степени повреждения, вероятность наступления беременности колеблется в среднем по данным литературы от 50 до 70%.
Таким образом, наиболее информативным методом диагностики проходимости маточных труб является лапароскопия. Во время оперативного вмешательства становится возможным оценить также и состояние слизистой оболочки маточной трубы. В качестве скрининговых методов исследования могут быть использованы гистеросальпинография и эхосальпингоскопия, однако, при использовании данных методик возможны как ложноположительные, так и ложноотрицательные результаты.
Диагностическая лапароскопия и гистероскопия, хромогидротубация
Хромогидротубация — это процедура, которая позволяет отследить проходимость маточных труб. Продувание маточных труб используется как для диагностики проблемы, так и для ее лечения.
Во время хромогидротубации в матку вводится стерильное окрашивающее вещество. Врач отслеживает передвижение этой жидкости по трубам, в следствии чего может сделать вывод о их проходимости. Также под давлением жидкости, разрушаются спайки внутри трубы, что в простых случаях, позволяет восстановить трубную проходимость.
Когда необходима проверка проходимости маточных труб
Непроходимость маточных труб — это одна из самых частых причин бесплодия. У более чем 25% женщин, которые сталкивались с этой проблемой, беременность не наступала из-за трубно-перитонеального фактора.
Основными причинами являются:
Хромотубация предоставляет врачу точную и достоверную информацию о состоянии маточных труб и их проходимости. Это «золотой стандарт» в вопросе диагностики проходимости, также позволяющий оценить общее состояние органов малого таза и брюшной полости.
Проведение лапароскопической хромогидротубации маточных труб в клинике Гарвис
Хромотубация маточных труб проводится одновременно с лапароскопическим исследованием. Для проведения не используется наркоз — достаточно локального обезболивания.
Возможно проведение хромогидротубации как лапороскопическим, так и вагинальным путем. Во время процедуры, контрастная жидкость которая вводится в матку, должна выливаться в брюшную полость. В случае, если этого не происходит врач делает вывод о непроходимости трубы.
При лапороскопическом исследовании врач может также оценить состояние слизистой, нарушение состояния которой нередко является причиной многих проблем женской репродуктивной системы.
Данная процедура не является травматичной для пациентки, при этом дает четкую картину ситуации, что в последствии позволит назначить лечение, определить причину бесплодия и т.д.
Подготовка к операции продувания маточных труб
Продувка маточных труб при лапороскопическом исследовании выполняется в первую фазу менструального цикла и не требует особой подготовки. Предварительно рекомендуется пройти общее клиническое обследование организма, а также лабораторные исследования мочи и крови.
Существует ряд противопоказаний при которых невозможно проведение процедуры:
Реабилитация после хромогидротубации
Лапороскопическая проверка проходимости маточных труб является малотравматичной и безболезненной процедурой для пациентки. После ее проведения, в этот же день, женщина может отправляться домой — госпитализация не требуется. Однако для восстановления после проведения потребуется соблюдение ряда предписаний хирурга.
Так, в первый период после исследования: не следует поднимать тяжести, необходимо избегать повышения внутрибрюшного давления, а также соблюдать режим сна и питания. Большинство предписаний составляются индивидуально, в зависимости от результатов исследования и особенностей проведения процедуры.
Осложнения после продувания маточных труб
Чаще всего, после того как была проведена хромотубация маточных труб, женщина может наблюдать кровянистые выделения и тянущие боли внизу живота. Это временные последствия, которые проходят через 2-3 дня после процедуры.
Медицинский центр Гарвис
В нашей клинике специалисты используют современные технологии, что позволяет сделать процедуру безопасной и безболезненной. В зависимости от ситуации, после того как была проведена лапароскопическая хромогидротубация маточных труб, разрабатывается дальнейшая тактика лечения. Результаты исследования позволят определить необходимость консервативного (медикаментозного) лечения или же оперативного вмешательства.
Специалисты нашей клиники имеют многолетний опыт работы, что позволяет свести к минимуму возможные риски, уменьшить ваши затраты времени и денег, и что самое главное, восстановить репродуктивное здоровье женщины.
МЦ «Хирургическая клиника «Гарвис»»:
Быть счастливым счастьем других — вот настоящее счастье и земной идеал жизни всякого, кто посвящает себя медицинской науке.
Н.И.ПИРОГОВ
«Непроходимость маточных труб» (ж-л «9 месяцев», №6, автор акушер-гинеколог, к.м.н.Пискунова Ю.А.)
Непроходимость маточных труб является одной из частых причин бесплодия. Каким образом выявляется эта патология и какое лечение предстоит пройти женщине на пути к материнству?
Экскурс в физиологию
Маточным трубам отведена важная роль в наступлении беременности: они проводят сперматозоиды в брюшную полость к месту оплодотворения. При овуляции яйцеклетка выходит из яичника и попадает в брюшную полость, где захватывается бахромками маточной трубы и попадает в ампулярную ее часть. Там яйцеклетка встречается со сперматозоидом. Формируется зигота (оплодотворенная яйцеклетка), которая с помощью мышечных сокращений трубы и ресничек продвигается в полость матки. Нарушение или замедление проходимости может вести к различным проблемам — от бесплодия до наступления внематочной беременности.
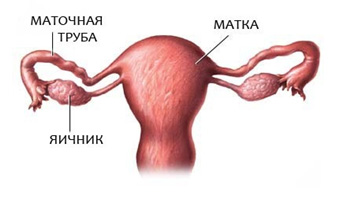
Как устроена маточная труба
Маточная труба — парный орган, который располагается почти горизонтально по обеим сторонам верхней части матки. Трубы представляют собой цилиндрической формы канальцы, один конец которых открывается в брюшную полость, другой — в полость матки. Длина трубы у взрослой женщины достигает 10—12 см, а ширина — 0,5 см. Правая и левая трубы могут быть неодинаковой длины.
Наружный конец, или воронка маточной трубы, имеет брюшное отверстие, окруженное большим количеством бахромок; диаметр этого отверстия до 2 мм. Это отверстие соединяет полость брюшины через маточную трубу, матку и влагалище с внешней средой. Далее по направлению к полости матки маточная труба имеет расширенную часть – ампулу. Ампула является наиболее длинной частью маточной трубы, имеет изогнутую форму; просвет ее шире, чем у других частей, толщина до 8 мм. Более прямая и узкая часть маточной трубы, ее перешеек, подходит к углу матки — это самый тонкий участок трубы, просвет его очень узок, толщина около 3 мм; он открывается в полость матки отверстием, имеющим диаметр до 1 мм. Внутренняя оболочка маточных труб покрыта ресничками, которые создают колебательные движения в сторону маточного конца трубы; в просвете трубы содержится секрет.
Нарушение проходимости может быть вызвано изменениями внутри самой трубы, например слипанием стенок в результате воспалительного процесса или околотубарными (перитубарными) изменениями, такими, как спаечный процесс (формирование соединительно-тканных сращений, перетяжек, тяжей между соседними органами, которые меняют их правильное анатомическое расположение, нарушают нормальную физиологическую подвижность органов).
Если проходимость маточных труб нарушена, то оплодотворение становится невозможным. Если же повреждена мышечная оболочка трубы (в связи с воспалительным процессом) и нарушена динамика движения, то продвижение зиготы в сторону полости матки затруднено.
Если оплодотворенная яйцеклетка находится в трубе более 4 суток, то ее прикрепление может произойти там же. В результате этого развивается трубная (внематочная) беременность.
Нарушение проходимости и функциональную неполноценность маточных труб выявляют в среднем у 30—50% женщин, страдающих бесплодием. К факторам, приводящим к поражению маточных труб, относятся:
У 50% женщин с нарушением проходимости труб не удается распознать причину поражения.
Диагностика
При обследовании женщин со сложностями в наступлении беременности оценке проходимости маточных труб уделяется пристальное внимание. К методам, позволяющим оценить состояние маточных труб, относятся гистеросальпингография, соногистерография и лапароскопия. Обследование на проходимость маточных труб проводят всем женщинам, страдающим бесплодием.
Условия обследований. Все методы оценки состояния маточных труб основаны на прохождении специальных растворов в полость матки, маточные трубы, а потом — в брюшную полость. Вместе с ними могут проникать и микроорганизмы, находящиеся во влагалище, шейке матки. Если исследование проходимости маточных труб проводится на фоне не пролеченного хронического воспалительного процесса, оно может привести к обострению воспаления после процедуры и резко ухудшить состояние труб. Поэтому обязательным общим условием обследования перед процедурами является оценка характера выделений влагалища и канала шейки матки с помощью мазков и обследований на инфекции, передаваемые половым путем (методом ПЦР), и анализ крови на ВИЧ, сифилис, гепатиты В и С. В случае если результаты анализов неблагополучны, надо обязательно провести лечение до исследования и добиться их стойкой нормализации, разумеется, под наблюдением врача.
Остановимся на каждом из методов диагностики.
Рентгенологическая гистеросальпингография. Гистеросальпингография (ГСГ) до недавнего времени являлась одним из наиболее часто используемых методов исследования состояния маточных труб. Кроме этого, ГСГ также позволяет оценить состояние полости матки.
При этом методе в полость матки вводят водорастворимые препараты, которые видны при рентгеновском исследовании. Исследование проводится в рентгенологическом кабинете поликлиники или стационара.
При ГСГ после введения влагалищного зеркала в шейку матки вводят специальный наконечник. Через него вводят рентгенконтрастную жидкость в полость матки, откуда она попадает в маточные трубы и брюшную полость. Для рентгеновской ГСГ используются йодсодержащие контрастные вещества ВЕРОГРАФИН, УРОГРАФИН, УРОТРАСТ. По мере поступления жидкости последовательно производят несколько снимков.
ГСГ производят сразу после менструации. Это вызвано двумя причинами: во-первых, в эти сроки исключается радиационное воздействие на оплодотворенную яйцеклетку (так как овуляция еще не произошла), и во-вторых, не нарушается процесс прикрепления оплодотворенной яйцеклетки к стенке матки, так как имплантация происходит во второй фазе менструального цикла. ГСГ может проводиться и во второй фазе цикла, в этом случае помимо проходимости маточных труб более благоприятны условия для оценки таких патологий, как полипы, гиперплазия эндометрия (чрезмерное разрастание слизистой матки), эндометриоз – разрастание слизистой матки в мышечный слой. В любом случае женщине, планирующей рентгеновскую гистеросальпингографию, рекомендуют предохраняться от беременности на протяжении всего цикла, так как исследование, проводимое во второй фазе менструального цикла, станет причиной прерывания вероятной беременности.
ГСГ является достаточно информативным методом исследования. С его помощью можно выявить пороки развития внутренних половых органов, внутриматочные сращения (они называются синехии), заподозрить туберкулез половых органов (тела матки, маточных труб, яичников). Попадание контрастного вещества в брюшную полость с одной или с обеих сторон свидетельствует о проходимости маточных труб, при этом замедленное прохождение контрастного вещества по одной из маточных труб может указывать на наличие ее функциональной неполноценности. В случае поражения маточных труб ГСГ позволяет выявить место и вид поражения. На основании данных, полученных при ГСГ, можно прогнозировать объем и способ лечения, направленного на восстановление функции маточных труб.
Несколько особенностей проведения ГСГ:
Эхогистеросальпингоскопия. В последние годы в клиническую практику активно внедряется новый метод исследования состояния маточных труб — метод ультразвуковой гистеросальпингоскопии, или соногистерографии (СГГ).
При обычном УЗИ маточные трубы обычно не визуализируются, поэтому просвет труб заполняют веществом, видимым при УЗИ, в качестве которого применяют обычный физиологический раствор (0,9%-ный раствор натрия хлорида), раствор глюкозы или фурацилина. Это исследование дает возможность визуализации трубного просвета в реальном времени.
Эта процедура может производиться в любой день менструального цикла, однако предпочтительнее проводить ее в дни накануне овуляции, когда имеется наибольшее физиологическое расширение канала шейки матки, когда наблюдается наименьшая вероятность спазма, а также вероятность того, что исследование проводится уже беременной женщине, так как беременность в этот период еще не могла наступить. В некоторых случаях проведенная в период перед овуляцией соногистерография способствует расправлению маточных труб, нормализации их проходимости, и беременность наступает в этом или ближайших менструальных циклах.
Перед началом проведения соногистерографии производится влагалищное исследование для оценки взаимного расположения шейки матки и тела матки, затем —обычное УЗИ с трансвагинальным (влагалищным) датчиком. После этого с помощью влагалищного зеркала через канал шейки матки в полость матки вводят специальный катетер. С помощью специального шприца в катетер под контролем УЗИ медленно вводят физиологический раствор и прослеживают продвижение раствора в полость матки, маточные трубы и брюшную полость. В дальнейшем процедура осуществляется так же, как обычное УЗ-исследование, и занимает 10—15 минут.
Для проведения соногистерографии подходит любая стерильная жидкость, которая не оказывала бы никакого патологического воздействия при попадании в брюшную полость, поскольку часть жидкости во время исследования через проходимые маточные трубы выходит за пределы матки. Результатом проведенного исследования может быть определение нормальной проходимости труб, при односторонней непроходимости маточной трубы ток жидкости будет виден с одной стороны. С помощью СГГ можно также выявить различную патологию полости матки: полипы, миоматозные узелки, пороки развития матки.
При выполнении исследования могут быть боли или неприятные ощущения внизу живота. Связаны они могут быть со спазмом маточных труб, а также с тем, что при проходимости маточных труб в брюшную полость поступает небольшое количество жидкости. Проведение СГГ может сопровождаться головокружением.
В сравнении с гистеросальпингографией, ожидаемые неприятные ощущения от процедуры меньше, так как используемый объем жидкости и размер катетеров меньше. В связи с тем, что у некоторых женщин после этого исследования боли могут сохраняться, желательно, чтобы после процедуры кто-нибудь из близких сопровождал женщину до дома; при этом лучше не пользоваться общественным транспортом.
Лапароскопия. При лапароскопии в брюшную полость через 2—3 маленьких отверстия (1—2 см) вводится специальная оптическая система, позволяющая осмотреть внутрибрюшное пространство.
Различают диагностическую и лечебную (оперативную) лапароскопию. Во время диагностической лапароскопии проводят осмотр внутренних органов брюшной полости, оценивают их анатомию, взаимное расположение, проводят хромогидротубацию — собственно проверку проходимости маточных труб (через канал шейки матки вводят окрашенный физиологический раствор натрия хлорида и оценивают его прохождение по маточным трубам в брюшную полость по появлению в брюшной полости окрашенной жидкости). Во время оперативного этапа проводят манипуляции, направленные на устранение обнаруженных патологических изменений, например коагуляцию эндометриоидных очагов на брюшине, яичниках; разделение спаек, в том числе перитубарных (расположенных вокруг маточных труб); пластику маточных труб, пластику воронки маточной трубы (фимбриопластику). После проведенных манипуляций повторно оценивают проходимость маточных труб.
Особенностью этого метода является возможность непосредственной оценки анатомии малого таза. Помимо оценки состояния маточных труб можно получить информацию о наличии спаечного процесса, эндометриоза, анатомических нарушений и т.д.
Проведение лапароскопии особенно показано в тех случаях, когда при проведении других методов выявляются нарушения со стороны маточных труб. Бывают ситуации, когда по данным СГГ и ГСГ проходимость труб нарушена, а при лапароскопии нарушений нет. Этот феномен обусловлен развитием спазма маточной трубы, который исчезает во время лапароскопии, которая проводится под общим наркозом.
Ход процедуры. Лапароскопия требует госпитализации в стационар. Операция проводится в операционной под общим наркозом. Объем оперативного вмешательства зависит от выявленных изменений, этим же определяется длительность операции. Так, диагностическая лапароскопия может занимать около 30 минут, а лечебная — до 2 часов.
Операция подразумевает раннюю активизацию женщины: уже через 2 часа рекомендуется вставать и начинать движения, к вечеру — свободно ходить. В план реабилитационных мероприятий включают физиотерапию, специальную терапию, направлению на уменьшение спайкообразования (внутримышечное введение специальных препаратов, гимнастику).
Среди женщин с непроходимостью труб наиболее частой находкой при лапароскопии являются последствия перенесенных воспалительных заболеваний. Это может быть спаечный процесс, скопление жидкости в маточной трубе, обнаружение наружной формы генитального эндометриоза, когда в малом тазу на яичниках, маточных трубах, брюшине имеются разрастания очагов эндометрия (внутренней слизистой оболочки матки). Во время лапароскопии возможно не только обнаружение патологического процесса, но и проведение лечебных манипуляций — разделение спаек, удаление эндометриоидных очагов, восстановление нормальной анатомической формы и проходимости маточных труб.
До настоящего времени остается спорным вопрос, касающийся необходимости проведения лапароскопии женщинам, у которых при ГСГ или СГГ не удалось выявить патологии со стороны маточных труб. Единственно верным решением этой задачи является индивидуальный подход к каждой конкретной ситуации.
Перед лапароскопией обязательно проводят ряд диагностических мероприятий — гормональное обследование, комплексное УЗИ, ГСГ или СГГ, исследования микрофлоры влагалища и цервикальной слизи, комплекс обследований для оперативного вмешательства (клинические анализы крови и мочи, определение группы крови и резус фактора, обследование на ВИЧ, сифилис, гепатиты, биохимическое исследование крови). При наличии у женщины спаечного процесса в малом тазу требуется проведение курса противовоспалительной терапии даже при отсутствии клинических данных о наличии воспаления.
Противопоказания. Лапароскопия противопоказана в следующих случаях:
Лечение
В целом, лечение трубного фактора бесплодия сводится к восстановлению проходимости маточных труб. В случаях, когда это невозможно, решается вопрос о проведении экстракорпорального оплодотворения.
Эффективность лечения этой формы бесплодия зависит от степени выраженности патологических изменений в малом тазу. Так, при небольшой выраженности спаечного процесса реконструктивные операции, выполненные лапароскопически, эффективны в половине случаев, а при наличии выраженных изменений (распространенного спаечного процесса, выраженных последствий воспалительных заболеваний) успех может быть достигнут лишь у небольшого процента женщин.
Если указанное оперативное вмешательство проводится, контрольная СГГ или ГСГ после операции позволяет провести сравнительную оценку анатомического состояния органов малого таза до и после хирургического вмешательства и определить дальнейшую тактику ведения пациентки.
После проведенного лечения наступает период планирования и ожидания наступления беременности, обычно он длится 6 месяцев. Если в эти сроки беременность не наступает, то решается вопрос о проведении экстракорпорального оплодотворения (ЭКО).