Хроническая аг во время беременности что это
Что такое гипертензия при беременности? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мадоян М. А., кардиолога со стажем в 20 лет.
Определение болезни. Причины заболевания
Артериальная гипертензия (АГ) при беременности — это повышение артериального давления (АД), регистрируемое два и более раз в течение четырёх часов. Повышенными считаются цифры ≥ 140 мм рт. ст. для верхнего (систолического) и ≥ 90 мм рт. ст. для нижнего (диастолического) АД. [1] [2] [5]
Повышение АД может возникнуть при гипертонической болезни (ГБ) и при симптоматических (вторичных) АГ.
ГБ не имеет одной причины, она является хроническим многопричинным заболеванием, которое возникает из-за сочетания наследственной предрасположенности и приобретённых факторов. [3,4] К приобретенным факторам риска относятся частые стрессы, избыточное потребление соли, диабет, ожирение, повышение липидов крови, малоподвижность и курение. [1] [2] [5]
Вторичные (симптоматические) АГ обычно имеют одну причину повышения АД: заболевания почек или почечных сосудов, заболевания эндокринных желёз, поражения нервной системы и другие. [3] [4]
Беременность не является причиной появления ни ГБ, ни вторичных АГ, но высокая нагрузка на сердечно-сосудистую систему во время беременности, родов и в послеродовом периоде может послужить причиной выявления или обострения уже существующих в организме женщины сердечно-сосудистых проблем. [1] [2] [5]
Симптомы гипертензии при беременности
Симптомы неосложнённой артериальной гипертензии у беременных неспецифичны:
Они могут наблюдаться как при других заболеваниях, не связанных с повышением АД, так и во время совершенно нормальной беременности.
При наличии осложнений АГ отмечаются симптомы со стороны пораженных органов-мишеней:
Помимо прочего, при беременности могут возникнуть специфические опасные осложнения АГ, связанные с тяжёлой патологией мелких сосудов — преэклампсия и эклампсия. [1] [2] [5] Преэклампсия может ничем себя не проявлять, кроме высокого АД и белка в моче, а может выражаться неспецифическими симптомами со стороны разных органов и систем организма. Эклампсия проявляется судорожными приступами с потерей сознания. [1] [2] [5]
Патогенез гипертензии при беременности
Уровень АД зависит от многих параметров организма: тонуса сосудов, объёма циркулирующей крови, скорости выталкивания крови из сердца, растяжимости стенок аорты и других факторов. Эти параметры регулируются условно на трех уровнях: центральном, сосудистом, почечном. [3] [4] [6]
При воздействии факторов риска, перечисленных выше, регуляторные механизмы сбиваются. В зависимости от того, на каком уровне первоначально произошел сбой, развитие АГ может начаться с одного из звеньев патогенеза и продолжиться подключением следующих: увеличением суммарного сопротивления сосудов, активацией гормональных систем, активацией центральной нервной системы, дисбалансом натрия и воды, увеличением жесткости сосудистой стенки. Эти патологические процессы наслаиваются на процессы адаптации сердечно-сосудистого русла к вынашиванию и рождению ребёнка.
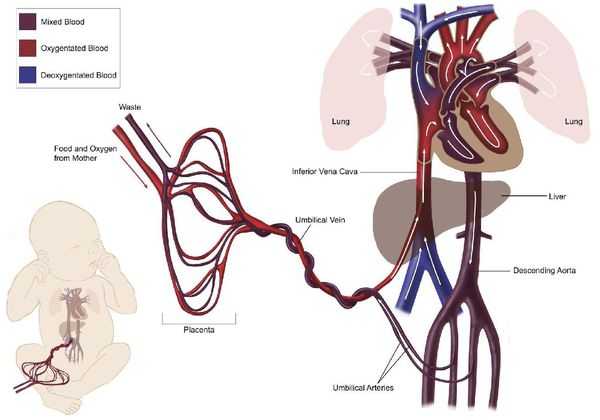
Во время беременности формируется еще один (третий) круг кровообращения, увеличивается общий объём циркулирующей крови, быстро повышается масса тела (рост матки, плаценты, плода), ускоряется обмен веществ, активируется ряд гормональных систем, также для беременности характерно расширение сосудов. [1] [2] [5] В результате увеличивается количество крови, выбрасываемое сердцем при сокращении, и количество сокращений сердца (к концу беременности обычно пульс учащается на 15-20 ударов), а уровень АД, наоборот, понижается (причём в первую треть беременности АД снижается, во вторую — остаётся без изменений, в третью — повышается до уровня перед беременностью). [1] [2] [5] Следовательно, в период беременности сердце работает в наименее экономном режиме, активно расходуя свой ресурс.
В родах нагрузка на сердце и сосуды максимальна, так как стремительно возрастает потребность тканей в кислороде. После родов исчезает третий круг кровообращения, повышается вязкость крови, увеличивается АД — сердечно-сосудистая система вновь должна перестроится, но теперь очень быстро. [1] [2] [5] Компенсаторные возможности сердечно-сосудистой системы резко сужаются.
Таким образом, адаптация сердечно-сосудистой системы к беременности, родам и послеродовому периоду может ухудшить течение АГ, а наличие АГ может затруднить адаптацию сердечно-сосудистой системы.
Классификация и стадии развития гипертензии при беременности
АГ при беременности классифицируют по времени её обнаружения, степени повышения АД и стадиям.
По времени обнаружения АГ выделяют: [1]
Для беременных существует особая классификация степени повышения АД, определяемой по наиболее высокому уровню систолического (верхнего) или диастолического (нижнего) АД: [1]
Осложнения гипертензии при беременности
Риски для матери и ребёнка:
Диагностика гипертензии при беременности
В связи с тем, что при беременности диагностические возможности ограничены, женщинам с уже ранее выявленной, существующей АГ целесообразно пройти комплексное обследование перед планированием беременности. [1] [5]
Когда нужно немедленно записаться к гинекологу
Беременной женщине с АГ необходим усиленный врачебный контроль в течение всей беременности и в ближайшее время после неё. Во время беременности обязательно надо обратиться к врачу не только при повышенном уровне артериального давления (верхнее ≥ 140 мм рт. ст., нижнее ≥ 90 мм рт. ст.), но и при головокружении, головной боли, чрезмерной усталости, появлении судорог в мышцах, тошноте.
Диагностический процесс при АГ во время беременности решает следующие задачи:
К каким врачам обращаться
Помимо наблюдения у гинеколога, при хронической АГ рекомендуются консультации терапевта (кардиолога), невролога, офтальмолога, эндокринолога.
Физикальное обследование
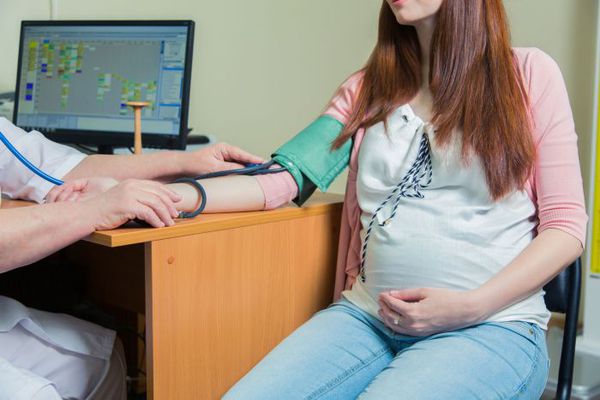
Основной метод диагностики — измерение АД. Измерять АД следует в положении сидя поочерёдно на каждой руке, обязательно спустя 5-10 минут предварительного отдыха. [1] В случае различных показателей АД верным считается результат с бо́льшим АД. Необходимо, чтобы на момент измерения прошло около 1,5-2 часов после употребления пищи. Для более достоверных результатов измерения АД следует в день диагностики отказаться от кофе и чая.
Лабораторная диагностика
Основные лабораторные анализы, назначаемые беременным с гипертонией:
Для выявления преэклампсии все беременные должны быть обследованы на наличие протеинурии (белка в моче) на ранних сроках. Если по результатам тест-полоски ≥1, то необходимо незамедлительно выполнить дальнейшие обследования, например выявить соотношение альбумина и креатинина в разовой порции мочи.
Инструментальная диагностика
Также при АГ во время беременности проводят:
Диагностические лабораторные и функциональные параметры преэклампсии (ПЭ)
Преэклампсия – характерный для беременности синдром, развивающийся после 20-й недели беременности. Проявляется повышением АД и протеинурией (появлением белка в моче) ≥ 0,3 г/сут.
Эклампсия – судорожный синдром, не связанный с заболеваниями мозга, возникающий у женщин с преэклампсией.
Лечение гипертензии при беременности
Целями лечения артериальной гипертензии у беременных являются:
Существует два способа лечения артериальной гипертензии при беременности :
— гестационной АГ (АД ≥ 140/90 на сроке ≥ 20 недель беременности);
— гипертоническом кризе (быстрое повышение АД ≥ 170/110);
— преэклампсии (АД ≥ 140/90 + белок в моче);
Виды амбулаторного лечения:
Немедикаментозное лечение: [1] [2] [5] [6]
Артериальная гипертензия у беременных
Общая информация
Краткое описание
Название протокола: Артериальная гипертензия у беременных
Артериальная гипертензия – определяется как систолическое АД ≥140 мм рт.ст. и диастолическое АД ≥90 мм рт.ст. измеренное в состоянии покоя в течении 5 минут, дважды с интервалом 2 минуты.
Сокращения, используемые в протоколе:
АД – Артериальное давление
АЛТ – Аланинаминотрансфераза
АПФ – Ангиотензинпревращающего фермента
АСТ – Аспартатаминотрансфераза
БРА – Блокаторы рецепторов ангиотензина
ДАД – Диастолическое артериальное давление
ДПА – Доплерометрия пупочное артерии
ИАЖ – Индекса амниотической жидкости
ИМТ – Ииндекс массы тела
КТГ – Кардиотокография
МО – Медицинская организация
ОАК – Общий анализ крови
ПМСП – Первичная медико-санитарная помощь
РК – Республика Казахстан
РКИ – Рандомизированное клиническое испытание
САД – Систолическое артериальное давление
УЗИ – Ультразвуковое исследование
ЭХО КГ – Эхокардиография
Дата разработки протокола: 2013 год (пересмотрен 2014/2015 г.).
Категория пациентов: беременные женщины, роженицы, родильницы.
Пользователи протокола: акушеры-гинекологи, анестезиологи-реаниматологи.
Достоверность доказательств:
Уровень A (самый высокий уровень достоверности): рекомендации базируются на результатах систематических обзоров рандомизированных контролируемых исследований (РКИ) и обеспечивают наибольшую достоверность (Уровень 1а), тогда как рекомендации, базирующиеся на результатах отдельных РКИ обеспечивают более низкий уровень (Уровень 1b).
Уровень В: рекомендации базируются на результатах клинических исследований, но более низкого качества, чем РКИ. Сюда включаются когортные исследования (Уровень 2a и 2b) и исследования «случай-контроль» (Уровень 3a и 3b).
Уровень C: рекомендации базируются на результатах серии случаев или низкокачественных когортных исследований и исследований «случай-контроль» (без контрольной группы).
Уровень D: рекомендации базируются на мнении специалистов без четкой критической оценки или на знании физиологии.[1]
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая картина
Cимптомы, течение
Диагностические критерии:
Жалобы и анамнез:
Жалобы:
· головная боль;
· тошнота, рвота;
· боли в эпигастрии, правом подреберье;
· отеки;
· снижение мочеотделения.
Анамнез: в анамнезе возможно указание на наличие гипертензии вне беременности/или при предыдущих беременностях.
Физикальное обследование:
общий осмотр:
· артериальная гипертензия;
· отеки;
· протеинурия;
· нарушение зрения;
· рвота;
· клонус (судорожные подёргивания отдельных групп мышц);
· болезненность при пальпации печени.
Диагностика
Перечень основных и дополнительных диагностических мероприятий.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· сбор жалоб анамнеза заболевания и жизни;
· физикальное обследование (оценка состояния беременной, повышение АД, пульс);
· общий анализ крови с подсчетом тромбоцитов;
· количественное определение белка в разовых порциях мочи или суточная протеинурия;
· биохимический анализ крови (определение трансаминаз и билирубина, креатинин);
· кардиотокография плода, биофизический профиль плода, доплерометрия пупочной артерии.
Дополнительные диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· осмотр глазного дна при подозрении на внутримозговое кровоизлияние;
· УЗИ органов брюшной полости при подозрении на патологию печени, почек;
· ЭХО КГ при хронической артериальной гипертензии;
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
· сбор жалоб, анамнеза заболевания и жизни;
· физикальное обследование (АД);
· определение протеинурии (тест-полоски).
Инструментальные исследования:
· КТГ плода;
· Биопрофиль плода;
· Допплерометрия сосудов пуповины.
При наличии тяжелой гипертензии, преэклампсии обязателен мониторинг за состоянием внутриутробного плода. Кратность исследования определяется тяжестью гипертензии, наличием преэклампсии, данными предыдущего исследования оценки состояния плода.
Показания для консультации узких специалистов: только при наличие показаний.
Лабораторная диагностика
Дифференциальный диагноз
Дифференциальный диагноз:
Таблица № 1. Дифференциальная диагностика артериальной гипертензии у беременных
| Нозологические формы | Хроническая артериальная гипертензия | Гестационная гипертензия | Преэклампсия |
| Анамнез, АД | Существует до беременности | Возникает после 20 недель беременности | Возможно при предыдущей беременности, Возникает после 20 недель беременности |
| Протеинурия | Менее 0,3 г\л | Менее 0,3 г\л | Более 0,3 г\л |
| анализ крови (АСТ, АЛТ, билирубин, креатинин, уровень тромбоцитов) | Как правило в норме | Как правило в норме | Возможны снижения тромбоцитов ниже 100 x 106 г/л, повышение трансаминаз более чем в 2 раза, крайне редко НЕLLР-синдром. |
| Состояние внутриутробного плода | Чаще удовлетворительное | Чаще удовлетворительное | Возможна ЗВУР |
Лечение
выявление беременных с артериальной гипертензией в т.ч. с преэклампсией, адекватный мониторинг в соответствии с тяжестью состояния беременной и внутриутробного плода, выбор оптимального срока и метода родоразрешения, для снижения материнской и неонатальной заболеваемости / смертности/инвалидизации.
Тактика лечения: гипотензивная терапия с целью стабилизации артериального давления на цифрах ниже 150/100 мм рт ст. При наличии хронической артериальной гипертензии с поражением органов-мишеней целевое артериальное давление ниже 140/90 мм рт ст. При тяжелой гестационной гипертензии, тяжелой преэклампсии показана противосудорожная терапия с использованием сульфата магния.
Ведение беременности при хронической артериальной гипертензии:
Не проводить роды ранее 37 недель у женщин с хронической гипертензией, артериальное давление которых ниже 160/110 мм.рт.ст., вне зависимости от проводимой гипотензивной терапии, с учетом состояния внутриутробного плода.
Для женщин с хронической гипертензией, артериальное давление которых ниже 160/110 мм.рт.ст. после 37 недель, с антигипертензивнымлечением или без антигипертензивного лечения, сроки родов, материнские и внутриутробные показания должны решаться индивидуально.
Проводить роды женщинам с резистентной гипертензией вне зависимости от срока гестации.
Мониторинг плода при хронической гипертензии
Женщины с хронической гипертензией должны пройти ультразвуковое исследование роста плода и обследование объема околоплодных вод, а также доплерометрию пупочной артерии между 28-30 неделей и 32-34 неделей. Если результаты являются нормальными, то не надо повторять эти мероприятия после 34 недель, за исключением случаев других клинических показаний.
Женщины с хронической гипертензией должны проходить только кардиотокографию при аномальной активности плода.
Повторное полное обследование состояния плода по показаниям (КТГ, БПП)
Ведение беременности и родов при гестационной гипертензии.
| Степень гипертензии | Легкая гипертензия (140/90 до 149/99мм.рт.ст.) | Умеренная гипертензия (150/100 до 159/109мм.рт.ст.) | Тяжелаягипертензия (160/110 мм.рт.ст. или выше) |
| Госпитализация | Нет | Да | Да (до АД 159/109 мм.рт.ст или ниже) |
| Лечение | Нет | Метилдопа перорально в качестве первоочередного лечения для поддержания: • диастолического артериального давления между 80–100 мм.рт.ст. • систолического артериального давления менее чем 150 мм.рт.ст | Нифедипин или метилдопа перорально в качестве первоочередного лечения для поддержания: • диастолического артериального давления между 80–100 мм.рт.ст. • систолического артериального давления менее чем 150 мм.рт.ст |
| Измерение АД | Не более одного раза в неделю | По меньшей мере, два раза в день | По меньшей мере, четыре раза в день |
| Исследование на протеинурию | При каждом посещении врача использовать количественное определение белка в разовой порции мочи или белка в суточной моче. | При каждом посещении врача использовать количественное определение белка в разовой порции мочи или белка в суточной моче. | Ежедневное использование количественного определения белка в разовой порции мочи или белка в суточной моче. |
| Анализ крови | Только для рутинного пренатального ухода | Анализ функции почек, полный анализ крови, трансаминаза, билирубина. Не проводить дальнейший анализ крови в случае отсутствия протеинурии в последующих посещениях врача | Анализ при поступлении и наблюдение в течение недели: • функции почек, полный анализ крови, трансаминаза, билирубина. |
| Мониторинг плода | УЗИ, биофизический профиль, ДПА пупочной артерии до 34 недель. В случае нормы повторные исследования по показаниям. КТГ при аномальной активности плода Повторное полное обследование состояния плода по показаниям (КТГ, БПП) | При запланированном консервативном лечении тяжёлой гестационной гипертензии необходимо • УЗИ, биофизический профиль, ДПА пупочной артерии При нормальных показателях КТГ один раз в неделю. Показания для повторного КТГ: • изменения в движении плода • вагинальное кровотечение • боль в животе • ухудшение материнского состояния Биометрия, определение ИАЖ, ДПА не чаще, чем каждые 2 недели. Роды и мониторинга плодадолжны быть запланированы | |
| Сроки родоразрешения: Не обеспечивать роды до 37 недель женщинам с гестационной гипертензией, артериальное давление которых ниже 160/110 мм.рт.ст., с антигипертензивным лечением или без него. Для женщин с гестационной гипертензией, артериальное давление которых ниже 160/110 мм.рт.ст. после 37 недель с антигипертензивным лечением или без него, сроки родов, материнские и внутриутробные показания должны решаться индивидуально. Обеспечить роды женщинам с резистентной (устойчивой)гестационной гипертензией после завершения курса кортикостероидами (при необходимости). | |||
| Интранатальная помощь Артериальное давление во время родов необходимо измерять: • 1 раз в час у женщин с легкой или умеренной гипертензией • непрерывный мониторинг у женщин с тяжёлой гипертензией. продолжать гипотензивную терапию во время родов. Гематологический и биохимический мониторинг по показаниям Ведение второго этапа родов Не ограничивать продолжительность второго периода родов: • у женщин со стабильно легкой или умеренной гипертензией • если артериальное давление регулируется в рамках допустимых пределах у женщин с тяжёлой гипертензией. Рекомендуются оперативные роды (кесарево сечение, акушерские щипцы, вакуум-экстракция) на втором периоде родов для женщин с тяжёлой гипертензией, чья гипертензия не поддалась первоначальному лечению. | |||
Ведение беременности и родов при преэклампсии
| Степень гипертензии | Легкая гипертензия (140/90 до 149/99мм.рт.ст.) | Умеренная гипертензия (150/100 до 159/109мм.рт.ст.) | Тяжелая гипертензия (160/110 мм.рт.ст. или выше) |
| Госпитализация | да | Да | Да |
| Лечение | Нет | Метилдопа перорально в качестве первоочередного лечения для поддержания: • диастолического артериального давления между 80–100 мм.рт.ст. • систолического артериального давления менее чем 150 мм.рт.ст | Нифедипин или метилдопа перорально в качестве первоочередного лечения для поддержания: • диастолического артериального давления между 80–100 мм.рт.ст. • систолического артериального давления менее чем 150 мм.рт.ст |
| Измерение АД | По меньшей мере, 4 раза в день | По меньшей мере, 4 раза в день | Более 4 раз в день, в зависимости от клинического состояния |
| Исследование на протеинурию | Не повторять количественный анализ протеинурии | Не повторять количественный анализ протеинурии | Не повторять количественный анализ протеинурии |
| Анализ крови | Наблюдение с использование следующих анализов два раза в неделю: • функции почек, полный анализ крови, трансаминаза, билирубина | Наблюдение с использование следующих анализов три раза в неделю: • функции почек, полный анализ крови, трансаминаза, билирубина | Наблюдение с использование следующих анализов три раза в неделю: • функции почек, полный анализ крови, трансаминаза, билирубина |
| Мониторинг плода | При запланированном консервативном лечении необходимо • УЗИ, биофизический профиль, ДПА пупочной артерии При нормальных показателях КТГ один раз в неделю. Показания для повторного КТГ: • изменения в движении плода • вагинальное кровотечение • боль в животе • ухудшение материнского состояния Биометрия, определение ИАЖ, ДПА не чаще, чем каждые 2 недели. Роды и мониторинга плода должны быть запланированы | ||
| Сроки родоразрешения: Возможно пролонгирование беременности до 34 недель, при тяжелой преэклампсии, при выполнении следующих условий: · тяжёлая гипертензия поддается лечению · не нарастает тромбоцитопения, не увеличиваются АЛТ, АСТ · не ухудшается состояние внутриутробного плода · нет симптомов органной недостаточности · нет HELLP-синдрома | |||
Клинические и лабораторные критерии необходимости элективных родов до 34 недель должны быть тщательно задокументированы. Беременные с тяжелой преэклампсией родоразрешаются в течение 24-48 часов.
Предложить роды женщинам с преэклампсией и умеренной или легкой гипертензией на 34-36 недели, в зависимости от материнского и внутриутробного состояния, факторов риска и наличия неонатальной интенсивной терапии.
Родоразрешать пациенток с преэклампсией после достижения 37 недель.
Артериальное давление во время родов необходимо измерять:
• 1 раз в час у женщин с легкой или умеренной гипертензией
• непрерывный мониторинг у женщин с тяжёлой гипертензией.
продолжать гипотензивную терапию во время родов.
Гематологический и биохимический мониторинг по показаниям
Медицинская помощь во время эпидуральной анальгезии
Предварительно не загружать женщин с тяжелой преэклампсией жидкостями, вводимыми внутривенно до установления низкой дозы эпидуральной анальгезии и комбинированной спинальной эпидуральной анальгезии.
Ведение второго периода родов
Не ограничивать продолжительность второго периода родов:
• у женщин со стабильно легкой или умеренной гипертензией
• если артериальное давление регулируется в рамках допустимых пределах у женщин с тяжёлой гипертензией.
Рекомендуются оперативные роды (кесарево сечение, акушерские щипцы, вакуум-экстракция) на втором периоде родов для женщин с тяжёлой гипертензией, чья гипертензия не поддалась первоначальному лечению.
Не использовать увеличение объема при инфузонной терапии у женщин с тяжёлой преэклампсией, за исключением случаев, когда гидралазин является пренатальным гипотензивным средством.
У женщин с тяжёлой преэклампсией ограничить введение жидкости до 80 мл/час, за исключением случаев потери жидкости (например, кровотечение).
Медикаментозное лечение:
Противосудорожные препараты при тяжелой гипертензии/тяжелой преэклампсии: Необходимо рассмотреть вопрос о введении сульфата магния внутривенно женщинам с тяжёлой преэклампсией в условиях интенсивной терапии, если у женщины запланированы роды в течение 24 часов.
При рассмотрении возможности лечения сульфатом магния нужно учитывать следующие особенности тяжелой преэклампсии:
Тяжёлой гипертензии и протеинурия, или легкая или умеренная гипертензия и протеинурия с одним или более:
· симптомами сильной головной боли;
· проблемами со зрением, таких, как затемнение или мигание перед глазами;
· сильная боль под ребрами или рвота;
· отек диска зрительного нерва;
· признаки сокращения мышц (3 ритма);
· чувствительность печени при пальпации;
· синдром HELLP;
· падение количества тромбоцитов ниже 100 × 10 9 на каждый литр;
· нарушение печеночных ферментов.
Использовать следующий режим введения сульфата магния:
· нагрузочная доза 4 г следует вводить внутривенно в течение 5 минут с последующим введением 1г/час в течение 24 часов;
· магния сульфата – 25% 16-20 мл внутривенно в течение 5 минут с последующим введением поддерживающей дозы в/в, из расчета 1 г/час сухого вещества в течение 24 часов. При наличии судорог вводится дополнительная доза 2-4 г сухого вещества в течение 5 минут;
Кортикостероиды.
При необходимости родоразрешения в сроке 24-34 недели показано:
· дексаметазон 6 мг в/м каждые 12 часов №4;
· или бетаметазона12 мг в/м каждые 24 часа №2.
Рассмотреть использование дексаметазона/бетаметазона при родоразрешении со сроком беременности между 35 и 36 недель.
Другие виды лечения: нет.
Хирургическое вмешательство: нет
Индикаторы эффективности лечения:
· снижение систолического и/или диастолического АД/достижение целевого уровня АД;
· отсутствие гипертонических кризов;
— сохранение/улучшение качества жизни
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
Показания для экстренной госпитализации:
· преэклампсия с артериальной гипертензией любой степени;
· тяжелая гипертензия.
Показания для плановой госпитализации:
· умеренная гипертензия.
Профилактика
Профилактические мероприятия
Снижение рисков гипертензивных нарушений во время беременности.
Консультирование по тревожным признакам:
· сильная головная боль;
· проблемы со зрением, такие как затемнение и мелькание перед глазами;
· сильная боль в подреберье;
· рвота;
· внезапные отеки лица, рук или ног.
Прием ацетилсалициловой кислоты:
· женщинам с высоким риском развития преэклампсии показан прием 75 мг ацетилсалициловой кислоты ежедневно с 12 недель до родов.
Беременные женщины с высоким риском развития преэклампсии:
· гипертензивное заболевание во время предыдущей беременности;
· хроническое заболевание почек;
· аутоиммунные заболевания, такие как системная красная волчанка или антифосфолипидный синдром;
· диабеты 1 или 2 типа;
· хроническая гипертензия;
· женщинам с одним и более умеренным фактором риска развития преэклампсии рекомендовать 75 мг ацетилсалициловой кислоты ежедневно с 12 до родов недель беременности;
Факторы, указывающие на умеренный риск:
· первая беременность;
· возраст 40 лет или старше;
· интервал между беременностями более 10 лет;
· ИМТ 35 кг/м² или более на первом приеме;
· отягощенный семейный анамнез по преэклампсии;
· многоплодная беременность.
Дальнейшее ведение:
Женщинам с хронической гипертензией после родов необходимо:
· измерять артериальное давление ежедневно;
· поддерживать артериальное давление ниже 140/90 мм.рт.ст.;
· продолжать пренатальное гипотензивное лечение;
· при необходимости пересмотреть гипотензивную терапию через 2 недели после родов;
· если женщина принимала препарат метилдопа для лечения хронической гипертензии во время беременности, необходимо прекратить принимать его в течение 2 дней после родов, и возобновить гипотензивное лечение, которое принималось до беременности.
· через 6-8 недель после родов предоставить медицинское заключение об артериальной гипертензии.
Планирование последующей беременности
· прекратить гипотензивное лечение женщин, принимающих ингибиторы АПФ или БРА, если у них обнаружена беременность (желательно в течение первых 2 дней) и предложить альтернативные варианты;
Женщинам с гестационной гипертензией после родов:
· измерять артериальное давление ежедневно;
· рассмотреть вопрос о сокращении гипотензивного лечения, если артериальное давление падает ниже 140/90 мм.рт.ст.;
· если женщина принимала метилдопу для лечения гестационной гипертензии во время беременности, необходимо прекратить принимать его в течение 2 дней после родов;
· женщинам с гестационной гипертензией, которые не получали гипотензивное лечение и родившие ребенка, начать антигипертензивное лечение, если их артериальное давление выше 149/99 мм.рт.ст.;
· предоставить женщинам, страдавшим гестационной гипертензией и продолжавшим получать гипотензивное лечение, через 2 недели после перехода на общественный (внебольничный) уход медицинское заключение;
· через 6-8 недель после родов предоставить медицинское заключение об гестационной гипертензии.
· если гипертензия сохраняется в течении 6-8 недель, то показана консультация специалиста по гипертензивным состояниям (кардиолог).
Послеродовое обследование, наблюдение и лечение
Преэклампсия.
Женщинам с преэклампсией, которые не получали гипотензивное лечение, в послеродовом периоде необходимо проводить контроль артериального давления:
· по меньшей мере, 4 раза в день, когда женщина находится в стационаре
· если у женщины на 3-5 день АД было повышенным, то в последующем необходим контроль АД через день до достижения нормального уровня.
· женщинам с преэклампсией, которые не получали антигипертензивное лечение и родившим ребенка необходимо начать антигипертензивное лечение, если артериальное давление 150/100 мм.рт.ст. или выше.
При каждом измерении АД уточнять жалобы о сильной головной боли и боли в эпигастрии.
Женщинам с преэклампсией, которые получали гипотензивное лечение необходимо измерять артериальное давление:
· по меньшей мере, 4 раза в день, когда женщина находится на стационаре, каждые 1-2 дня до 2 недель после выписки из стационара.
Женщинам с преэклампсией, которые получали гипотензивное лечение:
· продолжать пренатальное гипотензивное лечение.
· рассмотреть вопрос о сокращении антигипертензивного лечения, если их артериальное давление падает ниже 140/90 мм.рт.ст.
· сократить гипотензивное лечение, если их артериальное давление падает ниже 130/80 мм.рт.ст.
Если женщина принимала метилдопу для лечения преэклампсии, необходимо прекратить принятие этого препарата в течение 2 дней после родов.
Критерии выписки:
· никаких симптомов преэклампсии;
· уровень артериального давления с лечением или без него 149/99 мм.рт.ст. или ниже;
· улучшенные или стабильные результаты анализа крови.
При выписке даются рекомендации включающие:
· контроль артериального давления, коррекция гипотензивной терапии
· самостоятельный мониторинг симптомов
· повторные осмотры через 2, 6-8 недель после родов. При сохраняющейся гипертензии осмотр специалиста по гипертензивным состояниям
Гематологический и биохимический мониторинг
Женщинам с преэклампсией на фоне легкой или умеренной гипертензии необходимо:
· измерять количество тромбоцитов, трансаминаз и креатинина сыворотки крови в течении 48-72 часов после родов;
· при нормальных результатах повторное исследование не показано;
· если биохимические и гематологические показатели улучшаются, но остаются в пределах аномальной нормы, то необходимо повторить измерение количества тромбоцитов, трансаминаз или креатинина сыворотки крови по клиническим показаниям во время послеродового обследования (6–8 недель после родов);
· если биохимические и гематологические показатели не улучшаются по отношению к нормам беременности, то необходимо повторить измерение количества тромбоцитов, трансаминаз или креатинина сыворотки крови по клиническим показаниям;
· женщинам с преэклампсией необходимо пройти мочевой индикаторный анализ при послеродовом обследовании (6–8 неделя после родов);
· в послеродовом периоде, если креатинин находится в пределах нормы, не надо измерять баланс жидкости;
· женщинам с преэклампсией с сохраняющейся протеинурией в послеродовом периоде (6–8 недель после родов), назначается дополнительное обследование функции почек и направление к нефрологу через 3 месяца после родов.
Консультации и последующий уход
Долгосрочный риск сердечнососудистых заболеваний
Сказать женщинам, у которых была гестационная гипертензия или преэклампсия, и их лечащим врачам, что эти заболевания связаны с повышенным риском развития высокого артериального давления и их последствиями в дальнейшей жизни.
Тромбофилия и риск преэклампсии
Не следует рутинно делать скрининг для выявления тромбофилии женщинам, у которых была преэклампсия.
Риск повторения гипертензивных нарушений во время беременности
Информировать женщин, имевших гестационную гипертензию, что их риск развития:
· гестационной гипертензии в будущем примерно колеблется от 1 из 6 (16%) беременностей до 1 из 2 (47%) беременностей;
· преэклампсии в будущем примерно колеблется от 1 из 50 (2%) до 1 из 14 (7%) беременностей;
Сказать женщинам, имевшим преэклампсию, что их риск развития:
· гестационной гипертензии в будущем примерно колеблется от 1 из 8 (13%) беременностей до 1 из 2 (53%) беременностей;
· преэклампсии в будущем примерно составляет 1 из 6 (16%) беременностей;
· преэклампсии в будущем примерно составляет 1 из 4 (25%) беременностей, если их преэклампсия была осложнена тяжелой преэклампсией, синдромом HELLP или эклампсией, приведшей к преждевременным родам до 34 недель, и примерно 1 из 2 (55%) беременностей, если эклампсия привела к преждевременным родам до 28 недель.
Интервал между беременностями и повторение гипертензивных нарушений во время беременности:
· у женщин, имевших преэклампсию, риск повторения гипертензивных нарушений во время беременности возрастает при интервале между беременностями более 10 лет;
· индекс массы тела и повторение гипертензивных нарушений во время беременности: Посоветовать женщинам с ИМТ 30 и более, имевшим преэклампсию, достигнуть и поддерживать индекс массы тела в пределах нормы.
Информация
Источники и литература
Информация
Указание на отсутствие конфликта интересов: нет.
Рецензенты: Ахмедьянова Гайныл Угубаевна кандидат медицинских наук, профессор, заведующая кафедрой акушерства и гинекологии АО «Медицинский университет Астана».
Указание условий пересмотра протокола:
Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Амбулаторное измерение уровня АД
При измерении АД на приеме у врача, необходимо соблюдать следующие меры:
· позволить пациенту посидеть в течение 3–5 минут перед началом процедуры измерения уровня АД.
· АД следует измерять по меньшей мере двукратно, с интервалом 1–2 минуты между измерениями; если полученные результаты сильно различаются, выполняют третье измерение АД. Учитывайте среднее значение уровня АД, при необходимости.
· При нарушении ритма (например, мерцательной аритмии/фибрилляции предсердий) для большей точности должны выполняться повторные измерения АД.
· Используйте манжету стандартного размера (12–13 см в ширину и 35 см в длину), но имейте в запасе манжету большего и меньшего размеров для очень толстых рук (окружности плеча более 32 см) или очень худых рук, соответственно).
· Манжета должна располагаться на уровне сердца, при любом положении пациента.
· При аускультативном методе, для выявления систолического или диастолического АД, используются I (появление) и V (исчезновение) фазы тонов Короткова, соответственно.
· В данном случае зафиксируйте наиболее высокое показание АД одной из рук. При первом визите больного следует измерить АД на обеих руках для определения возможных различий.
· У пациентов пожилого возраста, больных диабетом или другими заболеваниями следует измерить АД также в положении стоя, через 1, 3 и 5 минут после вставания с целью выявления ортостатической гипотензии.
· При стандартном измерении АД, после второго измерения, также оценивается частота сердечных сокращений путем пальпации, при положении пациента сидя (в течение по крайней мере 30 секунд).
Алгоритмы оказания медицинской помощи при гипертензивных состояниях
Алгоритм №1: Информирование по снижению рисков гипертензивных заболеваний во время беременности
Алгоритм № 2:Оценка протеинурии
Алгоритм №3 Хроническая гипертензия
Алгоритм №4 Гипертензия у беременных/гестационная гипертензия
Алгоритм №5 Преэклампсия
Алгоритм №6
Алгоритм №7: Совет для женщин, специалистам медико-социального акушерского обслуживания, и врачей первичной медико-санитарной помощи (ПМСП)