Хронический гиперпластический риносинусит что это такое
Хронический гиперпластический риносинусит что это такое
В то время как острый синусит представляет собой риногенный воспалительный процесс, вызываемый нарушением вентиляции и дренажа околоносовых пазух, расположенных ниже уровня решетчатого лабиринта, причиной развития хронического риносинусита является постепенная обструкция остиомеатального комплекса в результате отека, индурации, гиперплазии и полипоза слизистой оболочки.
Роль анатомической блокады оттока в этиологии хронического риносинусита является предметом споров. Спектр патогенов, вызывающих воспалительный процесс при хроническом риносинусите, отличается от такового при остром синусите. Изменилась также методика оценки бактериальной инфекции. Наряду с изменениями биомеханики и бактериального фактора в настоящее время в патогенезе воспаления слизистой оболочки носа и околоносовых пазух установлена также роль других факторов.
В слизистой оболочке и секрете больных хроническим риносинуситом повышено количество нейтрофилов, эозинофилов, тучных клеток, базофилов и мононуклеарных клеток (Т-лимфоцитов, Т-супрессоров CD8, цитотоксических Т-лифоцитов, Т-хелперов CD4). В секрете слизистой оболочки носа повышена концентрация гистамина, лейкотриенов и простагландина D.
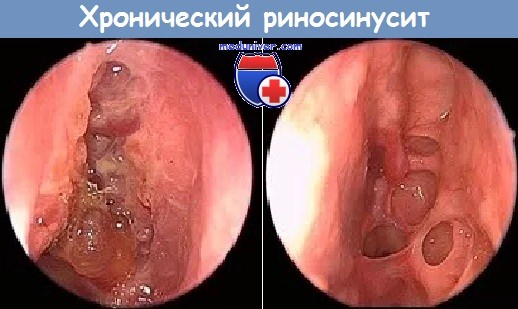
Хронический гиперпластический риносинусит с полипами носа. Особенно важную роль в развитии хронического гиперпластического риносинусита с полипами носа отводят эозинофилам и грибам. Гранулы эозинофилов содержат цитотоксические белки, которые высвобождаются при дегрануляции эозинофилов: катионный белок эозинофилов, главный основный белок, эозинофильная пероксидаза, эозинофильный нейротоксин.
Иммунные и тканеспецифические реакции. В отличие от острого синусита, в патогенезе которого важную роль играют биомеханические и инфекционные механизмы, в развитии хронического риносинусита важное значение имеют иммунные и тканеспецифические воспалительные реакции. Этим объясняется возникновение рецидивов заболевания в виде обострений воспалительного процесса в слизистой оболочке, даже если после хирургического вмешательства улучшилась вентиляция и дренаж околоносовой пазухи.
Поэтому хирургическое вмешательство, основанное на принципах функциональных эндоскопических операций на околоносовых пазухах, разработанных Мессерклингером, может быть лишь частью лечения. Не менее важно наблюдать больных с риносинуситом и проводить длительную противовоспалительную терапию (глюкокортикоиды для местного и внутреннего применения, антибиотики при гнойном воспалении).
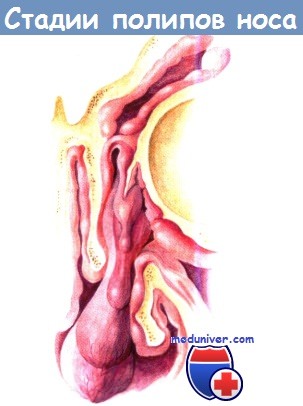
воспаление слизистой оболочки, отек, образование полипа, обструкция среднего носового хода
и передних ячеек решетчатого лабиринта, связанная с ростом полипа.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Хронический синусит (хронический риносинусит)
3.40 (Проголосовало: 5)
Различия между хроническим и острым риносинуситом
Хронический риносинусит характеризуется длительным течением, обычно протекает без выраженного повышения температуры. Острое состояние всегда сопровождается высокой температурой, начинается неожиданно и имеет более выраженные болезненные симптомы.
Основные симптомы при хроническом риносинусите:
Также при хроническом воспалении может появится кашель с иррадиирующими (отдающими) болями в ухо, верхнюю челюсть, зубы.
Другие симптомы хронического риносинусита:
Когда нужно обратиться к врачу
Запишитесь на прием к врачу, если явления синусита продолжаются 7 дней и более.
Обратитесь к врачу экстренно при следующих симптомах:
Причины хронического воспаления
Главной причиной развития хронического воспаления верхнечелюстных пазух является нарушение их нормального дренажа. Это происходит из-за длительного инфекционного или неинфекционного отека (аллергия, медикаментозный отек) в области гаймороназального соустья или нарушения мукоцилиарного клиренса. Также фоном для формирования хронического воспаления служат анатомические препятствия в носу, которые нарушают нормальный дренаж (искривление перегородки, увеличение средних носовых раковин).
Итого, основные причины хронического синусита:
Факторы риска
Вероятность развития риносинусита в хроническую форму повышается, если есть один или несколько из следующих факторов:
Осложнения хронического риносинусита
Продолжительное воспаление несет много опасностей, так как пазухи близко расположены к таким важным структурам, как глаза и головной мозг:
Диагностика
Для выявления хронической формы риносинусита врачу потребуется опросить вас, провести физический осмотр, риноскопию (осмотр при помощи носового зеркала). Но для определения тактики лечения потребуется провести дополнительные исследования.
Дополнительные методы диагностики:
Лечение хронического риносинусита
Целью лечения является уменьшение количества обострений синусита, уменьшение или исчезновение симптомов заболевания. Основная терапия нацелена на улучшение дренажа околоносовых синусов, а также на улучшение работы местного иммунитета слизистых. Для этого нужно устранить блокирование синусоназальных соустий, уменьшить вязкость слизистого секрета, провести иммунотерапию. Иногда для очистки пазух требуется хирургическое лечение.
Лекарственная терапия
Первым этапом лечения хронического риносинусита является консервативная терапия.
Она включает в себя:
Хирургическое лечение
При низкой эффективности консервативной терапии показано хирургическое лечение хронического риносинусита. Оно направлено на устранение механического препятствия дренажа пазухи (увеличенная носовая раковина, деформированная перегородка носа, анатомическое сужение области соустья пазухи, полип в области соустья и др.), а также на очищение пазух от инородных включений (грибковые тела, корни зубов, пломбировочный материал, материал для синуслифтинга), кист, полипов.
Эндоскопическая хирургия пазух
Для этой процедуры врач использует оптическую систему, состоящую из тонкой трубки с увеличительными объективами и камерой, которая переводит изображение на экран. Хорошая визуализация оперируемой области, возможность изменить угол обзора обеспечивает деликатное и безопасное устранение препятствия на выходе из пазухи, а также позволяет очистить ее от инородных включений.
Проведенное оперативное лечение создает лишь условия для улучшения дренажа и очистки, поэтому необходимо продолжить послеоперационное лечение для достижения продолжительного эффекта.
Профилактика
Придерживайтесь следующих действий, чтобы уменьшить риск хронического риносинусита:
Некоторые аспекты проблемы хронического риносинусита

Частое рецидивирование и хронизация патологического процесса в околоносовых синусах приводят к нарушениям в системе иммуногенеза пациентов, вследствие чего данной категории больных целесообразно проведение специализированной профилактической иммунокоррекц
Frequent recurrence and chronization of the pathological process in the paranasal sinuses leads to disturbances in the patients’ immunogenesis system, in which connection special preventive immunocorrection is appropriate for this category of patients. The ability of purified bacterial lysates to enhance a specific immune response and activate non-specific protection determines the appropriateness of their use in patients with prolonged or recurrent course of infectious-inflammatory respiratory diseases.
Полость носа и параназальные синусы играют важную роль в физиологических процессах человеческого организма, что обусловливает неизменное внимание врачей многих специальностей к состоянию и патологическим изменениям вышеуказанных отделов дыхательной системы. К сожалению, несмотря на значительный прогресс медицинской науки и практики, на современном этапе во всех странах мира, независимо от уровня их экономического развития, отмечается рост воспалительных заболеваний респираторного тракта, частые рецидивы и хронизация патологических процессов. Актуальность вопросов диагностики, лечения и профилактики данных нозологических форм не вызывает сомнений.
Для определения воспалительной патологии околоносовых пазух наиболее адекватным является термин «риносинусит», так как практически всегда патологические изменения слизистой оболочки синусов сопровождаются аналогичными проявлениями в полости носа [1–3]. Риносинусит как нозологическая форма объединяет различные виды заболеваний полости носа и околоносовых пазух как инфекционной (вирусной, бактериальной, грибковой), так и неинфекционной (травматической, аутоиммунной, аллергической) этиологии. Риносинуситы занимают одно из ведущих мест в структуре воспалительной патологии независимо от возраста, климатической зоны проживания и уровня жизни пациента. Инфекционные риносинуситы относятся к числу самых распространенных заболеваний, наиболее часто развивается острый катаральный риносинусит, являющийся одним из проявлений острой респираторной вирусной инфекции. Бактериальная инвазия в пазухах является осложнением вирусного процесса, острым бактериальным риносинуситом ежегодно заболевает до 15% взрослого контингента и до 5% детей, однако в ряде случаев пациенты не обращаются за медицинской помощью и лечатся самостоятельно, в связи с чем реальные цифры заболеваемости выше. По данным эпидемиологических исследований, острые формы бактериального риносинусита составляют до 20–25% всей оториноларингологической патологии, в России вышеуказанное заболевание переносят около 10 млн человек в год, с возрастом отмечается рост заболеваемости риносинуситами, женщины болеют в среднем в 1,5 раза чаще мужчин. Хронический риносинусит (ХРС) встречается реже, чем острый, однако считается самым частым хроническим страданием человека. Данная патология развивается в среднем у 5% населения, последние 10 лет отмечается рост заболеваемости ХРС более чем в 2 раза. В структуре госпитализированных в оториноларингологические стационары пациенты с ХРС составляют 25–30%, ежегодно этот показатель увеличивается в среднем на 1–2% [1, 2, 4–9].
Хронический риносинусит определяется как воспаление слизистой оболочки околоносовых пазух и полости носа продолжительностью более 3 месяцев, именно в течение этого срока, по мнению большинства исследователей, в слизистой оболочке и в более глубоких структурах параназальных синусов развиваются необратимые патоморфологические изменения. Как правило, в условиях хронического воспаления в слизистой оболочке околоносовых пазух происходит очаговая или диффузная метаплазия многорядного цилиндрического эпителия в многослойный, лишенный ресничек, отмечается повреждение эпителиального слоя вплоть до его десквамации, развивается утолщение базальной мембраны, отек подслизистого слоя, гиперплазия бокаловидных клеток и как следствие значительно уменьшается эффективность мукоцилиарного транспорта. Возможно распространение патологического процесса через гаверсовы каналы на надкостницу, что приводит к локальному остеиту [10, 11]. Разнообразие клинико-морфологических форм ХРС и недостаточная изученность характера патологических изменений обусловливают трудности их систематизации и отсутствие единой общепринятой клинической классификации. В нашей стране наиболее часто используется классификация, предложенная Б. С. Преображенским в 1956 г., согласно которой различают экссудативный (катаральный, серозный, гнойный), продуктивный (пристеночно-гиперпластический, полипозный), холестеатомный, некротический (альтеративный), атрофический (резидуальный) и аллергический ХРС. В клинической практике необходимо принимать во внимание достаточно часто наблюдаемое у таких больных сочетание различных форм патологического процесса. Международная классификация болезней 10-го пересмотра (МКБ-10) рассматривает ХРС в зависимости от топики поражения, не учитывая особенности этиопатогенеза и патоморфологические изменения. За рубежом наиболее распространено разделение ХРС на две формы — с полипами и без формирования последних [2, 3, 10].
В основе патогенеза ХРС лежит инфильтрация слизистой оболочки околоносовых пазух нейтрофилами и другими иммунокомпетентными клетками и усиление продукции провоспалительных цитокинов, определяющих активность патологического процесса. Инфекционные формы заболевания имеют в основе Th1-поляризованное воспаление, характеризующееся синтезом γ-интерферона, ИЛ-1, ИЛ-3, ИЛ-6, ИЛ-8, фактора некроза опухоли, трансформирующего ростового фактора-β и воспалительной инфильтрацией преимущественно нейтрофилами. Неинфекционные ХРС, в частности полипозный, характеризуются Th2-поляризованным воспалением с доминированием ИЛ-5 и ИЛ-13, иммуноглобулина E (IgE) и эозинофильной клеточной инфильтрацией слизистой оболочки [2, 3, 13, 14].
Диагноз ХРС должен быть обязательно подтвержден результатами объективных исследований. Эндоскопическими признаками являются наличие слизисто-гнойного отделяемого и/или отека слизистой оболочки в области среднего и/или верхнего носовых ходов. Чувствительность такого метода диагностики равна 46%, а специфичность — 86%, то есть эндоскопия полости носа может надежно подтвердить диагноз, но не позволяет его исключить. Компьютерная томография является «золотым стандартом» диагностики ХРС и достоверно позволяет выявить изменения слизистой оболочки в области остиомеатального комплекса и/или околоносовых пазух [2, 3, 12, 15].
Симптомы хронического воспаления в околоносовых пазухах могут быть постоянными и периодическими, клиника обострения ХРС соответствует острому процессу, но в ряде случаев интоксикация при остром воспалении выражена более значительно. Основными симптомами обострения бактериального ХРС у взрослых являются затруднение носового дыхания, патологическое отделяемое из носа, нарушение обоняния, может иметь место головная и лицевая боль. В детском возрасте воспаление в околоносовых пазухах могут также сопровождаться кашлем, более выраженным в утреннее время, неприятным запахом изо рта (халитоз), гнусавостью и некоторыми проявлениями интоксикации [1–3, 8, 9, 12].
Цели терапии больных ХРС — уменьшить воспалительные изменения слизистой оболочки, улучшить дренаж и санировать параназальные синусы. Принципы лечения пациентов с обострением ХРС не отличаются от таковых при остром процессе. Больным по показаниям может проводиться элиминационная, разгрузочная, мукоактивная, противовоспалительная, гипосенсибилизирующая терапия, системное и местное антимикробное лечение, дренирующие мероприятия — пункция и зондирование синусов. При обострении ХРС продолжительность курса системной антибактериальной терапии должна составлять не менее 14 дней, подбор антимикробного препарата желательно проводить с учетом чувствительности конкретного возбудителя, выделенного из пунктата пораженного синуса. В период ремиссии возможно проведение курсов ирригационной и местной противовоспалительной терапии, а также по показаниям восстановление архитектоники полости носа и санация регионарных очагов инфекции. Использование больным ХРС продолжительных курсов терапии субтерапевтическими дозами макролидов, по мнению ведущих клиницистов нашей страны, не имеет убедительной доказательной базы [1, 7, 8, 12, 14, 16–19].
Хирургическое вмешательство по поводу ХРС проводится в случае неэффективности консервативного лечения обострения, при наличии некупируемых проблем в области естественных соустий околоносовых пазух, инородных тел в пазухах, угрозе или состоявшихся регионарных и внутричерепных осложнений. В зависимости от клинической ситуации таким пациентам проводятся радикальные операции на пазухах, функциональные эндоскопические вмешательства, баллонная синусопластика. В ряде случаев, несмотря на адекватные курсы консервативного лечения и выполненное хирургическое вмешательство, у больных сохраняются частые эпизоды обострения патологического процесса в синусах. Повторные хирургические вмешательства в этих случаях, к сожалению, также не решают проблему ХРС, в связи с чем показания к реоперации должны быть строго определены и обоснованы с учетом всех особенностей конкретного клинического случая [1–3, 8, 9, 12].
Частое рецидивирование и хронизация патологического процесса в околоносовых синусах, в том числе и после проведенного хирургического лечения, приводит к нарушениям в системе иммуногенеза пациентов, вследствие чего такой категории больных целесообразно проведение специализированной профилактической иммунокоррекции, то есть применение иммуномодуляторов. Иммуномодуляторы — лекарственные препараты, в терапевтических дозах восстанавливающие функции иммунной системы. Данная группа препаратов неоднородна, существуют иммуномодуляторы эндогенного и экзогенного происхождения. К первым относятся иммунорегуляторные пептиды, полученные из иммунных органов (тимуса, костного мозга), цитокины, интерфероны и эффекторные белки иммунной системы. Иммуномодуляторы экзогенного происхождения представлены лекарственными средствами бактериального или грибкового происхождения [20]. Наиболее изучена группа препаратов бактериального происхождения. Назначение данных лекарственных средств не требует предварительного иммунологического обследования и консультации больного иммунологом. Бактериальные иммуномодуляторы существуют в различных формах, в том числе в виде бактериальных лизатов и экстрактов рибосом. Во всех случаях они изготавливаются из микроорганизмов, которые потеряли инвазивность (убиты и частично разрушены), но сохранили иммуногенность, то есть способность запустить естественный для организма каскад иммунных реакций. Бактериальные лизаты используются для увеличения выработки специфических антител и стимуляции неспецифических факторов защиты за счет инициирования специфического иммунного ответа на антигены бактерий, присутствующих в препарате. Прием бактериальных иммунотропных препаратов имеет вакциноподобное действие, сопровождаясь индукцией специфического иммунного ответа местного и системного иммунитета. Механизм заключается в контакте антигенов возбудителей с макрофагами лимфоидной системы, ассоциированной со слизистой оболочкой респираторного и желудочно-кишечного тракта человека (MALT-система) и последующей их презентацией лимфоцитам, после чего появляются коммитированные клоны В-лимфоцитов, продуцирующие специфические антитела. Коммитированные В-лимфоциты мигрируют в другие лимфоидные структуры MALT-системы и затем дифференцируются в плазмоциты, происходит продукция специфического секреторного IgA и развитие эффективной местной иммунной защиты против основных возбудителей острых респираторных заболеваний, антигены которых входят в состав препарата [21].
В этом аспекте для клиницистов определенный интерес представляет лиофилизированный и стандартизированный бактериальный лизат ОМ-85, образованный из 21 штамма 8 видов и подвидов бактерий (5 родов), выпускающийся под торговыми названиями Бронхо-Мунал®, Бронхо-Ваксом®. ОМ-85 предназначен для приема внутрь, препарат стимулирует естественные механизмы защиты организма от инфекций дыхательных путей, уменьшает частоту и тяжесть течения инфекционных процессов, в результате чего снижается потребность в медикаментозной терапии, особенно в антибактериальных лекарственных средствах. ОМ-85 выпускается в виде капсул для взрослых и детей, содержит антигены основных возбудителей заболеваний дыхательных путей — Haemophilus influenzae, Streptococcus pyogenes, Klebsiella ozaenae, Staphylococcus aureus, Moraxella catarrhalis, Klebsiella pneumoniae, Streptococcus viridans, Streptococcus pneumoniae. Системное действие препарата происходит за счет реализации иммунного ответа через лимфоидную ткань, ассоциированную со слизистой оболочкой кишечника [22, 23].
Человеческий организм имеет несколько линий обороны от патогенов. Первая линия состоит из секрета, позволяющего захватывать инородные агенты и содержащего антимикробные молекулы, и из самих эпителиальных клеток, связанных друг с другом с помощью плотных контактов. Захваченные частицы удаляются механизмом мукоцилиарного клиренса. Вторая линия врожденной защиты — α-фагоцитирующие нейтрофилы и макрофаги, цитотоксические естественные киллеры (NK-клетки) и антиген-представляющие дендритные клетки (ДК). Антиген-представляющие ДК мигрируют через эпителиальный слой и выступают в качестве моста между врожденной и адаптивной системой иммунной защиты. Центром адаптивного иммунного ответа является лимфоидная система с эффекторными клетками — Т- и В-лимфоцитами [27, 28]. ОМ-85 стимулирует большинство видов лейкоцитов, тем самым активируя врожденный иммунитет. Активация приобретенного иммунитета проявляется в увеличении выработки поликлональных антител. Результатами ряда исследований было показано, что в результате действия ОМ-85 в ДК активируются гены, ответственные за продукцию хемокинов, оказывающих влияние на моноциты и NK-клетки и стимулирующих их хемотаксис к области воспаления, а также ИЛ-1, ИЛ-6 и ИЛ-8, усиливающих как хемотаксис, так и фагоцитоз. ОМ-85 действует и на неиммунные клетки, которые тоже принимают участие в неспецифической защите. В литературе имеются указания, что под действием ОМ-85 фибробласты легких также повышают продукцию ИЛ-6 и ИЛ-8, которые рекрутируют лейкоциты (хемотаксис) и стимулируют фагоцитоз (местный иммунитет) [29]. Такое повышение базовой активности клеток врожденного иммунитета приводит к более активному фагоцитозу любых бактерий, проникающих в слизистую оболочку респираторного тракта. В лабораторных условиях изолированные ДК человека, стимулированные в течение 24 часов ОМ-85, существенно увеличивали продукцию α-интерферона. Стимулирующее действие ОМ-85 на адаптивный иммунитет также хорошо известно, оно проявляется увеличением синтеза специфических антител против компонентов лизатов, которые входят в состав препарата и реализуется через активацию ДК и клеток-хелперов CD4+ [22]. Стимуляция ДК и CD4+ приводит к выбросу цитокинов, что в свою очередь активирует синтез антител IgА и G B-лимфоцитами. Динамика секреторного IgA на фоне приема OM-85 в бронхоальвеолярном смыве у здоровых некурящих добровольцев показывает достоверное повышение его уровня от исходного. Как известно, IgA фиксируется на слизистой оболочке, поддерживая барьерную функцию последней, взаимодействует со специфическими антигенами бактерий. ОМ-85 вызывает активацию СD16+ клеток, повышение функциональной активности макрофагов, выработку ряда цитокинов и медиаторов — ИЛ-2, ИЛ-6 и ИЛ-8, γ-интерферона [24]. Одновременно происходит увеличение продукции α-интерферона, снижение уровней ИЛ-4 и фактора некроза опухоли. Повышение уровня IgG усиливает межклеточные взаимодействия макрофагов и NK-клеток. Данные процессы можно интерпретировать как переключение иммунного ответа Th2-типа на Th1-тип. Ряд исследований показали, что ОМ-85 также повышает функциональную активность альвеолярных макрофагов против инфекционных и опухолевых антигенов, NK-клеток, уменьшает выработку IgE. Так, у детей с аллергией, при включении в комплексную терапию ОМ-85, снижается частота как заболеваемости острыми респираторными инфекциями (ОРИ), так и приступов бронхообструкции [23, 25, 26, 30]. Известно, что применение ОМ-85 в комплексной терапии с антибиотиками улучшает качество лечения. Эффект данного препарата сохраняется в течение 6 месяцев после применения, что важно для определения интервала между курсами. В клиническом наблюдении у детей с подострым риносинуситом назначение данного лекарственного средства в дозе 3,5 мг в течение 10 дней вместе с антибиотиками продемонстрировало высокую эффективность. Преимущества такой схемы терапии проявились в сокращении средней продолжительности заболевания и уменьшении количества обострений. В группе терапии ОМ-85 дети начинали выздоравливать раньше в среднем на 4,4 дня, а в последующие полгода у этих пациентов отмечались меньшая частота и продолжительность ОРИ, реже требовалось назначение антибиотиков [31].
Результатами другого исследования было установлено, что у детей в возрасте от 6 до 36 месяцев после 3-месячного курса лечения ОМ-85 существенно (на 48%) снижалась частота заболеваний ОРИ. В аналогичном исследовании, проведенном среди школьников 6–13 лет, также были получены убедительные доказательства эффективности профилактического применения ОМ-85. В результате профилактического курса данным препаратом заболеваемость ОРИ в основной группе уменьшилась в 3 раза, снизилась необходимость назначения антибиотиков и сократилась продолжительность заболевания в сравнении с группой плацебо. Похожие результаты получены в другом наблюдении, когда в течение года оценивали эффект применения ОМ-85 с целью профилактики ОРИ у детей дошкольного и школьного возраста в общеобразовательных детских учреждениях. Особое внимание авторы уделяли значительному снижению частоты использования антибактериальной терапии у исследуемого контингента [32, 33].
Литературные источники содержат указания, что на фоне приема ОМ-85 в течение 6 месяцев у детей с рецидивирующими респираторными инфекциями отмечалось увеличение уровня секреторного IgA, снижались количество, тяжесть, продолжительность обострений, сокращалась длительность применения антибиотиков, уменьшалась симптоматика (кашель, мокрота и одышка) в течение года наблюдения (р
ФГБОУ ВО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва

