Хрустальный ребенок что это значит
Несовершенный остеогенез
Несовершенный остеогенез – генетически обусловленная патология опорно-двигательного аппарата, характеризующаяся хрупкостью костной ткани и подверженностью ребенка частым переломам при минимальном воздействии или в отсутствие травмы. Кроме патологических переломов, при несовершенном остеогенезе у детей отмечаются деформации костей, аномалии зубов, атрофия мышц, гипермобильность суставов, прогрессирующая тугоухость. Диагноз несовершенного остеогенеза устанавливается с учетом анамнестических, клинических, рентгенологических данных, генетического тестирования. Лечение несовершенного остеогенеза включает профилактику переломов, бальнеотерапию, массаж, гимнастику, УФО, прием витамина D, препаратов кальция, фосфора, применение бисфосфонатов; при переломах – репозицию и гипсовую фиксацию отломков.
Общие сведения
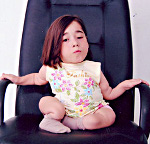
Несовершенный остеогенез – наследственная патология, в основе которой лежит нарушение костеобразования (остеогенеза), приводящее к генерализованному остеопорозу и повышенной ломкости костей. Несовершенный остеогенез известен в литературе под различными названиями: врожденная хрупкость костей, внутриутробный рахит, периостальная дистрофия, болезнь Лобштейна (Фролика), врожденная остеомаляция и др. Из-за повышенной хрупкости костей и склонности к множественным переломам детей, страдающих несовершенным остеогенезом, часто называют «хрустальными детьми». Несовершенный остеогенез встречается с частотой 1 случай на 10 000-20 000 новорожденных. Несмотря на то, что как любое генетическое заболевание, несовершенный остеогенез неизлечим, сегодня существует возможность значительно облегчить и даже нормализовать жизнь «хрупких детей».
Причины несовершенного остеогенеза
Развитие несовершенного остеогенеза связано с врожденным нарушением обмена белка соединительной ткани коллагена 1-го типа, обусловленным мутациями генов, кодирующих коллагеновые цепи. В зависимости от формы заболевание может наследоваться по аутосомно-доминантному или аутосомно-рецессивному типу (менее 5%). Примерно в половине случаев патология возникает вследствие спонтанных мутаций. При несовершенном остеогенезе нарушается структура коллагена, входящего в состав костей и других соединительных тканей, либо синтезируется его недостаточное количество.
Нарушение синтеза коллагена остеобластами приводит к тому, что, несмотря на нормальный эпифизарный рост кости, нарушается периостальное и эндостальное окостенение. Костная ткань имеет пористое строение, состоит из костных островков и многочисленных пазух, заполненных рыхлой соединительной тканью; кортикальный слой истончен. Это обусловливает снижение механических свойств и патологическую ломкость костей при несовершенном остеогенезе.
Классификация несовершенного остеогенеза
Согласно классификации Д.О. Сайлленса, 1979 г., выделяют 4 генетических типа несовершенного остеогенеза:
IV тип – наследуется аутосомно-доминантным путем. Характеризуется маленьким ростом, деформацией скелета, часто переломами костей, несовершенным дентиногенезом, нормальными склерами.
В течении несовершенного остеогенеза выделяют четыре стадии: латентную стадию, стадию патологических переломов, стадию глухоты и стадию остеопороза.
Как составная часть различных наследственных синдромов, несовершенный остеогенез может сочетаться с микроцефалией и катарактой; врожденными контрактурами суставов (синдром Брука) и др.
Симптомы несовершенного остеогенеза
Манифестация и тяжесть клинических проявлений несовершенного остеогенеза зависит от генетического типа заболевания.
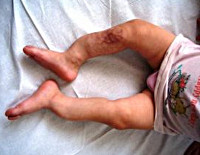
Поздняя форма несовершенного остеогенеза характеризуется типичной триадой симптомов: повышенной ломкостью костей, главным образом, нижних конечностей, синевой склер и прогрессирующей тугоухостью (глухотой). В раннем возрасте отмечается позднее закрытие родничков, отставание ребенка в физическом развитии, разболтанность суставов, атрофия мышц, подвывихи или вывихи. Переломы костей у ребенка с несовершенным остеогенезом могут возникать во время пеленания, купания, одевания ребенка, во время игр. Неправильное сращение патологических переломов часто приводит к деформации и укорочению костей конечностей. Переломы костей таза и позвоночника случаются реже. В старшем возрасте развиваются деформации грудной клетки и искривление позвоночника.
Несовершенный дентиногенез проявляется поздним прорезыванием зубов (после 1,5 лет), аномалиями прикуса; желтой окраской зубов («янтарные зубы»), их патологическим стиранием и легким разрушением, множественным кариесом. Вследствие выраженного отосклероза к 20-30 годам развиваются тугоухость и глухота. В постпубертатном периоде склонность к переломам костей уменьшается.
Сопутствующие проявления несовершенного остеогенеза могут включать пролапс митрального клапана, митральную недостаточность, чрезмерную потливость, камни в почках, пупочные и паховые грыжи, носовые кровотечения и др. Умственное и половое развитие детей при несовершенном остеогенезе не страдает.
Диагностика
Пренатальная диагностика позволяет выявить тяжелые формы несовершенного остеогенеза у плода с помощью акушерского УЗИ, начиная с 16 недели беременности. Иногда для подтверждения предположений проводится биопсия ворсин хориона и ДНК-диагностика.
В типичных случаях диагноз несовершенного остеогенеза ставится на основании клинико-анамнестических и рентгенологических данных. Обычно грубые морфологические и функциональные изменения выявляются на рентгенограммах трубчатых костей: выраженный остеопороз, истончение кортикального слоя, множественные патологические переломы с образованием костных мозолей и т. д.
Достоверность диагноза подтверждается гистоморфометрическим исследованием костной ткани, полученной во время пункции подвздошной кости, и структуры коллагена 1 типа в биоптате кожи. С целью выявления характерных для несовершенного остеогенеза мутаций выполняется молекулярно-генетический анализ.
В рамках дифференциальной диагностики несовершенного остеогенеза необходимо исключение рахита, хондродистрофии, синдрома Элерса-Данлоса.
Больные с несовершенным остеогенезом нуждаются в наблюдении детского травматолога-ортопеда, педиатра, стоматолога, детского отоларинголога, генетика.
Лечение несовершенного остеогенеза
Терапия несовершенного остеогенеза, главным образом, паллиативная, направленная на улучшение минерализации костной ткани; предотвращение переломов; физическую, психологическую и социальную реабилитацию.
Реабилитация детей, страдающих несовершенным остеогенезом, проводится группой специалистов: педиатром, детским ортопедом, физиотерапевтом, специалистом ЛФК, детским психологом и др. Детям может потребоваться ношение специальной ортопедической обуви, ортезов, стелек, корсетов.
Прогноз и профилактика
Дети с врожденной формой несовершенного остеогенеза погибают в первые месяцы и годы жизни от последствий множественных переломов и септических осложнений (пневмонии, отита, сепсиса). Поздняя форма несовершенного остеогенеза протекает более благоприятно, хотя и ограничивает качество жизни.
Профилактика сводится в основном к правильному уходу за ребенком, проведению лечебно-реабилитационных курсов, предупреждению бытовых травм. Наличие в семье больных с несовершенным остеогенезом служит прямым показанием к медико-генетическому консультированию.
Болезнь Гиршпрунга у детей: паниковать не стоит
Многие генетически обусловленные заболевания неизлечимы, но встречаются и счастливые исключения. Например, болезнь Гиршпрунга у детей. О том, как проявляется данный недуг, чем он опасен и как его надо лечить, рассказал Михаил Юрьевич Козлов — заведующий хирургическим отделением Морозовской детской больницы, врач-колопроктолог, детский хирург высшей квалификационной категории, кандидат медицинских наук, обладатель статуса «Московский врач».
Что необходимо знать о болезни Гиршпрунга родителям?
Это один из тяжелейших врожденных пороков толстой кишки, но он излечим. На определенных этапах эмбрионального развития стенка толстой кишки не получает нормальное строение, то есть в ней не закладываются нервные ганглии (скопления нервных клеток). В результате кишечник не выполняет свою обычную функцию. Причина возникновения заболевания — генетический сбой. Изменения в хромосомах могут быть как наследственные, так и спонтанные. К счастью, болезнь встречается довольно редко: 1 случай на 5000 новорожденных. На сегодняшний день определить вероятность рождения ребенка с болезнью Гиршпрунга можно с помощью генетического теста. Это особенно актуально, если в семье уже был случай данного заболевания.
По каким симптомам можно заподозрить болезнь Гиршпрунга?
Отсутствие нервных ганглиев (или их дефицит) приводит к тому, что стенка кишки не перестальтирует — она не может проталкивать каловые массы по направлению к выходу. Возникает состояние, которое в народе называют запором, а мы, врачи, говорим о задержке стула. Это основное проявление болезни Гиршпрунга. Однако все индивидуально: если для одного ребенка ходить в туалет 3 раза в день считается нормой, то для другого и стул 2 раза в неделю не будет отклонением. При условии, что подобная задержка стула не сочетается с другими клиническими проявлениями. А вот прогрессирующий запор вместе с отсутствием аппетита, вздутием живота и отставанием в развитии у ребенка — уже повод незамедлительно обратиться к врачу, чтобы исключить болезнь Гиршпрунга на раннем этапе.
К чему приводит болезнь Гиршпрунга, если ее не лечить?
Последствия болезни крайне тяжелые. Если вовремя не оперировать ребенка, то он перестанет ходить в туалет, у него накопится большое количество каловых масс и перерастянется толстая кишка. В результате возникнет хроническая каловая интоксикация: живот начнет раздуваться, аппетит пропадет, появится рвота. Если ребенок страдает этой проблемой давно, то на фоне интоксикации к 3–4 годам жизни у него разовьется энцефалопатия со всеми вытекающими отсюда последствиями: задержкой развития, неконтролируемым психоэмоциональным поведением, проблемами с вниманием и т. п.
В настоящее время болезнь Гиршпрунга излечима?
Да, на 100%, но речь идет исключительно о хирургическом лечении. Болезнь Гиршпрунга — это не тот случай, когда помогут какие-то мифические капли, ее лечат только врачи-хирурги. Операция называется «одноэтапная лапароскопическая резекция толстой кишки». Впервые в России мы выполнили эту операцию в Измайловской детской больнице еще в 2004 году, а в Морозовской больнице уже продолжили совершенствовать данную методику. С тех пор мы успешно прооперировали более 700 детей, а наша больница — одна из самых передовых в плане лечения данного заболевания.
Суть операции предельно проста: лапароскопическим путем, т. е. через три маленьких прокола на передней брюшной стенке, иссекается аганглионарный (то есть неработающий) участок толстой кишки, ее здоровая часть опускается вниз и подшивается, грубо говоря, к попе. Затем накладывают прямой анастамоз, без всяких стом (искусственного отверстия между полостью кишки и окружающей средой). Оперативное вмешательство проходит под общим наркозом с обязательным дополнением эпидуральной анестезией, чтобы в ближайший послеоперационный период свести к минимуму использование наркотических анальгетиков у ребенка. В среднем, в стационаре маленький пациент находится не более двух недель.
Всех родителей волнует вопрос, насколько безопасна такая операция для ребенка, ведь в ходе нее может быть удалено порядка 40 см толстой кишки?
Теоретически, любая операция, даже банальное удаление бородавки, может иметь осложнения для организма. Что касается одноэтапной лапароскопической резекции толстой кишки, то за 16 лет опыта в нашей клинике с применением современного оборудования мы довели технику операции до совершенства. Поэтому риск послеоперационных осложнений составляет 0,5-1%. Судите сами: если на этапе освоения методики операция длилась 3–4 часа, то сегодня она занимает не более 40 минут. При этом одновременно работают две врачебные бригады: одна со стороны брюшной полости делает лапароскопический этап, вторая — со стороны промежности выполняет промежностный этап.
После проведения лапароскопической операции болезнь Гиршпрунга излечивается навсегда или ребенку потребуется еще какое-то лечение в течение жизни?
Да, после грамотно проведенной лапароскопической резекции толстой кишки в один этап в дальнейшем ребенок уже не нуждается ни в каком хирургическом вмешательстве и ведет обычный образ жизни. Исключение составляют лишь вторичные пациенты. Наши коллеги в регионах осваивают данную методику, но не всегда уровень оборудования или опыта позволяет ее выполнить безупречно. В последнее время у нас резко возросло количество повторных операций: поступают дети, которые уже были ранее прооперированы по 2-3 раза. Но повторные реконструктивные оперативные вмешательства более опасны в плане количества осложнений и послеоперационный результат уже не такой идеальный.
Поделитесь самым интересным случаем из вашей практики, связанным с болезнью Гиршпрунга у пациента?
Для оперирующего хирурга каждый случай интересен, иначе и быть не может. Но наиболее запоминается, безусловно, самый первый пациент. Для меня таким стал мальчик по имени Илья, который был успешно прооперирован в 2004 году. Сейчас это уже взрослый молодой человек, который готовится к поступлению в ВУЗ. Он абсолютно здоров и ведет полноценный образ жизни. Поэтому всем родителям хочу дать только один совет: не надо паниковать! Просто нужно оперировать ребенка по мере выявления данного заболевания. Выявили болезнь Гиршпрунга в месяц? Значит, надо оперировать в месяц. Если диагностировали в год — надо оперировать в год. Не ждать и не бояться.
Сделать операцию в Морозовской больнице Москвы могут только москвичи или для детей из других регионов России она также доступна?
В нашей больнице эта операция проводится бесплатно для всех жителей России по полису ОМС! Главное — своевременно обратиться к нам за помощью.
Несовершенный остеогенез
Несовершенный остеогенез – это генетически обусловленная патология с характерными нарушениями образования костной ткани. Болезнь проявляется высокой хрупкостью костной системы, нарушением роста, ослабленным тонусом мышц и недостаточностью связочного аппарата. Оперативное вмешательство при хрустальной болезни направлено на укрепление костей и/или коррекцию костных деформаций. В центре хирургии GMS Hospital подобные операции выполняют опытные врачи с многолетней практикой.
Кратко о болезни
Несовершенный остеогенез (НО) – это группа генетически обусловленных заболеваний, для которых характерна повышенная ломкость костей вследствие нарушения выработки коллагена.
Несовершенный остеогенез — одна из самых часто встречающихся редких болезней, поражающая одного из 12–15 тысяч новорожденных. Множество больных страдает легкой формой патологии, при которой они о ней даже не подозревают. В зависимости от типа НО, правильности и своевременности назначения лечения, качество жизни может разительно отличаться, от нормального состояния здоровья до тяжелой инвалидности.
Помимо ломкости костей, при НО в разных сочетаниях встречаются и другие признаки: низкорослость, деформация костей, снижение слуха, поражение внутренних органов из-за деформаций скелета или особенностей соединительной ткани (могут страдать легкие, сердечно-сосудистая система, глаза, зубы и пр.). Болезнь не оказывает влияния на продолжительность жизни и репродуктивную функцию.
Диагноз НО ставится клинически на основании симптомов, определяемых при осмотре и расспросе, а подтверждает его генетическое исследование. Косвенно постановке диагноза способствуют обнаруженные на рентгенограммах характерные признаки НО и отсутствие изменений в лабораторных анализах крови.
Среди пациентов с НО часто встречаются люди с высоким уровнем интеллекта, творческим даром и сильным характером — это известные актеры, музыканты, писатели и философы, врачи и историки.
Почему мы рекомендуем лечить несовершенный остеогенез в ЦВП
1. Уникальный опыт
Руководитель ЦВП генетик-эндокринолог Наталия Белова занимается лечением детей с НО больше 30 лет, ортопед-травматолог Владимир Котов – больше 25 лет, педиатр Федор Катасонов – больше 5 лет. Наталия Белова первой начала заниматься исследованием этой патологии в СССР, писала о ней статьи для энциклопедии, составляла рекомендации по лечению НО и протокол лечения детей с НО для Минздрава. В настоящее время она является главным внештатным сотрудником МЗ РФ по этому заболеванию. По инициативе Наталии Беловой была создана пациентская организация больных НО. Через доктора Белову прошли тысячи детей с диагнозом «несовершенный остеогенез». За пятилетнюю историю ЦВП здесь наблюдались более 350 пациентов с НО, получали систематическое лечение около 200 детей из России, Казахстана, Украины, Беларуси, Молдавии, Киргизии и Таджикистана. ЦВП — крупнейший в Европе центр по лечению врожденной хрупкости костей.
2. Комплексное лечение
Несовершенный остеогенез оказывает влияние на все сферы жизни человека. Залог успешного лечения – исключительно в мультидисциплинарном подходе, при котором объединяются усилия многих специалистов. При исключении хотя бы одного направления лечения шансы на успех значительно снижаются.
Такой всеобъемлющий подход делает ЦВП уникальным. Критериями отбора специалистов для работы в центре Наталия Белова считает их высокий профессионализм, личную вовлеченность в процесс, способность к коллегиальной работе, а также особую врачебную культуру, направленную в первую очередь именно на служение интересам пациента и оказание ему помощи. Команде ЦВП пять лет назад посчастливилось найти частную клинику GMS, которая взяла на себя ответственность за продвижение этого социально важного, хотя на тот момент и сомнительного с финансовой точки зрения направления. Сегодня же в результате этого плодотворного сотрудничества в клинике могут одновременно проходить лечение как минимум вдвое больше маленьких пациентов с НО.
У ребенка не проходит насморк. Что делать?
Что такое «ринорея»?
Термин «ринорея» просто означает, что из носа вытекает жидкость. Может быть широкий диапазон цветов и консистенций: от жидких и прозрачных соплей до густой и цветной слизи.
Что вызывает насморк?
2. Аллергия также может вызвать насморк. Аллергический ринит обычно возникает после двух лет и после того, как ребенок контактировал с большим количеством аллергенов (веществ, которые могут вызвать аллергическую реакцию в организме).
При аллергии насморк может длиться до недели или месяцев, но в этом случае нет ни лихорадки, ни распространения болезни на других.
3. Бактериальная инфекция (инфекция носовых пазух) может иногда развиваться и способствовать продолжению болезни. Маленькие дети с синуситом чаще всего имеют эти симптомы:
Помните, что желтая или зеленая слизь не всегда означает, что у ребенка бактериальное инфекционное заболевание. Это нормально, когда слизь становится густой и меняет цвет, так как обычные вирусные простуды прогрессируют.
Дети с прозрачной слизью в начале простуды наиболее заразны. Зеленая слизь из носа (обычно ближе к концу простуды) менее заразна. Насморк обычно начинается с прозрачной слизи, которая затем становится беловатой или зеленоватой по мере выздоровления, когда становится лучше. Это происходит потому, что по мере того, как тело укрепляет свою защиту от вируса, белые кровяные тельца проникают в слизь и окрашивают ее в зеленый цвет. Обычно зеленая слизь меньше по количеству и гуще, это признак того, что простуда подходит к концу.
Что вызывает «ринорею»?
Есть много вещей, из-за которых у вашего ребенка постоянно течет нос. От общих проблем, таких как: простуда, грипп, инфекции носовых пазух, аллергический или неаллергический ринит, до структурных проблем, включая увеличение носовых раковин, увеличенные аденоиды, врожденные отклонения перегородки или атрезия хоан. Кроме того, существуют менее распространенные проблемы, такие как полипы в носу, инородные тела в носу или кисты / опухоли носа.
Как мне узнать, когда следует беспокоиться?
Обычно, если насморк длится менее 10 дней, это не повод для беспокойства. Однако если симптомы не исчезнут, детский ЛОР-врач может помочь.
Обычно он может различать различные причины ринореи, выслушивая конкретные симптомы вашего ребенка, а также проведя физический осмотр в клинике. Иногда он может получить дополнительную информацию с помощью простого фарингоскопического обследования, тестирования на аллергию или быстрого осмотр носа камерой (носовая эндоскопия). Все эти тесты обычно хорошо переносятся даже маленькими детьми и могут позволить сразу поставить диагноз, а также рекомендовать лечение, которое поможет ребенку почувствовать себя лучше.
«Хрупкость» в вопросах и ответах
Что такое osteogenesis imperfecta?
Несовершенный остеогенез (болезнь Лобштейна — Вролика, болезнь «хрустального человека») — это редкое наследственное заболевание соединительной ткани и скелета, при котором кости человека настолько хрупкие, что могут ломаться не только вследствие травмы, но и во время выполнения простых и привычных действий. «Хрупкие» люди могут получить перелом, даже если неудачно встанут со стула или, например, поднимут чашку со стола.
Почему это происходит?
В организме «хрупких» людей вырабатывается недостаточно коллагена, либо его качество оставляет желать лучшего. Коллаген — белок, который очень важен для костей человека. Если его не хватает или он некачественный, кости становятся ломкими.
Какие бывают типы заболевания?
В 1979 году австралийский доктор медицинских наук Дэвид Силленс и его коллеги представили классификацию несовершенного остеогенеза. Тогда никто ещё не знал о том, что несовершенный остеогенез вызывает мутация гена, кодирующего синтез коллагена I типа. Силленс и коллеги выделили четыре типа заболевания на основании клинической и рентгенологической картины. В 2014 году американский эндокринолог и терапевт Джей Р. Шапиро выделил уже пятнадцать различных типов несовершенного остеогенеза — и их становится больше с каждым годом. Но классификацию 1979 года, касающуюся четырёх основных типов, используют до сих пор.
При I типе в организме вырабатывается коллаген нормального качества, но его недостаточно. Кости легко ломаются — в особенности до наступления переходного возраста. Для I типа характерны слабые суставы и связки, лёгкое искривление спины, мышечная слабость, слегка выступающие глаза и голубые склеры. Некоторые «хрупкие» люди в зрелом возрасте теряют слух. Существует две разновидности несовершенного остеогенеза I типа — А и В. В первом случае зубы «хрупкого» человека ничем не отличаются от зубов здоровых людей. Во втором — отмечается несовершенный дентиногенез, так называемые опаловые зубы. У половины всех «хрупких» людей — I тип заболевания.
При II типе нарушается структура коллагена, и заболевание протекает гораздо тяжелее. Многие дети живут не дольше года и умирают из-за лёгочной недостаточности или внутричерепного кровоизлияния. «Хрупкие» с заболеванием II типа обычно маленького роста, им трудно дышать из-за неразвитых лёгких, а переломы вызывают тяжёлые деформации костей.
При IV типе также имеет место нарушение структуры коллагена. Кости ломаются легко — особенно до наступления переходного возраста. У людей с этим типом можно наблюдать искривление позвоночника и бочковидную грудную клетку. Кости у них могут деформироваться, но слабо. Как и I тип заболевания, IV тип имеет разновидности A и B, различающиеся наличием или отсутствием опаловых зубов. По степени тяжести IV тип несовершенного остеогенеза находится между I и III.
Насколько часто встречается это заболевание?
В целом несовершенный остеогенез встречается у 6–7 человек из 100 000. В 1979 году Дэвид Силленс и коллеги представили первые данные о распространённости первых трёх типов заболевания: 3,5 на 100 000 населения для I типа, 1,6 — для II и 1–2 — для III типа. Для IV типа этот показатель определить не удалось, ведь во многих случаях болезнь оставалась недиагностированной. При этом люди с несовершенным остеогенезом I–IV типов — это 86% всех «хрупких» людей на свете, а самый распространённый — I тип заболевания.
Можно ли заболеть несовершенным остеогенезом?
Несовершенным остеогенезом нельзя ни заболеть в течение жизни, ни тем более заразиться от «хрупкого» человека. Заболевание имеет генетическую природу — и, следовательно, всегда врождённое.
А можно ли его вылечить?
К сожалению, тоже нет. Несовершенный остеогенез не лечится. Единственный способ сделать «хрупких» людей крепче — лечить бисфосфонатами и помогать им много и правильно двигаться. И чем раньше будет поставлен диагноз и начато лечение, тем меньше люди с несовершенным остеогенезом будут «ломаться» и тем выше их шансы на самостоятельность и активную жизнь.
Существуют ли операции, укрепляющие кости?
Иногда кости людей с несовершенным остеогенезом такие хрупкие, что не могут выдержать вес тела и ломаются в одних и тех же местах. Как следствие — человек может оказаться в инвалидной коляске. Чтобы этого не произошло, те кости, на которые ложится основная нагрузка при стоянии или ходьбе, укрепляют телескопическими штифтами. Раньше для этого использовали спицы фиксированной длины, которые приходилось менять по мере того, как «хрупкий» ребёнок растёт. Сейчас ставят телескопические штифты — они тоже помогают костям выдерживать нагрузку, но при этом раздвигаются по мере роста ребёнка.
А чем ещё можно помочь людям с несовершенным остеогенезом?
«Хрупкие» люди — тоже люди. Они не хуже и не лучше, просто другие. И им просто необходимы возможности достигать цели и исполнять мечты. А ещё — им обязательно нужны те, с кем можно поговорить по душам или сделать вместе важное дело. И те, кто поддержит в трудную минуту и скажет: «Всё будет хорошо». Как и всем нам.