Цефотаксим или цефтриаксон что лучше при пневмонии детям
Стратегические подходы к выбору цефалоспориновых антибиотиков при инфекциях дыхательных путей
Проблема рациональной антибиотикотерапии остается одной из самых сложных в клинической практике. Если ранее врач в вопросе выбора лекарственного препарата ориентировался на его эффективность, переносимость и безопасность, то сегодня этого оказыва
 |
Проблема рациональной антибиотикотерапии остается одной из самых сложных в клинической практике. Если ранее врач в вопросе выбора лекарственного препарата ориентировался на его эффективность, переносимость и безопасность, то сегодня этого оказывается недостаточно. Фактор удобства приема препарата и, что особенно непривычно для нашего понимания, вопросы цены и стоимости лечения в условиях серьезного ограничения финансирования здравоохранения часто могут оказаться определяющими. На приобретение лекарственных средств лечебные учреждения тратят 15–20% своего бюджета, причем 50–60% этих расходов приходится на долю антибактериальных препаратов, что заставляет пересмотреть существующие и искать новые подходы к их применению.
Путаница, возникающая при использовании различных антибактериальных препаратов, в том числе и цефалоспориновых антибиотиков (ЦА), связана с недопониманием или просто незнанием основных принципов клинической химиотерапии. В связи с этим мы хотели бы остановиться на некоторых ошибках и «заблуждениях» практикующих врачей, возникающих при назначении антибактериальных препаратов, на примере ЦА, а также определить их место в лечении инфекции дыхательных путей.
Часто от практикующих врачей приходится слышать о безусловных преимуществах IV поколения препаратов перед III, III поколения перед II и т. д. Это абсолютно неверно. Такая точка зрения приводит к использованию «резервных» и мощных препаратов при лечении банальной инфекции, способствует развитию резистентности, а значит, лишает возможности применять препараты первых поколений и, наконец, вызывает значительное и неоправданное увеличение стоимости курса лечения.
ЦА занимают одно из важных мест в лечении инфекций верхних и нижних дыхательных путей. Наиболее ответственным этапом в антибактериальной терапии данной категории пациентов является выбор первоначального препарата. От адекватности выбора зависит эффективность и безопасность лечения, а также его комфортность, переносимость, стоимость, эпидемиологическая ситуация.
Анализ имеющихся данных об использовании ЦА в России за 1997–1998 гг. позволяет выявить предпочтения врачами того или иного препарата (группы препаратов) и определенных методов его введения. Как видно из рис. 1, при назначении цефалоспориновых антибиотиков подавляющее большинство врачей выбирают парентеральные препараты.
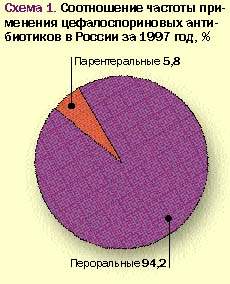 |
Данный факт лишь подтверждает, что в нашей стране пероральные лекарственные средства, и особенно пероральные цефалоспорины, очень мало популярны и практически не используются. Такое отношение к таблетированным формам отражает некоторый консерватизм практических врачей, связанный с тем, что еще 15-20 лет назад существовавшие тогда пероральные средства не выдерживали сравнения с парентеральными препаратами ни по эффективности терапии, ни по ее переносимости. Лишь последние десятилетия с момента создания первого перорального цефалоспорина — цефалексина и появления новых пероральных бактерицидных препаратов эта лекарственная форма несколько укрепила свои позиции не только в амбулаторной, но и в стационарной практике. Однако радикально на положении дел это не сказалось.
Очевидно, что такая форма назначения препаратов имеет безусловные преимущества. Это проявляется и в возможности амбулаторного ведения больного, и в удобстве приема препарата, и в снижении риска постинъекционных осложнений и длительности пребывания в стационаре, и даже в избавлении от психологического дискомфорта, связанного с инъекциями.
Наличие антибактериальных препаратов в двух формах — для парентерального и перорального применения — делает возможным их использование для проведения так называемой ступенчатой терапии. Суть такого лечения состоит в назначении внутривенного или внутримышечного препарата и в последующем, через двое-трое суток после достижения клинического эффекта, переводе на пероральный прием. Возможность проведения ступенчатой терапии одним и тем же препаратом является существенным преимуществом данного лекарственного средства перед его аналогами. Ступенчатая терапия предоставляет клинические и экономические преимущества как пациенту, так и лечебному учреждению.
На основании приведенных данных трудно понять логику выбора цефалоспоринового антибиотика того или иного поколения и принципы, которыми руководствуется врач при назначении препарата. Анализ использования цефалоспориновых антибиотиков по поколениям (см. рис. 2 и 3) свидетельствует о предпочтительном назначении препаратов I и III поколений, причем из препаратов III поколения (61%) половина приходится на цефотаксим, а из препаратов I поколения большая часть приходится на цефазолин.
 |
В клинической практике врач начинает проводить антибактериальную терапию, в большинстве случаев не имея результатов микробиологической верификации инфекционного агента, а зачастую и без перспектив получения такого рода данных. Поэтому при выборе антибактериального препарата по-прежнему приходится ориентироваться на сведения, полученные из литературы, данные микробиологического мониторинга, а также на особенности клинической ситуации. Все это позволяет с большей или меньшей долей вероятности определить этиологический инфекционный агент с учетом клинической формы инфекции дыхательных путей (пневмония, хронический бронхит, синусит и т. д.), возраста (дети, старики), сопутствующих заболеваний (сахарный диабет, хроническая алкогольная интоксикация, лечение глюкокортикоидами и цитостатиками). Необходимо также иметь в виду особенности развития инфекции в амбулаторных условиях или в стационаре (лечение по поводу другого заболевания, пребывание в реанимации) при соответствующей эпидемиологической ситуации. Следует отметить, что при выборе препарата важно отличать «госпитальную», или нозокомиальную инфекцию, возникшую спустя двое суток после поступления в стационар, от «амбулаторной» инфекции, долечиваемой в стационаре. В последнем случае тактика антибактериальной терапии должна существенно отличаться.
Таким образом, ориентировочная этиология бронхолегочной инфекции служит основанием для выбора среди ЦА конкретного препарата (или поколения препаратов) с соответствующей антимикробной активностью.
У больных с амбулаторной инфекцией верхних и нижних дыхательных путей, основными возбудителями которых являются стрептококки, Н. influenzae, Moraxella catarrhalis, — препаратами выбора могут быть ЦА I или II поколения. В амбулаторных условиях предпочтение следует отдавать оральным цефалоспоринам (цефаклор, цефуроксим аксетил, цефтибутен). В то же время необходимо иметь в виду недостаточную активность ЦА в целом в отношении атипических бактерий (8–35% в этиологии «домашней» пневмонии) и некоторых анаэробных микроорганизмов, вероятность влияния которых увеличивается у больных с хроническими синуситами и отитами.
При обострениях хронического бронхита особое значение приобретают препараты, высокоустойчивые к действию b-лактамаз, продуцируемых как грамотрицательными, так и грамположительными микроорганизмами (цефуроксим аксетил), и обладающие высокой активностью против Н.influenzae (цефтибутен).
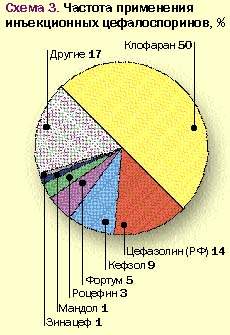 |
При выявлении показаний для госпитализации больных с «домашней» инфекцией, подразумевающих более тяжелое течение, чаще обнаруживаются Streptococcus pneumonia, Staphylococcus aureus, Н.influenzae и Еntеrobacteriacea. В этом случае более обосновано назначение парентеральных цефалоспоринов II поколения (цефуроксим, цефамандол). Однако именно в таких ситуациях чаще всего и допускаются ошибки: при госпитализации больного в стационар с «домашней» пневмонией нередко назначают бензилпенициллин, аминопенициллины и ЦА I поколения (малоэффективные ввиду высокой резистентности патогенной флоры), либо, для «перестраховки» и при наличии в стационаре, ЦА III поколения (цефотаксим, реже цефтриаксон). Однако более обосновано — и это определяется спектром активности препарата — назначение ЦА II. Среди больных, получающих терапию в стационаре по поводу инфекций нижних дыхательных путей, преобладают нетяжелые случаи. Поэтому идеология назначения ЦА II поколения в качестве «стартовых» препаратов должна доминировать как с позиции адекватной клинической эффективности, экономической целесообразности, так и с позиции сохранения резерва в более тяжелых ситуациях.
Выбор ЦА в качестве первоначального антибиотика при внебольничной пневмонии у больных моложе 60 лет без сопутствующей патологии следует считать, по-видимому, не всегда оправданным. Это обусловлено этиологически широким спектром пневмоний в данной ситуации, который может включать не только пневмококки и Н.influenzae, но и так называемые атипичные возбудители — Мусорlаzma pneumоniaе, Legionella, Chlamidia pneumоniaе, которые не чувствительны к цефалоспоринам всех генераций. Между тем рациональная эмпирическая антибактериальная терапия бронхолегочных инфекций, в том числе пневмоний, должна предусматривать выбор препарата, по возможности активного против всех вероятных в данной ситуации возбудителей. К сожалению, сегодня трудно назвать препарат, полностью удовлетворяющий этим требованиям, за исключением нового поколения фторхинолонов или «респираторных» фторхинолонов. Некоторые из них — например, грепафлоксацин — проходят сейчас в нашей стране регистрацию. В случаях назначения ЦА при данном варианте пневмоний предпочтение следует отдавать ЦА I и II поколения. Применение в подобных ситуациях ЦА III поколения нерационально ввиду высокого риска развития резистентности. Выбор конкретного препарата среди ЦА I–II поколения должен осуществляться исходя из преимущества лекарственных форм, фармакокинетических свойств, стоимости и др. При нетяжелых пневмониях возможно назначение оральных цефалоспоринов. При этом необходимо иметь в виду их различную противомикробную активность по отношению к различным микроорганизмам. Так, например, цефтибутен обладает наибольшей активностью в отношении Н.influenzae, а цефуроксим аксетил — в отношении S.аureus.
Общие принципы выбора первоначального ЦА сохраняются и у больных пневмонией на фоне тяжелых сопутствующих заболеваний (ХОЗЛ, сердечная недостаточность, сахарный диабет, алкогольная интоксикация и др.) и в возрасте старше 60 лет. Этиологическое значение в данной клинической ситуации приобретают Н.influenzae, S.аureus, некоторые грамотрицательные микроорганизмы (Е.соli, Сlebsiella), возрастает частота бета-лактамазопродуцирующих бактерий. В связи с этим возрастает значение препаратов, активных в отношении названных возбудителей. Известно, что противомикробное действие ЦА при переходе активности от первого поколения к последующим характеризуется снижением противостафилококковой активности и преобладанием активности против некоторых грамотрицательных микроорганизмов. Ценным свойством является устойчивость ЦА II поколения к b-лактамазам. В связи с этим врач должен ориентиро-ваться в данной ситуации на цефалоспорины II или по крайней мере III поколения.
Иной подход, определяющий выбор ЦА для лечения бронхолегочной инфекции, наблюдается у больных с «госпитальной» инфекцией. Госпитальные пневмонии занимают особое место среди всех внутрибольничных инфекций из-за тяжести течения и трудностей терапии. Основными возбудителями госпитальных пневмоний являются грамотрицательные микроорганизмы семейства Еntеrobacteriacea — Сlebsiella, Protei, Enterobacter, Providencia, Serracia, а также Staphylococcus аureus, как чувствительный, так и устойчивый к метициллину. Вероятность этиологической роли того или иного инфекционного агента при госпитальных пневмониях определяется особенностями клинической ситуации (послеоперационный период, пребывание в реанимации, искусственная вентиляция легких и т. д.). У больных реанимационных и ожоговых отделений, с иммунодефицитами и муковисцидозом основным микроорганизмом бактериальных осложнений является синегнойная палочка, выявляемая в 70–95% случаев. Наряду с ней у таких больных высевается золотистый стафилококк или гемофильная палочка, устойчивая к ЦА II–III поколения. Основное место в лечении госпитальных пневмоний среди ЦА занимают препараты III (цефтазидим, цефоперазон) и IV поколений (цефпиром, цефепим). С учетом вероятности этиологической роли Pseudomonas aeruginoza в соответствующих ситуациях (ИВЛ, наличие трахеостомы, предшествующая глюкокортикоидная терапия) назначаемые ЦА должны обладать антисинегнойной активностью. Среди имеющихся в распоряжении врача ЦА наибольшей активностью в отношении Pseudomonas aeruginoza обладают цефалоспорины III поколения (цефтазидим, цефоперазон) и IV поколения (цефпиром), которые, однако, не имеют серьезных преимуществ в отношении синегнойной палочки перед цефтазидимом. Появление в терапевтическом арсенале ЦА IV поколения расширяет возможности антибактериальной терапии госпитальных пневмоний с высокой вероятностью грамотрицательной флоры, в том числе золотистого стафилококка, и могут рассматриваться как препараты ургентных ситуаций.
| Цефалоспорины, открытые более 50 лет тому назад, продолжают занимать прочные позиции в лечении различных бактериальных заболеваний, несмотря на появление новых антимикробных средств. Цефалоспориновые антибиотики подразделяются на четыре поколения, отличающиеся по спектру действия, антибактериальной активности, стабильности в присутствии b-лактамаз, фармакокинетическому профилю. Все это наряду с многообразием лекарственных форм и стоимостью определяет их различные показания. Очевидно, что по мере появления новых поколений цефалоспориновых антибиотиков в клинической практике возникает немаловажная проблема дифференцированного назначения препарата с учетом свойств как самого антибиотика, так и особенностей инфекционно- воспалительного процесса у конкретного больного |
Таким образом, рациональный выбор первоначального ЦА для лечения инфекций верхних и нижних дыхательных путей определяется в первую очередь вероятностью этиологической роли того или иного микроорганизма в конкретной клинической ситуации. Такой подход требует от практического врача (а именно от него зависит адекватный выбор препарата) умения выявлять особенности каждого случая пневмонии (эпидемиологическую обстановку, фоновую патологию, факторы риска и др.) и ориентировки в антимикробном спектре назначаемого антибиотика. Однако в клинической практике при выборе ЦА, как, впрочем, и других антибиотиков, приходится наряду с ориентировочной этиологией бронхолегочной инфекции учитывать и другие факторы. Среди последних имеет значение фармакокинетика препарата, наличие разнообразных лекарственных форм, риск развития побочных эффектов, стоимость и др.
В настоящее время не окончательно определено место пероральных препаратов III поколения в клинической практике, так как их сравнительная клиническая и бактериологическая эффективность мало отличается от препаратов II поколения. Более того, как было сказано выше, преимущество цефалоспоринов III поколения состоит в их высокой активности в отношении b-лактамазопродуцирующих бактерий, наиболее часто вызывающих серьезные стационарные инфекции. Но поскольку в этом случае больные находятся в стационаре, то уже более обоснованно получают парентеральную терапию. В то же время ввиду сниженной активности в отношении грамположительных бактерий, часто являющихся причиной именно амбулаторной инфекции, назначение препаратов III поколения имеет меньше преимуществ перед препаратами II поколения.
Цель антибактериальной терапии состоит не только в достижении клинического эффекта, но и в полной эрадикации возбудителя, т. е. бактериологической эффективности. Это в основном определяется адекватным дозированием препарата для достижения необходимой концентрации в очаге инфекции. Высокая степень накопления препарата в тканях является необходимым требованием к лекарственному веществу.
ЦА первого поколения хуже проникают в ткани, что уменьшает степень бактериальной эрадикации.
Данные о биодоступности оральных ЦА следует иметь в виду при дифференцированном назначении их больным с сопутствующей патологией кишечника, связанной с нарушением всасывания, а также при одновременном приеме антисекреторных препаратов, антацидов, с учетом влияния пищи на всасывание ЦА.
Знание путей элиминации ЦА наряду с оценкой функционального состояния печени и почек (возраст, сопутствующая патология) также может определять выбор более адекватного для данной ситуации препарата. Выбирая ЦА для лечения тяжелых госпитальных пневмоний, например, у новорожденных и стариков или у больных с патологией почек, при наличии почечной недостаточности предпочтение следует отдать цефоперазону с учетом его преимущественно билиарной экскреции.
При дифференцированном выборе ЦА необходимо учитывать риск развития побочных эффектов. Наиболее типичны реакции гиперчувствительности (лихорадка, кожная сыпь), гематологические синдромы (цитопения, эозинофилия), нарушения со стороны желудочно-кишечного тракта (тошнота, рвота, диарея), печени (повышение активности трансаминаз), почек (повышение уровня креатинина), ЦНС (головная боль), флебиты при внутривенном введении. Поэтому анамнестические и клинико-лабораторные данные о наличии у больных какой-либо патологии должны влиять на выбор соответствующего препарата.
Флебиты часто возникают при введении цефалотина, цефотаксима, цефепима. Цефуроксим, цефоперазон, цефтибутен могут вызывать анемию (чаще гемолитическую), а при назначении цефалотина, цефамандола, цефотаксима, цефтазидима иногда выявляются фиксированные на эритроцитах антитела. Повышение активности печеночных ферментов возможно на фоне лечения цефоперазоном, цефтриаксоном, цефтазидимом, цефуроксимом. Уровень креатинина может повышаться при лечении цефалексином и цефподоксимом. Оральные цефалоспорины чаще всего вызывают нарушения со стороны желудочно-кишечного тракта (тошнота, рвота, диарея). При лечении парентеральными ЦА отмечено увеличение протромбинового времени, за исключением цефтазидима, не влияющего на синтез факторов протромбинового комплекса и показатели свертываемости крови. Возможны реакции гиперчувствительности (кожная сыпь, лихорадка, эозинофилия) на фоне применения почти всех ЦА III поколения.
Таким образом, дифференцированный выбор ЦА для лечения инфекций верхних и нижних дыхательных путей должен базироваться на учете и адекватной оценке многих факторов, включающих как особенности клинической ситуации, так и антимикробную активность и фармакокинетические характеристики назначаемого препарата.
Основы антибактериальной терапии внебольничной пневмонии у больных пожилого возраста
Какие возбудители пневмонии наиболее типичны у пожилых людей? Каковы принципы выбора антибиотиков у пожилых людей? Важным фактором риска развития острой пневмонии является пожилой и старческий возраст, что приобретает особое значение в связи с увеличе
Какие возбудители пневмонии наиболее типичны у пожилых людей?
Каковы принципы выбора антибиотиков у пожилых людей?
Важным фактором риска развития острой пневмонии является пожилой и старческий возраст, что приобретает особое значение в связи с увеличением продолжительности жизни в развитых странах. Пневмонии у лиц пожилого и старческого возраста представляют серьезную проблему из-за значительной частоты, трудностей диагностики и лечения, высокой летальности. В возрастной группе старше 60 лет заболеваемость пневмонией составляет от 20 до 40 случаев на 1000 населения. В Москве распространенность внебольничных пневмоний среди лиц пожилого и старческого возраста составляет 17,4 на 1000. В последние годы отмечается тенденция к увеличению смертности от пневмонии; в середине 90-х годов она достигла отметки 18 на 100 тыс. населения.
Пневмония у лиц старше 60 лет обычно развивается в условиях анатомически измененной легочной паренхимы, нарушений вентиляции и перфузии. Возрастные изменения многих органов и тканей определяют снижение способности организма человека препятствовать проникновению патогенных микроорганизмов и противостоять развитию инфекционного процесса.
У пожилых людей инфекционное заболевание часто характеризуется скудной клинической симптоматикой: отсутствием острого начала, слабовыраженной лихорадочной реакцией, умеренными изменениями лейкоцитарной формулы. Иногда инфекция у таких пациентов протекает атипично и клинически может проявляться симптомами со стороны ЦНС (заторможенность, сонливость, слабость, нарушение сознания, изменения психики, головная боль, головокружения и т. д.), внезапным появлением или прогрессированием дыхательной, сердечной или почечной недостаточности.
Одна из особенностей больных пожилого и старческого возраста — это наличие двух или более сопутствующих заболеваний, которые, влияя как на патогенез пневмонии, так и на фармакокинетику лекарств, отягощают течение инфекционного процесса и увеличивают вероятность осложнений. У 80-90% пожилых больных наиболее часто встречаются сердечная недостаточность, хронические обструктивные заболевания легких, неврологические сосудистые заболевания, сахарный диабет, хроническая почечная недостаточность, заболевания печени, опухоли.
Выбор антибактериальной терапии пневмонии, как правило, должен быть основан на этиологическом принципе, который может включать внебольничный и внутрибольничный характер пневмонии, наличие и специфику фоновой патологии, эпидемиологическую обстановку, особенности клинико-рентгенологической ситуации. Наиболее частым возбудителем внебольничной пневмонии, в том числе и у пожилых, остается S. pneumoniae, на долю которого приходится 30% и более случаев заболевания. Однако у пожилых больных возрастает роль грамотрицательных микроорганизмов, таких как H. influenzae (8–25%), E. coli, Рoteus spp., Kl. pneumoniae. Развитие нетяжелой пневмонии у лиц старше 60 лет чаще всего связывается с инфекцией S. pneumoniae, H. influenzae и аэробными грамотрицательными микроорганизмами. В этиологической структуре внебольничной пневмонии тяжелого течения доминируют S. aureus, P. aeruginosa, L. pneumophila и K. pneumoniae.
В практической медицине не всегда удается выявить возбудитель пневмонии из-за отсутствия у 30-35% больных (а у пожилых — более 50%) продуктивного кашля в ранние сроки заболевания и значительной продолжительности традиционных микробиологических исследований. Таким образом, основным подходом в терапии внебольничной пневмонии у пожилых является эмпирический выбор антибактериальных средств.
Лечение у лиц пожилого и старческого возраста сопряжено со значительными сложностями. Основным принципом лекарственной терапии в гериатрии должно быть применение только необходимых препаратов, обладающих наибольшей эффективностью при минимальном побочном действии. В то же время, кроме лекарственной терапии пневмонии и ее осложнений, лица старше 60 лет нередко нуждаются в приеме медикаментов для лечения сопутствующих заболеваний. Несмотря на то что политерапия может привести к увеличению частоты побочных действий, отмена антиаритмических, коронароактивных и некоторых других препаратов часто невозможна. Полипрогмазию следует воспринимать как особенность, свойственную пожилому возрасту.
С возрастом изменяется фармакокинетика лекарственных средств, что может привести к изменению фармакодинамических эффектов. Возрастное уменьшение проникновения лекарств в ткани в результате снижения объема распределения и снижения уровня тканевого кровотока может являться одной из причин недостаточной клинической и бактериологической эффективности антибиотиков у больных пожилого возраста. С возрастом уменьшается уровень метаболизма лекарств в печени в результате уменьшения массы печени, печеночного кровотока и активности микросомальных ферментов, что приводит к уменьшению клиренса и повышению сывороточных концентраций тех антибактериальных средств, которые в основном метаболизируются в печени. В результате атрофии коркового слоя почек с возрастом снижается уровень клубочковой фильтрации. У больных пожилого возраста экскреция многих лекарственных средств замедляется, что приводит к увеличению их концентрации в крови. Дозы антибактериальных препаратов, имеющих преимущественно почечный путь элиминации, у пожилых больных желательно корректировать в зависимости от индивидуальной величины клубочковой фильтрации. Это особенно важно для потенциально токсичных лекарств, таких как аминогликозиды, ванкомицин, карбенициллин, тикарциллин, тетрациклины.
Антибактериальная терапия должна быть ранней и адекватной по дозе, способу применения и длительности использования, а также корригируемой в процессе лечения в зависимости от клинического эффекта. Эффективность лечения в первую очередь зависит от правильного выбора антибактериального препарата и соответствия его этиологии заболевания. Кроме того, необходимо знать о наличии и возможности антибиотикорезистентности в данной ситуации, учесть тяжесть пневмонии, функциональное состояние печени или почек и риск развития побочных эффектов.
Тяжесть пневмонии также является одним из клинических ориентиров в выборе первоначального антибактериального препарата и путей его введения. При назначении антибактериальной терапии необходимо учитывать возможные побочные эффекты препаратов и избегать назначения лекарственных средств, которые могут вызвать нежелательные эффекты и ухудшить течение основного и сопутствующих заболеваний. Не рекомендуется применять антибиотики с бактериостатическим действием (тетрациклины, хлорамфеникол, сульфаниламиды), так как вследствие снижения защитных сил пожилого организма при лечении этими препаратами высока вероятность неполного бактериологического эффекта, что увеличивает риск развития рецидива инфекции и хронизации инфекционного процесса. Кроме того, при применении бактериостатиков повышен риск селекции устойчивых штаммов микроорганизмов и развития суперинфекции.
Имеющийся опыт свидетельствует о том, что в России тяжелые внебольничные пневмонии у пожилых часто лечат комбинациями из β-лактамов и аминогликозидов, что нельзя считать достаточно обоснованным. Аминогликозидные антибиотики не активны в отношении пневмококков и атипичных патогенов, малоактивны в отношении стафилококков. В качестве аргументов в пользу такой комбинации обычно ссылаются на возможность расширения спектра действия комбинации, проявление синергизма и преодоление возможной резистентности. Однако представление о высокой степени синергизма между бета-лактамами и аминогликозидами несколько преувеличено, так как эта комбинация не приводит к усилению клинического эффекта. Устойчивость грамотрицательных микроорганизмов к цефалоспоринам III поколения в настоящее время практически всегда ассоциируется с резистентностью к гентамицину и тобрамицину (в частности, в Москве). Кроме того, использование аминогликозидов должно сопровождаться контролем функции почек и слуха.
В нашей стране в течение многих лет при эмпирическом лечении пневмоний использовали внутримышечное введение пенициллина, однако, изменение спектра возбудителей с довольно высоким удельным весом гемофильной палочки, микоплазмы и других бактерий, нечувствительных к пенициллину, диктует изменение тактики антибактериальной терапии. Появление пенициллинорезистентных штаммов пневмококка, а также необходимость введения пенициллина каждые 3-4 часа требует замены препарата первой линии для лечения амбулаторных пневмоний.
Для лиц старше 60 лет чаще применяют антибиотики широкого спектра действия. Это оправданно из-за полиэтиологичности пневмоний у этого контингента, широкой распространенности ассоциаций грамположительных и грамотрицательных микроорганизмов. Пероральное применение препаратов имеет ряд несомненных преимуществ перед парентеральным — в частности, оно безопаснее, проще и дешевле. Предпочтение следует отдать средствам с различными формами введения с использованием режима «ступенчатой» терапии.
В абсолютном большинстве случаев необходимо предпочесть монотерапию, преимущества которой состоят в уменьшении риска неадекватного взаимодействия антибактериальных средств, нежелательных взаимодействий с другими лекарственными средствами, риска развития токсических явлений, в облегчении работы медперсонала, снижении стоимости лечения.
В целях оптимизации антибактериальной терапии на основании многоцентровых исследований были предложены многочисленные алгоритмы лечения внебольничной пневмонии у пожилых больных. Так, С. В. Яковлев (1999) предлагает дифференцированный подход к терапии больных пожилого возраста, разделяя их на группы. Для амбулаторных пациентов без сопутствующей патологии препаратами выбора являются: амоксициллин/клавулановая кислота перорально и цефуроксим аксетил, как альтернативные средства — амоксициллин, ампициллин, доксициклин и грепафлоксацин. Для амбулаторных больных с сопутствующей патологией — цефтриаксон и грепафлоксацин. Амоксициллин/клавулановая кислота и фторхинолоны (ципрофлоксацин и офлоксацин) у данной категории больных являются альтернативными. У госпитализированных больных при нетяжелом и неосложненном течении пневмонии препаратами первого ряда являются цефуроксим или амоксициллин/клавуланат внутривенно. Альтернативными — грепафлоксацин, цефалоспорины III поколения (цефотаксим* или цефтриаксон) внутривенно, доксициклин. У госпитализированных больных при тяжелом течении — цефалоспорины III поколения внутривенно + макролид внутривенно. В качестве альтернативы в данной группе могут применяться фторхинолоны внутривенно.
В октябре 1998 года на VIII Национальном конгрессе по болезням органов дыхания (Москва) были представлены рекомендации по антибиотикотерапии у взрослых, разработанные Комиссией по антибактериальной политике при Минздраве РФ и РАМН, в соответствии с которыми для больных пневмонией в возрасте 60 лет и старше и с сопутствующими заболеваниями в качестве средств выбора рекомендуются «защищенные» аминопенициллины (ампициллин/сульбактам**, амоксициллин/клавуланат) или целафоспорины II поколения (цефуроксим-аксетин). Учитывая вероятность у данной группы пациентов хламидийной или легионеллезной инфекции, оправданным представляется комбинированное лечение с использованием макролидных антибиотиков.
При тяжелой внебольничной пневмонии, в том числе и у пожилых больных, средствами выбора являются парентерально вводимые цефалоспорины III поколения (цефотаксим или цефтриаксон) в комбинации с макролидами для парентерального введения (эритромицин, спирамицин). Приведенная комбинация перекрывает практически весь спектр потенциальных этиологических агентов тяжелой внебольничной пневмонии — как «типичных», так и «атипичных».
В Федеральном руководстве для врачей по использованию лекарственных средств (формулярная система) 2000 года в разделе «Противомикробные средства» для лечения внебольничной пневмонии у пациентов старше 60 лет и с сопутствующими заболеваниями рекомендованы амоксициллин/клавуланат или цефалоспорины II-III поколения + макролид. При клинически тяжелых пневмониях: бензилпенициллин + макролид парентерально, цефотаксим или цефтриаксон + макролид парентерально, фторхинолоны. При абсцедирующей пневмонии — ампициллин/сульбактам или амоксициллин/клавуланат, линкозамид + целафоспорины II-III поколения (или фторхинолоны), имипенем или меропенем.
В данных рекомендациях в основном перечислены группы препаратов (например, цефалоспорины III поколения, макролиды и т. д.) без конкретизации особенностей отдельных препаратов внутри группы и без учета разнообразных клинических, фармакокинетических и фармакоэкономических показателей. Без ущерба клинической эффективности с учетом характерных особенностей в каждой группе можно выделить наиболее оптимальные препараты для лечения внебольничной пневмонии. Так, из цефалоспоринов III поколения — цефтриаксон (длительный период полувыведения), из макролидов — спирамицин (парентеральная и пероральная формы введения), из линкозамидов — клиндамицин (активнее и безопаснее линкомицина и лучше всасывается при приеме внутрь). Из фторхинолонов предпочтительнее новые фторхинолоны (моксифлоксацин, левофлоксацин), так как ципрофлоксацин, пефлоксацин и офлоксацин характеризуются сниженной активностью против пневмококков. Карбапенемы целесообразно использовать как препараты выбора в случаях, угрожающих жизни больного, а также как препараты резерва при неэффективности предыдущей антибактериальной терапии.
Адекватный выбор первоначального антибактериального препарата имеет не только клиническое значение. Здесь нельзя также не учитывать экономические аспекты, особенно у пожилых больных, поскольку ошибка в выборе сама по себе влечет за собой экономические убытки.
В настоящее время все более актуальным становится вопрос стоимости эффективной терапии. Примерно 60% пациентов старше 65 лет относятся к льготной категории населения, имеющей право на бесплатное (или с 50%-ной скидкой) приобретение лекарственных препаратов. Поэтому вопрос правильного выбора с точки зрения фармакоэкономики и затратно-эффективного отбора лекарственного препарата для лечения пожилого человека приобретает не только медицинский, но и социальный характер.
Таким образом, основой лечения пневмоний является адекватная антимикробная терапия: учет соответствия назначаемого антибактериального средства выделенному или предполагаемому возбудителю; оптимальная дозировка; оптимизация путей введения препарата; учет осложнений заболевания и сопутствующей патологии; профилактика возможных побочных эффектов от применения препаратов; обоснованная длительность лечения; учет стоимости препарата.
Литература
1. Алексеев В. Г., Яковлев В. Н. Очерки клинической пульмонологии. М., 1998. С. 176.
2. Антибактериальная терапия пневмоний у взрослых. Учебно-метод. пособие для врачей. М.: РМ-Вести. 1998. С. 28.
3. Дворецкий Л. И. Пневмонии у больных пожилого и старческого возраста. М. РМЖ. 1998, т. 6. № 21. С. 1364-1372.
4. Дворецкий Л. И., Лазебник Л. Б., Яковлев С. В. Диагностика и лечение бактериальных инфекций у пожилых // М.: Универсум Паблишинг, 1997. С. 54.
5. Ноников В. Е. Пневмонии в пожилом и старческом возрасте // М. Ж. Клинич. геронтол. / 1995, № 1. С. 9-13.
6. Федеральное руководство для врачей по использованию лекарственных средств (формулярная система). Раздел 5: «Противомикробные средства»/ М. 2000.
7. Яковлев С. В. Внебольничная пневмония у пожилых: особенности этиологии, клинического течения и антибактериальной терапии. М.: РМЖ. т. 7, № 16. С. 763-768.
Обратите внимание!
* В России производится под торговым названием Цефосин®
** В России производится под торговым названием Сультасин®