Цервикальная интраэпителиальная неоплазия 2 степени что это
Цервикальная интраэпителиальная неоплазия: возможности диагностики и лечения
Цервикальные интраэпителиальные неоплазии являются предраковыми поражениями шейки матки. Ключевым фактором развития рака шейки матки является персистенция и интеграция вируса папилломы человека высокого онкогенного риска. В обзоре представлены современные методы диагностики цервикальных интраэпителиальных неоплазий, цитологическая и кольпоскопическая классификации, методы лечения.
Сervical intraepithelial neoplasia: possibilities of diagnosis and treatment
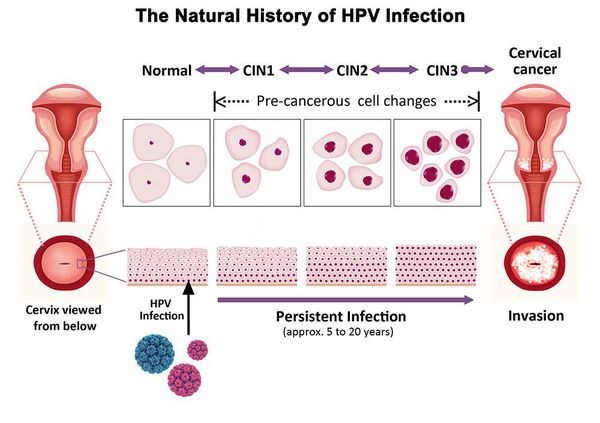
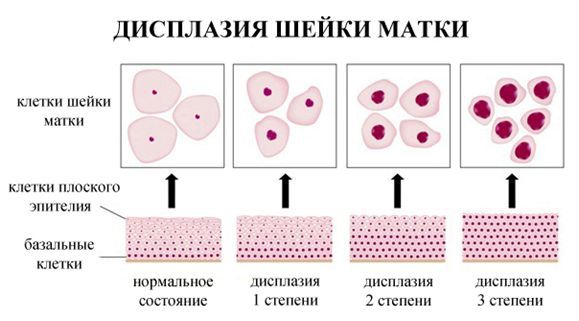
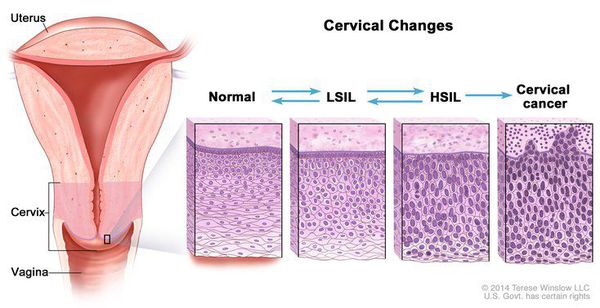
Рак шейки матки занимает второе место по частоте среди злокачественных новообразований органов репродуктивной системы у женщин и первое место среди онкогинекологических заболеваний у женщин в возрасте до 30 лет [1]. Раку шейки матки предшествуют цервикальные интраэпителиальные неоплазии (CIN). В оригинальной терминологии подобные поражения были подразделены на три стадии: CIN I, включающую недифференцированные клетки на протяжении одной трети расстояния от базальной мембраны до поверхности эпителия, соответствует легкой дисплазии, CIN II – на протяжении двух третей этого расстояния соответствует умеренной дисплазии и CIN III – на протяжении более чем двух третей толщи эпителиального пласта соответствует тяжелой дисплазии и Cainsitu. Объединение тяжелой дисплазии и Cainsitu в одну категорию было оправдано ввиду сложности их дифференцировки [2].
Диагноз интраэпителиальной неоплазии базируется на семи морфологических критериях: увеличение размеров ядра, изменение формы ядра, увеличение плотности ядерной окраски, ядерном полиморфизме, увеличение митозов, атипичных митозах, нарушении или отсутствии созревания [3].
Заподозрить CIN позволяет цитологическое исследование, обеспечивающее возможность ранней диагностики предраковых состояний рака шейки матки и позволяющее оценить в динамике эффективность проводимой терапии. Точность цитологического теста вариабельна и зависит от многих факторов, таких как методика приготовления мазков, техника приготовления мазков, квалификация лаборанта. Считается, что до 30% случаев рака шейки матки развивается у женщин, которые регулярно проходили цитологический скрининг, при этом забор материала или интерпретация результатов были ошибочными, т.е. давали ложноотрицательные результаты [4].
Цитологическое исследование в настоящее время один из экономически выгодных методов, однако, следует принимать во внимание, что чувствительность его составляет 58%, а специфичность 69% [5].
Очень важным является обнаружение в мазке как плоских, так и эндоцервикальных и метапластических клеток, это подтверждает, что была захвачена зона трансформации, являющаяся зоной максимального риска развития РШМ. В последние годы во многих странах используются цитологические классификации, включающие широкий спектр патологических изменений шейки. Наиболее распространенной из них является классификация, разработанная в городе Бетесда (США) в 1988 году – The Bethesda System (TBS) (табл. 1). В классификации Бетесда выделяют плоскоклеточные интраэпителиальные поражения низкой и высокой степени (squamous intraepithelial lesions low and highgrade – LSIL и HSIL) и инвазивный рак. Плоскоклеточные интраэпителиальные поражения низкой степени включают изменения, связанные с папилломавирусной инфекцией и слабой дисплазией (CIN I), высокой степени — умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак. Для обозначения клеточных изменений, трактовка которых затруднена, введен термин ASCUS – atypical squamous cell so fun determined significance (клетки плоского эпителия с атипией неясного значения ASCUS у женщин репродуктивного возраста характеризуется определенными критериями. Наиболее принципиальным является размер ядра в сравнении со средним размером ядра плоской клетки или плоской метаплазированной клетки. Размеры ядра клетки ASCUS в 2,5-3 раза больше среднего размера плоской клетки или в 1,5 раза больше ядра зрелой метаплазированной клетки. Если в мазке найдены клетки типа ASCUS, риск обнаружить при гистологическом исследовании CIN II– III составляет 10-20%, инвазивного рака — 0,1% [6].
Терминологическая система Бетесда (2001)
Адекватность образца
— Удовлетворительный (наличие или отсутствие компонента эндоцервикса/зоны трансформации;
— Неудовлетворительный (указать причину).
Интерпретация/результат исследования
1. Негативный в отношении интраэпителиального поражения или злокачественности:
— Микроорганизмы: Trichomonasvaginalis; Candida; изменения флоры, соответствующие бактериальному вагинозу; бактерии, морфологически соответствующие Actinomycessp.; клеточные изменения, соответствующие герпесвирусной инфекции;
— Другие доброкачественные признаки: реактивные клеточные изменения, связанные с воспалением, радиацией, ВМС; железистые клетки; атрофия.
2. Атипии плоских клеток:
— Атипические клетки плоского эпителия неясного значения (ASC-US) или атипичные клетки плоского эпителия, не позволяющие исключить HSIL (ASC-H);
— Низкая степень плоскоклеточного интраэпителиального поражения (LSIL): ВПЧ-эффект, легкая дисплазия, CINI;
— Высокая степень плоскоклеточного интраэпителиального поражения (HSIL): умеренная дисплазия, тяжелая дисплазия, CINII, CINIII, Cainsitu;
3. Атипии железистых клеток:
— Атипичные железистые клетки (AGC): эндоцервикальные, эндометриальные или не определенные (NOS);
— Атипичные железистые клетки, похожие на неопластичные: эндоцервикальные, эндометриальные или не определенные (NOS);
— Эндоцервикальная аденокарцинома insitu(AIS);
Все большее применение в клинической практике находит жидкостная цитология — новая технология приготовления цервикальных образцов. Преимуществом данного метода является уменьшение количества артефактов, связанных с высушиванием образцов, возможность избежать загрязнения проб эритроцитами, воспалительным экссудатом, что обеспечивает высокое качество препаратов. Жидкостная цитология улучшает качество образцов и является более чувствительным методом при более или менее идентичной специфичности по сравнению с традиционным цитологическим исследованием [7, 8].
Кольпоскопия является одним из ведущих методов обследования больных с патологией шейки матки. В настоящее время для интерпретации кольпоскопических картин используется Международная классификация кольпоскопических терминов, одобренная на 14 Всемирном конгрессе Международной федерации по кольпоскопии и цервикальной патологии (IFCPC), состоявшемся в июле 2011 года в Рио-де-Жанейро. Одним из важнейших критериев информативности кольпоскопического исследования является возможность визуализации зоны стыка эпителия. В новой номенклатуре зона трансформации (ЗТ) делится на 3 типа: ЗТ I типа визуализируется полностью; ЗТ II типа визуализируется не полностью, имеет эндоцервикальный компонент; ЗТ III типа полностью не визуализируется. В новой классификации различают тонкий и плотный ацетобелый эпителий. Тонкий ацетобелый эпителий может быть признаком как плоскоклеточных интраэпителиальных поражений низкой степени, так и незрелой метаплазии, реактивных изменений эпителия. Плотный ацетобелый эпителий характерен для плоскоклеточных интраэпителиальных поражений высокой степени тяжести. Пунктуация и мозаичность представляют собой проявления атипической васкуляризации эпителия и могут проявлением различных состояний: воспаления, быстро растущего метапластического эпителия, CIN, рака шейки матки. Нежная мозаика и пунктуация очень тонкие, неинтенсивные, часто сопровождают процессы метаплазии. Грубая мозаика и пунктуация по виду напоминают булыжную мостовую и характеризуют интраэпителиальные неоплазии высокой степени тяжести. К неспецифическим признакам аномальной кольпоскопической картины относятся лейкоплакия, эрозия и характер окрашивания эпителия раствором Люголя. Атипия сосудов является основным признаком при подозрении на инвазию и проявляется в виде хаотически расположенных не анастомозирующих сосудов причудливой формы [9].
Кольпоскопическое исследование обладает невысокой прогностической ценностью – 64,6% при чувствительности 88,4%, специфичности 43,2%. Наиболее специфичными признаками являются ацетобелый эпителий (прогностическая ценность – 91,7%), йодпозитивная мозаика и пунктуация (77,8%), атипическая зона трансформации (77,4%) [10].
Биопсия шейки матки при кольпоскопии необходима во всех случаях, поскольку гистологическому исследованию экзоцервикса в диагностике предраковых процессов принадлежит решающее значение. Для получения достоверных результатов рекомендуется проводить прицельную биопсию под контролем кольпоскопа из пораженных участков шейки матки. Считается, что кольпоскопически ориентированная биопсия повышает точность диагностики ЦИН на 25 %. Некоторые авторы рекомендуют брать несколько образцов ткани шейки матки, особенно при наличии множественных кольпоскопически неоднородных очагов. Эндоцервикальный соскоб исследуется наряду с биопсией шейки матки при ряде патологических состояний, когда требуется дополнительная информация о состоянии цервикального канала (неудовлетворительная кольпоскопия, во всех случаях HSIL) [10].
Существует биопсия двух видов: точечная (прицельная, punch-biopsy) и эксцизионная (расширенная, excisionalbiopsy). При этом показано, что чувствительность прицельной биопсии ниже на 50% по сравнению с петлевой электроэксцизией. В то же время, прицельная биопсия вызывает меньше осложнений последующей беременности, чем петлевая электроэксцизия [11].
Подтверждение этиологической роли ВПЧ в развитии РШМ привело к тому, что диагностика папилломавирусной инфекции стала рассматриваться как важнейший элемент скрининга и профилактики этого заболевания [12].
В скрининговых программах можно использовать только стандартизованные тесты, удовлетворяющие определенным требованиям чувствительности, специфичности, воспроизводимости. ВПЧ-тест должен выявлять по меньшей мере 13 типов ВПЧ высокого онкогенного риска. Разработаны и внедряются ВПЧ-тесты на основе новых технологий: ПЦР в реальном времени – метод, позволяющий определять концентрацию вируса в цервикальном эпителии; технология амплификации нуклеиновых кислот – выявляет мРНК генов Е6 и Е7 ВПЧ.
Одним из первых отечественных ВПЧ-тестов является тест «Апмли-Сенс ВПЧ ВКР скрин-титр-FL», который был разработан специально для скрининга и основан на ПЦР с детекцией в режиме реального времени. Тест позволяет выявлять и определять концентрацию ДНК 12 типов ВПЧ [9].
На основании данных, полученных во многих крупных международных исследованиях, были сформулированы следующие рекомендации по применению теста на ВПЧ в скрининге рака шейки матки:
— в первичном скрининге у женщин старше 30 лет в сочетании с цитологическим исследованием или в качестве самостоятельного теста;
— при ведении пациенток с ASCUS;
— для мониторинга терапии цервикальных поражений высокой степени- CIN II, CIN III, Cainsitu, инвазивный рак [9].
Обзор исследований, проведенных с целью оценки диагностических характеристик цитологического исследования и тестирования на ВПЧ, показал, что:
— чувствительность ВПЧ-тестирования (88-100%) значительно превышает чувствительность цитологического метода (68-86%);
— специфичность ВПЧ-тестирования (68-97% немного уступает специфичности цитологического исследования (78-99%);
— чувствительность и прогностическая значимость отрицательного теста на ВПЧ в сочетании с отрицательным результатом цитологического теста приближаются к 100% [9].
Попытки усовершенствовать раннюю диагностику рака шейки матки в настоящее время сосредоточены на поиске генов зараженной вирусом клетки – хозяина, экспрессия которых в дисплазиях и карциномах необратимо меняется под действием онкобелков вируса.
Одним из таких генов является ген INK4a (синонимы СDKN2А, МТS1, INK4a/ARF). Он кодирует белок р16ink4α, являющийся ингибитором циклин-зависимых киназ Сdk 4\6. На клеточных структурах было установлено следующее. Онкобелок Е7 вируса папилломы высокого онкогенного риска связывается с Rb. При этом распадается комплекс Rb с транскрипционными факторами Е2F. Освобождение Е2F – сигнал к переходу клетки из стадии G1 в стадию репликации ДНК. Существует негативная обратная связь между наличием и функциональной полноценностью Rb и транскрипционной активностью гена, кодирующего р16INK4а: активный Rb подавляет транскрипцию INK4a. Нарушение функции Rb и гиперэкспрессия р16INK4а коррелируют на уровне белка, наличие полноценного Rb приводит к исчезновению р16INK4а, а отсутствие Rb вызывает гиперпродукцию р16INK4а. Эти результаты получили подтверждение и на первичных дисплазиях и на карциномах шейки матки. Содержание Е7 в CINIII и инвазивных РШМ увеличено, а содержание Rb резко снижено; в подавляющем большинстве клеток РШМ Rb отсутствует [14].
Установлено, что окрашивание р16INK4а-специфическими антителами в дополнение к традиционному гистологическому анализу значительно превышает вероятность совпадения мнений гистологов при решении вопроса о стадии дисплазии. Использование р16INK4а как иммуногистохимического маркера может способствовать уменьшению ложноотрицательной и ложноположительной интерпритации биопсии, и таким образом, значительно повысить эффективность гистологического метода исследования в отношении раннего выявления РШМ [14].
Важный метод профилактики рака шейки матки — проведение тотального цитологического скрининга женского населения. Основываясь на опыте различных стран по организации скрининга рака шейки матки, предлагаются следующие рекомендации для проведения профилактических программ в России: возраст начала скрининга — 25 лет; возраст, в котором нецелесообразно продолжать скрининг — 65 лет; интервалы проведения скрининга – каждые 3 года у женщин моложе 50 лет и каждые 5 лет у женщин в возрасте 50-65 лет [9].
Тактика лечения CIN зависит от результатов клинических, кольпоскопических, морфологических методов исследования. Если при CIN I существует возможность как диспансерного наблюдения, так и деструктивного лечения, то при CIN II, CIN III проводится хирургическое лечение ввиду высокого риска прогрессирования заболевания.
Из хирургических методов лечения бесспорное преимущество имеют методы эксцизии, поскольку позволяют удалить ткань шейки матки на контролируемую глубину, а главное позволяют провести гистологическое исследование всего удаленного образца, т.е. выполнить расширенную биопсию и исключить инвазивный рак. У молодых нерожавших женщин объем удаляемой ткани должен быть минимальным. Деструктивные процедуры (лазерная вапоризация, криоабляция) могут быть проведены у женщин, планирующих беременность, у которых поражение имеет небольшие размеры, расположено на эктоцервиксе и полностью визуализируется при кольпоскопии [15].
В последние годы для лечения патологии шейки матки используется метод фотодинамической терапии, который обладает рядом преимуществ: селективная деструкция патологических участков, которая достигается как за счет преимущественного накопления фотосенсибилизатора в опухолевых и патологических тканях, так и за счет направленности светового воздействия; минимальное повреждение здоровой ткани; отсутствие резистентности и токсичности к повторным циклам; возможность многокурсового лечения и отличное заживление тканей с хорошими косметическими результатами. О.И. Трушина и соавт. (2008) проанализировали результаты фотодинамической терапии: противовирусный эффект был получен в 90,4% случаев [16].
Применение иммуномодулирующих препаратов в сочетание с деструкцией приводит к значительному улучшению состояния системы интерферона в крови. Лечение противовирусными и иммуномодулирующими препаратами может проводиться вторым этапом после деструкции, так как переход от инфицирования к дисплазии происходит при нарушенном иммунитете, что приводит к длительной персистенции инфекции и является ключевым фактором для возникновения последующего рецидива заболевания [15].
Л.И. Мальцева, А.В. Ахметзянова, Л.Н. Фаррахова, Н.А. Нигматуллина
Казанская государственная медицинская академия
Мальцева Лариса Ивановна
доктор медицинских наук, профессор, заведующая кафедрой акушерства и гинекологии № 1
1. Чиссов В.И., Старинский В.В., Петрова Г.В.Злокачественные новообразования в России, заболеваемость и смертность. — М., 2010.
2. Richart R.M. Cervical Intraepithelial neoplasia // Pathol. Ann. — 1973. — Vol. 8. — P. 301-328.
3. Reagan J.W., Seidermand I.L., Saracusa Y. The cellular morphology of carcinoma In situ and dysplasia or typical hyperplasia of the uterine cervix // Cancer. — 1983. — Vol. 6. — P. 224-235.
4. Nuovo J., Melnikow J., Howell L.P. New tests for cervical cancer screening / J. Nuovo // Am. Fam. Physician. — 2001. — Vol. 64, № 5. — P.780-786.
5. World Health Organization (WHO). Comprehensive Cervical Cancer Control. A guide to essential practice. — Geneva: WHO, 2006. — http:// www.who.int/ reproductive-health/publications/cervical_cancer_gep/text.pdf.
6. Solomon D., Davey D., Kurman R. et al. The 2001BethesdaSystem. Terminaligy for reporting results of cervical cytology // JAMA. — 2002. — Vol. 16. — P. 2114-2118.
7. Arbyn M., Bergeron C., Klinkhamer P. et al. Liquid compared with conventional cervical cytology: a systematic review and meta-analysis // Obstet. Gynecol. — 2008. — Vol. 111, № 1. — P. 167-177.
8. Ronco G., Segnan N., Giorgi-Rossi P. et al. Human papillomavirus testing and liquid-based cytology: results at recruitment from the new technologies for cervical cancer randomized controlled trial // J. Natl. Cancer. Inst. — 2006. — Vol. 98, № 11. — P. 765-774.
9. Профилактика рака шейки матки: Руководство для врачей. — М.: МЕДпресс-информ, 2012. — 192 с.
10. Роговская С.И. Практическая кольпоскопия. — М.: ГЭОТАР-Медиа, 2010. — 240 с.
11. Фролова И.И., Бабиченко И.И. Клинико-морфологические исследования дискератозов и предрака шейки матки // Вопросы гинекологии, акушерства и перинатологии. — 2003. — Т. 2, № 3. — С. 19-24.
12. Киселев В.И. Вирусы папилломы человека в развитии рака шейки матки. — М., 2004. — 179 с.
13. Narisawa-Saito M., Kiyono T. Basic mechanisms of high-risk human papillomavirus-induced carcinogenesis: roles of E6 and E7 proteins // Cancer Sci. — 2007. — Vol. 98, № 10. — P. 1505-1511.
14. Omori M., Hashi A., Nakazawa K. et al. Estimation of prognoses for cervical intraepithelial neoplasia 2 by p16INK4a immunoexpression and high-risk HPV in situ hybridization signal types // Am. J. Clin. Pathol. — 2007. — Vol. 128, № 2. — P.208-217.
15. Роговская С.И. Папилломавирусная инфекция у женщин и патология шейки матки. В помощь практикующему врачу. — М.: ГЭОТАР-Медиа, 2010. — 192 с.
16. Аполихина И.Н. и др. Фотодинамическая терапия у женщин с папилломавирусной инфекцией // Рос. вестн. акушер-гинеколога. — 2007. — № 1. — С. 28-34.
Что такое дисплазия шейки матки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнатенко Т. А., гинеколога со стажем в 13 лет.
Определение болезни. Причины заболевания
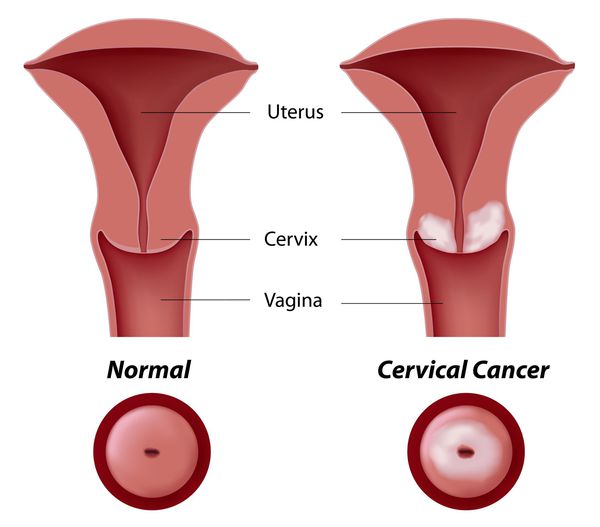
Дисплазия шейки матки, или цервикальная интраэпителиальная неоплазия (ЦИН), или Cervical Intraepithelial neoplasia (CIN) — это патологический процесс, при котором в толще клеток, покрывающих шейку матки, появляются клетки с различной степенью атипии (неправильного строения, размера, формы).
Основной фактор развития дисплазии и рака шейки матки — папилломавирусная инфекция (ПВИ), причем длительное персистирование именно ВПЧ высокого канцерогенного риска. У женщин с риском развития цервикальной неоплазии распространенность онкогенных типов ВПЧ чрезвычайно велика. ВПЧ становится причиной CIN 2-3 и рака шейки матки в 91,8% и 94,5% случаев соответственно. [1]
Риск цервикальной CIN 2 особенно высок у женщин, которые до этого имели опыт пересадки органов, у них выявлена ВИЧ-инфекция или они принимают иммунодепрессанты. [2]
Кроме того, была выявлена связь между пассивным курением среди некурящих и повышенным риском возникновения CIN 1. [3]
Симптомы дисплазии шейки матки
Дисплазия шейки матки, как правило, имеет бессимптомное течение, поэтому пациентки не предъявляют никаких специфических жалоб.
Патогенез дисплазии шейки матки
Критический фактор развития цервикальной интраэпителиальной неоплазии — инфицирование вирусом папилломы человека. Во многих случаях цервикальная интраэпителиальная неоплазия легкой степени отражает временную реакцию организма на папиломавирусную инфекцию и без лечения исчезает в течение полугода-года наблюдения. При цервикальной интраэпителиальной неоплазии умеренной и тяжелой степени высока вероятность встраивания вируса папилломы человека в клеточный геном. Инфицированные клетки начинают продуцировать вирусные белки E6 и Е7, которые продлевают жизнь клетки, сохраняя ее способность к неограниченному делению. Неизбежно формирующиеся на этом фоне мутации клеток ведут к формированию предрака (дисплазии) и рака шейки матки, влагалища и вульвы.
Онкогенные белки ВПЧ (Е6, Е7) взаимодействуют с регуляторными белками клеток шейки матки, приводя к повышению активности онкомаркера p16INK4A, что свидетельствует о неконтролируемом размножении клеток шейки матки. Таким образом, сверхэкспрессия p16INK4A, определяемая в материале шейки матки, который получают при биопсии, является биомаркером интеграции вируса папилломы человека высокого риска в геном и трансформации эпителиальных клеток под действием вируса, что делает эту информацию полезной при оценке прогноза развития предраковых и злокачественных поражений, связанных с инфицированием генитального тракта вирусом папилломы человека. [5]
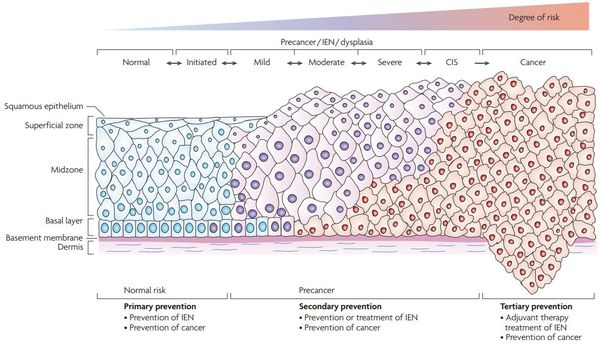
Классификация и стадии развития дисплазии шейки матки
Для постановки цитологического диагноза (по результатам цитологического исследования соскобов шейки матки и цервикального канала с окрашиванием по Папаниколау (Рар-тест) или жидкостной цитологии) используется классификация Бетесда (The Bethesda System, 2014), основанная на термине SIL (Squamous Intraepithelial Lesion) – плоскоклеточное интраэпителиальное поражение. [10]
Выделяют три вида результатов соскобов с поверхности шейки матки (экзоцервикса):
Классификация Папаниколау
Существуют также гистологические классификации для оценки материала, полученного при биопсии.
По классификации R. M. Richart (1968) в зависимости от глубины поражения поверхностного клеточного слоя шейки матки выделяют:
В приведенной ниже таблице даны соотношения классификаций предраковых поражений шейки матки. [9]
Осложнения дисплазии шейки матки
Основное и самое опасное осложнение цервикальной интраэпителиальной неоплазии заключается в развитии рака шейки матки, любой случай развития которого — результат упущенных возможностей диагностики и лечения дисплазии шейки матки. [7]
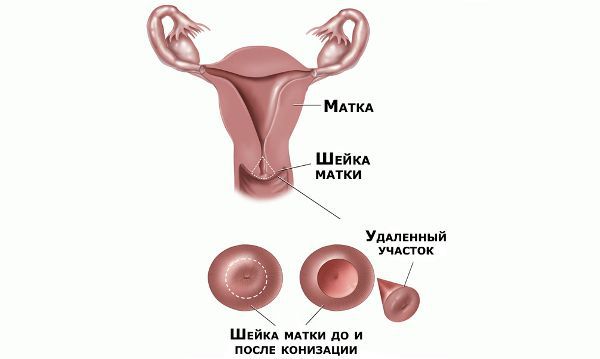
Проводились длительные, систематические исследования риска рака шейки матки у женщин с диагнозом цервикальной интраэпителиальной неоплазии 3 степени (CIN3) по сравнению с женщинами, у которых были нормальные цитологические результаты. Согласно полученным данным, долгосрочный относительный риск развития рака шейки матки зависит от различных гистологических типов CIN3 и выше всего он для аденокарциномы in situ. Даже через 25 и более лет после конизации (хирургического иссечения патологических тканей шейки матки) риск злокачественного перерождения клеток был значительным. [4]
Диагностика дисплазии шейки матки
Для ранней диагностики предраковых поражений шейки матки во многих странах мира существует система цервикального скрининга.
В России данная система включает последовательность действий:
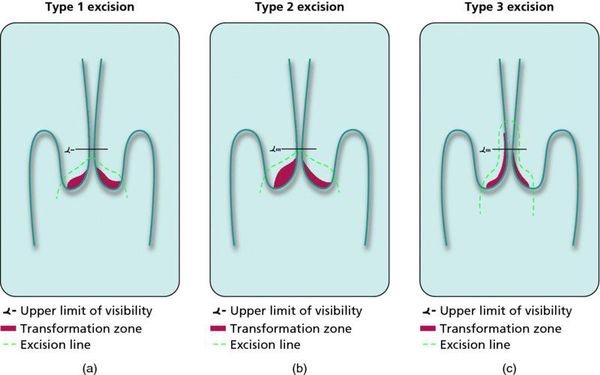
При кольпоскопии должна быть тщательно оценена зона трансформации (переходная зона стыка двух видов покровного эпителия шейки матки).
Влагалищная часть шейки матки (экзоцервикс) покрыта многослойным плоским эпителием. В канале шейки матки (цервикальном канале, эндоцервиксе) — цилиндрический эпителий. Место перехода цилиндрического эпителия цервикального канала в многослойный плоский эпителий поверхности шейки матки носит название зоны трансформации. Эта область имеет большое клиническое значение, поскольку именно в ней возникает более 80% случаев дисплазии и рака шейки матки.
Лечение дисплазии шейки матки
Динамическому наблюдению подлежат молодые пациентки (до 35 лет) с LSIL (ВПЧ, ЦИН 1, ЦИН 2, если при биопсии не обнаружен белок р16, являющийся признаком проникновения ВПЧ высокого риска в геном и трансформации опухолевых клеток под действием вируса). Наблюдать возможно пациенток только с 1 и 2 кольпоскопическим типом зоны трансформации.
Контрольные осмотры, цитологическое и ВПЧ-тестирование показаны через 6 и 12 месяцев после первичного обнаружения патологии. При выявлении HSIL (ЦИН 2 c обнаружением белка р16 при биопсии, ЦИН 3) неизбежно хирургическое лечение в виде абляции («прижигания») или эксцизии (удаления) поврежденной ткани. Для абляции используют электро-/радио-, крио- и лазерные воздействия. Эксцизия возможна электро-/радиоволновая или ножевая.
Немаловажно, что при выявлении по кольпоскопии 3 типа зоны трансформации на фоне положительного РАР-теста гинеколог обязан провести выскабливание слизистой канала шейки матки и/или широкую эксцизионную биопсию (конизацию шейки матки) для исключения опухолевого процесса, потенциально располагающегося вне зоны кольпоскопического обзора. Немаловажно наблюдение после операции через 6 и 12 месяцев с выполнением цитологического соскоба и ВПЧ-теста.
Следует отметить, что процедура хирургического иссечения патологических тканей на шейке матки увеличивает риск преждевременных родов. А сама по себе цервикальная интраэпителиальная неоплазия первой степени на течении беременности и родов никак не отражается и зачастую опасности не представляет. [12]
Средний возраст женщин, когда может потребоваться хирургическая коррекция цервикальной внутриэпителиальной неоплазии — около 30 лет. Хирургическое лечение нередко ассоциировано с неблагоприятным течением последующей беременности. Частота и тяжесть неблагоприятных осложнений возрастают с увеличением глубины иссекаемых тканей. [13]
Прогноз. Профилактика
При своевременном выявлении и лечении дисплазии шейки матки прогноз благоприятный. Основным фактором развития и прогрессирования дисплазии шейки матки является длительное инфицирование канцерогенными типами ВПЧ. Для предупреждения заражения ВПЧ существуют профилактические вакцины «Церварикс» (защита от 16, 18 типов ВПЧ), «Гардасил» (профилактика инфицирования 6, 11, 16, 18 типами вируса), в декабре 2014 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило использование вакцины «Гардасил9», защищающей от инфицирования 9 типами ВПЧ (6, 11, 16, 18, 31, 33, 45, 52, 58). Однако на российском рынке данный продукт ещё не доступен. «Церварикс» зарегистрирована для вакцинации женщин от 10 до 25 лет; «Гардасил» показана к применению детям и подросткам в возрасте от 9 до 15 лет и женщинам от 16 до 45 лет.
Дополнительными факторами риска прогрессирования ПВИ с формированием предраковой патологии являются:
Устранение и профилактика данных факторов способны снизить вероятность развития предраковой патологии шейки матки.
Рак шейки матки поражает преимущественно женщин репродуктивного возраста. Скрининг является важной стратегией вторичной профилактики. Длительный процесс канцерогенной трансформации от появления в организме вируса папилломы человека (ВПЧ) до инвазивного рака дает широкие возможности для выявления заболевания на стадии, когда лечение высокоэффективно. Подходящими скрининговыми тестами в мире признаны цитологическое исследование, визуальный осмотр после применения уксусной кислоты и тесты на выявление ВПЧ. Всемирная организация здравоохранения рекомендует проводить скрининг женщин по крайней мере один раз в жизни в возрасте от 30 до 49 лет. [14]
Согласно приказу Министерства здравоохранения РФ от 03.02.2015. N36ан «Об утверждении порядка проведения диспансеризации определенных групп взрослого населения», осмотр со взятием мазка (соскоба) с поверхности шейки матки и цервикального канала на цитологическое исследование производится 1 раза в 3 года для женщин в возрасте от 21 года до 69 лет включительно.