в два года ребенок перестал спать днем
Ложный отказ от дневного сна в 2-3 года
Ложный отказ от дневного сна в 2-3 года 02.12.2016 09:55
«Последние три дня я не могу уложить Машу на дневной сон: она балуется, не слушается и пытается вылезти из кроватки. В итоге она не спит. Что происходит?».
«Не смогла уложить сына на дневной сон: казалось, будто он вообще не хочет спать. Кричал и плакал, когда я попыталась оставить его и уйти. Я решила, что ему больше не нужен дневной сон: ведь ночью он итак спит 11 часов».
«Дочь перестала спать днем в 1 год и 11 месяцев. И с тех пор она никогда не спала».
Часто в возрасте около двух лет дети могут начать вдруг сопротивляться дневному сну.
Типичная ошибка: решить, что сон больше не нужен. Дневной сон необходим детям как минимум до четырех лет!
ЧЕМ ВЫЗВАН КРИЗИС СНА?
Поведенческий кризис
Как правило, кризис дневного сна в два года связан с тем, что ребенок осознает свою независимость и начинает тестировать родительские границы.
Если до этого никаких правил относительно организации сна не было, ситуация может усугубиться.
На практике вы можете столкнуться с отказом от дневного сна в течение нескольких дней, но иногда сложный период может затянуться на неделю и больше.
Психологические факторы
В возрасте 2-3 лет дети часто отправляются в детский сад.
Стресс от адаптации к учреждению может вызвать отказ от дневного сна.
Неадекватная среда для сна
Ученые установили, что после 1,5-2 лет наибольшее влияние на наличие дневного сна и его продолжительность оказывает среда и подход родителей.
Если среда не способствует сну, малыш может полностью отказаться от него.
Перевозбуждение
В 2-3 года дети могут перестать спать из-за возбуждения.
Проверьте связь между активностями / кружками / занятиями и наличием сна.
Перевозбуждение может быть одной из причин временных сложностей с дневным сном.
Отсутствие ритуала перед сном
Ритуал до сих пор важен. Если его нет, малыш может не спать из-за отсутствия настроя на сон.
ЧТО ДЕЛАТЬ?
Сложности с дневным сном могут возникнуть в любом возрасте, но если ребенку меньше трех лет, однозначно этот отказ временный. Впереди вас ждут еще годы дневного сна. Держите в голове, что дневной сон необходим в среднем до четырех лет и тогда вам будет проще пережить кризис дневного сна.
Не поддавайтесь ложному впечатлению, что очень энергичный и активный ребенок не хочет спать. Малыш может выглядеть очень возбужденным: его нервная система буквально не может затормозиться в период кризиса. Но это не означает, что он уже перерос сон днем.
Если вашему ребенку 3-4 года, нужно проанализировать ситуацию с его режимом, так как некоторые дети могут действительно отказаться от дневного сна уже в три года. Но при условии, что они спят ночью порядка 12 часов.
Также читайте:
Проблемы с засыпанием у ребенка 2-3 лет
Наиболее распространенными проблемами засыпания у малышей 2-3 лет являются:
Согласно опросам американских родителей, 20-30% маленьких детей испытывают серьезные проблемы со сном и / или пробуждениями в течение ночи (Mindell et al 2006).
По мнению исследователей, проблемы со сном возникают, по крайней мере, из-за двух причин:
Во-первых, дети могут научиться ассоциировать засыпание с определенными формами стимуляции ( например, приемы успокаивания ) или с определенной внешней средой сна. Если они не получают эти формы стимуляции, то дети испытывают трудности с засыпанием и / или продолжительностью сна (Moore et al 2006).
Во-вторых, поскольку дети с возрастом становятся более независимыми, они могут начать тестирование пределов своей свободы и ограничительного поведения своих родителей. Стратегии сопротивления отхода ко сну могут запускать гамму форм поведения от очаровательных попыток свалиться («еще одно объятие») до серьезных истерик (Moore et al., 2007). Если правила отхода ко сну неясны или непоследовательно соблюдаются, сопротивление заыспанию становится серьезной проблемой в семье.
Фактически, исследования показывают, что игнорирование страхов вашего ребенка может привести к кошмарам и эмоциональным проблемам.
Исследование американских детей школьного возраста сообщает, что дети с аллергией чаще страдают от бессонницы (Stein et al 2001). Они также чаще страдают от шумного сна. Если у вашего ребенка аллергия и проблемы со сном, обратитесь к врачу.
Попробуйте держать дневник сна в течение определенного периода времени. Рассмотрение этой информации в течение нескольких дней или недель может помочь вам найти некоторые шаблоны. Как только вы увидите шаблоны, вы сможете найти решение. Кроме того, если вы пойдете к педиатру вашего ребенка о проблемах со сном вашего ребенка, принесите дневник сна. Вот что вы должны отслеживать:
Нарушение сна у детей 2-3 лет
Сон долгое время считался пассивным явлением, но теперь ясно, что это период интенсивной мозговой деятельности, включающий более высокие функции коры. В целом, сон влияет на каждый аспект развития ребенка, особенно на более высокие когнитивные функции (проблемы со зрением считаются пятой по значимости для родителей). Около трети всех детей страдают от нарушений сна, распространенность которых увеличивается среди некоторых популяций детей, таких как дети с особыми потребностями, дети с психическими или соматическими расстройствами и дети с аутизмом или задержкой развития. Сон является циклическим, физиологическим состоянием, из которого индивидуумы выходят спонтанно.
Сон NREM классифицирован на четыре различных этапа в соответствии с электроэнцефалографическими изменениями. Этапы представляют собой разные степени глубины сна и возбуждения, причем этап 1 является самым поверхностным, а этап 4 является самым глубоким. Дифференциация сна NREM на четыре отдельные стадии завершается в возрасте 6 месяцев. Отличительные электроэнцефалографические характеристики:
Этапы NREM
Три типа сна распознаются у новорожденных, так называемый «тихий сон» (эквивалент сна NREM), активный сон (эквивалент REM) и неопределенный сон. Тихий сон характеризуется минимальными движениями мышц и ритмическими циклами дыхания. Во время активного сна видны сосательные движения, подергивания, улыбки, нерегулярное дыхание и грубые движения конечностей (в отличие от типичного «паралича» сна REM, наблюдаемого в более позднем возрасте).
В первые несколько недель жизни цикл сна состоит из активного и спокойного периодов сна в равной пропорции. Каждый цикл длится 50-60 минут, а сон начинается через активный (REM) сон. Каждый период сна заключает в себя только один или два цикла сна. Таким образом, периоды сна являются более короткими и более частыми, чем у ребенка старшего возраста, что приводит к легкому прерыванию сна.
Ночной сон постепенно объединяется в течение первого года в единый непрерывный блок, а дневной сон постепенно уменьшается в течение первых 3 лет.
В возрасте 4 лет большинство детей больше не требуют дневного сна. Ночной сон должен постепенно уменьшаться, чтобы стать похожим на потребности взрослого в подростковом возрасте.
«История сна»
Оценка проблем со сном связана с анализом поведения ребенка на протяжении всех 24 часов времени суток, с упором на привычки ко сну, ночное поведение, дремоту и дневное поведение.
У детей школьного возраста запросы относительно сна и положение во время сна должны быть заменены вопросами о событиях, которые происходят за 2-3 часа до начала сна.
Дневник сна может помочь в определении точного шаблона сна и в сборе информации о времени сна, частоте и продолжительности ночных часов, частоте и продолжительности сна, времени утреннего пробуждения и общем времени сна. Данные должны собираться в течение как минимум 2 недель, включая выходные, чтобы отразить точную картину проблемы сна.
Во время оценки любой проблемы сна важно учитывать культурные различия, поскольку определение сна и ночного бодрства в значительной степени зависят от культурного уровня семьи. Семьи должны оцениваться в свете их собственных культурных взглядов. Существует широко распространенное мнение о том, что все младенцы должны спать в одиночестве и развития «спящего в ночное время», и что сон может повлиять на способность ребенка к независимому поведению.
Исследования
Полисомнография, методика мониторинга множества физиологических параметров во время сна, полезна при оценке расстройств сна, а также помогает дифференцировать нарушения сна.
Как правило, электроэнцефалограмма, движение глаз, электромиограмма, назальный воздушный поток, грудное и брюшные дыхательные усилия, электрокардиограмма, а также насыщение кислородом записываются непрерывно во время сна на компьютеризированную системе или на бумаге. Установлены стандартные критерии для оценки стадий сна и респираторных движений. С другой стороны, тест «множественной задержки сна» (MSLT) состоит из пяти фаз, которые записываются в течение дня с 2-часовыми интервалами. Задержка сна (время, необходимое для засыпания) и латентность REM (время до начала REM) записываются для каждого сна. Нормативные значения установлены для средней латентности сна, которая, как сообщается, колеблется от 12 до 18 минут, и, как отмечается, уменьшается с увеличением стадии сексуального развития. Патологическая сонливость определяется как средняя латентность сна менее 8 минут. Обычная бдительность у детей-подростков ассоциирована со средними задержками сна более 15 минут. Чтобы определить, является ли дневная сонливость следствием ненормального ночного сна, тест должен предшествовать накануне полисомнографией.
Существует более 80 классифицированных расстройств сна, связанных с МКБ, и множество причин как сонливости, так и бессонницы. Каждое расстройство сна должно учитываться в контексте возраста, поскольку возраст влияет на презентацию сна; например, дыхание с нарушениями сна, приводящее к сонливости взрослых, может способствовать смерти у младенцев. Более того, огромное разнообразие внутренних и внешних факторов влияет на представление о нарушениях сна у детей, включая стадию зрелости нервной системы, соответствие размеров грудной стенки и степени ожирения.
Дети учатся ожидать состояния, которые присутствуют во время сна, и становятся зависимыми от них, чтобы вернуться в режим сна после ночного пробуждения. Дети, которые привыкли засыпать на руках своих родителей во время качания или кормления бутылочкой, часто нуждаются в своих родителях, чтобы восстановить эти условия после ночного пробуждения и непреднамеренно должны быть обучены их родителями, чтобы ожидать эти условийя. Родители также испытывают стресс и глубокий дефицит сна, что может привести к негативному влиянию на общее функционирование семьи. Лечение состоит из решительного устранения связи с внешними объектами / действиями, помещения младенца в сон в собственной кроватке и поощрения родителя покинуть комнату до того, как ребенок засыпает. Также было рекомендовано убрать дневной сон и отложить сон на час, так как они могут сделать ребенка более сонным и более склонным к засыпанию.
Синдром отсроченной фазы сна является наиболее распространенным синдромом искаженного суточного ритма, на который приходится около 10% всех жалоб на бессонницу. Это связано с дисфункцией супрахиазматического ядра, которое является циркадным хронометристом. Синдром отсроченной фазы сна связан с невозможностью заранее начать сон до определенного времени, и пациент обычно являетсяся подростком, который не может заснуть до 2-3 утра. Качество сна и длительность нормальны, но начало сна и смещение находятся в социально неподходящие времена, что приводит к жалобам на плохой сон. Лечение заключается в поддержании точного по времени утреннего пробуждения, и использование 1-4 мг мелатонина перед сном может вызвать сон. Ежедневное воздействие яркого света в течение 30 минут сразу после пробуждения каждое утро также рекомендуется, потому что оно помогает восстановить нормальный ритм. Мелатонин также успешно использовался для лечения расстройств сна у гиперактивных детей. В одном исследовании дозы 2,5-5,0 мг в ночное время обеспечивали быстрое успокоение и улучшенное качество сна, без побочных эффектов; дети, как правило, становятся более концентрированными и общительными, с улучшением их дневного поведения.
Малыш плохо спит
Особенности детского сна
Структура детского сна отличается от таковой у взрослых. К примеру, в первые месяцы жизни на «быстрый» сон приходится более половины от его общей продолжительности. Сон младенца начинается с фазы «быстрого» сна, тогда как у взрослого человека – с «медленной». Распределение времени также будет разниться: так, у новорожденных общее время сна распределяется поровну между днём и ночью, к одному году жизни ночной сон становится преобладающим, к 4-м годам большинство детей уже не испытывает необходимости в дневном сне. [2]
Согласно официальной статистике, в среднем каждый новорожденный проводит во сне около 18 часов в сутки. Если новорожденный ребенок плохо спит, это может пагубно отразиться на его здоровье и поведении. В первом полугодии для хорошего самочувствия малышу необходимо не менее 14 часов сна в сутки, однако, нормальная длительность может варьироваться от 11,4 до 16,5 часов. Постепенно потребность во сне у грудничков снижается, что связано с развитием нервной системы, и ребенку возраста 4-х лет в сутки необходимо уже около 12 часов отдыха.
Обеспечение качественного и регулярного сна очень важно для жизни и дальнейшего развития малыша. Выделение так называемого гормона роста – мелатонина – происходит у детей преимущественно в стадии глубокого сна; обработка информации и внесение её в память происходит во сне – что немаловажно в первые месяцы жизни человека. [3]
Расстройства детского сна
Бессонница у грудничка — распространённое в педиатрической практике явление. С проблемой нарушения сна у грудного ребенка регулярно сталкиваются порядка 84% родителей! Не стоит паниковать – для здоровых детей возрастом до года характерны частые пробуждения во сне. Это естественно: первые полгода жизни малыш плохо спит ночью и может просыпаться более 3-х раз, что связано с особенностями структуры детского сна. В «быструю» фазу, которая у малышей превалирует над «медленной», порог пробуждения чрезвычайно низок. Статистика показывает, что нарушения сна, связанные с пробуждением ночью по 2-3 раза, возникают у каждого третьего ребенка до года. На втором году жизни количество часто просыпающихся ночью малышей снижается, в 3-4 года лишь 10% детей просыпаются ночью по нескольку раз. [4]
Нарушение сна у новорождённого зачастую связано с коликами. Колики встречаются у каждого пятого младенца возрастом до 4 месяцев и проявляются беспокойством, плачем, криком, чаще в вечерние часы. Причиной колик является незрелость детского желудочно-кишечного тракта. Дискомфорт и болевые ощущения, возникающие при этом, часто приводят к бессоннице у грудничка.
Расстройство сна у грудного ребенка может быть вызвано также аллергией на белок коровьего молока, которое входит в состав сухих питательных смесей. Симптомы этого недуга очень схожи с проявлением колик, поэтому выявить настоящую причину бывает довольно трудно. При аллергии на молочный белок малыш не спит, плачет, становится капризным и недовольным. Пробуждения более 5 раз за ночь, снижение длительности сна в сутки до 4-5 часов – типичные проявления в данном случае. Диагностировать недуг можно с помощью аллергологических тестов. [5]
Наиболее распространены в детском возрасте так называемые инсомнии — регулярно повторяющиеся нарушения длительности и качества сна, которые возникают несмотря на наличие подходящих условий и времени. Инсомнии могут быть поведенческими, вторичными и адаптационными.
Первый тип нарушения сна – поведенческий – характеризуется проблемами в поведении ребенка при отходе ко сну. Причиной бессонницы таких грудничков часто служит возникновение неправильных привычек засыпания. Младенец может привыкнуть к укачиваниям в кроватке, поглаживаниям при отходе ко сну, засыпанию с бутылочкой или пустышкой и капризничать при отсутствии привычного «стимула». Бессонница поведенческого характера у грудничка может проявляться и в случаях, когда родителями не устанавливается четкий режим сна и время, место укладывания варьируется изо дня в день.
Причиной расстройств сна у малыша, который плохо спит, могут быть также заболевания различного характера. В этом случае развивается так называемая вторичная инсомния – то есть сон сбивается вследствие нарушений в организме. Заболевания могут быть врожденными (к примеру, нарушения в работе нервной системы), так и приобретенными, временными (ОРВИ, боли при прорезывании зубов, отиты).
Нарушения сна могут быть связаны и с адаптацией. При смене окружающей среды (например, при переезде), разлуки с матерью или изменении каких-либо внешних причин так же возникают нарушения сна.
Одним из наиболее опасных нарушений сна в младенчестве является временная остановка дыхания (или апноэ), которая длится более 10 секунд. Нарушение встречается в среднем у 1-2% детей. Тревожный звоночек – ночной храп ребенка (более 5 приступов за час сна), особенно, если он повторяется во сне регулярно! Апноэ сна требует обращения к специалисту, который сможет подтвердить или опровергнуть диагноз в специальной педиатрической лаборатории. [6]
Что делать, если грудной ребенок плохо спит?
Прежде всего, педиатры рекомендуют обеспечить ребенку должные условия для здорового сна. Младенец должен спать в отдельной кроватке, не загроможденной вещами, на жестком матрасе. Родителям не следует класть с собой в кровать малыша, который плохо спит ночью, поскольку кровать взрослых не соответствует требованиям безопасности детей. Нужно следить и за положением ребенка – он должен спать на спине (это необходимо для обеспечения нормальной дыхательной деятельности во время сна). Ребенку не должно быть жарко в комнате – конечно, если малыш мерзнет и плохо спит из-за холода, его можно одеть в спальный мешок. Не рекомендуется использовать одеяла, категорически запрещено накрывать ребенка с головой! Если малыш не может уснуть днем, будет полезно обеспечить максимальное затемнение в помещении – выключить искусственные источники света, зашторить окна. [7]
Лечение поведенческих нарушений сна у ребенка до года осуществляется методиками, которые помогают постепенно приучить его к самостоятельному отходу ко сну. Такие поведенческие методики требуют сил и дисциплины, прежде всего от родителей. Необходимо тщательно соблюдать рекомендации вне зависимости от того, не спит ли малыш днём, ночью – для достижения результата необходимо плавно, но уверенно отучать его от привычных «стимулов», без которых он не может уснуть.
Если проблемы со сном связаны с аллергией на молочный белок, можно попробовать использовать смеси с гидролизованным белком.[8]
Что рекомендуют делать врачи, когда симптомы бессонницы возникают слишком часто и беспокоят окружающих?
В таких случаях доктор может назначить седативные (успокоительные) препараты – травы валерианы, пустырника, мелиссы, ромашки, пиона, а также посоветовать специальную гимнастику для мышц. [9]
КАРТА САЙТА ПОЛЬЗОВАТЕЛЬСКОЕ СОГЛАШЕНИЕ
Астеновегетативный синдром у детей после перенесенных инфекционных заболеваний
В развитии инфекционного заболевания обычно выделяют четыре периода: латентный (инкубационный), продромальный, разгар болезни и исход. Латентный период продолжается от момента воздействия этиологического фактора до появления первых кли
В развитии инфекционного заболевания обычно выделяют четыре периода: латентный (инкубационный), продромальный, разгар болезни и исход. Латентный период продолжается от момента воздействия этиологического фактора до появления первых клинических признаков болезни. В этот период происходит мобилизация защитных сил организма, направленных на компенсацию возможных нарушений, на уничтожение болезнетворных агентов и удаление их из организма. Продромальный период представляет собой временной интервал от первых симптомов заболевания до полного проявления. Период выраженных проявлений заболевания характеризуется полным развитием клинической картины. При различных инфекционных заболеваниях может страдать нервная система ребенка, что клинически проявляется синдромом нейротоксикоза. Нейротоксикоз — ответная неспецифическая реакция детского организма на воздействие вирусной, бактериальной или вирусно-бактериальной флоры, характеризующаяся преимущественным поражением центральной (ЦНС) и вегетативной нервной системы. С истощением функциональных возможностей органов и систем в результате перенесенного заболевания, особенно нервной системы при ее перенапряжении, а также вследствие аутоинтоксикации или экзогенного токсикоза связывают возникновение астенического синдрома. Это наиболее частое клиническое проявление периода реконвалесценции. Утомление в течение длительного времени, которое не компенсируется полным восстановлением, вызывает синдром перегрузки, следом за которым развивается состояние истощения. Субъективно ощущаемое чувство утомления — прежде всего сигнал о перегрузке центральных регуляторных систем, неудовлетворительном состоянии энергетических ресурсов организма и аутоинтоксикации продуктами метаболизма. Длительное утомление, приводящее к истощению, по сути своей является результатом стрессорного воздействия на организм, вызывающего нарушение функций регуляторных систем — вегетативной, эндокринной и иммунной. Если стрессорные факторы действуют в течение длительного времени, может развиться реакция организма, при которой возможны функциональные изменения в виде вегетативной дисфункции [1, 6]. Синдром вегетативной дисфункции (СВД) включает в себя проявление всех форм нарушения вегетативной регуляции. Наряду с соматическими проявлениями: головокружением, головными болями, сердцебиением, одышкой, жаждой, булимией, рвотой после еды, непереносимостью отдельных видов пищи, субфебрилитетом неясного происхождения, кожными высыпаниями и др., у пациентов с СВД выявляют эмоциональные расстройства разной степени выраженности в виде тревожности, нарушения сна, беспричинного плача, а также расстройства поведения, в частности, импульсивности, повышенной двигательной активности и возбудимости, дефицита внимания, что клинически определяется как астеновегетативный или психовегетативный синдром [Вейн А. М., 1981].
Интерес и сложность проблемы астеновегетативного синдрома заключается в том, что она является комплексной: медицинской, психологической и педагогической. Однако все специалисты сходятся в том, что такое состояние существует, его необходимо диагностировать и правильно корректировать.
Задачи исследования
Данное исследование посвящено изучению динамики состояния вегетативной нервной системы детей с астеновегетативным синдромом после перенесенных инфекционных заболеваний, а также оценке эффективности препарата Тенотен детский при названной патологии.
Тенотен детский содержит сверхмалые дозы антител к мозгоспецифическому белку S-100, создан по особой технологии специально для детского возраста, оказывает успокаивающее, нормализующее настроение и поведение действие, а также выраженное вегетостабилизирующий эффект [3, 5].
Критерии включения больных в исследование:
Критерии исключения больных из исследования:
Материал исследования
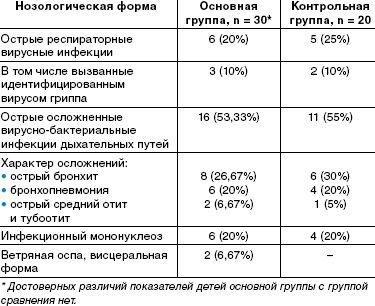
В МУЗ «5 Детская инфекционная больница г. Саратова» наблюдалось 50 детей в возрасте от 3 до 8 лет (4,54 ± 0,18 года), из них 52% мальчиков, 48% девочек, перенесших осложненные респираторные вирусные и другие воздушно-капельные инфекции, протекающие в основном с синдромом нейротоксикоза, а также часто болеющие дети, состоящие на диспансерном наблюдении в поликлинике.
Для исследования методом случайной выборки дети были распределены в две группы. В основной группе (30 человек) дети в периоде реконвалесценции наряду с симптоматической витаминотерапией получали Тенотен детский по 1 таблетке 3 раза в день в течение 4 недель в сочетании со стандартной терапией. В контрольную группу (20 человек) вошли дети, получавшие стандартную витаминотерапию и симптоматическую терапию за исключением препаратов, обладающих вегетотропной активностью.
Достоверных различий по половозрастным показателям между основной и контрольной группами детей не было.
По спектру перенесенных заболеваний, их тяжести, характеру осложнений выделенные группы детей также значительно не отличались. Спектр заболеваний включал вирусные и вирусно-бактериальные инфекции дыхательных путей (этиологически подтвержденные формы гриппа и другие респираторные вирусные инфекции, тяжелые формы бронхитов и пневмоний и др.), острые средние отиты, тяжелые и осложненные формы инфекционного мононуклеоза, висцеральные формы ветряной оспы, протекающие с нейротоксикозом и везикулезными высыпаниями на внутренних органах. Данные о заболеваниях приведены в таблице.
Диагностическое обследование включало в себя клиническую оценку проявлений вегетативной дисфункции, психологическое исследование, неврологическое обследование, электрокардиографию (ЭКГ).
Состояние вегетативной нервной системы определялось по исходному вегетативному тонусу, вегетативной реактивности и вегетативному обеспечению деятельности. Исходный вегетативный тонус, характеризующий направленность функционирования вегетативной нервной системы в состоянии покоя, оценивался по анализу субъективных жалоб и объективных параметров. Оценивалась степень выраженности психопатологических проявлений: утомляемость, тревожность, эмоциональная неустойчивость и др. (модифицированный опросник А. М. Вейна). Определялся внутрисистемный вегетативный тонус по индексу Кердо и межсистемный вегетативный тонус по коэффициенту Хильдебранта. Для оценки вегетативного обеспечения деятельности, отражающего в основном состояние автономной системы регуляции, проводилась клиноортостатическая проба (КОП). Функциональное состояние сердечно-сосудистой системы рассматривалось также на основании данных электрокардиографии.
Уровень внимания оценивался с использованием шкалы SNAP-IV, таблиц Шульте, по результатам модифицированного метода Пьерона–Рузерапо. Выявление расстройств кратковременной и долговременной памяти, косвенно отражающей выраженность астении, проводилось с помощью методики 10 слов и пиктограммы.
Для определения состояния эмоциональной сферы обследуемых (тревоги, депрессии) использовался ахроматический и цветовой тесты Люшера.
После окончания лечения всем детям было проведено повторное комплексное обследование для оценки эффективности терапии. Кроме того, родителям детей предлагалось оценить результаты лечения при помощи десятибалльной аналого-визуальной шкалы, где 0 — это очень плохая оценка, 10 — очень хорошая.
Результаты исследования
Перед началом исследования у всех обследуемых детей (без достоверных различий в обеих группах) с помощью опросника А. М. Вейна определялись умеренно выраженные психопатологические расстройства, в виде неустойчивости эмоционального фона (84%), повышенной тревожности (34%), утомляемости (38%), отвлекаемости (86%), нарушений сна (74%), снижения памяти, а также различные соматические проявления в виде периодических головных болей (52%), головокружения (24%), метеозависимости (12%), снижения аппетита (64%), диспептических нарушений в виде тошноты, рвоты, вздутия живота (44%).
Индекс Кердо позволил определить наличие внутрисистемной дистонии у детей, перенесших тяжелые инфекционные заболевания, он составил в среднем 32,89 ± 0,99 в обеих исследованных группах, что свидетельствовало о превалировании симпатических влияний на организм в покое.
Межсистемный вегетативный тонус, оцениваемый с помощью коэффициента Хильдебранта (средние значения составили 3,98 ± 0,03), имел, в основном, эйтонический характер.
КОП, определяющая вегетативное обеспечение автономной системы регуляции, наряду с нормальным симпатикотоническим вариантом КОП, отражающим устойчивость гемодинамики в ортостазе (14% случаев), выявила и патологические варианты. Гиперсимпатикотонический вариант КОП, характеризующийся резким повышением систолического артериального давления (САД) и диастолического артериального давления (ДАД) и частоты сердечных сокращений (ЧСС) и обусловленный избыточным включением симпатико-адреналовой системы, встречался в преобладающем количестве случаев — у 58% детей. Асимпатикотонический вариант КОП, обусловленный недостаточным подключением симпатического отдела вегетативной нервной системы, при котором САД и ДАД не изменяются или падают, ЧСС остается нормальной или компенсаторно увеличивается, встречался у 28% детей с СВД. Астеносимпатический вариант КОП с падением САД и ДАД и резким увеличением ЧСС в первые минуты ортостаза, с последующей гиперсимпатикотонической реакцией был выявлен в 2% случаев.
Функциональное состояние сердечно-сосудистой системы рассматривалось также на основании данных ЭКГ. Синусовая тахикардия по данным ЭКГ была обнаружена у детей в 70% случаев, по-видимому, как результат экстракардиальных влияний (усиление симпатической иннервации сердца или ослабления вагусной на фоне психоэмоционального возбуждения) при отсутствии органической патологии сердца, так называемая «нервная тахикардия».
Основными психопатологическими проявлениями СВД являлись невнимательность, гиперактивность, импульсивность. Их оценка производилась с помощью шкалы-опросника SNAP-IV (Swanson J., 1992). Показатель невнимательности в двух группах по этой шкале достоверно не отличался и составил в среднем 53,33% (норма (Swanson J., 1992) — 0,40–1,82), средний показатель гиперактивности — 1,96 ± 0,32 (норма (Swanson J., 1992) — 0,27–1,59) и импульсивности 2,13 ± 0,37 (норма (Swanson J., 1992) — 0,26–1,52) (p
Е. В. Михайлова, доктор медицинских наук, профессор
Т. Ильичева
Cаратовская областная детская инфекционная клиническая больница,
Саратовский государственный медицинский университет, Саратов