в один день реабилитационные мероприятия не должны занимать менее
ОРГАНИЗАЦИЯ РЕАБИЛИТАЦИОННОГО ПРОЦЕССА
Поступила 11.03.2013 г.
Г.Е. ИВАНОВА
ОРГАНИЗАЦИЯ РЕАБИЛИТАЦИОННОГО ПРОЦЕССА
Российский национальный исследовательский медицинский университет им. Н И. Пирогова, Москва
Проведен анализ медицинской реабилитации как комплексного процесса для сведения к минимуму негативных влияний на жизнь больного с повреждениями позвоночника и спинного мозга и увеличения степени его самостоятельности. Рассмотрен комплексный реабилитационный подход, который направлен не только на лечение первичной патологии, но и на устранение возникших при этом нарушений на всех интегративных уровнях функционирования организма.
Ключевые слова: позвоночник, спинной мозг, инвалидность, медицинская реабилитация.
В современных условиях возрастает внимание к медицинской реабилитации как к неотъемлемому компоненту лечебного процесса.
Идеология медицинской реабилитации за последние годы претерпела значительную эволюцию. В 1940-е годы основой политики в отношении хронически больных и инвалидов была их защита и уход за ними [1, 10]. С 1950-х годов начала развиваться концепция интеграции больных и инвалидов в общество (обучение, создание технических средств, облегчающих интеграцию). В 70-80-е годы XX века рождается идея максимальной адаптации окружающей среды под нужды больных и инвалидов, всесторонней и законодательной поддержки инвалидов в сферах образования, здравоохранения, социальных услуг и обеспечения трудовой деятельностью.
Сегодня медицинская реабилитация может быть рассмотрена как комплексный процесс, целью которого является сведение к минимуму функциональных последствий повреждения позвоночника и спинного мозга и негативных влияний их на жизнь больного, его родственников и ухаживающих за ним лиц; увеличение степени самостоятельности больного. Для достижения наилучшего для больного исхода требуется комплексный реабилитационный подход, который направлен не только на лечение первичной патологии, но и на устранение возникших при этом нарушений на всех интегративных уровнях функционирования организма.
Восстановление утраченной функции, приспособление сохранившейся функции или формирование компенсаторной функции всегда является сложным и многогранным процессом. Анатомо-морфологическое разнообразие вариантов повреждения, индивидуальные особенности метаболизма после повреждения, процессов нейротрансмиссии, иммунного, эндокринного статуса, своевременность оказания специализированной медицинской помощи и начала реабилитационных мероприятий обусловливают вариабельность клинических появлений болезни, динамики состояния даже в случаях сходных характера, локализации и размеров повреждения. Все перечисленное требует построения системы реабилитационных мероприятий, базирующейся на трех основных принципах:
1) комплексности, которая может быть обеспечена только при мультидисциплинарном подходе;
2) преемственности на всех этапах реабилитационного процесса;
3) индивидуального характера построения реабилитационной программы.
Предлагаемый методологический подход к реабилитационным мероприятиям основан на ранней, комплексной, всесторонней, совместной оценке различными специалистами патологического процесса, учитывающей особенности поражения различных функциональных систем организма в целом.
Мультидисциплинарная реабилитация должна быть начата как можно раньше после оперативных вмешательств, реанимационных мероприятий по наступлении стабилизации основных жизненных функций. Мультидисциплинарная реабилитация должна представлять собой комплекс интенсивных, патогенетически и саногенетически направленных, максимально индивидуализированных, непрерывных и преемственных мероприятий, проводимых на фоне дифференцированной медикаментозной терапии, отличающейся при различных вариантах течения патологического процесса.
Эффективность реабилитации зависит от своевременности, правильной координации и согласованности действий различных специалистов. Реабилитационный процесс объединяет специалистов, которые работают как единая команда с четкой согласованностью действий, что обеспечивает целенаправленный подход в постановке целей и реализации задач реабилитации. В состав мультидисциплинарной бригады, как правило, входят: врач-специалист по профилю оказываемой помощи, терапевт (кардиолог), врач ЛФК, врач-физиотерапевт, инструктор-методист по лечебной физкультуре, клинический психолог, эрготерапевт (или бытовой реабилитолог), социальный работник, медицинская сестра по физиотерапии, специально обученные приемам ухода и реабилитации медицинские сестры. Очень важно включение в состав бригады диетолога и врача функциональной диагностики.
Ведущим врачом и координатором работы всей бригады является лечащий врач-специалист по профилю оказываемой помощи, прошедший специальную подготовку по вопросам медицинской реабилитации. В его задачу входит детальнейшая оценка клинического статуса больного для получения базовой информации по формированию реабилитационной программы.
В задачу врача лечебной физкультуры и спортивной медицины входит детальная оценка нарушения двигательной функции и функциональных возможностей больного и составление этапных программ восстановления статического и динамического стереотипов пациента, а также повышение уровня толерантности к физическим нагрузкам.
Медицинская сестра, специально обученная приемам реабилитации, также является членом МДБ. Ей отводится важная роль, поскольку она наиболее полно вовлечена в процесс повседневного контакта с больным. Реабилитационная медицинская сестра является основной опорой не только врача-невролога (нейрохирурга), выполняя его назначения, но и эрготерапевта, врача ЛФК, психолога, оказывая помощь и обеспечивая основные нужды больных в течение дня. В задачу медицинской сестры входят: контроль за витальными функциями, удовлетворение физиологических потребностей, удовлетворение потребности в безопасности, профилактика осложнений, удовлетворение социальных потребностей, уважения и самоуважения.
В реабилитации и лечении больных участвуют также другие специалисты: терапевт, кардиолог, уролог, массажисты, физиотерапевтические сестры, иглорефлексотерапевт, врач функциональной диагностики, диетолог и др.
Для четкой согласованности и координированности действий всех участников реабилитационного процесса необходимо еженедельное формирование графиков работы:
2) проведения мультидисциплинарных обходов не менее 1 раза в неделю с последующим обсуждением каждого пациента, входящего в компетенцию мультидисциплинарной бригады;
3) индивидуальных для каждого специалиста по проведению обследования вновь поступивших пациентов;
4) индивидуальных для каждого пациента с включением не только реабилитационных мероприятий, но и мероприятий гигиенических, лечебно-диагностических и связанных с приемом пищи.
Штат реабилитационного отделения зависит от коечного фонда и тяжести клинического состояния больных, принимаемых на реабилитацию данным отделением (центром). Количество персонала исчисляется в соответствии с нормативами временной нагрузки на специалиста.
Членами мультидисциплинарной бригады совместно определяются все аспекты ведения больного:
— исходная оценка состояния больного и степень нарушения функций;
— анализ проблем каждого больного (индивидуально);
— формулировка реабилитационного диагноза;
— выработка конкретных реабилитационных целей (как краткосрочных, так и долгосрочных);
— составление плана основных реабилитационных мероприятий;
— оценка эффективности реабилитационных мероприятий в динамике;
— осуществление координации работы участников мультидисциплинарной бригады.
Перед выпиской из центра совместно оценивается не только достигнутая степень восстановления, но и прогнозируется возможность дальнейшей нормализации функций и составляются рекомендации для проведения реабилитационного лечения на последующих этапах.
Еще раз следует подчеркнуть, что медицинская реабилитация должна быть рассмотрена как комплексный процесс, целью которого является сведение к минимуму функциональных последствий и негативных влияний заболевания на жизнь больного и ухаживающих за ним лиц; увеличение степени самостоятельности больного.
Направленность реабилитационных мероприятий зависит от множества факторов, к основным из которых относятся следующие: тип и характер повреждения; вид, уровень и степень повреждения; период течения заболевания; характер осложнений и последствий повреждения или заболевания, а также социальные условия семьи больного.
Факторы, связанные с пациентом, которые могут задерживать восстановление:
— отсутствие мотивации к реабилитационным мероприятиям;
— неадекватная оценка больным наличия дефицита функции;
— депрессивный фон настроения;
— низкая толерантность к физическим нагрузкам;
— низкий социальный уровень семьи больного.
Генеральная тактика реабилитационных мероприятий заключается в четкой диагностике сохранившихся функциональных возможностей; комплексном лечении имеющихся расстройств; активном контроле за временем достижения максимально возможного для данного больного уровня компенсации нарушенных функций, и затем, при необходимости, развертывании мероприятий по социальной реабилитации.
Внешние лимитирующие факторы:
— факторы, ограничивающие мобильность, преграды;
— факторы, ограничивающие самообслуживание и выполнение естественных отправлений;
— факторы, ограничивающие общение и выполнение социальной роли;
— отсутствие средств технической реабилитации.
При составлении реабилитационной программы врач должен получить ответы на следующие вопросы:
· Что лимитирует процесс восстановления?
· Что является фактором риска в процессе реабилитации?
· Как восстановить нарушенную функцию?
· Какова эффективность избранной тактики?
· Насколько возможно восстановление функции?
· Как наиболее эффективно компенсировать утраченную функцию?
· Какие протезно-ортопедические средства помогут компенсировать утраченную функцию?
· Какие технические средства позволят облегчить социальную адаптацию?
С деонтологической точки зрения при тяжелой травме или заболевании особенно опасна гипердиагностика тяжести состояния и выраженности функциональных нарушений. Выбор пассивной выжидательной тактики вследствие фатального прогноза приводит к общей гипокинезии больного, образованию стойких негативных функциональных сдвигов в различных системах организма, что значительно затрудняет, а иногда полностью останавливает восстановительный процесс, приводит к потере мотивации больного поправить свое положение, развитию тревожно-депрессивных расстройств.
С другой стороны, неоправданные сверхоптимистические прогнозы состояния больного также приводят к снижению эффективности реабилитационного процесса, развитию осложнений и к потере времени для своевременного начала социально-бытовой и профессиональной реабилитации.
Задачи реабилитации в стационаре:
— контроль за процессами восстановления;
— обеспечение слаженной работы всех систем и органов;
— дестабилизация патологических систем;
— восстановление правильной пусковой афферентации и рефлекторной деятельности;
— интенсификация процессов восстановления и (или) компенсации дефекта с активацией индивидуальных резервов организма пациента;
— компенсаторное формирование новых функциональных связей;
— торможение нефизиологических движений и патологических позных установок;
— коррекция нарушения функции дыхания;
— коррекция нарушения функции мочеиспускания и дефекации;
— психологическая коррекция и социальная адаптация;
— ранние психолого-социальные интервенции (раннее вмешательство)
На стационарном этапе реабилитации (I и II этапы реабилитации согласно порядку организации помощи по медицинской реабилитации) с различной интенсивностью применяются следующие методы:
— дыхательные упражнения (пассивные и активные приемы);
— ранняя, регулярная, этапная роботизированная вертикализация больных;
— мануальная терапия, остеопатия;
— методы биоуправления, основанные на принципе обратной связи;
— занятия на тренажерах;
— профессиональная коррекция и др.
На амбулаторном этапе реабилитации (III этап реабилитации согласно порядку организации помощи по медицинской реабилитации) применяются практически те же методы, но с более высокой интенсивностью:
— дыхательные упражнения (пассивные и активные приемы);
— роботизированная вертикализация больных;
— мануальная терапия, остеопатия;
— методы биоуправления, основанные на принципе обратной связи;
— занятия на тренажерах;
— физиотерапевтическое и курортное лечение;
— профессиональная коррекция и др.
На любом из этапов очень важен правильный выбор методов коррекции состояния функций пациента и обоснование этого выбора на основании предварительной, этапной и текущей диагностики. Выбор информативных, достаточно легко осуществляемых методов диагностики является залогом успешности проведения реабилитационных мероприятий.
Особое внимание следует обращать на необходимость включения в реабилитационный процесс добровольцев и членов семей пациентов и проведение оценки рентабельности подобных мероприятий по формированию социальных установок общества, специалистов, пациентов и лиц, окружающих пациента.
Как показывают исследования (Ч. Варлоу, 1980-2002), эффективность реабилитационных мероприятий определяется не только хорошей организацией и слаженностью работы медицинского, педагогического и прочего персонала клиник, но и эффективностью постоянного общения с родственниками больного или ухаживающими за ним лицами. Особенно значимым этот фактор становится при недостаточном количестве специально подготовленных медицинских сестер. Способами повышения успешности общения с лицами, ухаживающими за госпитализированными больными, могут быть: размещение стенда объявлений при входе в отделение с информацией для родственников о медперсонале отделения и о том, как можно с ними связаться; осуществление обходов во время часов посещения; привлечение родственников к уходу за больными; приглашение ухаживающих лиц на разборы больных; организация школы для лиц, ухаживающих за больными; организация предвыписного обсуждения больного и встреч с семьей больного.
Еще раз следует подчеркнуть, что медицинская реабилитация должна быть рассмотрена как комплексный процесс, целью которого является сведение к минимуму функциональных последствий церебрального инсульта и негативных влияний заболевания на жизнь больного и ухаживающих за ним лиц; увеличение степени самостоятельности больного.
Организация реабилитационных мероприятий в соответствии с концепцией программы совершенствования медицинской помощи позволит поднять уровень оказания медицинской помощи пациентам на качественно более высокую ступень, а структурное и идеологическое единство моделей построения реабилитационного процесса позволит, наконец, получить объективную информацию об эффективности отдельных методов реабилитации и усовершенствовать алгоритм организации данного вида медицинской помощи.
СПИСОК ЛИТЕРАТУРЫ
2. Иванова Г.Е. К вопросу об организации реабилитационного процесса / Г.Е. Иванова // Развитие санаторно-курортной помощи, восстановительного лечения и медицинской реабилитации: сб. тр. Всерос. форума 22- 24 июня 2010 г.
СВЕДЕНИЯ ОБ АВТОРЕ:
Иванова Галина Евгеньевна
доктор медицинских наук, профессор кафедры реабилитации и спортивной медицины, заведующая отделом медицинской и социальной реабилитации НИИ цереброваскулярной патологии и инсульта ГБОУ РНИМУ им. Н.И.Пирогова
Адрес для переписки:
117997, г. Москва, ул. Островитянова, д. 1
INFORMATION ABOUT THE AUTHORS:
Ivanova Galina Evgenyevna.
Doctor of Medicine, Professor of the Chair of Rehabilitation and Sports Medicine, Head of Department of Medical and Social Rehabilitation at the Scientific and Research Institute of cerebrovascular diseases and stroke SBEI RNRMU named after H.I. Pirogov
Correspondence address:
Ostrovityanov str., 1, Moscow, 117997
G.E. IVANOVA
ORGANIZATION OF THE REHABILITATION PROCESS
The Russian National Research Medical University named after H.I. Pirogov, Moscow
Here is the analysis of medical rehabilitation as an integral process IN ORDER to a minimize affection on the life of the patients with spinal injuries and to increase their independence in the article. It is required a comprehensive rehabilitation approach aimed at therapy of primary disease as well as disorders occurred on all the integrative levels of organism functioning.
Keywords: spine, spinal cord, disability, medical rehabilitation.
Сколько может стоить реабилитация взрослых людей
И можно ли пройти ее бесплатно
После травмы, инсульта, онкологии или хронических болезней людям сложно вернуться к обычной жизни.
Многим нужна медицинская реабилитация, чтобы снова начать двигаться, разговаривать и выполнять повседневные дела.
Я врач-невролог, вела пациентов во время и после реабилитации. В статье расскажу, как устроен этот процесс, какие методы существуют и сколько может стоить реабилитация вне специализированного центра. О реабилитации в частном центре и о том, как его выбрать, поговорим в следующий раз.
Что такое реабилитация
Реабилитация — комплексная медицинская услуга, которая может понадобиться после:
В реабилитации участвуют сразу несколько врачей разных специальностей: реабилитологи, терапевты, хирурги, психологи. К процессу подключаются и более узкие специалисты, потому что последствия болезней и травм индивидуальны.
Врачи оценивают состояние пациента, подбирают методы реабилитации и дозируют нагрузки. Затем через равные промежутки времени оценивают состояние снова, чтобы корректировать лечение.
Цель метода — восстановить движения, уменьшить боль и предотвратить осложнения:
средняя цена одного индивидуального занятия физической терапией в Москве
Не путайте физическую терапию с физиотерапией. Физиотерапевт лечит с помощью физических методов воздействия: токов, лазеров, магнитных полей. Ни один из них не доказал свою эффективность.
Физической терапией занимается кинезитерапевт, или физический терапевт. Он назначает упражнения в зависимости от травмы: например, после долгого постельного режима — гимнастику для укрепления мышц, а после черепно-мозговой травмы — упражнения для тренировки равновесия.
Подробнее о том, чем занимаются физические терапевты, на сайте Всемирной конфедерации физической терапии
Кроме того, физический терапевт помогает подбирать костыли, ходунки, кресла-коляски и другие технические средства реабилитации, а также учит пользоваться ими.
В дополнение к физическим упражнениям врачи используют аппаратную реабилитацию: упражнения на простых и специализированных тренажерах, в которые встроены программы для восстановления. Например, велотренажеры, стабилоплатформы или роботизированные тренажеры.
Аппаратная реабилитация дает результат только в комплексе с физическими упражнениями. Не все тренажеры доказали свою эффективность, и каждый год появляются новые, по которым еще мало исследований.
Эрготерапия облегчает повседневные действия: вставание с кровати, гигиенические процедуры, застегивание пуговиц.
Врач-эрготерапевт оценивает обстановку, которая окружает пациента в больнице или дома, и его физические возможности: что из повседневных задач у него получается хорошо, а что с трудом. Затем ставит краткосрочные и долгосрочные цели реабилитации.
Так, если пациент учится самостоятельно одеваться, краткосрочными целями будут через две недели самостоятельно натягивать штаны, через три недели — надевать рубашку. Долгосрочная цель: через три месяца полностью одеваться на летнюю прогулку.
средняя цена занятия с эрготерапевтом в Москве
Для каждой цели эрготерапевт выстраивает подробную последовательность действий. Например, если после инсульта плохо работают левая рука и левая нога, брюки надевают так:
С некоторыми действиями помогут подручные средства и специальные инструменты: поручни, адаптированные столовые приборы, магнитные держатели. Врач поможет их подобрать и научит правильно пользоваться.
Подбор обезболивающих зависит от силы и характера боли. И то и другое отличается даже у пациентов с одинаковыми травмами. Например, во время ДТП два человека сидят на заднем сиденье и при столкновении бьются головой о переднее. Через месяц у первого голова болит по десять часов в сутки, боль распространяется на шею, и он оценивает ее в восемь баллов. У второго болит только два часа по вечерам в области лба и максимум на три балла.
Разница в восприятии зависит от физических и психических особенностей организма. Силу боли врачи предлагают оценить по десятибалльной шкале интенсивности.
В начале реабилитации врачи назначают один или несколько препаратов и наблюдают за изменениями в течение недели. Если эффекта нет — корректируют дозировку или подбирают лекарство с другим составом. Некоторые препараты вызывают привыкание, поэтому принимать и отменять их нужно по схеме, прописанной врачом.
средняя цена за 30 таблеток безрецептурного обезболивающего
Руководство по медикаментозным и немедикаментозным способам обезболивания Американской ассоциации по борьбе с хронической болью, 2020 годPDF, 1,43 МБ
Если боль не проходит, врач может добавить к обезболивающим антидепрессанты и противосудорожные, даже если у пациента нет депрессии или эпилепсии. Исследования показывают эффективность таких подходов. Но самостоятельно делать обезболивающий коктейль опасно. Не все лекарства сочетаются друг с другом.
Например, при одновременном приеме некоторых антидепрессантов с обезболивающими реакция и внимательность снижаются настолько, что человеку опасно садиться за руль. Поэтому в выборе лекарства и метода обезболивания доверьтесь своему врачу.
Дополнительно к обезболиванию с использованием лекарств, но не вместо него, врачи могут назначить немедикаментозный метод — массаж.
Во время массажа нервные импульсы от кожи и мышц идут в спинной и головной мозг и провоцируют выделение нейромедиаторов — серотонина и эндорфина. Это повышает настроение, уменьшает беспокойство и изменяет восприятие боли. Эффект от массажа как отдельного метода реабилитации краткосрочный, до 12 недель. Насколько эффективен массаж в комплексе с другими методами, не изучалось.
средняя цена сеанса лечебного массажа в Москве
После инсульта, черепно-мозговой травмы и некоторых инфекционных заболеваний, таких как клещевой энцефалит, часто возникают нарушения речи. Задача логопеда — выяснить причину нарушений. Например, человек потерял контроль над мышцами рта и гортани, ему сложно выговаривать слова, но он понимает их и может написать. Это состояние называется дизартрией. Или произошел сбой в речевом центре мозга, пациент не понимает, что говорит он сам и люди вокруг, — афазия.
Чтобы восстановить речь, логопед использует массаж речевого аппарата и речевые упражнения, которые подбирает индивидуально.
Речь может быть нарушена настолько, что задача специалиста — найти способ общения, обучить ему пациента и его близких.
С нарушениями речи, кроме логопеда, работает нейропсихолог. Он же помогает восстанавливать память и мышление. Сначала врач оценивает их с помощью шкал, например MMSE — краткой шкалы оценки психического статуса, MoCА test — монреальской шкалы оценки когнитивных функций, Frontal Assessment Battery — батареи оценки лобных функций. По результатам этих тестов нейропсихолог определяет, какие функции мышления требуют тренировки.
Задача метода — адаптировать к жизни травмированные части тела или восполнить утраченные, например, с помощью протезирования.
Реконструктивные операции помогают восстановить движения. Их делают на мышцах, связках, суставах, костях и сухожилиях.
стоит самая дешевая операция — устранение рубцовой деформации в Москве
Чтобы травмированная часть тела выглядела максимально естественно, после реконструктивных операций выполняют пластические. Их может быть несколько, до тех пор, пока пациент не будет доволен результатом.
После травмы лица я перенес три пластические операции
В январе 2020 года в салон моего авто зашел металлический отбойник и ударил меня в правую сторону головы и лица. Я получил сотрясение мозга и потерял сознание.
Санавиацией меня доставили в отделение нейрохирургии, где сделали первую операцию. В реанимации провел две недели, выписали через месяц. На момент выписки челюсть не открывалась, а веки правого глаза не закрывались. В апреле пошел на челюстно-лицевую операцию, которая длилась шесть часов. Нейрохирург установил титановую пластину в висок, челюстно-лицевой хирург — пластины в бровь, лоб и под орбиту глаза, выставил челюстной отросток для открытия челюсти и сделал как мог пластику век глаза. В дальнейшем я перенес еще три пластические операции, и планируются еще.
Недавно отложили на несколько недель запланированную операцию, так как боль в веках после предыдущих операций сохраняется. Ежеминутно чувствую боль в костях головы, где пластина, в зубах, боль в области правого века. Глаз постоянно слезится. Сплю, заклеивая веко пластырем, замазывая глаз мазью, чтобы наутро не было сухости. Верю в то, что это не навсегда. Надеюсь, что глаз придет в порядок после операций и вернется прежний ритм жизни.
Метод объединяет в себе физическую реабилитацию и регенеративные технологии. Они ускоряют восстановление поврежденных тканей. Это улучшает проводимость нервных импульсов, и движения конечностей становятся более точными.
Первая регенеративная технология — трансплантация эмбриональных стволовых клеток. В исследовании 2016 года пациентам с травмой спинного мозга их пересадили на место травмы. Эмбриональные стволовые клетки — предшественники всех тканей и органов, они способны превращаться в любые клетки организма. На практике с их помощью получается восстановить нервные клетки. После пересадки и физической терапии у пациентов улучшились движения рук и пальцев, уменьшились отеки и боль.
Это работает так: когда травма заживает, вместо поврежденных нервных клеток появляется что-то вроде рубца из соединительной ткани, который не проводит нервные импульсы. Если пересадить эмбриональные стволовые клетки, они не дадут месту травмы зарасти соединительной тканью, превратятся в нервные клетки и будут проводить нервные импульсы. Результат: больше импульсов — точнее движения. Без стволовых клеток пациент с трудом перебирает картошку, а с ними может перебирать фасоль.
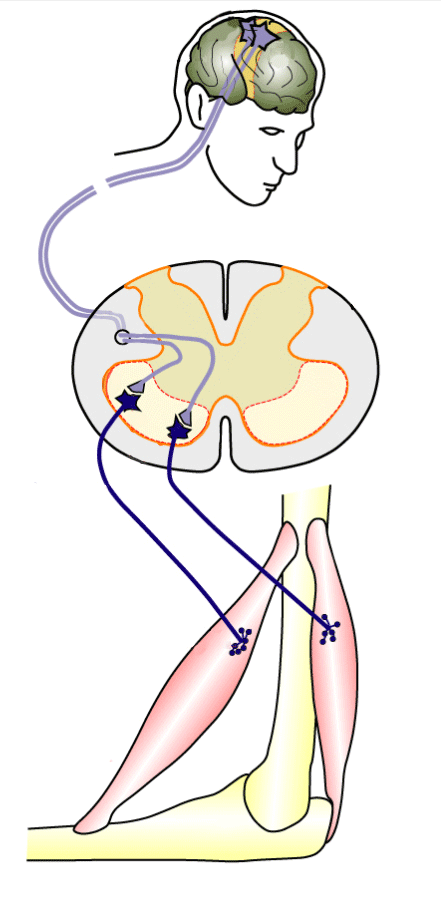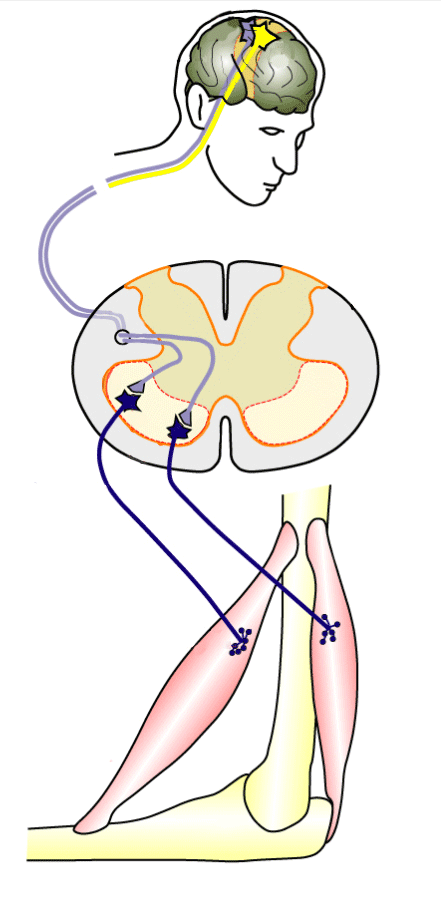
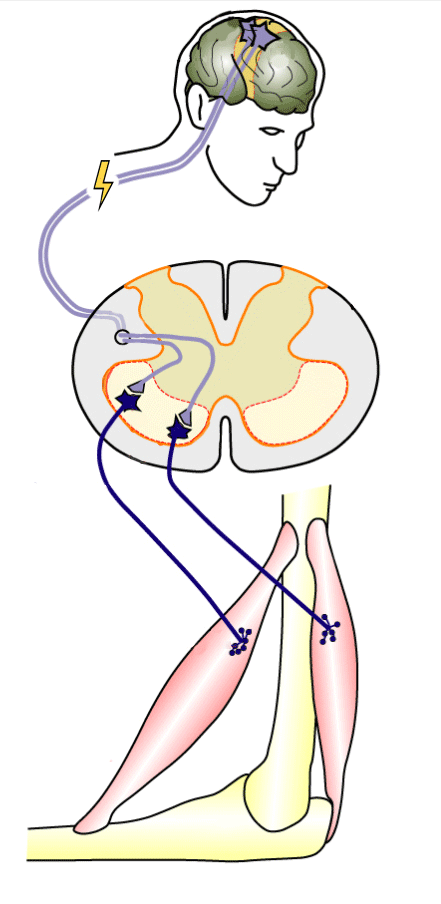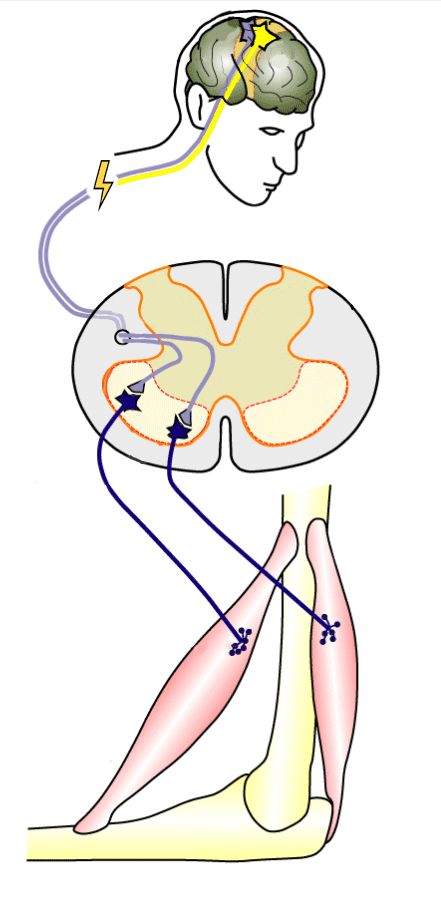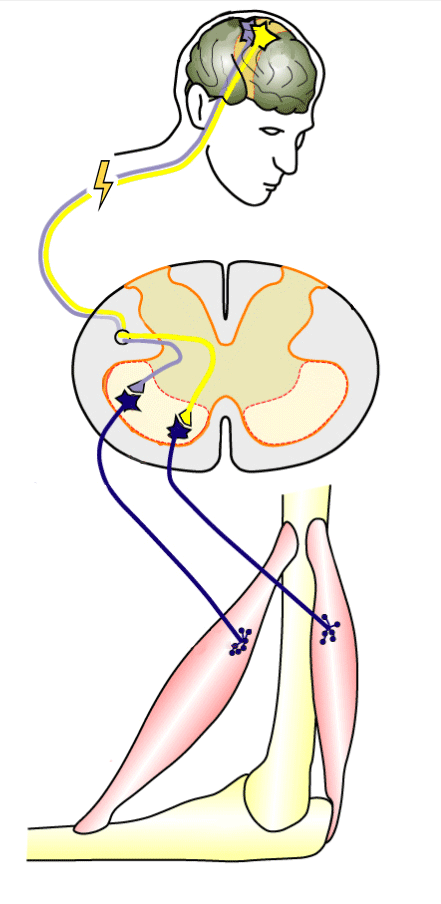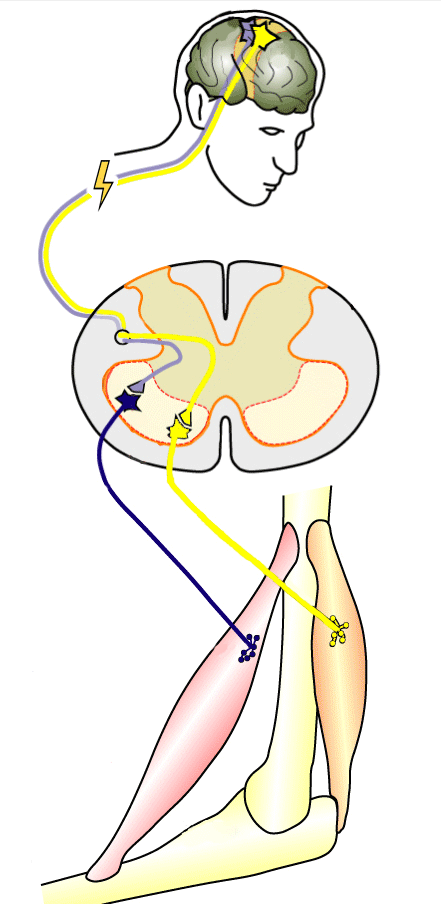
Вторая регенеративная технология — электростимуляция спинного мозга. Наибольшую эффективность этот метод показал в восстановлении движений рук при травме на уровне шеи.
может стоить курс регенеративной реабилитации в Москве
Информация о движении в виде нервного импульса идет из головного мозга, но не доходит до мышц руки из-за травмы шеи
По сути, нервный импульс — тот же электрический сигнал, поэтому электростимуляция в месте травмы помогает нервному импульсу пройти через спинной мозг к нужной мышце. Источник: Fly Indonesia
После аварии у пострадавших возникают посттравматические расстройства — у 17% в первые пять лет, и депрессии — у каждого третьего в первые полгода. Кроме того, обостряются психические расстройства, которые уже были. Люди, пережившие черепно-мозговую травму, нуждаются в психологической помощи чаще, чем люди после других травм.
Признаки посттравматического стрессового расстройства, как помочь себе и близким — Office of Mental HealthPDF, 0,98 МБ
Чтобы проблема не стала хронической, нужно начать работу с психологом в первый месяц реабилитации.
Как психотерапия помогает контролировать боль
Справиться со стрессом после травмы или болезни мешает боль. Поэтому при работе с человеком, которому предстоит реабилитация, психолог будет работать с болью и ее последствиями, например депрессией.
Есть «воротная теория контроля боли», согласно которой сила боли зависит от того, как человек ее воспринимает. «Ворота» закрываются или открываются с помощью эмоций, воспоминаний, настроения и мыслей. Перед психологами стоит задача определить, какой из факторов наиболее важен, и в зависимости от этого проводить терапию.
Среди ведущих подходов в современной психосоматической медицине — когнитивно-поведенческая психотерапия. Она направлена на мысли и действия. Во время работы с мыслями человек меняет восприятие себя, ситуации, травмы и боли, тем самым приводя эмоциональное состояние в норму. На поведенческом уровне человек начинает вести активный образ жизни в пределах своих возможностей, обучается медитациям, которые помогают изменить эмоциональное восприятие боли.
Какие методы реабилитации считаются сомнительными
Есть ряд методов, чья эффективность не доказана. Но некоторые государственные и частные центры их используют. Часть из них рекомендована Минздравом.
Ноотропы и нейропротекторы. С помощью таких лекарств российские врачи пытаются воздействовать на обмен веществ в мозге, нарушенный после инсульта, травмы или при других неврологических заболеваниях. В этих случаях ноотропы не доказали свою эффективность.
Мануальная терапия. В отличие от массажиста, мануальный терапевт работает не только с мышцами, но и с суставами. Метод небезопасен, риск вывиха или перелома есть даже в случае, если его выполняет лицензированный мануальный терапевт.
Эффективность мануальной терапии доказана только для облегчения боли в пояснице у взрослых, если боль длится больше шести недель.
Часто к мануальным терапевтам попадают пациенты с хлыстовой травмой шеи, которая возникает при ее резком сгибании и разгибании. Происходит спазм мышц, растяжение связок, удерживающих шейный отдел позвоночника, появляется боль. Но эффективность метода в этом случае сомнительна, как и при других травмах.
Как проходит реабилитация
Первый этап — круглосуточный стационар. Чтобы избежать осложнений, важно начать реабилитацию как можно раньше. Например, реабилитация после инсульта в первые 24—48 часов снижает риск развития паралича. Поэтому реабилитацию начинают сразу в стационаре, куда пациент попал после травмы или болезни.
Когда состояние больного стабилизируется, он начинает работать с физическим терапевтом, курс продолжается до выписки. Физическая активность предотвратит пневмонию, потерю мышечной массы и пролежни — это важно, если пациент много времени провел в обездвиженном состоянии. Можно ли начинать заниматься и какие упражнения делать, подскажет лечащий врач. Он же при необходимости подключит к процессу других специалистов: физического терапевта, эрготерапевта, логопеда, психолога и других узких специалистов.
В стационаре с помощью единой шкалы оценки определяют реабилитационный потенциал: какие функции организма нарушены и насколько возможно восстановление. Потенциал оценивают в баллах:
Шкала реабилитационной маршрутизацииPDF, 227 КБ
В дальнейшем реабилитационный потенциал оценивают каждый раз при начале и завершении курса реабилитации в отделении реабилитации, реабилитационном центре или поликлинике. Это помогает понять, куда направить пациента для продолжения реабилитации.
При выписке пациенту дают рекомендации по реабилитации. Если врач о них забыл, уточните, можно ли заниматься дома самостоятельно и какие упражнения безопасно делать без посторонней помощи.
Второй этап — реабилитационный центр, отделения реабилитации. Второй этап проходит под круглосуточным наблюдением медиков в специализированных стационарах. Это либо реабилитационный центр, либо отделение реабилитации при многопрофильной больнице, например ФМБА России, и санаториях.
Чтобы получить направление на реабилитацию в центр или отделение реабилитации, нужно обратиться в поликлинику к участковому врачу. Пациент может пойти за направлением сам или вызвать врача на дом, если передвигаться сложно. Часто врач осматривает пациента на дому, а направление выписывает в поликлинике, поэтому идти за ним приходится родственникам. Если у пациента есть возможность, он может сразу после стационара отправиться в частный реабилитационный центр. Получать направление из поликлиники для этого не требуется.
Важно отличать реабилитацию в отделении при санатории от санаторно-курортного лечения. Врач может порекомендовать санаторно-курортное лечение, когда реабилитационный потенциал уже исчерпан и остается только общее укрепление организма.
Третий этап — дневной стационар, поликлиника, дом. Чтобы реабилитация не затягивалась, она должна быть непрерывной. Для этого второй этап чередуют с третьим: между курсами в реабилитационном центре участковый врач направляет пациента на реабилитационные процедуры в дневной стационар или поликлинику.
Заниматься можно и дома. С этим помогут реабилитационные интернет-платформы. В ходе онлайн-реабилитации пациент смотрит видео, читает инструкции, ведет дневник, общается с врачом, который контролирует и корректирует процесс.
Самостоятельно зарегистрироваться на реабилитационной платформе не получится. Чтобы ее использовать, нужно обратиться к врачу-реабилитологу, который проводил реабилитацию в государственном или частном центре. Он регистрирует пациента в системе и дает данные для входа, а потом подбирает упражнения и нагрузку. В идеале первое занятие проводят в клинике, чтобы при дальнейшей работе дома пациент не делал ошибок.
Программ дистанционной реабилитации много. Некоторые государственные центры регистрируют пациентов в них бесплатно. В частных центрах это входит в стоимость лечения или может быть дополнительной услугой.
средняя цена за недельный курс онлайн-реабилитации
Восстанавливаться дома можно и с помощью видео с «Ютуба», информации из книг по реабилитации или интернет-сайтов. Но без консультации с врачом это опасно. Есть риск причинить вред здоровью и обнулить прогресс реабилитации.