Чем болеют новорожденные дети
Чем болеют новорожденные дети
Как показывает статистика в большинстве случаев рождаются здоровые дети. Но как всегда во всех правилах есть исключения и иногда могут родиться дети с самыми разными патологиями, что конечно же вызывает сильное волнение у родителей. Патологий на сегодняшний день есть очень много и перечислить их все просто нереально, но стоит вспомнить о тех, которые встречаются чаще всего.
Различия между родовыми травмами и патологиями.
Родовыми травмами называют проблемы со здоровьем у ребенка, которые произошли из-за тяжелых родов, ошибок медицинского персонала или самой мамы. Повреждения могут быть любыми и разной тяжести, от гематом до вывиха плеча. Патологией новорожденных считаются более глубокие повреждения, которые диагностируются не сразу. Причинами таковых могут быть совершенно разные факторы. Одними из таких можно отметить проблемы с центральной нервной системой, с развитием органов и систем, хромосомные мутации. Если рассматривать классификацию подобных патологий, то можно выделить те, которые произошли из-за генетических нарушений, и те, которые были приобретены.
«Приобретенные» патологии.
Врачи уже устали каждой женщине повторять, что они должны готовиться к своей беременности. Хотя бы за несколько месяцев до зачатия стоит пройти обследование, определить, есть ли какие-то заболевания, хронические перевести в состояние ремиссии, острые вылечить. Обязательно пройти обследование у генетика. Забыть о своих вредных привычках. Относиться к беременности нужно с максимальной ответственностью. Важно вовремя посещать доктора, постоянно рассказывать ему о своем самочувствии и сдавать анализы, которые он выпишет. Не забывать о рекомендациях. Патологии новорожденных и недоношенных детей нередко возникают из-за того, что женщина халатно относится и к себе, и к малышу во время беременности. Высока вероятность патологии, если между родами прошло менее 18 месяцев. В этом случае прогнозы для здоровья и выживания детей существенно хуже. Смертность детей, рожденных после интервала между беременностями менее двух лет на 60% выше, чем в случае деторождения с интервалом 4 лет и более. Незапланированная беременность увеличивает риск рождения детей с низким весом, что является фактором риска плохого здоровья ребенка.
В статье использованы материалы из сети Интернет
9 самых распространенных болезней детей первого года жизни
Материал подготовлен при участии врача-педиатра
высшей квалификационной категории Трениной А.Н.
Ч аще всего малыши первого года жизни страдают от характерных «детских» болезней. Среди них:
1. Розеола детская
Розеола – острое инфекционное заболевание, вызываемое двумя штаммами вируса герпеса, наиболее распространенное у детей от 4-х месяцев до 2-х лет.
Зарегистрируйтесь и получите доступ ко всем статьям наших экспертов в приложении «ПрограммаМама»
Малыш может заразиться во время непосредственного контакта с больным, а также через использование общих игрушек или посуды. Пик заболеваемости обычно приходится на осенний и весенний период.
2. Бронхит
Бронхит – заболевание, развивающееся при воспалительном процессе в слизистой оболочке бронхов, которое может быть как острым, так и хроническим.
Однако при правильном лечении бронхит у малышей первого года жизни проходит без осложнений.
3. Дерматит
Дерматит или воспалительное поражение кожи довольно распространенное заболевание детей первого года жизни.
Чаще всего у детей первого года жизни возникает аллергический дерматит, пелёночный дерматит и атопический дерматит.
При обнаружении первых признаков дерматита, необходимо показать малыша лечащему врачу, который, в случае необходимости, направит ребёнка к дерматологу и аллергологу.
4. Рахит
Рахит – распространенное заболевание среди детей первых лет жизни.
В основе рахита лежит недостаток витамина D, который участвует в процессе преобразования хрящевой ткани в костную.
Признаки рахита могут появиться у детей в возрасте 2-4 месяцев:
Рахит у грудничков – довольно опасная патология, которая может привести к серьёзным проблемам со здоровьем в дальнейшей жизни.
5. Дисфункция желудочно-кишечного тракта
Дисфункция ЖКТ – нарушение нормального функционирования ЖКТ, связанное с недостаточной развитостью системы пищеварения.
Расстройство кишечника ведёт к нарушению усвоения пищи, что приводит к проблемам с общим развитием ребёнка, в том числе снижается иммунитет малыша.
Применение народных средств для лечения дисфункции ЖКТ может быть не только не оправдано, но в ряде случаев даже опасно.
Если у вашего ребёнка обнаружились признаки дисфункции, то обратитесь к вашему лечащему врачу для выяснения причин заболевания и назначения соответствующего лечения.
6. Энтеровирусная инфекция
Энтеровирусная инфекция – это заболевание, вызываемое вирусами Коксаки, полиовирусом или экхо (ЕСНО).
Передача вируса осуществляется как воздушно-капельным путем, так и при несоблюдении правил личной гигиены (через загрязненные игрушки, зараженную воду и т.д.). Пик заболеваемости приходится на летне-осенний период.
Малыши, находящиеся на грудном вскармливании, болеют значительно реже благодаря защите материнского иммунитета, передающегося через молоко.
Поскольку энтеровирусная инфекция может быть вызвана различными вирусами, симптомы в каждом случае могут отличаться.
Первое, что должны незамедлительно сделать родители при повышении температуры у малыша – немедленно обратиться к врачу, который определит тип вируса и назначит необходимое лечение.
7. Отит
Отит – воспаление среднего и наружного уха.
Все эти признаки означают, что необходимо немедленно обратиться к врачу.
Отит особенно опасен своими последствиями как для слуха ребёнка, так и для его общего здоровья в случае неправильно подобранного лечения.
8. Молочница кандидоз
Возбудителями молочницы являются грибки рода Candida, которые присутствуют в теле практически каждого человека. Малыши до года страдают от кандидоза в несколько раз чаще, чем взрослые в связи с неразвитостью иммунитета, который у людей постарше сдерживает бесконтрольное размножение грибков в теле.
Благоприятное средой для развития молочницы является сухой жаркий климат в помещении, насморк, частые срыгивания, микротравмы ротовой полости, прием антибиотиков и гормональных препаратов или частый сильный плач, при которых происходит снижение выработки слюны и пересыханию слизистой рта.
При обнаружении симптомов молочницы, проконсультируйтесь с педиатром, который изберет для вашего малыша оптимальный план лечения.
При правильном лечении симптомы кандидоза исчезнут через несколько дней, а со временем, когда иммунная система ребёнка окрепнет, риск повторения болезни значительно снизится.
9. Инфекции мочевыводящих путей
Инфекции мочевыводящих путей – резкий рост количества болезнетворных бактерий в мочевом тракте, чаще всего спровоцированный таких бактерий как кишечная палочка, энтерококк, протей и клебсиелла.
Наличие следующих симптомов не обязательно, но возможно при данном заболевании:
Очень важно вовремя обнаружит заболевание, чтобы предотвратить частые рецидивы в дальнейшем.
Материал подготовлен при участии врача-педиатра Трениной А.Н.
Врожденные заболевания детей (наследственные болезни)
Врожденные заболевания являются одной из распространенных причин младенческой и детской смертности, развития хронических болезней у детей и инвалидизации.
Быстрый переход
Врожденные заболевания могут быть обусловлены генетическими мутациями (передающимися по наследству или спонтанными), инфекциями матери во время беременности (цитомегаловирус, ветряная оспа, краснуха), воздействием лекарств и химических веществ, загрязняющих воздух, воду или пищу. Причины множества врожденных дефектов до сих пор неизвестны.
Генетическими или наследственными факторами обусловлены около 20 % врожденных заболеваний. К ним относятся нарушения, при которых мутация затрагивает один ген (серповидно-клеточная анемия); хромосомные нарушения, при которых хромосомы (или их части) отсутствуют (синдром Тернера) или имеют структурные изменения (увеличение количества хромосом или трисомия при синдроме Дауна); многофакторные нарушения, вызванные мутациями двух и более генов. Врожденные дефекты и нарушения развития могут вызывать делеции или дупликации отдельных генов (изменения митохондриальной ДНК). Примером такого заболевания является муковисцидоз, характеризующееся поражением экзокринных желез и жизненно-важных органов (легких и желудочно-кишечного тракта). Врожденные заболевания также ассоциированы со случайными (новыми) повреждениями генов, спонтанными (не наследующимися от родителей) мутациями (большинство случаев ахондроплазии).
По статистике, врожденные заболевания имеют 2–3 % младенцев. К возрасту 1 года их число увеличивается до 5 %, поскольку не все эти патологии диагностируются сразу после рождения.
Врожденные (наследственные) заболевания также классифицируют по типу наследования. При аутосомно-доминантном наследовании заболевание может передаваться от родителя к ребенку в 50 % случаев (мышечная дистрофия Дюшенна, хорея Гентингтона). При аутосомно-рецессивном наследовании генетическая аномалия передается ребенку только в том случае, если оба родителя наделены одним и тем же дефектным геном (муковисцидоз, серповидно-клеточная анемия). Здесь частота наследования составит 25 %, то есть в среднем у 1 ребенка из 4 детей этих родителей будет аутосомно-рецессивное заболевание.
Патологические состояния могут передаваться и при наследовании, сцепленном с полом (наследование гена, находящегося в половых хромосомах). Х-сцепленные рецессивные заболевания почти всегда ограничены мужским полом (гемофилия, дальтонизм, мышечная дистрофия Дюшенна). Х-сцепленные доминантные заболевания встречаются как у мальчиков, так и у девочек, однако у детей мужского пола имеют более тяжелое течение (Х-сцепленный гипофосфатемический рахит). Y-сцепленные заболевания встречаются довольно редко, поскольку Y-хромосома содержит всего несколько генов (ихтиоз).
Некоторые врожденные заболевания формально не относятся к генетическим, но имеют ту или иную выраженность наследования: наследуются факторы риска либо сам ген, но с низкой пенетрантностью (частотой проявления гена в признаках).
Гемофилия
Гемофилия — группа редких наследственных нарушений свертываемости крови, вызванных дефицитом необходимого белка (фактора свертывания крови).
Гемофилия A (классическая) встречается чаще (>80 % случаев) и связана с дефицитом VIII фактора свертывания крови, гемофилия B (болезнь Кристмаса) — реже (>10 % случаев), она обусловлена недостаточностью IX фактора свертывания крови. Гемофилия C встречается очень редко, обусловлена дефицитом XI фактора свертывания крови, чаще всего в классификации группы ее не упоминают.
Заболевание относится к X-сцепленным с полом, наследуется по рецессивному признаку по женской линии. Классическую гемофилию вызывают мутации гена F8, расположенного на X-хромосоме. Примерно в 70 % случаев заболевание наследуется по Х-сцепленному образцу, в остальных случаях оно возникает спонтанно (новая мутация), в дальнейшем спонтанное заболевание становится наследственным. Гемофилией A болеют практически исключительно мужчины, редкие случаи заболевания у женщин, носительниц дефектного гена, почти всегда характеризуются легким течением. Гемофилию B вызывают мутации гена F9, так же расположенного на X-хромосоме, она характерна для мужчин, женщины болеют очень редко. В некоторых случаях заболевание возникает спонтанно (приобретенная гемофилия A или B) и тоже связано с недостаточностью VIII или IX факторов свертывания крови. Приобретенная гемофилия является аутоиммунным заболеванием, при котором организм вырабатывает антитела, атакующие факторы свертывания крови (чаще всего VIII фактор). Примерно в половине случаев приобретенной гемофилии у пациента имеется связанное с ней основное состояние или заболевание (беременность, аутоиммунные заболевания, миелопролиферативные заболевания, воспалительные заболевания кишечника и др.), в остальных эпизодах причина остается невыясненной.
Гемофилия A затрагивает примерно 1 из 5 000 новорожденных мальчиков, гемофилия B — примерно 1 из 25 000. Около 60 % пациентов имеют тяжелую форму гемофилии, обычно им ставят диагноз при рождении или в течение первых 2 лет жизни.
Возраст манифестации гемофилии и тяжесть течения заболевания зависят от уровня активности факторов свертывания крови. Легкая форма характеризуется уровнем фактора свертывания крови (VIII или IX), превышающим 5 % от нормы, средняя — 1–5 %, тяжелая — ниже 1 %. У большинства пациентов, независимо от тяжести течения заболевания, эпизоды кровотечения чаще встречаются в раннем детском, детском и подростковом возрасте, чем в дальнейшей взрослой жизни.
При легкой и умеренной формах гемофилии длительные кровотечения могут возникнуть только в результате травмы, хирургического вмешательства или стоматологической процедуры. Нередко диагноз гемофилии ребенку устанавливают к 5–6 годам, обратив внимание на длительное посттравматическое кровотечение, длительное кровотечение во время стоматологического лечения или операции. К другим заметным симптомам легкого и умеренного течения гемофилии относятся непроходящие гематомы (синяки), частые носовые кровотечения, кровоточивость десен.
Для тяжелой формы гемофилии характерны эпизоды спонтанного кровотечения, которые приводят к кровоизлияниям различной локализации — в мягкие ткани, мышцы, суставы. При гемартрозах (кровоизлияние в полость сустава) возникает ограничение подвижности суставов, сопровождающееся острой болью и воспалением. У пациентов с тяжелой формой гемофилии спонтанные кровотечения чаще всего происходят в мышцы и суставы, однако могут затрагивать любой внутренний орган, включая почки, органы ЖКТ, головной мозг (гематурия, мелена, гематохезия, желудочно-кишечные кровотечения, внутричерепные кровотечения). Тяжелая форма гемофилии A обычно проявляется в раннем детском возрасте, диагноз чаще всего устанавливается к 2 годам ребенка. Обычными симптомами (при отсутствии лечения заболевания) здесь являются кровотечения из-за незначительных травм ротовой полости (прикусывание губ, языка, щек), подкожные гематомы, большие шишки после удара головой, спонтанные кровотечения (2–5 эпизодов в месяц).
Диагноз гемофилии A или B устанавливается на основании симптомов, истории личного и семейного анамнеза пациента, лабораторных исследований (общего анализа крови, коагулограммы, оценивающей состояние системы свертывания крови и активности ее белков, молекулярно-генетического исследования). Парам из группы риска по рождению ребенка с гемофилией необходимо получить генетическую консультацию на этапе планирования беременности. Определение конкретной мутации гена F8 (или F9) помогает не только выявить женщин-носительниц дефектного гена в конкретной семье, но и полезно для пренатальной диагностики гемофилии (амниоцентез, биопсия хориона).
Лекарств, воздействующих на причину гемофилии, не существует. Пациентам назначается заместительная терапия, направленная на восполнение дефицита белка (VIII или IX факторов свертывания крови). В идеале лечение проводится профилактически, с периодическим введением концентратов фактора свертывания крови через определенные промежутки времени (для предотвращения эпизодов кровотечения и связанных с ним осложнений, например, повреждения суставов). Возможно лечение «по требованию» (непосредственно при эпизодах кровотечения). В настоящее время авторитетными медицинскими организациями рекомендуется введение рекомбинантных факторов (они производятся в лаборатории и не содержат человеческих и животных белков) для снижения риска передачи различных вирусов при переливании компонентов крови.
Некоторым пациентам с легкой формой гемофилии назначается синтетический аналог вазопрессина — десмопрессин, повышающий VIII фактор свертывания крови (вводится внутривенно или интраназально), а также антифибринолитические средства, замедляющие распад факторов свертывания крови.
Примерно в 30 % случаев лечения тяжелых случаев гемофилии длительная заместитетельная терапия может приводить к изоиммунизации — образованию антител к вводимым факторам свертывания крови (иммунная система распознает вводимый фактор VIII как чужеродный). Этот процесс может сопровождаться аллергическими реакциями (разной степени тяжести), возрастает риск жизнеугрожающих кровотечений. В этом случае пациенту назначается альтернативное лечение — плазмаферез, иммунодепрессанты.
Гемохроматозы
Гемохроматоз — наследственное заболевание, характеризующееся нарушением обмена железа и его накоплением в тканях и органах.
Заболевание сопровождается повышенным всасыванием железа в желудочно-кишечном тракте и накоплением в печени, сердце, поджелудочной железе, суставах, гипофизе, что приводит к полиорганной недостаточности и развитию таких болезней, как цирроз печени, рак печени, диабет, болезни сердца и суставов.
Наследственный гемохроматоз вызывают мутации генов HFE, HFE2, HAMP, SLC40A1 и TfR2, он классифицируется в зависимости от возраста начала, генетической причины и способа наследования: гемохроматоз 1 типа, гемохроматоз 2 типа, гемохроматоз 3 типа, гемохроматоз 4 типа. Вторичный гемохроматоз ассоциирован с другими заболеваниями (не является наследственным) — анемией, хронической болезнью печени, инфекциями.
Гемохроматоз, редко возникающий в младенческом возрасте и не имеющий явной причины, называют неонатальным гемохроматозом. При этой форме заболевания избыточное накопление железа в тканях и органах начинается еще до рождения ребенка. Неонатальный гемохроматоз быстро прогрессирует и характеризуется поражениями печени, которые выявляют при рождении или в первые дни жизни. Дети с этим заболеванием часто рождаются недоношенными или имеют нарушения внутриутробного развития. Точная причина неонатального гемохроматоза неизвестна, есть версия, что он развивается в том случае, если иммунная система матери распознает клетки печени ребенка как чужеродные. Симптомы обычно включают гипогликемию, нарушения свертываемости крови, пожелтение кожных покровов и склер глаз, отеки. Диагноз устанавливается на основании признаков и симптомов, лабораторных и инструментальных исследований, биопсии печени. Лечение включает переливание крови, внутривенное введение иммуноглобулинов, трансплантацию печени.
Гемохроматоз 1 типа ассоциирован с мутациями в гене HFE, расположенном на коротком плече 6–й хромосомы, наследуется по аутосомно-рецессивному типу, является наиболее распространенным типом наследственного гемохроматоза и поражает в основном мужчин. Вероятность того, что ребенок унаследует мутацию в гене HFE от родителя составляет 25 %, вероятность того, что он станет носителем дефектного гена — 50 %.
Начальные симптомы заболевания обычно отмечаются в возрасте 40–60 лет и включают боль в животе, снижение полового влечения, усталость, слабость, боли в суставах, сухость кожи. В дальнейшем проявляются такие симптомы и осложнения, как изменение пигментации кожи (бронзовая кожа), выпадение волос на голове и туловище, аритмия, кардиомиопатия, хроническая сердечная недостаточность, сахарный диабет, гепатомегалия, цирроз печени, спленомегалия, атрофия яичек, аменорея (у женщин) и другие.
Диагноз устанавливается на основании симптомов заболевания, лабораторных исследований (уровень железа, ферритина, трансферрина, железосвязывающей способности сыворотки крови, маркеры функции печени, уровень глюкозы крови и др.), инструментальных исследований (рентгенография суставов, электрокардиография и эхокардиография сердца, УЗИ органов брюшной полости, МРТ печени и др.), биопсии печени, молекулярно-генетического исследования (в том числе для выявления родственников — имеющих гемохроматоз или носителей).
Лечение гемохроматоза направлено на удаление избытка железа из организма (флеботомия, хелатирование) с помощью забора крови (как при взятии анализов или донорстве крови, только в большем объеме) и специальных препаратов, образующих комплексное соединение с железом и способствующих его удалению из железосодержащих белков (дефероксамин).
Терапевтическая флеботомия сначала проводится 1–2 раза в неделю, поддерживающая — каждые 2–4 месяца. Вместе с этим проводится симптоматическое лечение сахарного диабета, патологий сердца, цирроза печени и других заболеваний, вызванных гемохроматозом. Пациентам запрещен прием препаратов железа и любых медикаментозных средств или комплексов, которые могут содержать железо и витамин C, запрещен алкоголь во избежание дальнейшего повреждения печени (если оно имеется), рекомендуется придерживаться диеты, исключающей продукты с высоким содержанием железа (красное мясо, яблоки, печень, шпинат).
Гемохроматоз 2 типа вызывают мутации в генах HFE2 или HAMP, он наследуется по аутосомно-рецессивному типу и проявляется чаще всего в детском возрасте. Для этого типа заболевания характерны следующие симптомы: высокие уровни ферритина и трансферрина, врожденный фиброз печени, артропатия, кардиомиопатия, генерализованная гиперпигментация кожи, мышечная слабость, гипогонадизм, задержка полового созревания, сахарный диабет, цирроз печени, остеопороз, спленомегалия, гепатомегалия и другие. Диагностика и лечение гемохроматоза 2 типа проводятся аналогично диагностике и лечению гемохроматоза 1 типа.
Гемохроматоз 3 типа вызывают мутации в гене TFR2, он наследуется по аутосомно-рецессивному типу. Симптомы обычно проявляются до 30 лет и, помимо вышеперечисленных, могут включать снижение уровня лимфоцитов и нейтрофилов в крови, красные или пурпурные пятна на коже. Диагностика и лечение гемохроматоза 3 типа проводятся аналогично диагностике и лечению гемохроматоза 1 и 2 типов.
Симптомы гемохроматоза 4 типа могут проявиться как в детском, так и во взрослом возрасте. Этот тип заболевания вызывают мутации гена SLC40A1, наследуется оно по аутосомно-доминатному типу. Вероятность того, что ребенок унаследует мутацию в гене SLC40A1 от родителя составляет 50 %, соответственно, вероятность того, что он станет носителем дефектного гена — тоже 50 %. Симптомы гемохроматоза 4 типа могут проявляться в виде повышенной утомляемости, слабости, болей в суставах, изменения пигментации кожи, затруднения дыхания, сердечной недостаточности, сахарного диабета, анемии, врожденного фиброза печени, цирроза печени, остеоартроза, катаракты. Диагностика и лечение гемохроматоза 4 типа проводятся аналогично диагностике и лечению гемохроматоза 1, 2 и 3 типов.
Наследственный гемохроматоз — заболевание с пониженной пенетрантностью (вероятностью того, что ген будет иметь любые фенотипические проявления) дефектного гена, т. е. у некоторых людей с мутациями гена HFE никогда не проявятся симптомы, при этом у их детей или других членов семьи с мутацией гена произойдет манифестация заболевания.
Мышечная дистрофия Дюшенна
Мышечная дистрофия Дюшенна — редкое наследственное заболевание, характеризующееся нарастающей мышечной слабостью с последующей атрофией мышц. Ассоциировано с мутацией гена DMD, расположенного на половой X-хромосоме (X-сцепленный рецессивный тип наследования).
Заболевания детей раннего возраста
Дети раннего возраста — от 0 до 3 лет — наиболее уязвимы к различным заболеваниям, поскольку их иммунитет еще недостаточно сформирован.
Быстрый переход
В этот период родители часто оказываются на приеме у педиатра, обеспокоенные проявлением у ребенка симптомов вирусных и бактериальных инфекций, гастроэнтерита, атопического дерматита, пищевой аллергии.
Инфекции
Вакцинация от управляемых инфекций — первая линия защиты ребенка. Согласно Национальному календарю профилактических прививок, дети от 0 до 3 лет должны полностью пройти вакцинацию от вирусного гепатита B; вакцинироваться от туберкулеза; получить 2-3 дозы вакцины от пневмококковой инфекции и ревакцинироваться в 15 месяцев; 3 дозы вакцины от дифтерии, коклюша, столбняка и ревакцинироваться в 18 месяцев (от дифтерии и столбняка ревакцинируют в 6-7 лет и в 14 лет); 3 дозы вакцины от полиомиелита и ревакцинироваться в 18 и 20 месяцев; 3 дозы вакцины от гемофильной инфекции (группы риска) и ревакцинироваться в 18 месяцев; вакцинироваться против кори, краснухи, эпидемического паротита (ревакцинация в 6 лет).
Подробнее о вакцинации детей 0–3 лет и старше
Крайне желательно дополнительно привить ребенка от ротавирусной и менингококковой инфекций, ветряной оспы, гепатита A, а также клещевой инфекции (если вы выезжаете в эндемичные регионы или страны). Оптимальный набор профилактических прививок входит в московский календарь, календари европейских стран и США.
Если вы часто путешествуете с маленьким ребенком, желательно заранее убедиться, что он привит по возрасту и имеет все рекомендованные прививки. Консультацию и индивидуальную схему вакцинации малыша можно получить в нашей клинике, записавшись к любому педиатру Рассвета. Наши врачи помогут вам разобраться со сложными схемами прививок и вакцинируют ребенка.
Полезно уточнить требования к вакцинации для путешественников на сайте Департамента г. Москвы, Консульского департамента МИД России, посмотреть рекомендации CDC (Центров по контролю и профилактике заболеваний США). В зависимости от требований страны, в которую вы направляетесь, могут потребоваться и другие прививки.
График плановых профилактических осмотров, необходимых детям раннего возраста (у педиатра и других специалистов), можно посмотреть здесь.
Самой распространенной проблемой, с которой сталкиваются родители, путешествующие вместе с детьми раннего возраста, является диарея путешественников. Чтобы предотвратить это заболевание, важно соблюдать правила личной гигиены (мыть руки с мылом), употреблять продукты, в качестве которых вы уверены, тщательно мыть фрукты и овощи, пить только бутилированную воду, избегать контакта с животными, применять средства защиты от насекомых, на прогулках в лесу носить одежду, защищающую от укусов насекомых. При первых симптомах инфекционного заболевания (лихорадка, сыпь, диарея, боль в животе, боль в горле или ушах), а также в случае укусов насекомых (животных) нужно обязательно обратиться к врачу или хотя бы проконсультироваться с врачом дистанционно.
Боль в горле
Боль в горле у детей младшего возраста обычно вызвана вирусной инфекцией, проходит сама за 7–10 дней и не требует применения «противовирусных» лекарственных препаратов (тем более, антибиотиков, которые применяются только для лечения бактериальных инфекций). В таких случаях ребенку требуется только отдыхать и пить много жидкости. Если через 3–5 дней симптомы ухудшаются, у ребенка поднимается температура, он жалуется на головную боль, боль в животе, наблюдаются признаки обезвоживания, сообщите об этом педиатру и запишитесь на прием.
Если речь идет о стрептококковой инфекции, которой младенцы и дети дошкольного возраста подвержены редко (только если, например, заразились старшие дети в семье), педиатр может назначить ребенку антибиотикотерапию, но перед этим он сделает экспресс-тест на стрептококк. Если будет получен отрицательный результат, он может подтвердить или исключить диагноз посевом. Отрицательный результат означает, что боль в горле вызвана вирусом, в этом случае антибиотик назначаться не будет. Если назначен антибиотик, его необходимо принимать в соответствии с инструкцией врача, не прекращать прием, если симптомы практически исчезли или перестали беспокоить вовсе.
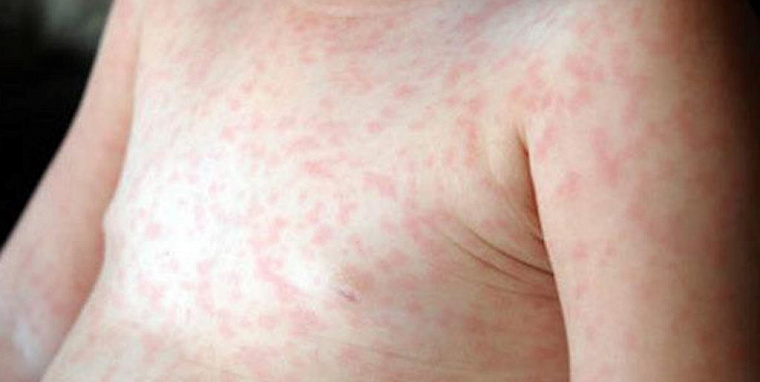
Боль в горле может быть вызвана синдромом рука-нога-рот (возбудитель — вирус Коксаки или другая разновидность энтеровирусов, например ECHO). Это энтеровирусная инфекция, которой чаще всего подвержены дети до 5 лет в летний и осенний периоды. По симптомам заболевание напоминает ОРВИ. Но боль в горле сопровождают не только лихорадка, головные боли, мышечные боли, насморк, но и пузырьковая сыпь вокруг рта, на ладонях, тыльной стороне рук, стопах, задней поверхности бедер и ягодицах ребенка. Во рту (на щеках, деснах, языке) могут образовываться небольшие и довольно болезненные язвочки (афты). Инкубационный период заболевания составляет 3–6 дней, в это время можно заметить, что ребенок стал вялым, у него снизился аппетит, затем проявляются ОРВИ-подобные симптомы и сыпь, которая проходит сама через 5–7 дней. Лечение не требуется, для снижения жара и боли можно использовать парацетамол или ибупрофен, очень важно предлагать ребенку как можно больше жидкости. Дети с синдромом рука-нога-рот могут выделять вирус через дыхательные пути в течение 1–3 недель, а со стулом несколько недель и даже месяцев. И тут у многих родителей возникает вопрос: сколько они должны пробыть дома, чтобы не заразить других детей? Смысла сидеть дома, не гулять и не посещать детский сад после того, как ребенок почувствовал себя лучше, нет — но не только, потому что у него исчезли сыпь и другие симптомы, но еще и потому, что дети могут распространять этот вирус, даже если у них нет симптомов, поэтому ваш «карантин» особо не повлияет на масштабы распространения энтеровируса.
Большинство инфекций горла передаются воздушно-капельным путем или при контакте с предметами, до которых дотрагивался заразившийся человек. Первичная мера профилактики таких инфекций — избегать контакта с заболевшими, а если в семье кто-то заболел, чаще проводить влажную уборку помещения, проветривать; стараться реже бывать в людных местах, поездкам на общественном транспорте предпочесть пешие прогулки и передвижение на личном автомобиле.
Часто повторяющиеся инфекции горла не требуют удаления небных миндалин (в мире доказательной медицины развитых стран тонзиллэктомию рекомендуют только в самых сложных случаях). Лечебный эффект промывания небных миндалин — процедуры, популярной в нашей стране и применяющейся для профилактики обострений хронического тонзиллита, — не доказан. Даже в сложных случаях повторяющихся бактериальных инфекций горла лечение антибиотиками является оптимальной стратегией.
Простуда или грипп
Лучшие лекарства от простуды и гриппа — обильное питье, много сна, увлажнение воздуха и проветривание помещения. На сегодняшний день не существует доказанно эффективных антивирусных и иммуномодулирующих препаратов, они не помогут вашему ребенку вылечиться от вирусной инфекции. Промывайте ребенку нос солевым раствором, если необходимо, используйте аспиратор (грушу) для удаления отделяемого из носа. Детям до 1 года нельзя давать мед, после года разрешается, но не более половины чайной ложки. Детям до 4 лет нельзя предлагать леденцы и таблетки от кашля, поскольку он может ими подавиться. Ментоловые мази для растирания груди и уменьшения кашля использовать можно, но только у детей от 2 лет. Для снижения температуры используйте ибупрофен или парацетамол, если ребенку еще не исполнилось 2 лет, всегда советуйтесь с педиатром, прежде чем давать жаропонижающее. Ибупрофен можно давать с 6 месяцев, но только, если у ребенка не наблюдаются частые эпизоды рвоты и он пьет достаточное количество жидкости. Аспирин маленьким детям давать нельзя, в связи с риском развития редкого, но потенциально смертельного состояния — синдрома Рейе. Рекомендовать дозировку жаропонижающих средств должен врач, если консультация невозможна, сверьтесь с инструкцией к препарату и не превышайте дозировку.
Безрецептурные многокомпонентные лекарства от кашля и простуды (содержащие фенилэфрин, фенирамин и другие «улучшители самочувствия») детям младше 6 лет давать не следует, доказано, что они не только неэффективны, но и могут вызывать у них серьезные побочные реакции. Более того, многие из них уже содержат парацетамол или другое жаропонижающее, в связи с чем (если вы уже даете ребенку ибупрофен или парацетамол) возрастает риск передозировки. Если ребенку из-за присоединения бактериальной инфекции назначен прием антибиотиков, пройдите полный курс, рекомендованный врачом, во избежание обострения заболевания.
С 6 месяцев жизни детям разрешено прививаться от гриппа, это следует делать каждый год.
Подробнее
Респираторно-синцитиальная (вирусная) инфекция
Распространенное заболевание у детей младшего возраста, протекающее с преимущественным поражением нижних отделов дыхательных путей. Самая высокая восприимчивость к вирусу из группы парамиксовирусов, который вызывает это заболевание, наблюдается у детей до 2 лет. Симптоматически респираторно-синцитиальная инфекция напоминает ОРВИ и у детей в целом здоровых не вызывает осложнений. Однако у недоношенных детей, детей с ослабленной иммунной системой, хроническими заболеваниями или врожденным пороком сердца осложнением РСИ может стать бронхиолит или пневмония. Тяжелее РСИ протекает у детей первого года жизни, родителям необходимо обратить внимание на постоянный сухой кашель у ребенка (характерный симптом) и при ухудшении состояния (лихорадка, судорожный синдром, рвота, дыхательная недостаточность) срочно вызвать врача.
Боль в ушах
Боль в ушах может иметь множество причин: от ушных инфекций — острый средний отит, острый наружный отит (т. н. ухо пловца) — до боли, вызванной изменением давления в среднем ухе из-за простуды или инфекции носовых пазух. Чтобы установить истинную причину, необходимо обратиться к педиатру, самостоятельная диагностика и лечение в домашних условиях могут усугубить ситуацию. Если заболевание вызвано вирусной инфекцией, назначается применение обезболивающих и снижающих температуру препаратов (парацетамол, ибупрофен), в случае бактериальной инфекции назначается местная или системная антибиотикотерапия. Так, при инфекциях среднего уха антибактериальным препаратом выбора является амоксициллин, за исключением аллергических реакций на пенициллин, а также хронической и рецидивирующей форм заболевания.
Конъюнктивит
Конъюнктивит — воспаление слизистой оболочки глаза (конъюнктивы) — распространенное заболевание у детей раннего возраста. Это чаще всего неопасное состояние, которое проходит самостоятельно, без лечения. Конъюнктивит может быть инфекционным (вызванным вирусами, бактериями или, реже, грибами или хламидиями) и аллергическим (вызванным контактом с определенным веществом-аллергеном). Симптомы: покраснение и отек слизистой оболочки глаза (глаз) и век; боль, зуд и жжение в глазах; слезотечение; выделения из глаз (слизистые или гнойные).
Вирусный конъюнктивит чаще всего обусловлен воздействием аденовирусов на слизистую, бактериальный конъюнктивит чаще всего вызывают бактерии стафилококка и стрептококка, аллергический — контакты с такими аллергенами, как пыль, продукты питания, шерсть животных, средства гигиены и бытовая химия, лекарственные препараты.
Большинство конъюнктивитов не требуют специального лечения и проходят самостоятельно. В случае бактериальной формы заболевания, протекающего с гнойным отделяемым из глаз, необходимо промывать глаза физиологическим раствором несколько раз в день. Лечение вирусного конъюнктивита не проводится. При аллергическом конъюнктивите необходимо устранить воздействие аллергена. Симптоматическая терапия (для облегчения симптомов) — прохладные компрессы, искусственная слеза.
Оптимальный способ профилактики конъюнктивита — гигиена рук.
Подробнее
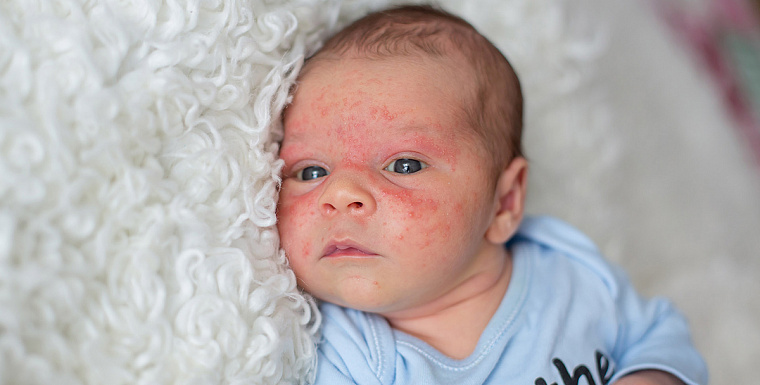
Атопический дерматит
Атопический дерматит — воспалительное заболевание кожи, проявляющееся покраснениями, высыпаниями, шелушением и зудом. Может возникать у детей самого раннего возраста, начиная с 3–6 месяцев. Точная причина развития атопического дерматита неизвестна, но считается, что он обусловлен комплексом факторов: генетическими (атопический дерматит, аллергия, бронхиальная астма у близких родственников), недоразвитием отдельных элементов иммунной системы, связанным с ранним возрастом (влияет на степень защиты кожи), внешней средой (климатические условия, купание в слишком горячей воде, воздействие моющих средств и мыла и др.), наличием аллергии (аллергия на пыльцу, аллергический ринит), недостаточной выработкой структурных белков кожи филагринов, удерживающих в ней влагу.
Лечение зависит от тяжести течения заболевания, возраста ребенка и его общего состояния. Лекарств от атопического дерматита не существует, рекомендуется снизить воздействие раздражающих факторов, купать ребенка с мягкими средствами, рекомендованными врачом, использовать увлажняющие лосьоны, поддерживать нормальную температуру и влажность в помещении, не допускать пересушивания кожи, подбирать одежду из натуральных тканей, вовремя подстригать ногти на руках малыша, чтобы он не мог случайно повредить кожу (чревато раздражением кожи и инфекциями). Для уменьшения симптомов применяются смягчающие, увлажняющие кремы и мази, антигистаминные средства, кремы и мази с кортикостероидами, топические ингибиторы кальциневрина. В тяжелых случаях проводят ПУВА-терапию, биологическую терапию и используют другие методы.
Для атопического дерматита характерно волнообразное течение, с чередованием периодов обострения и ремиссии. В большинстве случаев ребенок «перерастает» заболевание к 2–5 годам.
Подробнее
Инфекции мочевыводящих путей
Инфекции мочевыводящих путей (ИМП) — микробно-воспалительные заболевания органов мочевой системы: уретры, мочеточников, мочевого пузыря, почек. Имеют высокую распространенность в раннем детском возрасте. У девочек старше 2 лет ИМП возникает чаще, однако среди новорожденных и грудных детей заболевание больше распространено у мальчиков. Лидируют бактериальные возбудители (прежде всего, кишечная палочка, затем стафилококки, стрептококки, клебсиеллы, энтерококки, синегнойная палочка и др.), также причиной ИМП могут являться бактерии Chlamidia trachomatis (урогенитальный хламидиоз), микоплазма (микоплазмоз), уреаплазма (уреаплазмоз).
Родителям следует обратить внимание на следующие симптомы: ребенок ведет себя беспокойно, часто плачет; мочеиспускания частые, малыми порциями, болезненные; задержка мочеиспускания; высокая температура; частые срыгивания, рвота и отказ от еды; вялость, бледность кожных покровов; боль в животе; диарея; боль в поясничной области; моча с неприятным запахом, кровь в моче.
Первая линия терапии ИМП у детей — антибиотики (амоксициллин, амикацин, цефотаксим и др.), препараты назначаются эмпирически, до установления в лаборатории причины (возбудителя) заболевания, после установления меняются на более подходящие (при необходимости). Длительность курса антибиотикотерапии у детей младшего возраста составляет 7–14 дней, в зависимости от тяжести заболевания.
Гастроэнтерит
Воспаление слизистой оболочки кишечника, вызванное вирусами, бактериями или паразитами. Наиболее распространен вирусный гастроэнтерит, вызванный норовирусной или ротавирусной инфекцией, распространяется через зараженную пищу, воду или при контакте с заразившимся человеком. Бактериальный гастроэнтерит вызывают кампилобактер еюни, кишечная палочка, сальмонелла, шигелла, стафилококк, иерсения. Профилактика заболевания — мытье рук.
Симптомы гастроэнтерита включают боль в животе, головную, мышечную и суставную боли, рвоту, диарею, лихорадку и озноб. Большинство заболевших выздоравливают без лечения через несколько дней, однако у маленьких детей очень важно не допустить обезвоживания, предлагать им достаточное количество жидкости (включая грудное молоко).
Безопасность детей (случайные отравления и бытовой травматизм)
Дети раннего возраста часто становятся жертвами собственного горячего интереса к тому, что их окружает и (особенно) выглядит необычно. К сожалению, даже самые внимательные родители иногда не способны предотвратить бытовой травматизм у ребенка, поскольку чисто физически не могут наблюдать за ним круглосуточно, а работая, оставляют на попечение старших родственников или нянь.
Наиболее частые причины опасных травм у маленьких детей: оставление на пеленальном столике или стиральной машине без наблюдения, отсутствие специальной защиты на острых углах мебели и дверцах шкафов, шнуры удлинителей, оставленные на полу, отсутствие блокираторов на розетках и окнах, хранение бытовой химии и лекарств в местах, доступных для ребенка, оставление без присмотра в ванной комнате во время купания.
Поставьте блокираторы на окна (москитные сетки защитой не считаются, более того, создают иллюзию безопасности).
Установите блокираторы на розетки, спрячьте шнуры удлинителей за мебель или в специальные короба.
Закройте острые углы мебели специальной защитой, заприте ящики, заблокируйте прихлопы у дверей, прикрутите мебель к стенам (особенно комоды, легкие шкафы и двухъярусные кровати).
Не разрешайте детям играть в активные игры на втором этаже двухъярусной кровати, обеспечьте освещение лестницы, детей младше 6 лет укладывайте на нижнем ярусе двухъярусной кровати.
Уберите всю бытовую химию и лекарства в места, недоступные для детей. Лекарства доставайте только в моменты приема и сразу же убирайте на место.
Не кормите маленьких детей пищей, которой легко подавиться. Правила оказания немедленной помощи при аспирации (вдыхании) инородного тела можно прочитать здесь.
Соблюдайте дозировку лекарств, прописанных врачом. Никогда не называйте лекарства вкусными конфетами или лакомством, такие действия могут спровоцировать ребенка «попробовать их», когда вас не будет рядом. Аллергические реакции на определенные лекарства требуют срочного вызова скорой помощи. В будущем родители должны помнить о таких реакциях и всегда сообщать о них врачам.