Чем выгоден доступ к поджелудочной железе через lig gastrocolicum
Чем выгоден доступ к поджелудочной железе через lig gastrocolicum
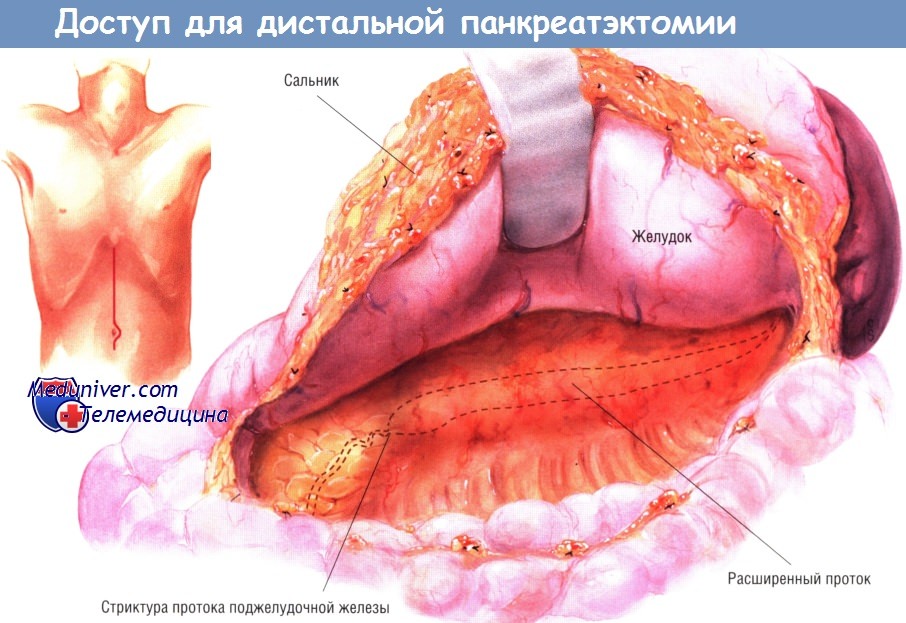
Операцию можно выполнить либо через срединную, либо двустороннюю подрёберную лапаротомию. После проникновения в брюшную полость хирург входит в сальниковую сумку, отделяя сальник от поперечной ободочной кишки.
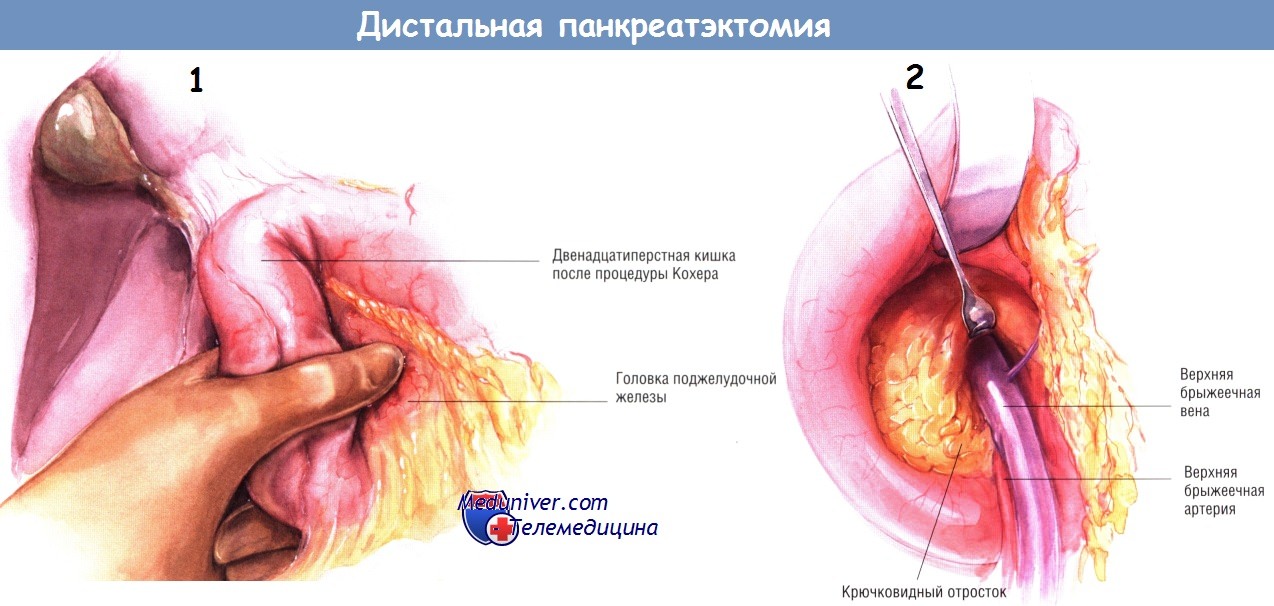
Весь хвост, тело и шейку железы можно обнажить и пальпировать через малый сальник, определяя при этом распространённость заболевания. После этого мобилизуют двенадцатиперстную кишку по Кохеру и тщательно пальпируют головку и крючковидный отросток поджелудочной железы.
Если хирург чувствует, что головка и крючковидный отросток поджелудочной железы относительно нормальны, а основные поражения располагаются в теле и хвосте железы, тогда он может приступить к выполнению дистальной панкреатэктомии в объёме 85% органа. Обычно операцию начинают с отделения шейки поджелудочной железы от верхней брыжеечной и воротной вен и обведения этих сосудов малым дренажем Пенроуза.
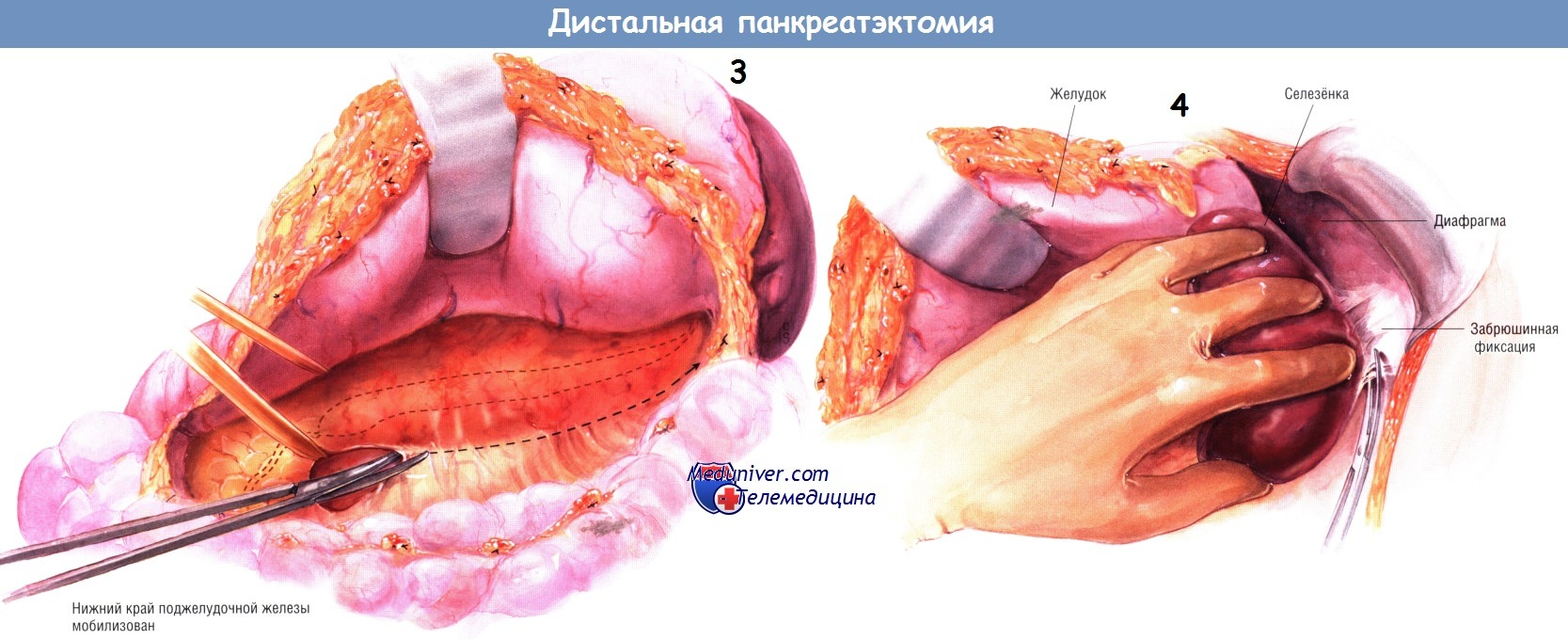
Ранняя идентификация этих важных сосудистых структур помогает предупредить их ранения при дальнейшей мобилизации головки и хвоста поджелудочной железы. После этого мобилизуют нижний край поджелудочной железы от её шейки до хвоста.
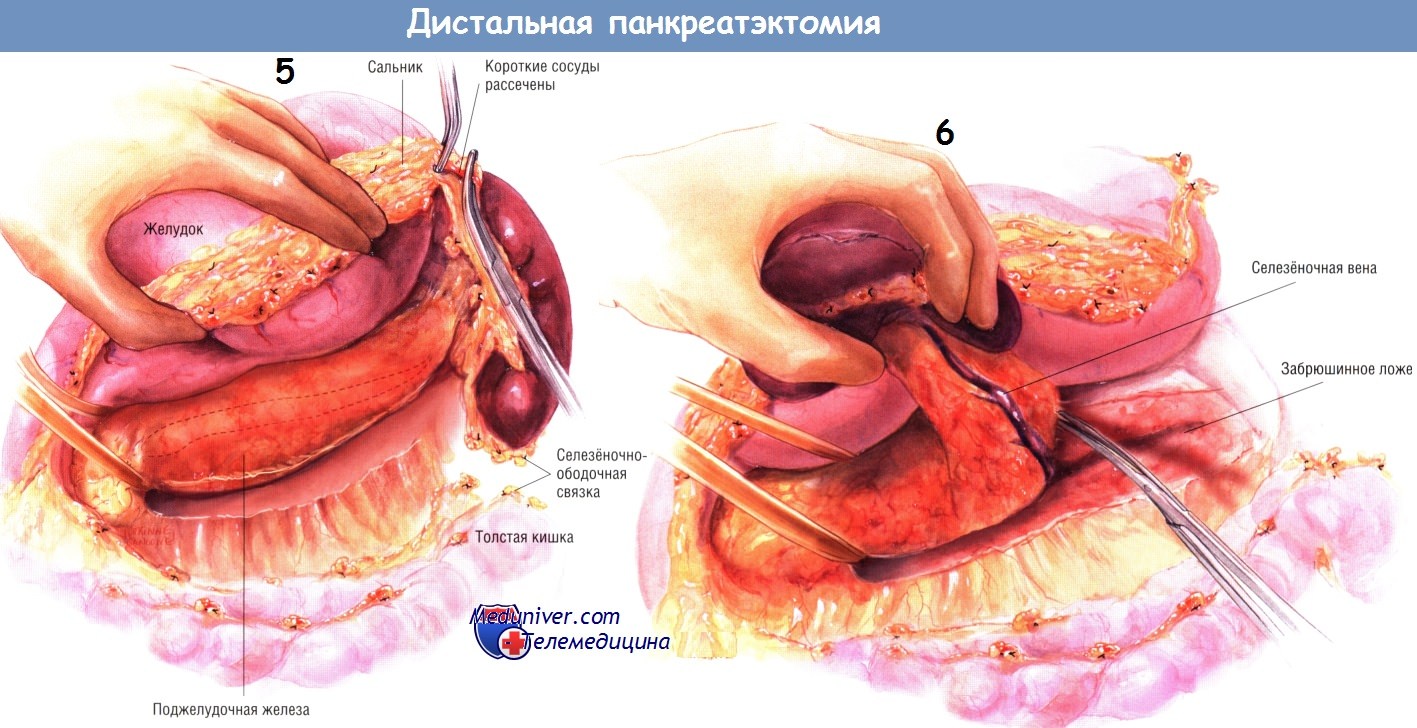
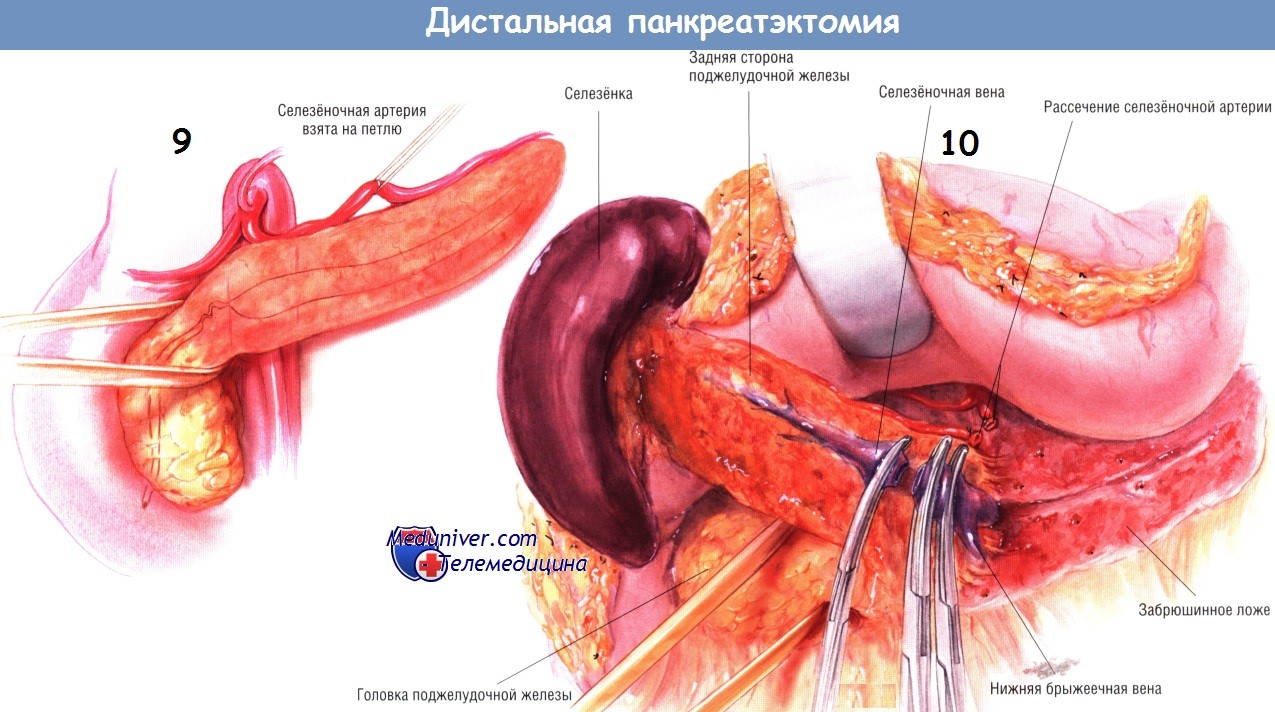
Следующий этап операции — мобилизация селезёнки из забрюшинного пространства. Связки между нижним полюсом селезёнки и сальником, а также селезёночным углом толстой кишки пересекают между двумя зажимами и перевязывают шёлком № 2/0. В дальнейшем сальник спереди от ворот селезёнки пересекают между зажимами Келли и лигируют шёлком № 2/0. Между зажимами Рейнхоффа пересекают короткие сосуды желудка и перевязывают их шёлком № 3/0.
Селезёнку, хвост и тело поджелудочной железы мобилизуют из забрюшинного пространства. Следует быть осторожным, чтобы не повредить нижнюю брыжеечную вену и место её слияния с селезёночной веной. Нижняя брыжеечная вена часто впадает непосредственно в верхнюю брыжеечную, а не в селезёночную вену. Если она соединяется с селезёночной веной, следует попытаться сохранить её. Если при этом возникают трудности, нижнюю брыжеечную вену можно беспрепятственно пережать, пересечь и перевязать.
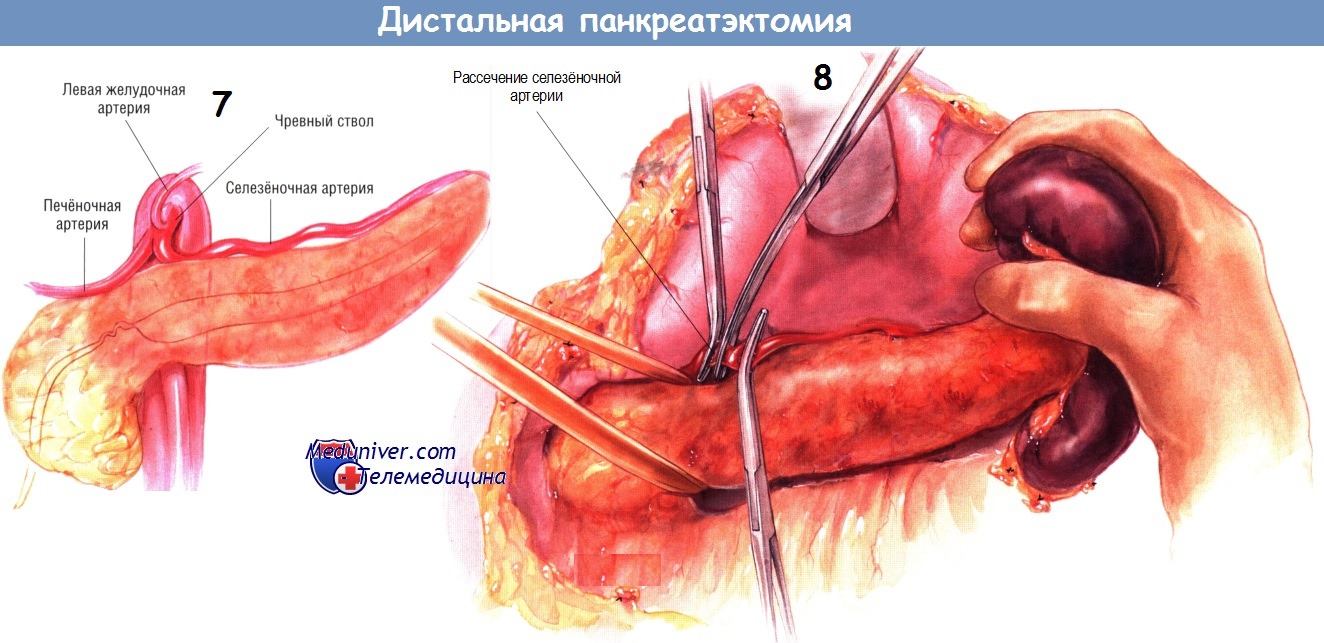
Когда хвост и тело поджелудочной железы будут мобилизованы из забрюшинного пространства, идентифицируют селезёночную артерию в том месте, где она отходит от чревного ствола. Хирург должен быть уверен в том, что он обнаружил именно селезёночную артерию. Ответвление печёночной артерии от чревного ствола нередко более выступающее, его лучше видно и легче пропальпировать, чем селезёночную артерию.
Хирург должен быть абсолютно уверен в том, что он нашёл именно селезёночную, а не печёночную артерию. На селезёночную артерию накладывают зажимы, а затем пересекают и перевязывают с прошиванием. Если селезёночная вена затромбировалась вследствие хронического панкреатита, некоторые хирурги предпочитают находить селезёночную артерию в самом начале операции, до мобилизации селезёнки из забрюшинного пространства. Если хирург сначала выделит селезёночную артерию у верхнего края тела поджелудочной железы и обведёт её сосудистой тесёмкой, то при осложнении кровотечением последующей мобилизации селезёнки и хвоста поджелудочной железы селезёночную артерию можно будет перевязать.
Заднюю поверхность тела железы продолжают мобилизовать из забрюшинного пространства до тех пор, пока не будет хорошо видно место слияния нижней брыжеечной и селезёночной вен. В этой точке селезёночную вену отделяют от задней поверхности поджелудочной железы, в дистальном направлении до места её слияния с нижней брыжеечной веной и затем трижды пережимают, пересекают и трижды лигируют. Дистальную часть селезёночной вены следует сохранить и осторожно отделить от задней поверхности поджелудочной железы Большую часть этой препаровки можно сделать тупым способом.
Однако существуют небольшие вены, идущие от поджелудочной железы к селезёночной вене, их следует идентифицировать, перевязать и пересечь. Вновь подчеркнём, что при трудности этой диссекции допустимо пережать, пересечь и перевязать нижнюю брыжеечную вену и оставить селезёночную вену на тыле поджелудочной железы до места её слияния с верхней брыжеечной веной.
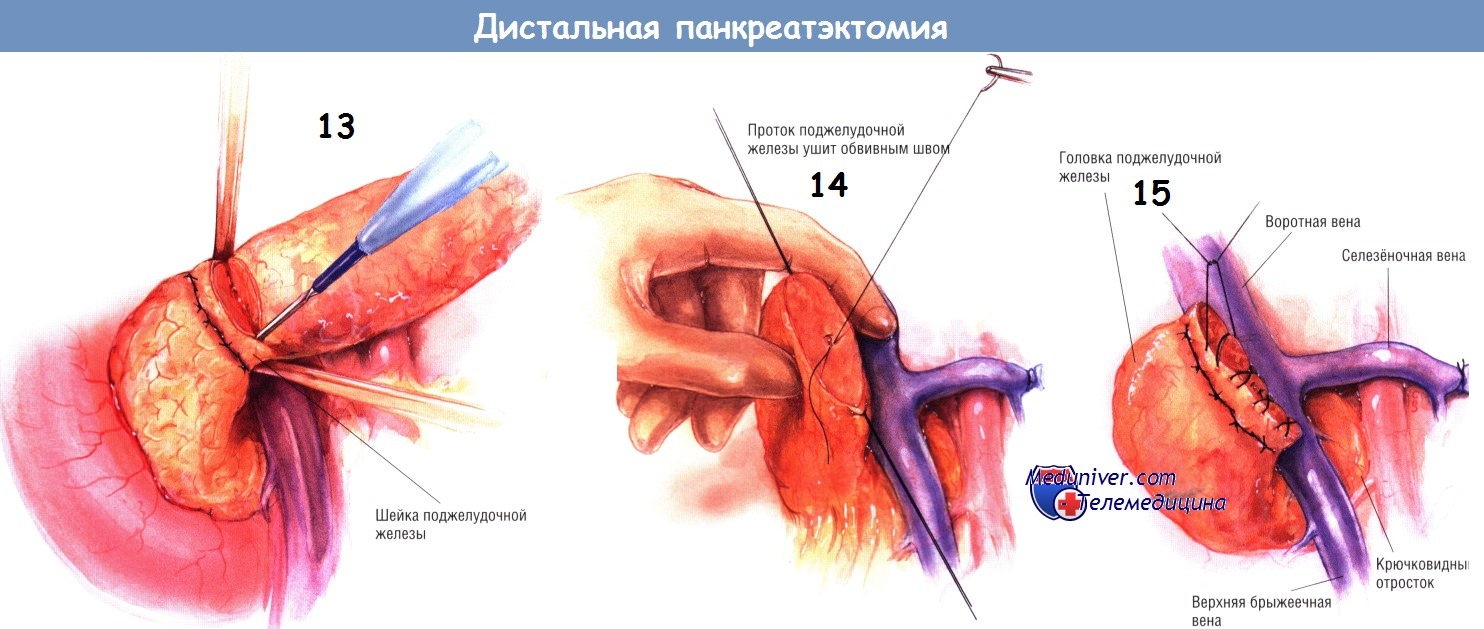
Когда тело и шейка поджелудочной железы будут полностью мобилизованы, чётко идентифицируют место соединения селезёночной и верхней брыжеечной вен. Если селезёночная вена не была перевязана ранее, её лигируют на этом этапе. До пересечения шейки поджелудочной железы накладывают ряд горизонтальных матрацных швов синтетической рассасывающейся нитью № 3/0, проходящий через проксимальную часть шейки железы.
Хирург должен стараться завязывать эти швы достаточно туго, чтобы обеспечить гемостаз, но не чрезмерно сильно, чтобы они не прорезали паренхиму железы. Если орган в этой области заметно фиброзирован, эти швы затянуть не сложно. Однако при относительно нормальной ткани железы завязывать лигатуры нужно очень осторожно.
Когда будет завязан весь ряд швов, пересекают электроножом шейку железы. Если в остающейся части железы можно найти панкреатический проток, его нужно перевязать нитью. Особые усилия следует приложить к тому, чтобы лигировать проток отдельно от ткани железы. Это один из факторов, значительно уменьшающих вероятность образования панкреатических свищей после операции. Второй ряд синтетических рассасывающихся швов нитями № 3/0 накладывают в форме восьмёрок на конец поджелудочной железы. К резекционной поверхности культи поджелудочной железы подводят два дренажа из силиконового пластика, присоединённых к закрытой аспирационной системе.

Видео техники лапароскопической дистальной панкреатэктомии
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Хирургия поджелудочной железы
Поджелудочная железа участвует в процессе пищеварения и является производителем гормонов, регулирующих содержание сахара в крови. Далеко не все патологии поджелудочной можно вылечить медикаментозно. Нередко для оздоровления органа приходится прибегать к хирургическому вмешательству. Но операции на поджелудочной могут вызвать немало осложнений. Поэтому важно выбрать клинику с опытными врачами, способными провести вмешательство с минимальными последствиями для организма. В госпитале на Яузе оперативная хирургия поджелудочной железы проводится на высочайшем уровне, соответствующем лучшим клиникам Европы.
При каких заболеваниях хирургия поджелудочной железы необходима
Поджелудочная железа относится к так называемым «ненадежным органам». Оперативное вмешательство — процесс очень сложный, зачастую связанный с определенными рисками. В клинике на Яузе хирургия поджелудочной железы используется, когда альтернативных способов лечения не осталось, а консилиум врачей уверен в успешном завершении вмешательства.
Хирургия поджелудочной железы при раке неизбежна, так как без удаления опухоли пациент может погибнуть. Успех операции зависит от опыта врача и точности используемого оборудования. Обращаясь в клинику на Яузе, вы получаете гарантию, что проводить лечение будет специалист высшей категории, имеющий докторскую степень, а зачастую и награды за научные достижения. К абсолютным показаниям для проведения операции относятся:
Также применяется хирургия при кистах поджелудочной железы, которые вызывают некупируемые боли и нарушают отток.
услуги
Хирургия
Наши специалисты:
Виды хирургических вмешательств при патологиях поджелудочной железы
Любые оперативные вмешательства на данном органе относятся самым сложным Условно их разделяют на радикальные и паллиативные. В первом случае удаляется часть органа. Второй вариант подразумевает не устранение проблемы, а облегчение текущего состояния пациента.
К паллиативным операциям относятся дренирование кист и абсцессов, трансдуоденальная папиллэктомия. Радикальными считаются следующие виды хирургического вмешательства:
Хирургия печени и поджелудочной железы в Москве
В медцентре на Яузе проводятся оперативное лечение поджелудочной любой степени сложности. Оснащение клиники и опыт врачей позволяет добиваться отличных результатов в сложных случаях.
Решение о проведении хирургического вмешательства принимается коллегиально.В обсуждении принимают участие несколько узких специалистов. Тщательно взвешиваются все преимущества проведения операции и предполагаемые последствия. При необходимости специалисты получают консультацию от израильских коллег.
Как записаться на консультацию в центр хирургии поджелудочной железы
Запись к специалисту можно забронировать на сайте клиники. Там же доступен заказ обратного звонка.
Операции на поджелудочной обычно сопровождаются длительным восстановительным периодом. Наши пациенты проводят его в комфортном и уютном отделении стационара под постоянным присмотром врачей.
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
—>
Лапароскопическая резекция поджелудочной железы
Лапароскопическая резекция поджелудочной железы
Поджелудочная железа — один из самых сложных для хирургического вмешательства органов. До недавнего времени её частичная резекция могла быть выполнена только классическим методом «большой» открытой операции, что означало долгий восстановительный период.
Лапароскопические же операции на поджелудочной железе даже для самых прогрессивных хирургических клиник вовсе не повседневность и рутина, выполняются такие вмешательства нечасто. Дело в особенностях анатомии поджелудочной железы, ее топографическом расположении и чрезвычайной чувствительности органа к любым хирургическим манипуляциям. После совсем небольшого вмешательства могут возникнуть серьезные и даже жизнеугрожающие осложнения. Кроме того, выполнение даже открытых операций на поджелудочной железе требует высокой профессиональной подготовки хирургической бригады, большого опыта хирургов, причем без современного технического оснащения невозможно выполнить ни открытую, ни лапароскопическую операцию. Лапароскопические вмешательства на поджелудочной — своего рода «знак качества» хирургической клиники.
К нам обратилась пациентка 70 лет по поводу нейроэндокринной опухоли поджелудочной железы. Пациентка страдала множеством сопутствующих заболеваний: бронхиальной астмой, неконтролируемой артериальной гипертензией III ст., остеохондрозом позвоночника, полиостеоартритом коленных и тазобедренных суставов, остеонекрозом головки бедренной кости и ожирением II степени. При дальнейшем обследовании были обнаружены полипы в желудке и толстой кишке, кисты обеих почек и очаговые образования в печени. Ранее пациентке была произведена экстирпация матки по поводу рака. Несмотря на такие исходные данные, целый комплекс серьезных сопутствующих заболеваний, пациентка нуждалась в оперативном вмешательстве на поджелудочной железе по жизненным показаниям. Исходя из размеров и локализации опухоли, предстояло выполнить резекцию поджелудочной железы с удалением «тела» и «хвоста» железы. Методом выполнения операции с учетом опыта хирургов и технических возможностей выбран лапароскопический.
Оперировала пациентку хирургическая бригада во главе с Ринатом Рифкатовичем Мударисовым, заместителем главного врача по хирургической помощи. Оперативное вмешательство прошло по плану, без осложнений. Выполнена лапароскопическая корпорокаудальная резекция поджелудочной железы вместе с опухолью. Несмотря на объем и сложность операции, а также сопутствующие заболевания, осложнений во время операции и в послеоперационном периоде не возникло. В день операции пациентка была активизирована, присаживалась на кровати. На следующий день самостоятельно ходила по палате, чувствовала себя вполне удовлетворительно. Сейчас она выписана из стационара под амбулаторное наблюдение.
Операционная бригада:
Хирург: Мударисов Р. Р.
Ассистент: Мноян А. Х.
Операционная сестра: Борисова О. Н.
Анестезиолог: Михайлов М. А.
Анестезист: Ситникова Н. В.
Протокол лечения пациентов с острым панкреатитом
Протокол разработан на основе рекомендаций Российского общества хирургов и приказа Департамента здравоохранения города Москвы № 320 (2011г.)
Классификация острого панкреатита, формулировка диагноза.
1. Острый алкогольно-алиментарный панкреатит.
2. Острый билиарный панкреатит (холелитиаз, парафатериальный дивертикул дивертикул, папиллит, описторхоз ).
3. Острый травматический панкреатит (вследствие травмы поджелудочной железы, в том числе операционной или после ЭРХПГ).
4. Другие этиологические формы (аутоиммунные процессы, сосудистая недостаточность, васкулиты, лекарственные, инфекционные заболевания), аллергические, дисгормональные процессы при беременности и менопаузе, заболевания близлежащих органов.
1. Острый панкреатит лёгкой степени. Панкреонекроз при данной форме острого панкреатита не образуется (отёчный панкреатит) и органная недостаточность не развивается.
2. Острый панкреатит тяжёлой степени. Характеризуется наличием органной и полиорганной недостаточности, перипанкреатического инфильтрата, формированием псевдокист, развитием инфицированного панкреонекроза (гнойно-некротического парапанкреатита).
Диагностика острого панкреатита.
Диагностическая программа включает в себя: клиническую, лабораторную и инструментальную верификацию диагноза острого панкреатита; стратификацию пациентов на группы в зависимости от тяжести заболевания; построение развернутого клинического диагноза.
Верификация диагноза острого панкреатита включает в себя: физикальное исследование – оценка клинико-анамнестической картины острого панкреатита; лабораторные исследования – общеклинический анализ крови, биохимический анализ крови (в т.ч. а-амилаза, липаза, билирубин, АлАТ, АсАТ, ЩФ, мочевина, креатинин, электролиты, глюкоза), общеклинический анализ мочи, коагулограмма, группа крови, резус-фактор; обзорная рентгенограмма брюшной полости (увеличение диаметра петель тонкой кишки, уровни жидкости), рентгенография грудной клетки (гидроторакс, дисковидные ателектазы, высокое стояние купола диафрагмы, гипергидратация паренхимы, картина ОРДС), ЭКГ; УЗИ брюшной полости – оценка наличия свободной жидкости, оценка состояния поджелудочной железы (размеры, структура, секвестры, жидкостные включения), оценка состояния билиарного тракта (гипертензия, конкременты), оценка перистальтики кишечника.
Пациентам с предположительным клиническим диагнозом острого панкреатита показано выполнение ЭГДС (дифференциальный диагноз с язвенным поражением гастродуоденальной зоны, осмотр БДС).
Стратификация пациентов по степени тяжести острого панкреатита по следующим критериям:
1. Тяжелый панкреатит (более одного из критериев):
Пациенты с тяжелым панкреатитом госпитализируются в отделение хирургической реанимации.
Пациенты с панкреатитом легкого течения госпитализируются в хирургическое отделение.
Лечение пациентов с острым панкреатитом легкого течения.
Базисный лечебный комплекс:
В динамике ежедневно оцениваются: критерии ССВР, а-амилаза. Требования к результатам лечения: купирование болевого синдрома, клинико-лабораторное подтверждение разрешения активного воспалительного процесса.
Отсутствие эффекта от проводимой анальгетической и спазмолитической терапии в течение 12-48 часов, быстро прогрессирующая желтуха, отсутствие желчи в ДПК при ЭГДС, признаки билиарной гипертензии по данным УЗИ свидетельствуют о стеноза терминального отдела холедоха (вклиненный конкремент БДС, папиллит). В этом случае показано проведение ЭПСТ. При остром панкреатите ЭПСТ производится без ЭРХПГ!
Мониторинг общесоматического и локального статуса пациентов с тяжелым острым панкреатитом:
Лечебная тактика у пациентов с острым панкреатитом тяжелого течения в фазу панкреатогенной токсемии.
Основным видом лечения острого панкреатита в фазе токсемии является комплексная интенсивная консервативная терапия.
Базисная терапия острого панкреатита дополняется следующими компонентами:
— интенсивное ингибирование секреции поджелудочной железы (октреотид 300 мкг x 3 раза в сутки подкожно или 1000 мкг в сутки непрерывной инфузией) до нормализации показателей а-амилазы и липазы;
— продленная эпидуральная анестезия;
— доза инфузионных растворов должна быть не менее 40-60 мл/кг массы тела больного в сутки; высокообъемная инфузионная терапия включает в себя сбалансированные кристаллоидные растворы и коллоидные растворы (в сочетании кристаллоидов и коллоидов 2:1);
— реологически активная терапия: коллоиды в сочетании с антиагрегантами, НФГ (15-20 тыс. ед. в сутки) или НМГ; введение антиоксидантов;
— экстракорпоральная детоксикация: продленная вено-венозная гемодиафильтрация и серийный плазмаферез;
— установка ниппельного зонда энтерального питания за дуодено-еюнальный переход с одновременной установкой назо-гастрального зонда для желудочной декомпрессии; введение в первые 24-48 часов в тонкую кишку электролитных растворов (1 – 2 литра/сут); последующее энтеральное питание олигомерными и полимерными питательными смесями;
— обеспечение смешанной парентерально-энтеральной нутритивной поддержки с калоражем не менее 2000 ккал в сутки.
Хирургическая тактика:
Оперативные вмешательства лапаротомным доступом в фазу ферментной токсемии противопоказаны. По показаниям применяются малоинвазивные вмешательства – чрезкожные пункции и дренирования, лапароскопия, ЭПСТ.
Чрескожная пункция и дренирование острых жидкостных скоплений под контролем УЗИ позволяет снизить уровень эндогенной интоксикации.
Пункции подлежат очаги острых жидкостных скоплений, располагающиеся в сальниковой сумке, забрюшинной клетчатке, и в случаях, когда лапароскопическое дренирование острых жидкостных скоплений в брюшной полости невозможно (тяжесть состояния больного, больной перенес раннее несколько операций на брюшной полости, гигантская вентральная грыжа).
Экстренная декомпрессия желчевыводящих путей у больных острым билиарным панкреатитом показана при: отсутствии эффекта от проводимой консервативной терапии в течение 6-12 часов; вклиненном конкременте БДС; нарастании явлений механической желтухи; прогрессировании явлений острого холецистита и/или холангита.
При диагностированном резидуальном или рецидивном холедохолитиазе, холедохолитиазе на фоне хронического калькулезного холецистита, остром обтурационном холангите, папиллите или папиллостенозе показано проведение ЭПСТ без ЭРХПГ! При невозможности проведения ЭПСТ показана чрескожная чреспеченочная микрохолецистостомия под контролем УЗИ. При невозможности добиться адекватной декомпрессии из вышеописанных доступов показана чрескожная чреспеченочная холангиостомия. В случае вклинения конкремента в области большого дуоденального сосочка предпочтение отдается эндоскопической папиллогомии.
Показания к лапароскопии:
— клиническая картина перитонита с наличием УЗ-признаков свободной жидкости в брюшной полости;
— необходимость проведения дифференциальной диагностики с другими острыми заболеваниями органов брюшной полости.
Лечебная тактика у пациентов с тяжелым панкреатитом в фазу асептической секвестрации.
Клинико-морфологической формой острого панкреатита в фазе асептической секвестрации является постнекротическая псевдокиста поджелудочной железы, срок формирования которой составляет от 4 недель и в среднем до 6 месяцев.
Исходы острого панкреатита в фазу асептической секвестрации:
4) Инфицирование зон панкреатогенной деструкции (развитие гнойных осложнений).
Диагностические критерии фазы асептической секвестрации:
— уменьшение степени выраженности ССВР, отсутствие признаков инфекционного процесса;
— УЗ-признаки и КТ-признаки асептической деструкции в очаге поражения (сохраняющееся увеличение размеров поджелудочной железы, нечеткость ее контуров и появление жидкости в парапанкреатической и забрюшинной клетчатке c последующим формированием псевдокист, визуализация секвестров в ткани поджелудочной железы и в парапанкреатической клетчатке).
Лечение в фазу асептической секвестрации.
Хирургическая тактика у пациентов с острым панкреатитом в период асептических деструктивных осложнений.
Показание к оперативным вмешательствам – наличие отграниченных парапанкреатических жидкостных скоплений (с секвестрами или без таковых).
Приоритетным является выполнение малоинвазывных чрезкожных вмешательств под УЗ-контролем или КТ-контролем.
Чрезкожные пунции под УЗ-контролем показаны при наличии жидкостных образований объемом не более 100 мл. Систематические пункции могут послужить окончательным методом хирургической помощи или позволить отложить выполнение радикальной операции.
Чрезкожное дренирование под УЗ-контролем проводится при наличии жидкостных скоплений объемом более 100 мл. Дренирование кисты предусматривает аспирационно-промывную санацию полости кисты и оценку адекватности дренирования с помощью динамической фистулографии.
Оперативные вмешательства лапаротомическим и (или) люмботомическим доступом проводятся при наличии технических ограничений к безопасному выполнению пункционных вмешательств (расположение на предполагаемой траектории вмешательства ободочной кишки, селезенки, крупных сосудов, плеврального синуса); при преобладании в жидкостном скоплении или острой псевдокисте тканевого компонента (секвестров).
При очаговом процессе следует использовать мини-лапаротомию (параректальную, трансректальную, косую в подреберье) или мини-люмботомию. При распространенном процессе следует использовать широкую срединную лапаротомию, широкую люмботомию или их сочетание.
В условиях завершенной секвестрации и полной некросеквестрэктомии операция должна завершатся «закрытым» дренированием образовавшейся полости 2-х просветными дренажами, по числу отрогов полости, которые выводятся на брюшную стенку вне операционной раны. Рана ушивается наглухо. В послеоперационном периоде проводится аспирационно-промывное лечение до облитерации полости.
При незавершенной секвестрации и неполной некрсеквестрэктомии операция должна завершатся «открытым» дренированием 2-х просветными дренажами по числу отрогов полости, выводимыми вне раны через контрапертуры и введением тампонов в образовавшуюся полость через операционную рану. Рана частично ушивается и формируется бурсооментостома или люмбостома для доступа к очагу деструкции при последующих программных санациях. По дренажам проводится аспирационно-промывное лечение, перевязки с дополнительной некрсеквестрэктомией и сменой тампонов до очищения полости с последующим наложением вторичных швов на рану и переходом на закрытое дренирование.
Лечебная тактика у пациентов с тяжелым панкреатитом в фазу гнойно-септических осложнений.
Клинико-морфологическими проявлениями острого панкреатита в фазу гнойно-септических осложнений являются:
Диагностические критерии фазы гнойно-септических осложнений:
1. Клинико-лабораторные проявления инфекционного процесса: прогрессирование клинико-лабораторных показателей ССВР на 3 неделе заболевания; высокие показатели маркеров острого воспаления (С-реактивного белка – более 120 г/л и прокальцитонина – более 2 нг/мл); лимфопения, увеличение СОЭ, повышение концентрации фибриногена; ухудшение состояния больного по интегральным оценочным системам.
2. Инструментальные критерии нагноения: КТ-признаки (нарастание в процессе наблюдения жидкостных образований, в очаге панкреатогенной деструкции и/или наличие пузырьков газа) и/или положительные результаты бактериоскопии, полученные при тонкоигольной пункции.
Хирургическая тактика у пациентов с острым панкреатитом в фазу гнойно-септических осложнений.
При развитии гнойных осложнений показано срочное хирургическое вмешательство.
Малоинвазивные пункционные вмешательства (пункция и дренирование) показаны при наличии четко отграниченных гнойных скоплений (жидкостные скопления, панкреатический абсцесс, инфицированная псевдокиста) без выраженного тканевого компонента (секвестров). Оптимальным следует считать установку в полость гнойника двух дренажей с последующей установкой промывной системы.
Оперативные вмешательства лапаротомным и люмботомическим доступом показаны в случаях значительной распространенности процесса в забрюшинной клетчатке или при отграниченном процессе с наличием в полости гнойника крупных некротических фрагментов. Основным методом санации гнойно-некротических очагов является некрсеквестрэктомия, которая может быть как одномоментной, так и многоэтапной.
Оптимальным доступом является внебрюшинный, в виде люмботомии с продлением разреза на брюшную стенку по направлению к прямой мышце живота, что позволяет при необходимости, дополнить этот доступ лапаротомией.
Способ завершения операции зависит от адекватности некрсеквестрэктомии. При полном удалении некротических тканей возможно «закрытое» дренирование двухпросветными дренажами по числу отрогов полости с выведением дренажей через контрапертуры на брюшной стенке. Через дренажи в послеоперационном периоде проводится аспирационно-промывная санация.
При неполном удалении некротических тканей следует применять «открытое» дренирование двухпросветными дренажами по числу отрогов полости, в сочетании с тампонированием полости через операционную рану и оставлением доступа для последующих программных ревизий и некрэктомий в виде оментобурсостомы и (или) люмбостомы. Через дренажи в послеоперационном периоде проводится аспирационно-промывная санация.
Контроль за адекватностью дренирования и состоянием (размерами) дренированных полостей должен проводиться с помощью фистулографии, УЗИ и КТ каждые 7 суток. Неэффективность дренирования (по клинико-инструменальным данным) или появление новых гнойных очагов служит показанием к повторной операции с дополнительной некрэктомией и дренированием.
При развитии аррозивного кровотечения в очаге гнойной деструкции следует произвести ревизию зоны кровотечения, удалить секвестры, прошить место кровотечения (временный гемостаз) и выполнить перевязку сосудов на протяжении вне гнойного очага (окончательный гемостаз). Накладывать швы на стенку сосуда в зоне дефекта в гнойной запрещено. При невозможности лигирования сосудов вне гнойного очага показана дистальная резекция поджелудочной железы и спленэктомия.
Антибактериальная терапия при остром панкреатите.
• Антибиотикопрофилактика не показана у пациентов с тяжелым острым панкреатитом в фазе ферментной токсемии.
• У пациентов в фазе гнойно-септических осложнений эмпирической терапией считается:
Пиперациллин-тазобактам 4.5 г в/в каждые 6 часов
Цефепим 1 г в/в каждые 8 часов ПЛЮС метронидазол 500 мг в/в каждые 8 часов
Ципрофлоксацин 400 мг в/в каждые 12 часов ПЛЮС метронидазол 500 мг в/в каждые 8 часов
Проникновение селективных антибиотиков в поджелудочную железу.
Хорошее (>40%): фторхинолоны, карбапенемы, цефтазидим, цефепим, метронидазол, пиперациллин-тазобактам