Фпн при беременности что это такое
Фетоплацентарная недостаточность. Причины, симптомы, терапия, профилактика
Во время беременности в организме участвует в процессе каждая клеточка и любой незначительный сбой, может спровоцировать ряд неблагоприятных событий. Фетоплацентарная недостаточность (ФПН) является серьёзной патологией при вынашивании ребёнка. Ещё несколько лет назад такой диагноз встречался не часто, но в последнее время с ней сталкивается практически половина рожениц. Что же это такое и как бороться с опасной болезнью?
Фетоплацентарная недостаточность: определение
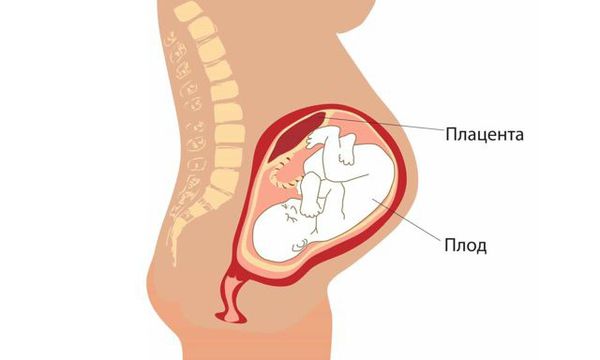
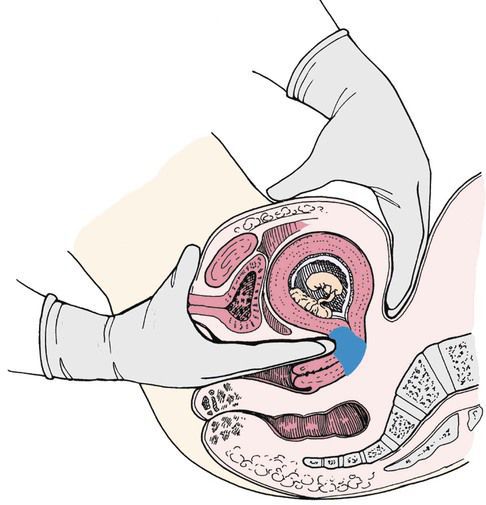
При зачатии вместе с плодом одновременно формируется и развивается плацента или детское место, так называют в народе. Это уникальный временный орган, появляется он только при беременности, а когда ребёнок рождается, то и плацента выходит следом. Она выполняет важнейшие функции:
Иногда происходит так, что плацента перестаёт выполнять какую-то функцию или полностью отключается, то есть стареет раньше положенного срока, нарушается питательный обмен, кровоток – это называется фетоплацентарная недостаточность.
Причины
На развитие ФПН влияют многочисленные факторы:
Список причин обширный и поэтому, чтобы контролировать ситуацию и развитие беременности нужно своевременно посещать врача и проходить все рекомендуемые обследования.
Уже несколько лет активно применяется пренатальный скрининг, это комплекс процедур (УЗИ, биохимический анализ крови, осмотр пациентки), который позволяет выявить патологии на ранних сроках.
Классификация ФПН
ФПН по срокам образования:
ФПН по стадии развития:
Наиболее распространяя является хроническая фетоплацентарная недостаточность, её подразделяют на несколько форм:
От вида, формы и степени патологии зависит терапия, жизнь ребёнка и его развитие.
Симптомы
Одинаковых и точных признаков ФПН нет. Все зависит от формы патологии. Естественно, что при острой недостаточности симптомы невозможно не заметить: изменяется самочувствие женщины, кровотечение открывается, а ребёнок резко затихает и прекращает шевелиться.
Хроническая форма протекает спокойно, лишь возможны небольшие кровяные выделения периодически, а размеры живота не соответствуют норме по сроку беременности.
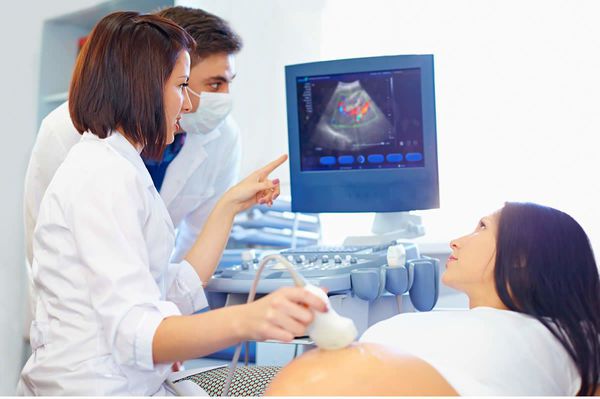
Именно поэтому, женщина должна посещать все назначенные УЗИ и скрининги. Именно с помощью данных процедур врач может оценить функциональность и состояние плаценты.
Диагностика
Чтобы поставить точный диагноз ФПН проводится комплексное обследование, включающее следующие этапы:
Существует группа риска, куда входят некоторые категории женщин, имеющих большую вероятность развития ФНП при беременности:
Такие пациентки требует повышенного внимания.
Терапия
Универсальной схемы лечения нет. Это связано с тем, что патология имеет много форм и видов, может развиться из-за самых разных факторов. Поэтому врачи в большинстве случаев направляют будущую мать в стационар, чтобы понаблюдать за интенсивностью ФПН и предпринять корректные меры.
Самостоятельно назначать лечение ни в коем случае нельзя! При первых же признаках недомогания, уменьшения количества шевелений, кровянистых выделений нужно сразу же обращаться к врачу.
Осложнения
Фетоплацентарная недостаточность может не оказать пагубного воздействия на ребёнка, если протекает в определённой форме. При же острой степени и в тяжёлых случаях может спровоцировать развитие серьёзных болезней:
Каждый случай гинеколог рассматривает индивидуально, а возможные осложнения зависит от множества факторов.
Профилактика
Способы профилактики универсальны и доступны всем:
Конечно, полностью предугадать развитие каких-то патологий невозможно. Но здоровый образ жизни, контроль за собственным самочувствием и планирование беременности – это все повышает шансы благополучно выносить малыша.
Нередко у абсолютно здоровых женщин возникают проблемы при гестации, это может быть наследственное или же какие-то болезни обострились из-за увеличившейся нагрузки, поэтому важно регулярно наблюдаться у врача и замечать даже небольшие изменения в самочувствии, активности ребёнка. Внимательность поможет выявить патологию ФПН своевременно.
Что такое фетоплацентарная недостаточность? Причины возникновения, диагностику и методы лечения разберем в статье доктора Симаниной Светланы Викторовны, гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
Фетоплацентарная недостаточность (ФПН) — это изменения в плаценте и реакция плода на различные патологические состояния в организме матери.
ФПН длительное время может никак не проявляться, первые признаки возникают с началом осложнений, таких как отставание в росте и развитии плода. Они выявляются инструментальными методами, например с помощью УЗИ, и при объективном обследовании (аускультации сердцебиения плода, осмотре и измерении высоты стояния дна матки).
Все причины фетоплацентарной недостаточности можно разделить на три группы: нарушения формирования плаценты, осложнения беременности и экстрагенитальные патологии (ЭГП). ЭГП — это болезни, обостряющиеся в период беременности, но сюда не относятся гинекологические заболевания и акушерские осложнения.
К нарушениям формирования плаценты приводят:
Осложнения беременности:
Экстрагенитальные патологии:
Симптомы фетоплацентарной недостаточности
Первичная фетоплацентарная недостаточность (до 16 недель) проявляется угрозой самопроизвольного аборта. Зачастую пациентки страдают от аномальных вагинальных кровотечений и схваткообразной боли в нижней части живота.
Первичная ФПН в отдельных случаях переходит во вторичную или позднюю недостаточность (более 16 недель). Патология может долгое время никак не проявляться, так как компенсаторные механизмы в плаценте сглаживают возникающие нарушения. Заподозрить наличие ФПН можно только при ультразвуковой диагностике (УЗИ), ультразвуковой допплерографии (УЗДГ) и кардиотокографии (КТГ). Таким образом, самостоятельно женщина не может определить, есть ли у неё фетоплацентарная недостаточность. Это возможно только на последних стадиях, когда двигательная активность плода снижается и пациентка перестаёт чувствовать его шевеления.
Патогенез фетоплацентарной недостаточности
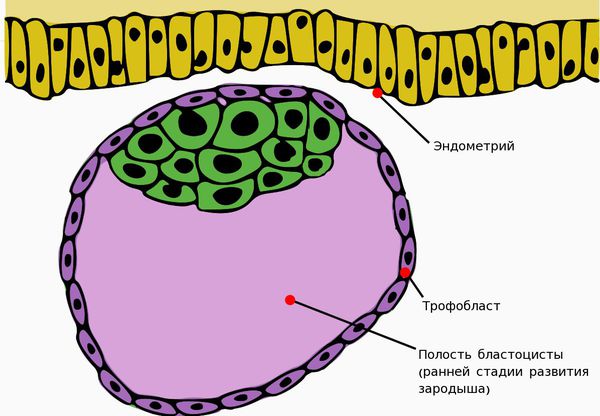
Важное значение в развитии первичной ФПН имеет ферментативная недостаточность децидуальной ткани — слизистой оболочки матки, подвергающейся преобразованиям при беременности и отпадающей после родов.
В результате ферментативной недостаточности нарушается внедрение трофобласта (наружного клеточного слоя зародыша) в эндометрий матки.
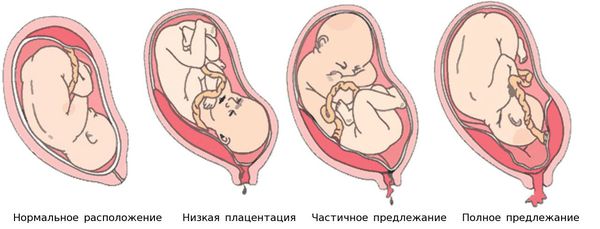
Ферментативная недостаточность слизистой оболочки наблюдается при дисфункции яичников, нарушениях строения и расположения плаценты, например при её предлежании — патологии, при которой плацента располагается в нижних отделах матки. ФПН выявляется также и при дефектах формирования сосудов и нарушениях в развитии хориона (внешней оболочки зародыша).
Первичная плацентарная недостаточность может стать причиной неразвивающейся беременности и способствовать появлению отклонений в развитии плода.
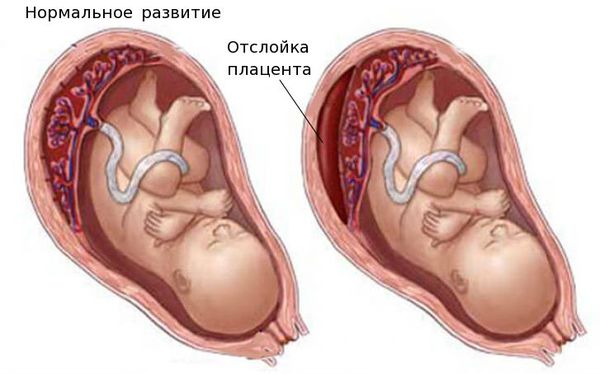
Выделяют острую и хроническую форму фетоплацентарной недостаточности. При остром нарушении из-за отслойки плаценты или её инфаркта (отмирания плацентарной ткани) стремительно нарушается кровоснабжение, что нередко приводит к гибели плода.
Плацентарная недостаточность часто развивается при изменениях кровотока в сосудах плаценты и микроциркуляторных расстройствах. Нарушения возникают вследствие снижения притока крови к плаценте, затруднения венозного оттока, инфаркта плаценты, ухудшения капиллярного кровотока в ворсинах хориона, изменения свойств крови матери и плода.
К снижению притока крови к плаценте приводят следующие патологии:
Нарушение венозного оттока возникает в результате:
Факторы, приводящие к нарушению капиллярного кровотока в ворсинах хориона:
Все вышеперечисленные факторы вызывают нарушение главной функции плаценты — газообменной. Плод перестаёт получать достаточно кислорода, нужного ему для обмена веществ. Это состояние называется внутриутробной гипоксией плода.
Также страдает и трофическая функция плаценты — нарушается доставка питательных веществ к плоду. Он отстаёт в развитии и может погибнуть. Даже если его компенсаторные механизмы справляются с возникшей гипоксией и недостатком питательных веществ, то в родах, когда нагрузка на фетоплацентарный комплекс возрастает, приспособительные реакции могут дать сбой, и возможна гибель плода.
Классификация и стадии развития фетоплацентарной недостаточности
Виды ФПН по клинико-морфологическим признакам:
По клиническому течению:
Хроническая ФПН в зависимости от действия компенсаторно-приспособительных факторов:
Осложнения фетоплацентарной недостаточности
К осложнениям фетоплацентарной недостаточности относятся:
Диагностика фетоплацентарной недостаточности
Для своевременной диагностики ФПН необходимо установить точный срок беременности. Это делают, исходя из данных о менструальном цикле женщины.
Методы выявления фетоплацентарной недостаточности:
Бимануальное исследование матки с определением её размеров проводится при постановке на учёт в женскую консультацию. При каждом осмотре измеряется высота стояния дна матки (ВСДМ). ВСДМ на 2 см меньше нормы и отсутствие динамики в течение 2-3 недель в 80 % случаев свидетельствует о нарушении развития плода.
Аускультация («выслушивание») сердечного ритма плода. В норме частота сердечных сокращений плода составляет 120-160 ударов в минуту.
Контроль массы тела беременной — прибавка веса в норме составляет в среднем 250-400 г в неделю.
Наиболее информативным методом диагностики фетоплацентарной недостаточности является ультразвуковая допплерография сосудов (УЗДГ). При УЗДГ анализируют соотношение двух показателей:
Плановое УЗДГ проводится при втором и третьем УЗИ-скринингах, то есть на 22 и на 30-34 неделе. Дополнительные обследования назначают по показаниям.
Степени нарушения кровотока по УЗДГ:
I степень:
II степень — кровоток нарушен в маточных артериях и в пуповине, но отклонение не достигает критических значений. Состояние возникает при развитии патологического процесса и свидетельствует о декомпенсации приспособительных возможностей, что приводит к тяжёлой ФПН и задержке развития плода.
Задержку развития плода, как осложнение ФПН, диагностируют на УЗИ. При обследовании видно несоответствие размеров плода сроку беременности и отставание роста матки.
Гипотрофия плода бывает:
Асимметричный тип гипотрофии встречается наиболее часто. При этом может выявляться ранняя и поздняя гипотрофия, а также временное замедление роста плода, которое выравнивается при улучшении состояния матери.
Ультразвуковая диагностика внутриутробной задержки развития плода (ВЗРП) включает измерение нескольких показателей тела плода: бипариетальный размер (расстояние между висками), длина бедра и окружность живота. На основании этих показателей рассчитывают массу плода.
Выделяют три степени тяжести ВЗРП:
Также на УЗИ определяют количество околоплодных вод. Сочетание ВЗРП и маловодия — неблагоприятный прогностический признак, требующий досрочного родоразрешения.
На УЗИ можно заподозрить ФПН по состоянию зрелости плаценты, несоответствующей сроку беременности. «Перезрелая» плацента определяется по наличию характерных участков: кальцинатов, множественных кист и углублений.
Выделяют четыре степени зрелости плаценты:
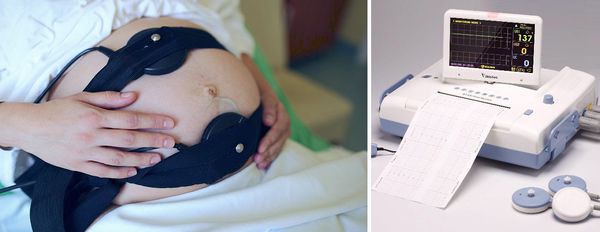
Кардиотокография (КТГ) — измерение частоты сердечных сокращений и двигательной активности плода.
КТГ-исследование назначают с 32 недели. При обследовании оценивают интегральный показатель состояния плода (ПСП):
Лечение фетоплацентарной недостаточности
К сожалению, методов лечения фетоплацентарной недостаточности не существует, так как те изменения, которые уже произошли в плаценте и сосудах нельзя повернуть вспять.
С целью выявления симптомов декомпенсации ФПН и принятия решения о сроке и методах родоразрешения проводится динамическое наблюдение. Параллельно назначаются средства, улучшающие кровообращение — кроворазжижающие препараты, содержащие аспирин, например «Кардиомагнил» и «Ацекардол».
При угрозе прерывания беременности назначают средства, понижающие тонус матки.
Выбор методов наблюдения и терапии зависит от степени фетоплацентарной недостаточности:
I А степень. Проводят динамическое наблюдение с обязательным контролем с помощью КТГ и УЗДГ раз в 5-7 дней. Рекомендованы прогулки на свежем воздухе, сбалансированное питание, богатое белками и витаминами. Беременной следует спать восемь часов ночью и дополнительно отдыхать два часа днём. Также следует своевременно лечить заболевания неполовой сферы. Например, если причина ФПН в пониженном артериальном давлении, то потребуется гипотензивная терапия и приём препаратов, содержащих аспирин.
При стабильном состоянии досрочное родоразрешение не требуется. При ухудшении показателей состояние ежедневно контролируют с помощью КТГ и УЗИ с допплером, по медицинским показаниям могут быть проведены преждевременные роды. При нормальном состоянии плода возможны роды через естественные родовые пути.
I В степень. Желательна госпитализация в отделение патологии беременности и наблюдение за пациенткой в условиях стационара. Проводят УЗДГ в динамике, КТГ раз в 2-3 дня, для улучшения кровообращения назначаются препараты, содержащие аспирин.
Также рекомендована абдоминальная декомпрессия. Для этого беременная ложится на спину, при этом живот находится в камере для декомпрессии. Атмосферное давление в устройстве понижается до 50-100 мм рт. ст. на 15-30 секунд ежеминутно в течение нескольких минут. Процедура позволяет улучшить приток крови к плаценте.
II степень. КТГ и допплерометрия проводятся 1 раз в 2 дня. При ухудшении показателей потребуется досрочное родоразрешение.
Прогноз. Профилактика
Профилактические мероприятия способствуют предупреждению возможных осложнений и уменьшению их негативного влияния на развитие плода.
Меры профилактики:
Фетоплацентарная недостаточность
Фетоплацентарная недостаточность – это комплекс морфофункциональных нарушений со стороны плода и плаценты, развивающийся вследствие различной экстрагенитальной и гинекологической патологии, а также осложнений беременности. Наличие фетоплацентарной недостаточности может сопровождаться угрозой прерывания беременности, гипоксией и задержкой развития плода и т. д. Диагностика фетоплацентарной недостаточности основана на данных УЗИ, КТГ, допплерометрии маточно-плацентарного кровотока. Лечение фетоплацентарной недостаточности требует терапии основного заболевания; проведения медикаментозных курсов, направленных на улучшение плодово-маточного кровотока, коррекцию гипоксических нарушений плода; при необходимости – досрочного родоразрешения.
МКБ-10
Общие сведения
Фетоплацентарная недостаточность служит фактором перинатальной гибели плода более чем в 20% случаев, значительно осложняет протекание беременности и родов. Проявления и осложнения фетоплацентарной недостаточности, а также их последствия для матери и плода обусловлены степенью изменения функций плаценты, сроком гестации, силой и длительностью нарушения, развитостью компенсаторно-приспособительных механизмов в системе «мать-плацента-плод».
В условиях фетоплацентарной недостаточности развивается гипоксия плода, задержка его внутриутробного роста и развития; повышается вероятность преждевременных родов, различных аномалий родовой деятельности, родовых травм плода. У новорожденных впоследствии тяжелее протекают процессы адаптации, чаще выявляется перинатальная энцефалопатия, врожденные аномалии (дисплазия тазобедренных суставов, кривошея); такие дети более подвержены респираторным и кишечным инфекциям.
Причины
Природа развития фетоплацентарной недостаточности многофакторна. Морфофункциональные нарушения плаценты могут развиваться вследствие соматических и гинекологических заболеваний беременной, патологии плода:
1. Экстрагенитальные заболевания беременной:
2. Генитальная патология беременной:
3. Акушерская патология:
Факторы риска
Риски фетоплацентарной недостаточности увеличиваются пропорционально возрасту беременной; при анамнезе, отягощенном абортами, вредными привычками, экологическим неблагополучием, социальной и бытовой неустроенностью. Перечисленные состояния в той или иной степени вызывают нарушения сначала маточно-плацентарного, а затем и фетоплацентарного кровотока, что приводит необратимым морфологическим изменениям и нарушению основных функций плаценты (газообменной, трофической, выделительной, защитной и внутрисекреторной и др.). Обычно в патогенезе фетоплацентарной недостаточности задействованы несколько этиофакторов, среди которых выделяется ведущий.
Классификация
По времени развития фетоплацентарная недостаточность бывает первичной и вторичной:
Клиническое течение фетоплацентарной недостаточности может быть острым или хроническим:
Компенсированная форма
Наиболее благоприятная компенсированная форма определяется по данным допплерометрии; плод в этом случае не страдает и продолжает развиваться. При компенсированной форме фетоплацентарной недостаточности незначительные патологические изменения компенсируются благодаря защитно-приспособительным механизмам, способствующим прогрессированию беременности. Адекватная терапия и правильное ведение родов обеспечивают возможность рождения здорового плода.
Субкомпенсированная форма
В случае субкомпенсированной формы фетоплацентарной недостаточности защитно-приспособительные реакции недостаточны для обеспечения нормального протекания беременности. При данной форме отмечается отставание плода в развитии, высоки риски различных осложнений.
Декомпенсированная форма
Симптомы фетоплацентарной недостаточности
Фетоплацентарная недостаточность может проявляться в различных клинических формах. Наиболее часто данное состояние сопровождается угрозой прерывания беременности, гипоксией плода и задержкой его внутриутробного развития. Риск самопроизвольного прерывания беременности обычно возникает на ранних сроках гестации и может выражаться в развитии угрожающего, начавшегося аборта или аборта в ходу. В ряде случаев при фетоплацентарной недостаточности наблюдается замершая беременность.
Во II-III триместрах фетоплацентарная недостаточность, как правило проявляется задержкой развития плода. При этом отмечается уменьшение окружности живота беременной, несоответствие высоты стояния дна матки сроку гестации. С помощью УЗИ выявляется отставание в развитии плода. Гипоксия плода при фетоплацентарной недостаточности связана с нарушениями транспортной и газообменной функции плаценты. Тяжесть поражения плода обусловливается величиной пораженной площади плаценты: так, при выключении из кровообращения участка более 1/3 плаценты развиваются критические для плода нарушения. Признаками испытываемой плодом гипоксии служат вначале повышенная беспорядочная двигательная активность, а затем уменьшение количества шевелений плода вплоть до их полного отсутствия.
Расстройство внутрисекреторной функции при фетоплацентарной недостаточности плаценты может способствовать перенашиванию беременности или преждевременным родам. Вследствие нарушения выделительной функции плаценты отмечается изменение количества околоплодных вод – обычно маловодие, однако при некоторой сопутствующей патологии (сахарном диабете, внутриутробном инфицировании, гемолитической болезни плода) – многоводие. Изменения плаценты при фетоплацентарной недостаточности могут сопровождаться отложением кальцинатов, расширением межворсинчатого пространства, кистами плаценты. На фоне нарушения гормональной функции плаценты и недостаточной активности влагалищного эпителия у беременной нередко развиваются кольпиты.
Диагностика
Учитывая многофакторность этиопатогенетических механизмов, диагностика фетоплацентарной недостаточности должна включать в себя комплексное динамическое обследование беременной. При сборе анамнеза выясняется ведущий фактор, способствующий развитию фетоплацентарной недостаточности (возраст, гинекологические и экстрагенитальные заболевания, операции, привычки, профессиональные и жизненные условия и т. д.). Жалобы беременной при фетоплацентарной недостаточности могу быть на боли в животе, повышенный тонус матки, бели из половых путей, активизацию или угнетение шевелений плода, кровянистые выделения.
Лечение фетоплацентарной недостаточности
Лечение компенсированной формы фетоплацентарной недостаточности, при условии положительной динамики терапии и отсутствия угрозы для развития беременности, можно проводить амбулаторно. В остальных случаях показана немедленная госпитализация с проведением интенсивных терапевтических мероприятий. Учитывая мультифакторность развития патологии, стандартной схемы терапии фетоплацентарной недостаточности быть не может. Основное место в лечении фетоплацентарной недостаточности уделяется устранению ведущего этиологического фактора и поддержанию компенсаторных механизмов для продолжения гестации.
Медикаментозная терапия
При микроциркуляторных расстройствах и нарушении сосудистого тонуса в плаценте препаратами первого ряда являются антиагреганты и антикоагулянты (пентоксифиллин, декстран, дипиридамол, гепарин и др.). С целью коррекции гипотрофии и задержки роста плода применяется переливание плазмозамещающих и белковых растворов. При гемодинамических нарушениях, сопровождающих фетоплацентарную недостаточность, назначаются антагонисты кальция (нифедипин, верапамил), улучшающие перфузию органов, нормализующие сократительную функцию миокарда, обладающие гипотензивным действием. Выявление гипертонуса миометрия требует назначения спазмолитических препаратов (дротаверина, глюкозоновокаиновой смеси и др.).
В рамках нормализации антиоксидантной защиты и транспортной функции плаценты назначаются витамины Е, C, гепатопротекторы. Для метаболической терапии при фетоплацентарной недостаточности используется витамин B6, тиаминпирофосфат, фолиевая кислота, глюкоза, поливитамины, гемодериват крови телят. В случае угрозы досрочного прерывания беременности целесообразно назначение токолитиков ( фенотерола, гексопреналина).
Родоразрешение
Решение о сроке и способе родоразрешения принимается с учетом эффективности терапии фетоплацентарной недостаточности. При компенсированной форме в прогнозе возможны естественные роды; при субкомпенсированной выбор делается в пользу кесарева сечения; при развитии декомпенсации показано экстренное хирургическое родоразрешение.
Профилактика
В основе профилактических мер – тщательная подготовка женщины к беременности. Необходимо выявление и коррекция имеющихся факторов риска, раннее определение у беременных вероятности развития фетоплацентарной недостаточности, ведение беременности у данной группы пациенток с повышенным контролем.
Недопущению развития фетоплацентарной недостаточности может способствовать проведение профилактических медикаментозных курсов в 14-16 недель и 28-34 недель гестации. У беременных с компенсированной формой фетоплацентарной недостаточности требуется постоянный мониторинг состояния и развития плода с помощью лабораторного и ультразвукового скрининга.