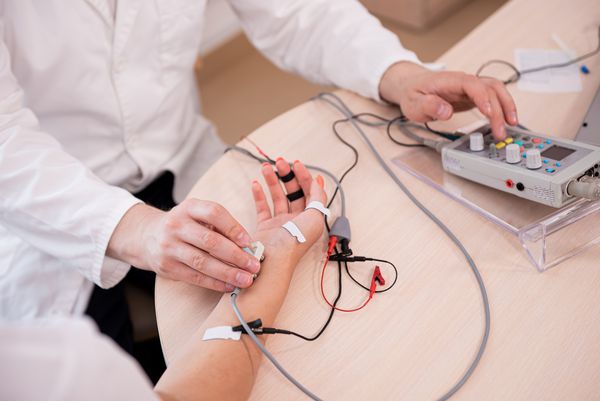
Холодовая проба что это
Что такое вибрационная болезнь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гостева Т. А., терапевта со стажем в 8 лет.
Определение болезни. Причины заболевания
Вибрационная болезнь (Vibration Syndrome) — это профессиональное заболевание, которое развивается после 3–7 лет работы в условиях вибрации, превышающей предельно допустимый уровень (ПДУ).
ПДУ — это такой уровень вредного фактора, который при воздействии не более 40 часов в неделю (ежедневно, кроме выходных) не приводит к заболеваниям.
Термин «вибрационная болезнь» был предложен в 1955 году советским гигиенистом, профессором Евгенией Андреевой-Галаниной. Она подробно описала разнообразные симптомы заболевания и особенности его течения.
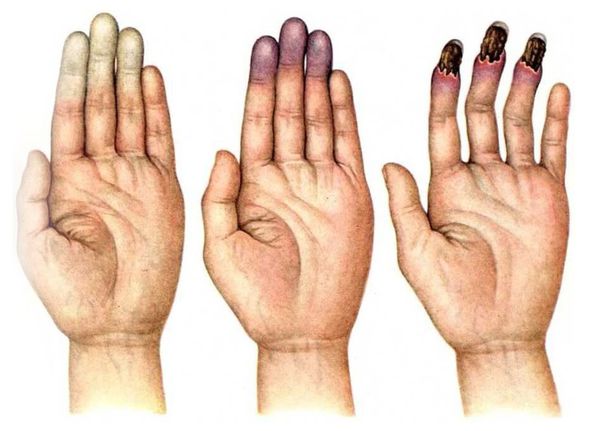
При болезни в первую очередь повреждаются периферические сосуды, нервная и скелетно-мышечная система. Появляются ноющие, ломящие и тянущие боли в руках, белеет кожа на пальцах, немеют и мёрзнут кисти.
Вибрация — это механические колебания машин и механизмов. Для людей наиболее вредны колебания с частотой от 3 до 30 Гц. Они близки к колебаниям человеческого тела и вызывают резонанс при следующих значениях:
Выделяют общую и локальную вибрацию.
Общая вибрация также подразделяется на несколько видов:
Локальная вибрация возникает при работе с отбойными молотками, сверлильными инструментами, перфораторами и виброножницами. Её классифицируют на вибрацию от механизированных и ручных инструментов.
Распространённость вибрационной болезни
Группы риска
Симптомы вибрационной болезни
Воздействие локальной вибрации
Местная вибрация может стать причиной ангиодистонического (сосудистого) синдрома, синдрома запястного канала и полинейропатии. Также иногда развивается плексопатия и в очень редких случаях энцефалопатия.
Ангиодистонический синдром сопровождается периодическими спазмами сосудов рук и ног и проявляется следующими признаками:
Это нарушение ещё называют синдромом Рейно. Он может развиться не только при вибрационной болезни, но и при ревматологических заболеваниях и неврозах.
Синдром запястного канала — это заболевание, которое возникает из-за повреждения срединного нерва на уровне запястья. Проявляется онемением, ощущением ползанья мурашек, жгучими болями в ладонях и пальцах. Симптомы возникают только в одной кисти, в области наибольшего воздействия вибрации. Вначале эти ощущения появляются периодически, но со временем могут стать постоянными.
Синдром полинейропатии — это заболевание, связанное с поражением периферических нервов. От действия локальной вибрации чаще страдают нервы рук. Синдром проявляется ноющими болями, которые, как правило, возникают в покое. Затем повышается или, наоборот, понижается чувствительность к раздражителям (гиперестезия и гипестезия). Нарушение охватывает всю кисть, а в некоторых случаях распространяется на нижнюю треть предплечья по типу «длинных перчаток».
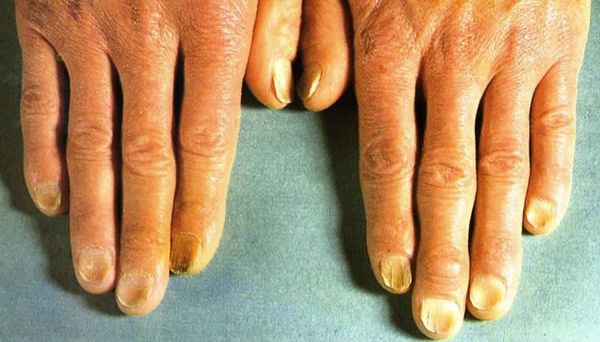
Позже присоединяются трофические нарушения. На ладонях и боковых поверхностях пальцев появляются белые округлые образования (гиперкератоз). Кончики пальцев трескаются, и исчезает кожный рисунок. Ногти становятся мутными, утолщёнными или истончёнными, деформированными и отполированными, подобно часовым стёклам.
В дальнейшем кисти слабеют, это происходит из-за полинейропатии и поражения мышц. Кроме того, со временем повреждаются суставы, и в очень редких случаях нервные сплетения (плексопатия) и сосуды мозга (энцефалопатия).
Поражение костно-мышечной системы при локальной вибрации проявляется:
Воздействие общей вибрации
Заболевание развивается спустя 5–7 лет работы в условиях вибрации и сопровождается следующими нарушениями:
Ангиодистонический синдром возникает в начале болезни, проявляется нарушением как периферического, так и центрального кровообращения.
Поражение периферических сосудов и нарушение их тонуса сопровождается следующими симптомами:
Одновременно возникают центральные вегетососудистые нарушения (церебральный синдром), которые проявляются болью в голове, быстрой утомляемостью, слабостью, вялостью и раздражительностью. Пациент плохо спит, у него умеренно повышается давление и появляется несистемное головокружение, при котором он теряет равновесие, «почву под ногами», жалуется на помутнение в глазах и звон в ушах.
Вегетативно-вестибулярный синдром проявляется периодическим головокружением, шаткостью при ходьбе и подёргиванием глаз (нистагмом). Из-за головокружения, быстрого укачивания, тошноты и нарушения равновесия становится тяжело ездить в транспорте. Неустойчивость возникает и в позе Ромберга.
Синдром полинейропатии развивается из-за поражения периферической нервной системы. Он часто сопровождает сосудистые нарушения и проявляется расстройством чувствительности — сперва в ногах, а затем в руках по типу «носков» и «перчаток». Позже может присоединиться сенсомоторная полинейропатия, при которой слабеют руки и ноги, ухудшается питание их тканей и уменьшается объём мышц.
Синдром полинейропатии часто сочетается с дегенеративными изменения ми позвоночника, из-за которых могут образоваться межпозвоночные грыжи и сдавливаться корешки спинного мозга, что вызывает резкую боль (радикулопатию). Кроме того, может развиться артроз, при котором суставы разрушаются, болят и становятся менее подвижными.
При прогрессировании вибрационной болезни стойко ухудшается кровоснабжение головного мозга и развивается энцефалопатия. При этом поражении мозга возникают постоянные проблемы с координацией, рефлексы становятся асимметричными.
Кроме того, длительное воздействие общей вибрации разрушает весь организм: сердце, печень, почки и органы желудочно-кишечного тракта. В результате уменьшается ударный объём сердца, становится тяжело дышать, появляется потливость и бледнеет кожа. Возникает тошнота и рвота, вплоть до коллапса — состояния, при котором падает кровяное давление, нарушается кровоснабжение жизненно важных органов и человек может погибнуть.
Патогенез вибрационной болезни
Вибрация воздействует на все клетки и ткани организма. В результате нарушается транспорт метаболитов и гормонов, повреждаются сосуды и к органам поступает недостаточно кислорода. Из-за функциональных и трофических нарушений развиваются периферический ангиодистонический синдром и вегетативно-сенсорная полинейропатия.
В основе ангиодистонического синдрома лежат следующие механизмы:
В патогенезе синдрома запястного канала и поражения костно-мышечной системы (грыжи межпозвонковых дисков, радикулопатии, миофиброза мышц и артроза) наиболее значимы два фактора:
Вегетативно-вестибулярный синдром возникает, если вибрация длительно действует на центры вегетативной регуляции в головном мозге. В результате возбуждение распространяется и нарушает работу расположенных рядом центров, ответственных за терморегуляцию и тонус сосудов. Со временем нарушается кровообращение — сначала временно, а затем постоянно. В дальнейшем изменения становятся необратимыми, вещество головного мозга замещается соединительной тканью (глиоз) и развивается энцефалопатия.
К астении и неврастении при вибрационной болезни приводит хронический стресс и мышечное напряжение.
Классификация и стадии развития вибрационной болезни
Код заболевания по Международной классификации болезней (МКБ-10): Т75.2. Выделяют две формы вибрационной болезни: от воздействия локальной и общей вибрации.
Степени тяжести вибрационной болезни
При воздействии локальной вибрации выделяют:
I степень (начальные проявления):
II степень (умеренные проявления):
III степень (выраженные проявления):
При воздействии общей вибрации выделяют:
I степень:
II степень:
III степень:
Осложнения вибрационной болезни
Если болезнь длится более пяти лет, то могут развиться серьёзные осложнения:
Диагностика вибрационной болезни
Чтобы выявить и подтвердить вибрационную болезнь, врач собирает анамнез, проводит специальные пробы и применяет инструментальные методы диагностики.
Сбор анамнеза
На приёме доктор выясняет:
Функциональные пробы
Оценить, нарушено ли периферическое кровообращение, можно с помощью следующих проб:
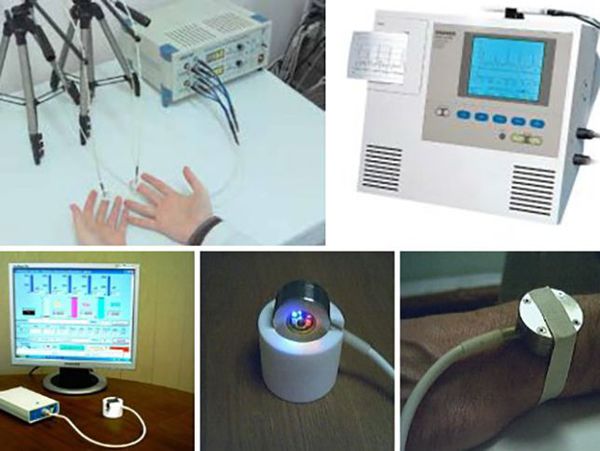
Инструментальная диагностика
Кожная термометрия проводится с помощью медицинского электротермометра ТПЭМ-1. Им можно измерить температуру кожи, мягких тканей и полостей тела. В норме она составляет 27–31 °С, при вибрационной болезни снижается до 18–20 °С.
Капилляроскопия позволяет оценить, насколько повреждены мелкие сосуды. При вибрационной болезни капилляры сжаты, давление в них повышено.
Альгезиметрия позволяет измерить болевой порог. Для этого в кожу вводят иглу и определяют, на какой глубине человек начинает чувствовать боль. При вибрационной болезни порог чувствительности значительно выше, т. е. пациенты чувствуют боль только при глубоком погружении иглы.
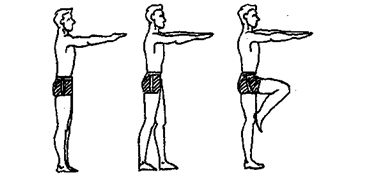
Динамометрия необходима, чтобы определить силу и выносливость мышц при нагрузке. Руку отводят от туловища до прямого угла. Вторую руку опускают и в течение 3–5 секунд максимально сильно сжимают динамометр.
Паллестезиометрия позволяет оценить вибрационную чувствительность. На руку или ногу устанавливают прибор, который создаёт нарастающую вибрацию. Здоровый человек начинает ощущать её через 16–18 секунда, при вибрационной болезни — через 8 секунд или раньше.
Электронейромиография (ЭНМГ) — метод, с помощью которого регистрируется электрическая активность мышц в покое и при сокращении.
Реовазография — процедура, с помощью которой исследуют кровоток в сосудах рук и ног. Позволяет оценить тонус сосудов, состояние артериального и венозного русла, пульсовое кровенаполнение (объём крови в артерии на высоте пульсовой волны). При вибрационной болезни повышен сосудистый тонус, снижено пульсовое кровенаполнение и затруднён венозный отток.
Термография (тепловидение) — метод, позволяющий с помощью оценки интенсивности теплового излучения выявить изменения в сосудах.
Исследовать микроциркуляцию крови можно с помощью неинвазивной лазерной диагностики:
Ультразвуковое исследование (ультразвуковая допплерография и ультразвуковое дуплексное исследование) проводится на сосудах головы, шеи, глаз, ног и рук. Позволяет определить состояние сосудов — расширены они или сужены, выявить аневрезмы, атеросклеротические бляшки и тромбы, оценить скорость и характер кровотока.
Электроэнцефалография (ЭЭГ) — обследование, с помощью которого определяют биоэлектрическую активность головного мозга. Является очень информативным и наиболее точным методом диагностики, поскольку позволяет исключить множество других заболеваний.
Денситометрия — метод, благодаря которому можно определить плотность костей и выявить остеопороз, оценить эффективность лечения и риск развития осложнений.
Рентгенография и методы нейровизуализации— исследования, позволяющие обнаружить поражение суставов и позвоночника.
Обязательные методы диагностики: паллестезиометрия, холодовая проба, проба МакКлюра — Олдрича, ЭЭГ, реовазография периферических сосудов и рентгенография опорно-двигательного аппарата.
Дифференциальная диагностика
Вибрационную болезнь следует отличать от следующих заболеваний:
Лечение вибрационной болезни
Если выявлена вибрационная болезнь, то в первую очередь пациенту нужно перестать работать в условиях вибрации.
Затем назначаются следующие препараты:
Это примерный список препаратов, в каждом конкретном случае врач подбирает индивидуальную схему терапии. Лечение пожизненное, лекарства принимают курсами 2–3 раза в год.
Хирургическое лечение применяется при выраженных изменениях позвоночника: осложнённых межпозвоночных грыжах или синдроме запястного канала, который сопровождается сильной болью, нарушением движений и чувствительности.
Реабилитация
Также врач может назначить физиотерапию:
Прогноз. Профилактика
При I и II степени вибрационной болезни прогноз благоприятный. При выраженных симптомах он ухудшается и могут установить инвалидность.
Критерии инвалидности:
Профилактика вибрационной болезни:
1. Организационно-технические мероприятия:
2. Санитарно-гигиенические мероприятия:
Аллергия на холод: как проявляется и чем лечить? Интервью с аллергологом
Холодовая аллергия чаще встречается у женщин. Причиной может быть сниженный иммунитет или постоянный стресс. Лечить недуг можно, но достаточно сложно. О симптомах болезни и мерах профилактики мы говорим с врачом аллергологом-иммунологом 1 категории Татьяной Новиковой.
Аллергия на холод может проявиться при употреблении холодной пищи
— Ранее холодовую аллергию не признавали, однако наука не стоит на месте. Уже доказано, что аллергические реакции организма могут вызывать не только химические вещества, но и физические факторы. Низкая температура как раз один из них.
Специалист объясняет, что клинические симптомы появляются, как правило, из-за низких температур воздуха и принимаемой пищи, обветриваний, купания в холодной воде. Причины зависят от индивидуальных особенностей организма и проявляются у всех по-разному.
Реакция на холод характерна не только для зимы
— Проявлением холодовой аллергии может быть крапивница — это высыпания на коже в виде мелких или крупных волдырей, которые белеют при надавливании. Они способны исчезать самостоятельно в течение 24 часов, а затем появляться вновь на холоде.. Чаще они покрывают кожу на открытых участках тела. Иногда появляются под одеждой (на бедрах, голенях). Это в том случае, если тело недостаточно укрыто теплой одеждой. Кроме того, могут возникать отеки, холодовой ринит, конъюнктивит. Последние характеризуются обильными слизистыми выделениями из носа, зудом век и слезотечением.
Еще один признак проявления аллергии, по словам доктора, холодовой дерматит. Кожа при этом краснеет и становится сухой. Она шелушится и трескается. Крайнее проявление — холодовая астма и даже анафилактический шок.
Врач отмечает, что холодовая аллергия характерна не только для зимы. Реакция может возникнуть внезапно при контакте с холодной водой (ниже 26 градусов Цельсия). Например, после плавания, душа в бассейне, умывания при отключенной горячей воде.
— Если человек переезжает в страну с теплым климатом, аллергия на холод может исчезнуть. Однако это возможно в случае, когда мы говорим о ней как о самостоятельном заболевании. Существует феномен иммунологической памяти. Если холодная температура опять подействует, симптомы могут вернуться. Душ и бассейн никто не отменяет.
Причиной может быть большое количество стрессов
По словам доктора, важно разделять понятие холодовой аллергии как самостоятельного заболевания и как проявления или симптома другого, более серьезного недуга. Редко, но встречается также аллергия на холод, которая опосредована на генетическом уровне.
— В основном этим недугом страдают взрослые, преимущественно женщины (70%). Возраст — от 25 лет до 40 лет. Причиной болезни у мужчин чаще является работа на открытом воздухе в холодное время года или с использованием холодной воды. В то время как женщины чаще болеют из-за неправильного питания, курения и одежды не по сезону.
Доктор обращает внимание, что если аллергия на холод появляется после 40, это может быть симптомом другой болезни. Вот почему людям средних лет рекомендуется полная диагностика организма на весь онкокомплекс.
— Девушки часто носят зимой тонкие колготы и платья с открытыми предплечьями. В сочетании с ослабленным иммунитетом и индивидуальными особенностями это может спровоцировать холодовую аллергию. Лучше не злоупотреблять зимой короткими курками и майками, брюками с заниженной талией.
Еще одна причина ослабления иммунитета и, как следствие, развития аллергии на холод в том, что большинство слишком много времени проводит за компьютером. Прогулки на свежем воздухе, наоборот, редкость. Иммунитет ослабляется.
— Снижение иммунитета и, как следствие, появление холодовой аллергии может случиться и по другим причинам. Например, из-за длительного приема антибиотиков, наличия хронических заболеваний (тонзиллит, синусит, гайморит, кариес, инфекции), паразитарных инфекций, проблем с ЖКТ, эндокринных заболеваний и онкологических проблем.
Диагностика дает полную картину заболевания
Выявить аллергию, по словам врача, несложно. Есть так называемый Дункан-тест, или холодовая экспозиционная проба. Она заключается в том, что на предплечье через салфетку прикладывается кусочек льда на 3-5 минут. После этого руку необходимо держать открытой в течение 10-15 минут. Если через 15 минут в месте прикосновения льда не останется следов на коже — все нормально. При положительной пробе в месте контакта со льдом или вокруг на предплечье появляются волдырная сыпь и отек кожи.
— Еще один вариант — провокационная проба. Провокация заключается в том, что для выявления крапивницы не принимаются меры предосторожности. Для этого годится выполнение на холоде физических упражнений, пребывание в холодной комнате, опускание предплечья в холодную воду.
Татьяна Новикова отмечает, что для выявления холодовой крапивницы и назначения грамотного лечения важна лабораторная диагностика.
— При помощи специальных тестов определяются уровни общего иммуноглобулина Е, криоглобулинов и криофибриногенов. Если уровень высокий, речь идет о более тяжелой реакции, следовательно, лечение будет более длительным и интенсивным. Кроме того, не помешает сдать общий и биохимический анализы крови, выполнить иммунограмму.
Эти пробы, как говорит доктор, позволяют врачу поставить диагноз и определить, у человека проблемы с едой или с воздействием низких температур.
Аллерголог-иммунолог отмечает, что одеваться нужно по сезону. Нельзя забывать перчатки, шарф и шапку. Тем, у кого есть проблема, рекомендуется ограничить продукты, которые повышают уровень гистамина в крови. К ним относятся: кофе, шоколад, цитрусовые, красители, консерванты, ароматизаторы и специи.
— Кроме того, при подтверждении диагноза рекомендую дозированное закаливание. Лучше проводить обливания стоп, голеней, кистей, предплечий постепенно, доходя до обливаний всего тела. Температура воды при этом должна постепенно понижаться с 36 градусов (на 1-2 градуса каждые 3-5 дней) до 10 градусов с обязательным последующим растиранием кожи. Если на каком-то этапе появляется холодовая крапивница, температуру воды следует повысить на 5 градусов и, после купирования симптомов, продолжить тренировки, понижая температуру воды для обливаний еще медленнее (на 1 градус в 5-7 дней).
Чаще это удается тем, кто борется с основной болезнью, где холодовая аллергия вторична и лишь симптом основного недуга. Вылечил болезнь — и признаки холодовой аллергии также больше не появляются.
— В тяжелых случаях речь чаще всего идет о приеме антигистаминных препаратов второго поколения от 3 до 5 месяцев в холодный сезон. Если появляются вопросы, лучше не тянуть, а идти к врачу-аллергологу или терапевту.
Холодовая проба что это
Сердечно – сосудистые заболевания широко распространены и являются основной причиной смертности среди взрослого населения. Метаболический синдром, который представляет собой комплекс основных факторов риска сосудистых катастроф, достигает до 25-35% по частоте встречаемости в общей популяции. В основе метаболического синдрома (МС) лежит тканевая инсулинорезистентность (ИР), способствующая развитию гиперинсулинемии, активации симпатоадреналовой системы, повышению сосудистого тонуса и патологического сдвига в липидном спектре крови [4] На сегодняшний день имеются данные, позволяющие рассматривать нарушение структуры и функции эндотелия, в качестве важного компонента МС [7]. Выстилая сосудистое русло изнутри, эндотелиальные клетки представляют собой первичную мишень для воздействия гемодинамических, биохимических и иммунных факторов циркулирующей крови. Однако эндотелий выполняет не только барьерную функцию, но и является гормонально-активной тканью, вырабатывающей большое количество биологически активных веществ. Эндотелиальная дисфункция является системным патологическим нарушением, которое проявляется ослаблением эндотелий-зависимой вазодиляции и ремоделировании сосудов, что является ранним проявлением патологических процессов в сердечно-сосудистой системе [6]. Нарушение состояния эндотелия сосудов в клинических условиях можно диагностировать по биохимическим и функциональным маркерам. К биохимическим маркерам поврежденного эндотелия относятся изменение концентрации в крови большого количества биологически активных веществ, синтезируемых эндотелием и экспрессируемых на его поверхности, к ним относят: фактор фон Виллебранда, эндотелин-1, молекулы адгезии (Е-селектин, Р-селектин), тканевый активатор плазминогена, тромбомодулин, фибронектин [5].
Одним из признанных биомаркеров дисфункции эндотелия является васкулоэндотелиальный фактор роста (ВЭФ), который принимает участие в формировании атеросклероза, гипертонической болезни, сахарного диабета 2 типа. Экспрессия этого цитокина возрастает при гипоксии, обеспечивая регенерацию эпителия и образование новых сосудов [7].
К значимым и доказанным предиктором смертности от сердечно-сосудистых заболеваний относят микроальбуминурию (МАУ). Микроальбуминурия связана с нарушением капиллярной стенки клубочка с транскапиллярной потерей альбумина и это позволяет расценивать наличие МАУ как четкий маркер развития системной эндотелиальной дисфункции [3].
Однако большее значение для клинициста имеет значение не статические признаки дисфункции эндотелия, которые фиксируют биомаркеры, а возможность динамически оценить степень нарушения эндотелий-зависимую вазодилатацию сосудов. Микрососуды кожи являются удобным и доступным объектом для изучения, в том числе могут быть использованы для исследования функции эндотелия. Для регистрации кожного кровотока наиболее широко используются оптические методы, такие как фотоплетизмография и лазерная допплеровская флоуметрия (ЛДФ) а также термометрия высокого разрешения [6]. Спектральный анализ позволяет оценивать состояние сосудистого тонуса и реакцию его на внешние воздействия. В качестве простых, доступных функциональных проб для оценки состояния кожного кровотока традиционно используются холодовая и тепловая пробы.
На сегодняшний день отсутствует единый диагностический критерий дисфункции эндотелия, это позволило нам применить новый метод, основанный на измерении амплитуд кожной температуры с использованием вейвлет-анализа колебаний. Цель нашего исследования состояла в установлении взаимосвязи между доказанными биомаркерами дисфункции эндотелия и индексами вазоконстрикции и индексами востановления, полученными при проведении непрямой холодовой пробы у пациентов с МС.
Материалы и методы
За индекс вазоконстрикции (ИВК) принято значение k= (ST2-ST1)/ ST1, где ST1 – показатель исходного состояния, ST2- показатель во время холодового воздействия.
За индекс постхолодового восстановления (ИПВ) принято значение k= (ST4-ST1)/ ST1, где ST1 – показатель исходного состояния, ST4 – значение через 10 мин после холодового теста.
Результаты и обсуждение
Представительство различных проявлений МС было следующим. АГ была выявлена у всех пациентов, со средней длительностью 4,57±2,58 года. Отягощенная наследственность по сердечно-сосудистым заболеваниям (ССЗ) также была у всех пациентов. Дислипидемия с гипертриглицеридемией присутствовала у 90 %, гипо ХСЛПВП в 2%, а гипергликемия (без диагноза сахарного диабета) у 65 % пациентов.
У пациентов с МС по сравнению с группой практически здоровых лиц были выявлены повышенный уровень холестерина (ХС), триглицеридов (ТГ), липопротеидов низкой плотности (ЛПНП), глюкозы, мочевой кислоты (табл. 1). Также в группе МС ожидаемо присутствовала гиперинсулинемия и инсулинрезистентность. Кроме того, была установлена прямая достоверная корреляции между величиной окружности талии (ОТ) и уровнем мочевой кислоты (r=0,5; р=0,04), и уровнем ДАД (r=0,43; р=0,03). Инсулинрезистентность (HOMA-IR) сопровождалась повышением ХС (r=0,6; р=0,04), и мочевой кислоты (r=0,6; р=0,02).
Показатели больных с метаболическим синдромом в сравнении с группой практически здоровых лиц (М ± SD)
мочевая кислота (ммоль/л)
р – достоверность отличий в сравниваемых группах
Полученное изменения СКФ, в отсутствии заболеваний почек в анамнезе, и выявление четкой связи между показателями фильтрации, лабораторными проявлениями дисфункции эндотелия и уровня АД отражают начальные проявления нефропатии у больных МС. Полученная взаимосвязь МАУ с уровнем ВЭФ у данной категории больных свидетельствует о дисфункции эндотелия, а в сочетании со снижением СКФ можно рассматривать как раннее проявление почечного повреждения.
Концентрация биомаркеров эндотелиальной дисфункции в группах
Показатель, единица измерения
Значение медианы (25-75% перцентиль); [Min- и Max- величины показателя]
р – достоверность отличий в сравниваемых группах
Была установлена прямая высокой степени корреляция между уровнем ВЭФ и общим холестерином (r=0,74 ; р=0,02), креатинином (r=0,67 ; р=0,001), уровнем САД (r=0,6 ; р=0,02), МАУ (r=0,73 ; р=0,02) и отрицательная корреляция ВЭФ и СКФ (r=-0,7 ; р=0,02).
При проведении холодовой пробы у здоровых лиц амплитуда колебаний кожной температуры во время функциональной нагрузки в эндотелиальном, нейрогенном диапазонах частот достоверно снижалась более чем в 2 раза (табл. 3). После окончания холодового воздействия повышение температуры приводило к симметричному увеличению амплитуд колебаний и практически к их восстановлению до исходных значений в течение первых 3 минут
У пациентов с МС реакция на холодовую пробу значительно отличалась от здоровых лиц (табл. 3). В эндотелиальном диапазоне частот после достоверного снижения амплитуд колебаний кожной температуры их значения практически не нарастали, что свидетельствовало о длительной вазоконстрикции. В нейрогенном диапазоне амплитуды температур после холодового воздействия увеличивались, однако не достигали величины исходного уровня.
В таблице 4 представлены значения индексов реактивности микроциркуляции на холодовой прессорный тест.
Средние амплитуды колебаний кожной температуры (*103, 0С ) при проведении холодового теста
Значения индексов вазоконстрикции и постхолодового востановления в группах
Индекс вазоконстрикции (ИВК) со знаком «-» указывает на уменьшение амплитуды температурных осцилляций в сравнении с исходными значениями. Индексы раннего постхолодового восстановления (ИРВ) и постхолодового востановления (ИПВ) отражают увеличение амплитуды колебаний после окончания холодового воздействия, что соответствуют активности вазодиляторных механизмов.
Несмотря на то, что ИВК группе больных МС значимо меньше, чем у здоровых лиц, значения индексов постхолодого восстановления (ИРВ и ИПВ) остаются большим, поскольку увеличения амплитуд колебаний кожной температуры не происходит в силу нарушения вазодилятации. На рисунке схематично представлены значения описанных индексов у здоровых и больных МС.
Рисунок. Индексы реактивности эндотелия у здоровых лиц и больных МС. Значения 1 – ИВК, 2- ИРВ, 3-ИПВ.
Холодовая проба приводит к мощной активации симпатической нервной системы, следствием чего является вазоконстрикция. У здоровых лиц вазоконстрикция на фоне холодовой пробы сопровождается уменьшением амплитуды колебаний кожной температуры и увеличением индекса вазоконстрикции. После окончания холодового воздействия начинается компенсаторная вазодиляции, которая сопровождается увеличением амплитуд колебаний кожной температуры до первоначальных значений в различных диапазонах частот, и следовательно снижается значение индекса постхолодовой восстановления. Таким образом, такую реакцию можно считать адекватной на прессорную пробу и расценивать как сохранение вазодилатационной функции эндотелиальных клеток.
У пациентов МС индекс постхолодовой вазодиляции в эндотелиальном диапазоне частот имеет высокие значения, а в нейрогенном значимо меньше, чем в группе сравнения, что отражает отсутствие восстановления амплитуд колебаний за счет нарушение вазодилаторных механизмов и может считаться признаком эндотелиальной дисфункции.
Наши данные подтверждают наличие взаимосвязи между показателями эндотелиальной дисфункции и метаболическими нарушениями при МС. Получена обратная корреляция между уровнем ХС ЛПВП и ИВК в эндотелиальном диапазоне частот (r=-0,73 ; р=0,001), т.е. чем ниже ХС ЛПВП, тем сильнее вазоконстрикция. Уровень инсулина коррелировал с ИВК в эндотелиальном (r=0,66 ; р=0,02), и нейрогенном диапазонах (r=0,64 ; р=0,01) частот.
На молекулярном уровне инсулин оказывает чрезвычайно сильное стимулирующее действие на экспрессию гена eNOS и на активность этого важного фермента для осуществления вазодилятации. При инсулинорезистентности действие инсулина через ФИ-3-киназу значительно угнетается, и в результате снижается влияние инсулина на активность eNOS и выработку NO. Было установлено, что в этих условиях инсулин утрачивает способность поддерживать стабильное состояние гладко-мышечных клеток (ГМК) и, наоборот, начинает стимулировать их миграцию и пролиферацию через неповрежденный МАП-киназный путь, т.е. действовать проатерогенно [9,5]. Таким образом, при МС подтверждается значимый вклад инсулинемии в развитии и поддержании эндотелиальной дисфункции, и в первую очередь, в усилении вазоконстрикторных влияний.
Связи между сывороточной концентрацией ВЭФ и изменениями амплитуд колебаний сосудистого тонуса не было получено. Однако, значимое увеличение уровня ВЭФ и МАУ у пациентов МС, а также полученные положительные корреляции уровней МАУ и ВЭФ с АД, могут косвенно свидетельствовать о связи увеличения значений биомаркеров вазоконстрикции с нарушением вазодилятирующей функции эндотелия, выявленным при термометрии.
Существует две точки зрения на причину эндотелиопатии при МС [5, 7]. С одной стороны утверждается, что дисфункция эндотелия вторична по отношению к имеющейся ИР, т.е. является следствием гипергликемии, артериальной гипертонии, дислипидемии. Влияние этих процессов на повреждение эндотелия достаточно изучено. При гипергликемии в эндотелиальных клетках активируется фермент протеинкиназа-С, который увеличивает проницаемость сосудистых клеток для белков и нарушает эндотелий-зависимую релаксацию сосудов. Кроме того, гипергликемия активирует процессы перекисного окисления, продукты которого угнетают сосудорасширяющую функцию эндотелия. При артериальной гипертонии повышенное механическое давление на стенки сосудов приводит к нарушению архитектоники эндотелиальных клеток, повышению их проницаемости для альбумина, усилению секреции сосудосуживающего эндотелина-1, ремоделированию стенок сосудов. Дислипидемия повышает экспрессию адгезивных молекул на поверхности эндотелиальных клеток, что дает начало формированию атеромы. Все перечисленные состояния, повышая проницаемость эндотелия, экспрессию адгезивных молекул, снижая эндотелий-зависимую релаксацию сосудов, способствуют прогрессированию атерогенеза и сосудистых катастроф.
С другой стороны можно считать, что дисфункция эндотелия является не следствием, а причиной развития ИР и, соответственно, связанных с ней состояний (гипергликемии, гипертонии, дислипидемии). Действительно, для того чтобы соединиться со своими рецепторами, инсулин должен пересечь эндотелий и попасть в межклеточное пространство. В случае первичного дефекта эндотелиальных клеток трансэндотелиальный транспорт инсулина нарушается и может развиться состояние ИР [5]. В таком случае ИР будет вторичной по отношению к эндотелиопатии. Нарушение секреторной (эндокринной) функции эндотелия, которое проявляется дисбалансом веществ, вырабатываемых им, ухудшает эндотелий-зависимое расслабление вследствие уменьшения синтеза NО при сохраненной или увеличенной продукции вазоконстрикторов, что ведет к изменению цитоархитектоники сосудов [1]
Пациенты с МС имели значимые отличия от здоровых лиц по всем метаболическим показателям. Полученные результаты дают основание полагать, что в данной категории пациентов повреждающими агентами в отношении эндотелия являются АГ, гипеурикемия, дислипидемия, гипергликемия, гиперинсулинемия. Кроме того, группа МС характеризовалась повышением ВЭФ, что определенно указывало на наличии дисфункции эндотелия. Нарушения вазодилации, выявленные при функциональной холодовой пробе у пациентов с МС, подтвердили взаимосвязь между аномальной сосудистой реактивностью и маркерами эндотелиальной дисфункции.
Таким образом, наши данные свидетельствуют о том, что при МС имеется дисбаланс между факторами, обеспечивающими в норме оптимальное течение всех эндотелийзависимых процессов, который может быть выявлен методом кожной термометрии с использованием вейвлет-анализа амплитуд колебаний.
1. Нормальный уровень ВЭФ и МАУ, биомаркеров эндотелиальной дисфункции, сопровождается адекватной реакцией эндотелия на холодовой стресс. У здоровых лиц амплитуда колебаний кожной температуры во время функциональной нагрузки в эндотелиальном, нейрогенном диапазонах частот достоверно снижается. После окончания холодового воздействия амплитуда колебаний увеличивается и в течение 3 минут восстанавливается до исходных значений.
3. У пациентов МС дисфункция эндотелия проявляется повышением уровня ВЭФ и МАУ, значения которых коррелируют с уровнем АД, мочевой кислоты и липидов крови. Снижение СКФ сопряжено с увеличением уровней МАУ и ВЭФ, что можно рассматривать как подтверждение раннего почечного повреждения при МС.
4. У пациентов с МС при холодовой пробе после достоверного снижения амплитуд колебаний отсутствует их увеличение в эндотелиальном диапазоне частот и отсутствует окончательное восстановление в нейрогенном диапазоне, что объясняется нарушением процессов вазодилатации. Индекс вазоконстрикции в эндотелиальном и нейрогенном диапазонах частот связан с уровнем инсулинемии.
5. Результаты, полученные методом кожной термометрии с использованием вейвлет-анализа амплитуд колебаний температур, коррелируют с основными факторами, характеризующими дисбаланс эндотелий-зависимой регуляции тонуса сосудов и может использоваться для диагностики эндотелиальной дисфункции
Работа выполнена при поддержке ГРАНТа РНФ № 14-15-00809.
Рецензенты:
Желобов В.Г., д.м.н., профессор кафедры госпитальной терапии ГБОУ ВПО Пермский государственный медицинский университет им. академика Е.А.Вагнера) Минздрава России, г. Пермь;
3aвражных Л.А., д.м.н., главный врач ЗАО «Курорт Усть-Качка», г. Пермь.