Хорион преимущественная локализация задняя что это значит
Что такое предлежание плаценты? Причины возникновения, диагностику и методы лечения разберем в статье доктора Белкиной Людмилы Викторовны, врача УЗИ со стажем в 24 года.
Определение болезни. Причины заболевания
Краткое содержание статьи — в видео:
Плацента (от лат. placenta — «лепёшка») — орган, который образуется у женщины во время беременности и обеспечивает связь плода с организмом матери. По виду плацента действительно похожа на объёмную лепешку, от которой отходит «отросток» — пуповина.
Чаще всего плацента располагается по передней, реже задней стенке матки с переходом на одну из боковых стенок. Ещё реже плацента локализуется на дне матки и в области трубных углов.
Причины предлежания плаценты
Чем опасно предлежание плаценты
Предлежание плаценты опасно возникновением кровотечения на любом сроке беременности, как на начальных сроках, так и в последнем триместре.
Кровотечение при предлежании плаценты
Всегда ли стоит беспокоиться
Если кровотечение отсутствует, то в случае предлежания плаценты угрозы жизни матери и плоду нет.
Симптомы предлежания плаценты
Основное клиническое проявление, которое может свидетельствовать о предлежании плаценты при беременности – это кровотечения из половых путей. Причиной является частичная отслойка плаценты, которая происходит по мере растяжения стенки матки.
Кровотечение при данной патологии имеет свои особенности [2] :
Полное предлежание плаценты провоцирует обильные кровотечения, которые могут прекратиться, но обычно через некоторое время они возникают снова. А могут продолжиться в виде скудных выделений, а в последние недели беременности возобновиться и/или усилиться.
Если предлежание плаценты неполное, кровотечения обычно появляются в начале родов или в конце беременности.
Факторы, провоцирующие кровяные выделения при беременности с предлежанием плаценты [7] :
Патогенез предлежания плаценты
При прогрессировании беременности нижние отделы стенки матки начинают растягиваться, формируя нижний сегмент. В этот момент мышечные волокна в нижних отделах матки сокращаются, а плацента неспособна растягиваться и сокращаться вслед за стенками матки. В результате происходит смещение поверхностей: участка нижнего сегмента матки и участка плаценты. Ворсинки, покрывающие плаценту, отрываются от стенок матки, что проявляется кровотечением из сосудов плацентарной ткани. Когда сокращение мышц и отслойка плаценты прекращается, происходит тромбоз сосудов и кровотечение останавливается. Повторяющиеся кровяные выделения возникают при повторных сокращениях матки.
С началом родовой деятельности появление кровотечений обусловлено натяжением плодных оболочек, которые удерживают край плаценты, за счёт чего она не сокращается вместе с нижними отделами матки. Вследствие этого натяжения нарушается связь между маткой и плацентой и появляется кровотечение. Когда плодные оболочки разрываются, плацента следует за сокращениями нижнего сегмента матки и дальше не отслаивается. При неполном предлежании после разрыва плодных оболочек головка плода, опустившаяся в таз, поджимает края плаценты, что объясняет остановку кровотечения во время родов.
При полном предлежании кровотечение не прекращается, так как в процессе сглаживания шейки матки плацента продолжает отслаиваться.
Классификация и стадии развития предлежания плаценты
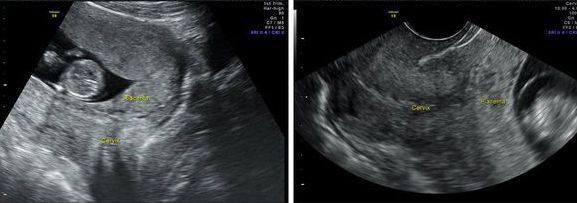
Разделение на заднее и переднее предлежание плаценты в классификации не используется. Расположение плаценты само по себе может быть задним или передним, но оно может быть никак не связано с предлежанием.
Осложнения предлежания плаценты
Частым осложнением неправильного расположения плаценты является её плотное прикрепление (placenta adhaerens) или истинное приращение (placenta increment), возникающие из-за недостаточного развития децидуальной оболочки (слизистой оболочки матки, которая изменяется в течение беременности и отпадает после родов) в области нижнего сегмента матки.
В зависимости от глубины проникновения ворсин плаценты в миометрий (мышечную стенку матки) выделяют три варианта приращения плаценты [6] [8] [9] [10] :
В случае плотного прикрепления и приращения плаценты процесс её отслойки в третьем периоде родов нарушается, вследствие чего возникает кровотечение.
Возможны и другие негативные последствия предлежания плаценты.
Фетоплацентарная недостаточность (нарушение функции плаценты), гипоксия плода (нехватка кислорода для плода), задержка роста плода (дефицит веса плода) — такие осложнения могут стать следствием отслойки плаценты. Это объясняется тем, что отслоившаяся часть перестаёт участвовать в общей системе маточно-плацентарного кровообращения и в газообмене.
Анемия (снижение уровня гемоглобина в крови) часто развивается из-за повторяющихся кровотечений. При массивном кровотечении может наступить гибель плода.
Гестоз (преэклампсия) — грозное осложнение беременности, возникающее после 20 недель, характеризуется расстройствами функции сердечно-сосудистой системы, гемостаза, иммунитета, гемодинамики, микроциркуляции, что приводит к эндогенной интоксикации и полиорганной недостаточности. А это значительно ухудшает характер повторяющихся кровотечений.
Послеродовые осложнения и последствия
Послеродовые осложнения общепопуляционные, как и при нормальном расположении плаценты.
Диагностика предлежания плаценты
Анамнез. Диагностика предлежания плаценты начинается со сбора акушерско-гинекологического анамнеза. Стоит обратить внимание на наличие в нём перенесённых воспалительных процессов в матке и придатках, дисфункций яичников, аномалий развития матки, перенесённых абортов и операций (удаление миоматозных узлов, кесарево сечение) и осложнений после них.
Осмотр врачом. Наружное акушерское исследование. Подозрение на аномальное расположение плаценты должно возникнуть при неправильном положении плода и высоком расположении предлежащей части плода (головки) над входом в малый таз. При пальпации головка ощущается не так чётко: как будто через губчатую ткань (стенки матки и плацента), и её можно принять за тазовый конец.
Состояние плода. При расположении плаценты в нижнем сегменте по задней стенке предлежащая часть часто выступает над лоном, смещаясь кпереди. Когда головка смещается кзади и к мысу, появляется ощущение сопротивления, что может привести к урежению сердцебиения плода. Однако диагностическая ценность указанных признаков низкая.
Влагалищное исследование беременной. Имеются чёткие диагностические признаки (наличие плацентарной ткани в области внутреннего зева), указывающие на аномальное расположение плаценты. Однако такое исследование необходимо проводить максимально бережно с целью предотвращения кровотечения. Если УЗИ показало полное предлежание плаценты, то от влагалищного исследования стоит вовсе отказаться.
Инструментальные методы исследования. Самым безопасным и наиболее объективным методом диагностики предлежания плаценты является ультразвуковое исследование (УЗИ).
УЗИ-диагностика предлежания плаценты
Раньше применялись непрямые методы исследования (цистография, ангиография, использование радиоизотопов), но ультразвуковая диагностика вытеснила их.
При отслойке плаценты с помощью УЗИ можно определить наличие гематомы (скопления крови) между плацентой и стенкой матки, если не произошло кровотечение из полости матки.
На каком сроке ставят диагноз предлежание плаценты
Диагноз ставят с 20 недель, так как 80 % предлежаний плаценты и низкое её расположение в ранних сроках беременности к доношенному сроку исчезают.
Лечение предлежания плаценты
Особенности ведения беременности
Выбор метода лечения зависит от ряда обстоятельств [7] :
Медицинское сопровождение беременных с предлежанием плаценты
При выявлении предлежания плаценты во второй половине беременности, особенно при полном предлежании, пациентка должна находиться в стационаре. Лечение в акушерском стационаре при сохранении удовлетворительного состояния беременной и плода направлено на продление срока беременности до 37-38 недель.
Как рожать с предлежанием плаценты
В ряде случаев необходимо проведение экстренного кесарева сечения.
Показания к экстренным родам с помощью кесарева сечения (независимо от срока беременности):
Показания к плановому кесареву сечению:
Естественные роды при предлежании плаценты
Естественные роды через родовые пути с ранней амниотомией (вскрытием плодного пузыря) необходимо вести под постоянным мониторным контролем за состоянием плода и сократительной деятельностью матки (КТГ). Естественное родоразрешение возможно при неполном предлежании плаценты и благоприятных условиях:
Секс и предлежание плаценты
Из-за риска кровотечения при предлежание плаценты рекомендуется физический и половой покой.
Прогноз. Профилактика
Регулярное наблюдение акушером-гинекологом, своевременная диагностика аномального расположения плаценты, осложнений предлежания плаценты и их лечение дают благоприятный прогноз для матери и плода.
Для профилактики предлежания плаценты рекомендуется [7] [9] [10] :
Прикрепление плаценты по передней и задней стенке – в чем разница?
ВОПРОС: Вы часто пишите и говорите в своих выступлениях, что задняя стенка матки толще и имеет лучшее кровоснабжение, и что это благоприятнее для прикрепления плодного яйца. Но почему же на многих форумах и сайтах говорят противоположное? Ведь часто врачи ставят «гипертонус» по утолщению стенки матки (и вы тоже об этом говорите». Неужели они не знают этой особенности строения матки? Чем опасно прикрепление плаценты по передней стенке?
ОТВЕТ: Я не могу отвечать за уровень знаний врачей, если они изучали анатомию и физиологию по слишком устарелым учебникам акушерства. Но такое «особенное» строение матки придумано не мной, а природой. Во-первых, задняя стенка матки находится ближе к магистральным сосудам. Во-вторых, она находится глубже в малом тазу, что также имеет важное значение в целях защиты будущего потомства от неблагоприятных факторов, в частности от травмы при падении и ударах в переднюю стенку живота или спину. Поэтому, действительно, чаще всего прикрепление плодного яйца происходит по задней стенке матки – повышается уровень выживаемости таких беременностей. Тем не менее, прикрепление по передней стенке тоже считается нормой. Неблагоприятно такое прикрепление плаценты тем, что повышается риск травмы, а значит отслойки, поскольку между передней стенкой живота и самой плацентой нет защиты в виде позвоночника, как, например, у задней стенки матки.
Поделиться ссылкой:
Почитать еще
19 комментариев
Смотрите навигатор.
10.2. Неполноценность шейки матки (истмико-цервикальная недостаточность)
Настольное пособие для беременных женщин https://bit.ly/2viWwfU
Посібник для вагітних https://bit.ly/2tOFM2w
9 месяцев счастья. Настольное пособие для беременных женщин (Электронная версия) https://bit.ly/2uoZBPb
Гормонотерапия в акушерстве и гинекологии: иллюзии и реальность https://bit.ly/2ukN4eM
11.11.Прогестерон и преждевременные роды
11.11.1.Причины преждевременных родов
11.11.2.Роль прогестерона в укорочении шейки матки
11.11.3.Роль прогестерон-индуцированного блокирующего фактора
11.11.4.Использование прогестерона для профилактики преждевременных родов
ВИДЕО:
Истмико-цервикальная недостаточность https://youtu.be/lqaDhYLSSk8
Истмико-цервикальная недостаточность (2) https://youtu.be/k18T2Y7BTc8
Здравствуйте,Елена Петровна)вторая беременность,на 1м скрининге 13 недель по узи «Ворсинчатый хорион по задней стенке,нижний край хориона расположен у внутреннего зёва»это результаты путём вагинального узи на аппарате 3Д.Так как,первые роды у меня были преждевременные,то проверяем шм,и на 16 неделе по УЗИ врач мне говорит,что у меня полное предлежание плаценты,плацента полностью перекрывает зев.Напугала меня,что она уже больше не поднимется,что есть риск кровотечения,и в дальнейшем кесарево.Скажите,пожалуйста,стоит ли мне перепроверить эти данные, тк в 13 недель,врач мне ничего о об этом не сказал (и есть ли шансы,что она поднимется,если плацента по задней стенке?спасибо
Даже при таком положении плаценты врач не имеет права запугивать. Переделайте УЗИ в 19-20 недель как часть анатомического УЗИ
Добрый день Елена Петровна.Не знаю как правильно сделать чтобы не навредить ребенку,21 неделя беременности пью дюфастон по 1 табл 3 раза в день.Врач сказала делать отмену по 1 табл,и вставлять утрожестан.Обязательно ли нужен утрожестан?может на маленькой дозе дюфастона не сколько недель,а потом вообще отменить.
Нет абсолютно никаких схем отмены прогестерона и никогда не было. Это лженаучные теории наших врачей. Я не знаю, с какой целью на таком сроке вам назначили прогестерон, но даже при короткой шейке матки его не принимают внутрь.
Добрый день!Подскажите пожалуйста,полное предлежание прикрепление по задней стенке,может ли измениться?и нужно ли находится на стационаре?16недель
Вы не должны находится в стационаре. И может перейти в нормальное.
Добрый день.третья беременность,передняя стенка,дно матки,19 недель.шевеления редкие и слабые.норма ли это?и вообще,передняя стенка-чем опасно?
Плацента растет в любую сторону, поэтому всякое могло быть. Могла также быть ошибка в измерениях, потому что в течение 3 недель такого быть не может никак.
Здравствуйте! Огромное спасибо за все что Вы делаете! Подскажите, прикрепление плаценты по передней стенке какие реальные риски даёт при естественных родах? Спасибо
УЗИ на 6 неделе беременности
Все клиники сети ЦМРТ оснащены современным высокоточным оборудованием. УЗИ и другие виды диагностики проводят опытные и квалифицированные специалисты.
Консультация специалиста после диагностики
Акушерский срок беременности 6 недель – обычно в это время будущая мама узнает, что находится «в положении». Ультразвуковое исследование в это время проводят для подтверждения состояния и чтобы убедиться, что беременность маточная, протекает правильно, а плод развивается в соответствии со сроком. Рассмотрим нюансы проведения УЗИ на 6 неделе беременности.
Рассказывает специалист ЦМРТ
Дата публикации: 23 Сентября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Как подготовиться к УЗИ на 6 неделе беременности
В случае, если УЗИ 6 недель беременности проводится стандартным трансабдоминальным способом (через переднюю брюшную стенку), женщине нужно за пару суток до предстоящей диагностики отказаться от употребления продуктов, которые могут вызвать повышенное газообразование в кишечнике (кофе, черный хлеб, цельное молоко, бобовые и т.д)
Перед трансвагинальным УЗИ (исследование проводится через влагалище) нужно перед обследование провести гигиенические мероприятия. Ультразвуковое исследование проводится с опустошенным мочевым пузырем.
Что покажет
Для чего проводят ультразвуковое исследование на данном сроке:
Конечно, на УЗИ 5-6 недель сложно судить о каких-либо отклонениях в физическом развитии плода, так как внутренние органы будущего малыша ещё не визуализируются. Исключение серьезных отклонений можно провести на первом скрининге, который проводят примерно в 12 акушерских недель.
Во время проведения УЗИ на 4-6 неделе беременности уже можно сделать снимок, однако, он будет малоинформативен: ведь на нём заметны только общие очертания плода.
Что происходит с плодом на 6 неделе беременности
На шестой неделе уже заметны очертания будущего ребёнка: у него есть ручки, ножки, его размер уже достигает 5 мм, образуются ворсины хориона – это часть будущей плаценты.
На шестой неделе у будущего малыша формируются мышцы, это говорит о том, что вскоре появятся первые телодвижения. Но, пока размеры плода минимальны, беременная женщина их не заметит, как правило, первые толчки четко ощущаются на 17-20 неделе. Также формируются череп, кости и хрящевая ткань. Также на данном сроке начинаются развиваться все внутренние органы малыша.
На заметку! 6 недель — оптимальное время для первого исследования, поскольку УЗИ на 3-4 недели ещё слишком малоинформативно, оно может не визуализировать наличие беременности, ведь размеры плода ещё минимальны всего 0,1–0,2 мм.
Что происходит с мамой на 6 неделе беременности
В организме беременной женщине активно глобальные изменения. Например, увеличивается матка, на данном сроке она похожа на некрупное яблоко. Из-за повышения прогестерона наблюдается увеличение молочных желез, они становятся более чувствительными. Могут наблюдаться перепады настроения, учащенное мочеиспускание, ранний токсикоз и изменение вкусовых предпочтений.
Нормы и расшифровка результатов
При расшифровке результатов врачи отталкиваются от норм, в соответствии со сроком беременности. Обычно на УЗИ 6 недель учитывают следующие факторы:
Ведение беременности в клиниках ЦМРТ
Беременность – это важнейший период в жизни и мамы, и ребёнка. Рекомендуется на протяжении 9 месяцев следить за изменениями беременной женщины и своевременно проводить необходимые исследования: чтобы роды прошли без осложнений и ребенок родился здоровым.
Важно доверять свое здоровье квалифицированному специалисту. Ведение беременности осуществляет опытный гинеколог (кандидат медицинских наук) ЦМРТ с многолетним опытом работы.
Наша клиника предлагает полноценные консультации, плановые скрининги и дополнительные обследования для беременной женщины и будущего малыша.
Сохранить любой ценой: причины прерывания беременности
По данным Википедии, самопроизвольным абортом заканчиваются 15-20 % клинически установленных случаев беременности. Эти цифры являются нижней оценочной границей, так как во многих случаях выкидыш происходит на ранних стадиях — до того, как женщина поймет, что она забеременела. Ведь часто клинические признаки выкидыша ошибочно принимают за обильные месячные или за их задержку.
Каковы причины прерывания беременности на разных сроках? Как подготовиться к беременности после неудачного опыта, завершившегося выкидышем? На эти вопросы ответил врач акушер-гинеколог высшей категории МЦ «Bullfinch» АЛЕКСАНДР ГИЛЬ.
— Александр Вадимович, большинство выкидышей случается в начале беременности, и многие женщины недоумевают: отчего это могло произойти?
— Главная причина выкидышей на сроке до 6 недель — это естественный отбор. Идет закладка беременности с врожденными пороками эмбриона, который уже не жизнеспособен — таким образом, осуществляется естественный отбор, в который мы не можем вмешаться.
Вы никогда не узнаете точную причину выкидыша на этом сроке, даже если после абразии (выскабливания слизистой оболочки матки), содержимое отправят на исследование. Как правило, приходит ответ: «беременность на малом сроке» и больше ничего.
Есть еще одна причина прерывания беременности, особенно если она не первая, — резус-конфликт (когда у женщины кровь резус-отрицательная, а мужчины — резус-положительная). Но в нашей стране применяется эффективная профилактика резус-конфликта, так что неприятностей можно избежать на этапе планирования беременности.
В структуре раннего прерывания беременности никто не исключает инфекции и проблемы, связанные с гормонами. На сроке 6-8 недель перспективные беременности часто прерываются в связи с нехваткой гормонов. При нормальной беременности у женщины в одном из яичников есть так называемое желтое тело, которое вырабатывает эндогенный прогестерон.
К сожалению, функционирование желтого тела заканчивается примерно к 7 неделям беременности, и если изначально не хватало эндогенного прогестерона, беременность перестает развиваться: происходит отслойка плодного яйца и наступает так называемая замершая беременность.
В некоторых случаях при отслойке плодного яйца, беременность можно сохранить, главное: обратиться вовремя к специалисту. Если по результатам УЗИ-исследования врач видит, что эмбрион ещё живой, беременным женщинам назначают экзогенный прогестерон в таблетках или в свечах. Также существует этот гормон в виде инъекций, — используется, чтобы быстрее насытить организм и предотвратить выкидыш.
— Согласитесь, когда женщина забеременела, она не может подозревать, что у неё в организме не хватает прогестерона. Что должно её насторожить? Какие признаки на это указывают?
— Любые выделения от скудных тёмно-коричневых до более обильных кровянистых — плохой признак. Стоит, не медля, обратиться к гинекологу.
При появлении мажущих кровянистых выделений показано ультразвуковое исследование, анализ крови на прогестерон.
Хочу сказать, что нехватка прогестерона может быть причиной выкидыша до 15 недель. В 15-16 недель окончательно формируется плацента, которая будет выделять (продуцировать) этот гормон.
— Александр Вадимович, а какие проблемы могут возникнуть с плацентой во время беременности?
— На ранних сроках хорион (несформировавшаяся плацента) может перекрывать внутренний зев, может быть краевое его расположение — это большой риск прерывания беременности. В таком случае женщину кладут в больницу и наблюдают до 16 недель — к этому сроку хорион, как правило, поднимается. Но остается процент беременных, у которых плацента перекрывает зев матки — это называется «центральное расположение плаценты». Для сохранения беременности такие женщины, как правило, все время должны находиться в клинике и под наблюдением.
— Какова тактика лечения инфекций, появившихся на фоне беременности?
— Инфекции могут появиться даже у тех женщин, которые до беременности тщательно обследовались. Нередко такая проблема возникает из-за кровянистых выделений — это благоприятная среда для развития инфекций.
Эктопия (эрозия) шейки матки — это тоже инфекция, которая является явной угрозой для беременности. Поэтому так важно перед зачатием пройти кольпоскопию и пролечиться от эктопии, если её обнаружат.
Инфекция восходящим путём может проникать внутриутробно и негативным образом отражаться на здоровье плода. Есть такое осложнение, как внутриутробная пневмония плода, которая лечится очень плохо и занимает большой процент в структуре младенческой смертности.
И мы лечим инфекции по возможности любым способом, который прописан в протоколе. Есть такая тактика, которая заключается в приёме антибиотиков. Бояться их не нужно, так как врач назначит только разрешенные для беременных лекарства. Иногда приходится использовать те препараты, польза от которых больше, чем риск появления побочных реакций.
— Какие угрозы могут повлиять на беременность в середине срока?
— Среди многих причин, которые приводят к самопроизвольным выкидышам — истмико-цервикальная недостаточность. Это состояние, при котором перешеек и шейка матки не справляются с возрастающей нагрузкой (растущий плод, околоплодные воды), начинают раскрываться — и ребенок рождается преждевременно.
Есть показания для профилактики этого состояния — наложение кругового подслизистого шва на шейку матки. Самый лучший срок — 16-17 недель. Можно сделать данную процедуру и после 20 недель, но эффект будет меньше.
В середине беременности у женщины может произойти отслойка плаценты. В части случаев беременность можно сохранить при помощи препаратов, влияющих на свёртываемость крови. Но нередко врачи вынуждены прибегать к операции малое кесарево сечение. Как правило, роды до 22 недель заканчиваются гибелью плода, и здесь уже идет речь о спасении жизни матери.
Я призываю женщин в положении воздержаться от перелётов на самолете. В моей врачебной практике было несколько случаев, когда отслойка плаценты у пациенток случилась во время полета. Кто вам окажет квалифицированную помощь в таком случае? Советую не рисковать.
В Беларуси, как и в других европейских странах, роды начинаются со срока 22 недель, но они считаются преждевременными. Врачи делают всё возможное, чтобы любыми способами сохранить перспективную беременность. Главное, всегда быть под наблюдением у специалиста и соблюдать все его рекомендации.
— Александр Вадимович, самовольное прерывание желаемой беременности — всегда большая психологическая травма для женщины. Пережить такое повторно никому не хочется. Каковы особенности подготовки к следующей беременности после выкидыша?
— Прежде, чем задумываться о повторной беременности, женщинам, которые испытывают душевные муки, целесообразно пройти курс психотерапии. Это очень важно, потому как проблемы психического характера могут быть очень серьезными, особенно у женщин после неудачного экстракорпорального оплодотворения (ЭКО).
Главное правило: не беременеть после выкидыша 6 месяцев. Предохраняться в это время лучше всего оральными контрацептивами, которые назначит врач. Это нужно для того, чтобы восстановить нормальную детородную функцию.
Набор обследований для женщин, у которых был выкидыш, назначается индивидуально. Но общие рекомендации такие:
1. Диагностика инфекций, передающихся половым путем: микоплазмоз, уреаплазмоз, хламидиоз, вирус простого герпеса, папилломавирус человека (ВПЧ).
Также нужно обследоваться на те инфекции, которые были возможной причиной выкидыша при предыдущей беременности.
2. Анализ на половые гормоны — если назначит врач.
3. Гормоны щитовидной железы (ТТГ, Т4 свободный, АТПО), УЗИ щитовидной железы, консультация эндокринолога.
4. По необходимости, консультация терапевта и других специалистов, анализ крови на сахар, на сифилис, ВИЧ.
5. УЗИ брюшной полости и почек. При беременности многие хронические заболевания обостряются, в т.ч. и заболевания почек. Нужно пролечиться до зачатия.
6. Кольпоскопия (осмотр шейки матки под микроскопом).
7. Анализ спермограммы партнера.
Обследование у врача-генетика показано, если при планировании беременности женщине 36 лет, а мужчине 45 лет и выше. Также данного доктора нужно посетить паре, у которой были подряд две неразвивающиеся беременности на раннем сроке.
— Когда женщина забеременела после выкидыша, должна ли она более тщательно наблюдаться у врача?
— Конечно, ведь эта женщина уже входит в группу риска по какой-то определенной группе (невынашивание, инфицирование, преждевременная отслойка и т.д.).
Врачи рекомендуют в такой ситуации женщинам вести более размеренный и спокойный образ жизни, т.е. беречься. Важно оградить беременную от переживаний, не давать ей впечатляться «страшилками» по поводу беременности. Надо четко настроиться, что в этот раз всё будет хорошо.
Еще один совет из практики. Многие женщины, едва забеременев, спешат подтвердить это на УЗИ. Конечно, нет прямых доказательств того, что подобное исследование приносит вред плоду, однако нет и обратных доказательств, что оно абсолютно безвредно. Раз вы так желаете эту беременность, рисковать не стоит и грамотный доктор обязательно предостережет женщину от того, чтобы делать УЗИ на раннем сроке без особых к тому показаний.
Определить беременность и её перспективность можно при помощи анализа крови на ХГЧ (хорионический гонадотропин человека), а проще — гормон беременности. Это абсолютно безвредно для беременности. Целесообразно сдать кровь в начале задержки, через неделю — ещё раз. Если прибавка по ХГЧ нормальная, значит, беременность перспективная, не внематочная — и показаний к УЗИ нет.
Первый раз на УЗИ-диагностику женщина должна прийти на сроке беременности — 11-12 недель.
Интервью давал врач акушер-гинеколог высшей гкатегории/врач УЗИ МЦ «Bullfinch» Гиль Александр Вадимович