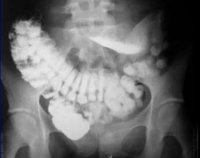
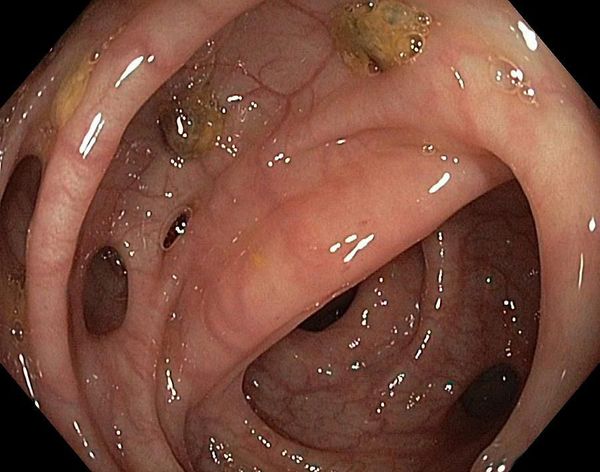
Цекоптоз кишечника на рентгене что это такое
Висцероптоз — это смещение книзу органов брюшной полости, прежде всего кишечных петель, по сравнению с их нормальным анатомическим расположением. Состояние проявляется хроническими запорами, болями в различных отделах живота, которые усиливаются в положении стоя. Для диагностики энтероптоза используют тест Гленарда и инструментальные методики — ирригографию, УЗИ брюшной полости, колоноскопию и сцинтиграфию. Консервативное лечение включает диетотерапию, упражнения ЛФК и ношение бандажа. При осложненных формах висцероптоза показано проведение оперативного вмешательства.
МКБ-10
Общие сведения
Висцероптоз имеет несколько синонимов — энтероптоз, спланхноптоз, синдром Гленара. Истинная частота болезни неизвестна, поскольку только около 10-20% случаев висцероптоза проявляется клинически. Большинство патологий обнаруживается случайно при обращении по поводу других симптомов. Существует 2 пика выявления энтероптоза: в молодом возрасте и у пожилых (60-65 лет). Женщины страдают опущением абдоминальных органов в 3 раза чаще, чем мужчины. У детей висцероптоз бывает очень редко, чаще связан с врожденными аномалиями развития.
Причины висцероптоза
Точные этиологические факторы висцероптоза неизвестны. Некоторые ученые считают, что патологическая подвижность органов живота и их опущение является конституциональным вариантом нормы в тех случаях, если они не сопровождаются клиническими признаками. Более распространена теория, согласно которой висцероптоз возникает при нарушении комплекса стабилизирующих факторов. В современной гастроэнтерологии выделяют 3 группы причин энтероптоза:
Патогенез
Чаще всего при висцероптозе встречается поражение ободочной кишки, которая наиболее подвижна. Поперечная ободочная кишка приобретает U-образную форму, что затрудняет прохождение пищи и газов. Нарушение пассажа по желудочно-кишечному тракту — основной патофизиологический механизм, обуславливающий появление симптоматики. При продолжительном существовании энтероптоза возникают кишечные спайки и деформации.
Гистологически длительно протекающий висцероптоз представляет собой катаральное воспаление и атрофию отдельных участков кишечной стенки. Происходит инфильтрация подслизистой оболочки, при хроническом воспалительном процессе добавляются фиброзные изменения. Для энтероптоза характерна постепенная гибель интрамуральных нервных ганглиев, что провоцирует патологическое перерастяжение кишечника.
Классификация
По локализации выделяют правосторонний и левосторонний висцероптоз. В странах СНГ используют классификацию российского клинициста А.И. Иванова (1996 год), учитывающую тяжесть клинических симптомов болезни. Различают 3 степени энтероптоза: компенсированная (запор менее 3-4 дней), субкомпенсированная (задержка стула на протяжении 5-10 дней), декомпенсированная. По этиологическим факторам висцероптоз подразделяют на 2 категории:
Симптомы висцероптоза
Опущение тех или иных отделов толстой кишки проявляется различной клинической симптоматикой. Наиболее часто диагностируется висцероптоз печеночного или селезеночного изгиба ободочной кишки, основным симптомом которого служат запоры. Человек ощущает тяжесть в животе и боли, локализованные в околопупочной области. Беспокоит постоянное вздутие кишечника. Симптомы усугубляются в вертикальном положении.
При висцероптозе слепой кишки все вышеуказанные признаки локализованы в правой подвздошной области. Характерны приступы резких болей, которые напоминают клинику острого аппендицита. При энтероптозе сигмовидной кишки запоры чередуются с поносами, в стуле обычно наблюдаются включения слизи и крови. Больные жалуются на резкие схваткообразные боли в левой подвздошной области.
Наблюдается деформация и отвисание живота, которая усиливается при наклонах туловища вперед. На коже брюшной стенки возникают белые растяжки. При висцероптозе пациенты испытывают неудобства во время длительной ходьбе без бандажа, при работе в наклонном положении. Зачастую определяется диастаз — расхождение прямых мышц живота, которое можно заметить визуально или прощупать.
Длительно существующий висцероптоз приводит к хроническим запорам. Сначала у больных стул отсутствует в течение нескольких дней, в некоторых случаях возможна самостоятельная дефекация. По мере прогрессирования процесса запоры длятся до 10 дней и более, каловые массы выходят только после постановки клизмы. В результате эндогенной интоксикации появляется слабость, головокружение, нервозность.
Осложнения
Висцероптоз часто сочетается с растяжением и удлинением кишечника, что повышает риск инвагинации и заворота кишки. Эти состояния опасны, поскольку при неоказании медицинской помощи наблюдается ишемия и некроз тканей. Частым осложнением энтероптоза является синдром верхней брыжеечной артерии, сопровождающийся ишемическим кишечным некрозом.
Специалисты отмечают, что заболевание служит независимым фактором риска хронического колита и энтерита. Висцероптоз, протекающий на фоне хронического толстокишечного стаза, в 66% случаев вызывает рефлюкс-эзофагит. У 15% пациентов возникает дуоденальная непроходимость. Энтероптоз зачастую ассоциирован с гастроптозом (39%), нефроптозом (17,8%), гепатоптозом (5%).
Диагностика
Обследованием больных с подозрением на висцероптоз занимается врач-гастроэнтеролог. При физикальном исследовании патогномоничные проявления отсутствуют. Предположить наличие энтероптоза можно при положительном тесте Гленарда. Решающими в диагностике болезни являются инструментальные методы визуализации кишечника:
Лечение висцероптоза
Консервативная терапия
Основным методом лечения висцероптоза являются немедикаментозные методы. Больному подбирают специальную диету с дробным питанием, повышенным содержанием клетчатки и жидкости. Изменение рациона питания направлено на активацию кишечной моторики, уменьшение риска запоров. При выраженном опущении органов подбирают специальный бандаж, при ношении которого уменьшаются неприятные симптомы.
К немедикаментозным методам терапии энтероптоза относят специальные комплексы ЛФК, которые направлены на укрепление мышц передней брюшной стенки. Лекарственные препараты назначаются намного реже. При хронических запорах используются мягкие слабительные средства, масляные клизмы. При обнаружении воспалительных осложнений схема лечения подбирается индивидуально.
Хирургическое лечение
В суб- и декомпенсированных стадиях висцероптоза абдоминальные хирурги определяют показания к оперативному вмешательству. В последние годы техники проведения операций значительно усовершенствовались, поэтому хорошие отдаленные результаты наблюдаются у 93-95% пациентов. Обычно применяют различные варианты резекции толстой кишки с наложением анастомозов.
Прогноз и профилактика
В большинстве случаев висцероптоз не представляет угрозу для жизни и здоровья, поэтому врачи дают благоприятный прогноз. Даже в декомпенсированной стадии можно улучшить самочувствие больных с помощью современных оперативных вмешательств. Профилактика заболевания включает ношение бандажей во время беременности и после родов, упражнения для укрепления мышечного каркаса живота.
Что такое дивертикулярная болезнь кишки (дивертикулёз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Резницкого Павла Анатольевича, онколога-проктолога со стажем в 8 лет.
Определение болезни. Причины заболевания
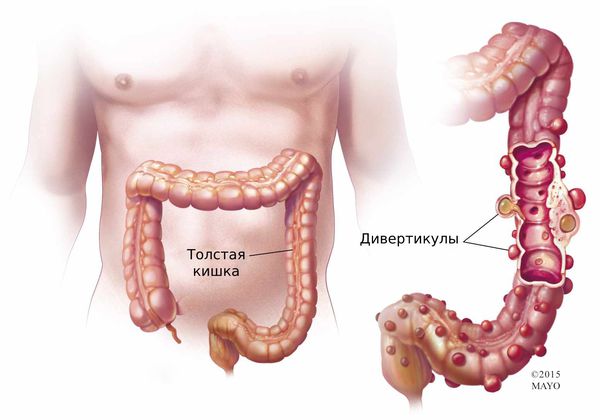
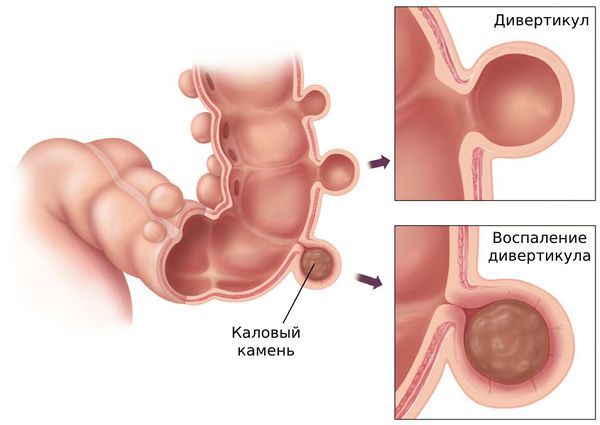
Дивертикулы толстой кишки бывают как единичными, так и множественными.
Дивертикулёз могут диагностировать в любом возрасте:
Как показывает статистика, чаще дивертикулы обнаруживают у пожилых людей. Но это не значит, что болезнь появляется с возрастом. Просто пожилым людям чаще проводят экстренные операции по поводу перитонита, назначают УЗИ брюшной полости или колоноскопию, например при развитии запора. Не исключено, что у этих же людей дивертикулы могли появиться ещё в молодости.
Симптомы дивертикулярной болезни кишки
Классическая триада симптомов дивертикулярной болезни включает похожие проявления:
Но далеко не всегда болезнь проявляет себя именно так. Всё зависит от расположения воспалённых дивертикулов по отношению к другим внутренним органам. Например, при воспалении дивертикулов вблизи мочевого пузыря пациента будет беспокоить боль в нижних отделах живота, частое болезненное мочеиспускание и чувство неполного опорожнения мочевого пузыря.
Иногда образуется дополнительная удлинённая петля толстой кишки с воспалёнными дивертикулами. При нетипичном расположении такая петля может симулировать боль, характерную для других заболеваний, например:
Все перечисленные симптомы относятся к лёгкому течению дивертикулярной болезни. Проявления более острой формы связаны с осложнениями: у пациента возникает сильная, острая боль в животе, тошнота, рвота, запор, вздутие и лихорадка — выше 38,0 °С. При развитии толстокишечного кровотечения в стуле появляется неизменённая кровь. Появление этих симптомов говорит о необходимости срочного хирургического лечения.
Патогенез дивертикулярной болезни кишки
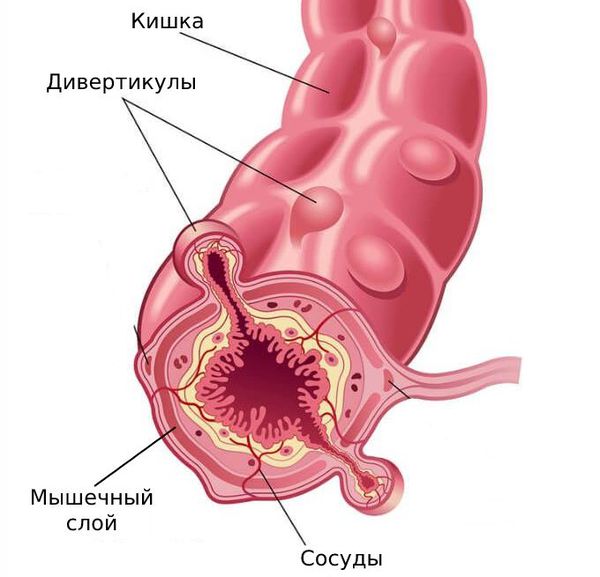
В основе развития дивертикулов лежит предрасположенность к нарушению строения соединительной, мышечной и нервной ткани. Эти генетические нарушения приводят к образованию «слабых» мест в стенке кишки.
Когда в рационе мало растительной клетчатки, в кишечнике нарушается пассаж каловых масс и возникают запоры. Давление в просвете кишки повышается и выдавливает слабые участки стенки наружу в виде дивертикулов.
Развитие воспаления иногда связано с особенностями кишечной флоры. Нередко у пациентов с дивертикулярной болезнью наблюдается рост протеолитических бактерий.
Классификация и стадии развития дивертикулярной болезни кишки
Есть множество классификаций дивертикулярной болезни. Основная и наиболее понятная — клиническая классификация. Она подразделяет патологию на три формы:
Осложнения дивертикулярной болезни разделяют на острые и хронические. К острым осложнениям относят:
К хроническим осложнениям относят:
У дивертикулярной болезни нет чёткой стадийности. Человек может жить с дивертикулами много лет и не подозревать о них, как вдруг у него возникает перфорация дивертикула с перитонитом, которая требует экстренной операции.
Обычно в основе развития осложнений лежит дисбаланс микрофлоры. Но иногда дивертикулярная болезнь развивается при попадании инородного тела в просвет дивертикула, например рыбной кости. Попадая в дивертикул, кость перфорирует стенку и приводит к развитию воспаления.
Осложнения дивертикулярной болезни кишки
К осложнениям дивертикулярной болезни толстой кишки относят:
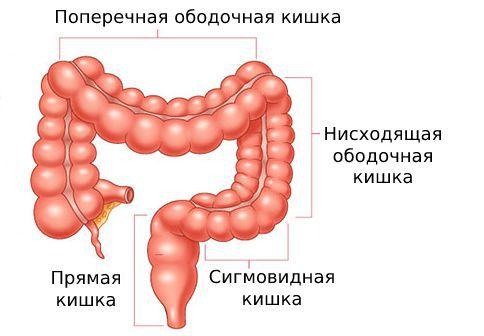
Острый дивертикулит толстой кишки — это воспаление в самом дивертикуле. Может сопровождаться болью в левой нижней части живота, лихорадкой и запором. Чаще развивается в левой половине толстой кишки: прямой, сигмовидной, нисходящей и поперечной ободочной кишке.
Острый околокишечный инфильтрат — это скопление воспалённых тканей в области перфорации, похожее на опухоль. Образуется при распространении воспаления за пределы дивертикула на близлежащие ткани. По клинической картине похож на острый дивертикулит. Со временем перерастает в хронический инфильтрат.
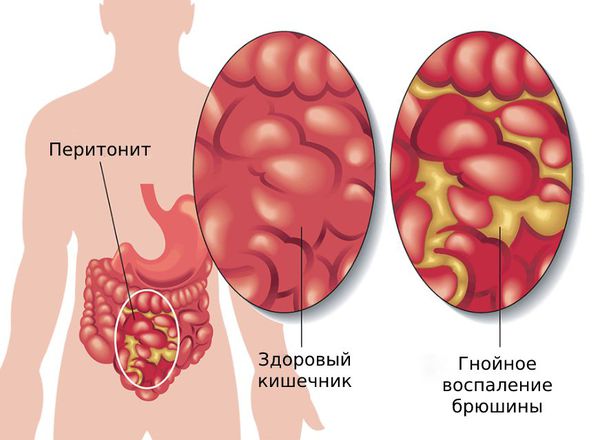
Перфоративный дивертикулит — это разрушение дивертикула с формированием отверстия в его стенке. Возникает на фоне воспаления. Через образовавшееся отверстие микрофлора и прочее содержимое из просвета кишки проникают в окружающие ткани, что приводит к формированию абсцесса или перитонита.
Абсцесс — это скопление гноя в ограниченной полости. Сопровождается теми же симптомами, что и острый дивертикулит. Отличается более интенсивной болью в животе, температура всегда выше 38°С.
Перитонит — это распространение кишечного или гнойного содержимого в брюшной полости. Приводит к воспалению тканей, покрывающих брюшную полость изнутри. Сопровождается острой болью в животе, резкой общей слабостью, лихорадкой, тошнотой и рвотой.
Хронический дивертикулит — это воспаление дивертикулов, которое сохраняется долгое время или возникает после успешного лечения острой фазы болезни.
По течению хронический дивертикулит, как и другие осложнения, можно разделить на три формы:
Стеноз кишки — это сужение просвета кишки либо за счёт сдавления инфильтратом, либо из-за изменения её стенки на фоне воспаления. При таком осложнении запоры возникают всё чаще, каловые массы уменьшаются в диаметре и становятся тонкими, как «верёвки».
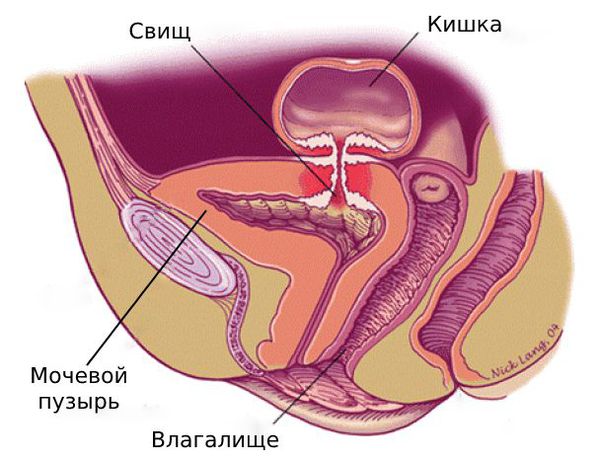
Свищи — это неестественные ходы между просветом дивертикула и кожей. Через них наружу выходит гной или кал.
Диагностика дивертикулярной болезни кишки
Диагностика дивертикулярной болезни бывает экстренной и плановой.
УЗИ брюшной полости — менее чувствительный и специфичный метод. Его эффективность зависит от опыта врача, который проводит исследование. Преимущество методики — в её мобильности и доступности.
По данным КТ и УЗИ врачи определяют дальнейшую тактику лечения: нужна ли пациенту экстренная операция, может ли он лечиться консервативно в отделении или необходимо дренировать образовавшийся абсцесс.
Плановая диагностика проводится в три этапа:
При толстокишечном кровотечении колоноскопия выполняется в экстренном порядке. Она позволяет найти устье кровоточащего дивертикула. Но диагностировать такой тип кровотечения сложно, так как вся слизистая толстой кишки ниже кровоточащего дивертикула покрыта кровью. Это затрудняет визуализацию.
Лечение дивертикулярной болезни кишки
Лечить дивертикулит нужно при развитии клинических или лабораторных симптомов, указывающих на воспаление дивертикула.
Пациенты с острым дивертикулитом среднетяжёлого и тяжёлого течения, а также с другими осложнениями госпитализируются в обязательном порядке.
При перитоните в брюшную полость проникает много патогенной микрофлоры из поражённой кишки. Если отказаться от стомы и просто объединить здоровые концы кишки, то соединение воспалится и окажется несостоятельным.
Через несколько месяцев после купирования воспаления, как правило, проводят восстановительную операцию: стому удаляют, а части толстой кишки соединяют.
Прогноз. Профилактика
Из-за отсутствия крупных рандомизированных исследований пока сложно сказать, какова вероятность рецидива острого дивертикулита после первичной атаки. По этой же причине нет чётких показаний к проведению операции после приступов острого или рецидивирующего дивертикулита.
Основные меры профилактики повторного появления дивертикулита:
Энтероптоз (K63.4)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Общий спланхноптоз:
Этиология и патогенез
Этиология энтероптоза неизвестна. В настоящее время рассматриваются 3 основных теории:
1. Энтероптоз является следствием гипотрофии.
2. Энтероптоз является следствием слабости соединительной и мышечной ткани.
3. Энтероптоз является вариантом нормы.
Патофизиология
Чаще всего энтероптоз поражает наиболее подвижные в анатомическом плане части кишечника, например, ободочную кишку. Опускающаяся ободочная кишка приобретает U-образную форму, что затрудняет пассаж пищи и газов.
В вертикальном положении пациента, при выраженном энтероптозе пассаж может почти прекратиться, что вызывает клинику частичной кишечной непроходимости.
Гистологически энтероптоз представлен признаками катарального воспаления и/или атрофии стенки кишечника (в зависимости от стадии). Инфильтрация подслизистой и атрофия слизистой вследствие хронического воспаления сочетаются с гибелью подавляющего большинства ганглиев и деструктивными изменениями межмышечных нервных сплетений.
Эпидемиология
Возраст: преимущественно взрослый
Признак распространенности: Крайне редко
Соотношение полов(м/ж): 0.3
Истинная распространенность энтероптоза неизвестна.
Заболевание может протекать без клинической симптоматики или в субклинической форме, не требующей применения методов визуализации и, следовательно, не диагностируемой при жизни или диагностируемой случайно.
Пол. Большинство авторов сходятся во мнении о значительном преобладании лиц женского пола.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Чаще всего энтероптоз протекает бессимптомно.
Дополнительные (редкие) симптомы (симптомы так называемой «эндогенной интоксикации»):
Обычно наблюдается опущение тех или иных отделов толстой кишки с различной клинической картиной:
1. Опущение слепой кишки наблюдается редко (15% от всех случаев энтероптоза). Сопровождается запорами, периодическим вздутием живота и ощущением полноты в правой подвздошной области. При чрезмерно подвижной слепой кишке в ней застаиваются фекальные массы, нередки приступы болей, напоминающие приступ аппендицита, иногда возникает кишечная непроходимость вследствие перегибов и перекручивания слепой кишки.
Диагностика
Диагностика энтероптоза основана почти исключительно на методах визуализации.
1. Обзорная рентгенография только в отдельных случаях может предположить диагноз энтероптоза, не разграничивая его признаки с кишечной непроходимостью.
3. Пассаж кишечника иногда определяют с помощью рентгеновского наблюдения за проглоченными маленькими металлическими кольцами (около 20 штук) или пассажем бария (энтерография).
6. УЗИ органов брюшной полости является обязательным исследованием в плане ассоциированной патологии.
Лабораторная диагностика
Дифференциальный диагноз
Энтероптоз дифференцируется со всеми заболеваниями, имеющими хроническую боль в животе, задержку стула и газов, интоксикацию, замедление пассажа по кишечнику.
Основными различиями являются:
— отсутствие симптомов раздражения брюшины;
— отсутствие каловых масс в прямой кишке при ректальном исследовании;
— хронический характер патологии;
— изменение интенсивности симптомов при ношении бандажа и в положении лёжа;
— отсутствие в кале и других исследуемых субстанциях каких-либо изменений также говорит в пользу энтероптоза.
Окончательная дифференциальная диагностика проводится с учетом данных колоноскопии и радиологического обследования.
Осложнения
Вопрос об осложнениях энтероптоза претерпевал значительные изменения по мере накопления данных.
Лечение
Единого мнения нет. Лечение энтероптоза зависит от стадии развития и, соответственно, клинических проявлений.
В тактике лечения борются два подхода:
1. Обязательная «стартовая» консервативная терапия, которая включает в себя:
— диета (клетчатка, жидкость, дробное питание);
— ношение бандажа;
— слабительные и средства, смягчающие стул (в редких случаях, по показаниям);
— лечебная физкультура (избегая бега, поднятия тяжестей и любых упражнений, повышающих внутрибрюшное давление).
Оперативное вмешательство производят в основном при различных осложнениях. Как плановый этап лечения, оперативное вмешательство не рекомендуется.
Приведенный ниже перечень лекарств предназначен для проведения оперативного вмешательства или подготовки к нему или послеоперационного ведения.
Болезнь крона симптомы и лечение ВЗК кишечника
Под аббревиатурой ВЗК, воспалительные заболевания кишечника, скрываются хронические недуги, имеющие различный характер, но один общий симптом — воспаление стенки кишечника. Причина их появления, к сожалению, пока не выяснена, но распространенность ВЗК во всем мире растет очень быстро. Причем болеют не только люди категории 50+, но и 20–30–летняя молодежь, и даже дети, начиная с 4–5–летнего возраста. Заболевания в равной степени поражают как сторонников активного образа жизни, так и приверженцев здорового питания, придерживающихся диеты с повышенным содержанием клетчатки.
Чем опасно воспаление стенок кишечника?
В последнее время количество россиян с диагностированным ВЗК в среднем ежегодно увеличивается на 10–12%. Чаще всего жители современных мегаполисов страдают от неспецифического язвенного колита и болезни Крона. В первом случае поражается слизистая оболочка толстой кишки, а во втором — окончание тонкой и начало толстой кишки. Воспаление приводит к образованию кровоточащих язв и быстро прогрессирует, при отсутствии диагностики и лечения приводя к необратимым повреждениям тканей.
Даже на начальной стадии заболевания кишечника проявляются неприятными признаками, заметно снижающими качество жизни.
ВЗК у детей: под угрозой — рост и развитие организма
Язвенный колит у детей может проявиться даже в возрасте до года и очень быстро привести к тотальному поражению толстой кишки. При отсутствии лечения болезнь может обернуться серьезным нарушением физиологичного процесса развития детского организма: задержкой роста или отставанием в физическом развитии. Если эндокринная патология при этом не выявляется, хороший детский врач педиатр обязательно назначит ребенку диагностику ЖКТ. Кроме того, и у малышей и у школьников такая патология вызывает серьезные психологические проблемы.
Симптомы заболеваний кишечника: когда нужно обратиться к врачу?
Заболевание часто проявляется интимными признаками, с которыми основная масса больных пытается бороться самостоятельно, не торопясь на платный прием к проктологу или гастроэнтерологу. Кроме того, воспаление кишечника часто сопровождается «маскирующими» симптомами: например, только стоматитом, как при болезни Крона, или только воспалением вокруг ануса — перианальным дерматитом, или поражениями глаз или суставов. Поэтому больной часто попадает к врачу уже с тяжелой формой, когда путь к выздоровлению оказывается и более продолжительным, и более затратным финансово.
Насторожить любого человека должны следующие признаки:
Вероятность поражения толстой и тонкой кишки повышена у людей, регулярно и в больших количествах употребляющих темные сорта мяса и продуктов его переработки (сосиски, колбаса, ветчина, бекон и пр.). Но следует знать, что и приверженность диете с преобладанием овощей, фруктов, продуктов питания, приготовленных из цельного зерна, панацеей не является.
Определенную роль играет генетический фактор: склонность к воспалению кишечника может передаваться по наследству. Среди болеющих преобладают люди, злоупотребляющие курением. Также имеют значение недостаток в организме витамина D, частый и бесконтрольный самостоятельный прием жаропонижающих фармпрепаратов.
Прием проктолога в Москве рекомендован не только людям с неустойчивым стулом. Чтобы не полнить армию больных колоректальным раком, даже здоровый в целом человек после 45 лет должен с профилактической целью посещать врача не реже чем раз в пять лет. Отсутствие видимых признаков воспаления не исключает возможности скрытого протекания заболевания. Выявленные на ранней стадии симптомы рака кишечника позволяют медикам спасти пациента и добиться стойкой ремиссии.
Как диагностируют воспалительные заболевания и рак кишечника?
Специалисты многопрофильной клиники «Трит» владеют всеми методиками, позволяющими выявить даже самые мелкие изменения слизистой кишечника.
«Золотой стандарт» исследования — это современная эндоскопическая методика, колоноскопия кишечника под наркозом. При наличии у пациента внекишечных проявлений заболевания к диагностике привлекаются и врачи соответствующих специальностей — окулист, дерматолог или ревматолог.
Колоноскопия кишечника: оправданы ли опасения пациентов?
Диагностированный на ранней стадии недуг создает меньше всего проблем заболевшему. Поэтому высокоинформативная скрининговая колоноскопия входит в государственные программы борьбы с раком кишечника в США, Израиле и европейских государствах. Граждан развитых стран постоянно информируют о необходимости регулярных обследований для профилактики и ранней диагностики колоректального рака.
Специфика проведения столь интимной процедуры вызывает не самые положительные эмоции у россиян. Боль является основным сдерживающим фактором даже для тех людей, которые полностью осознают необходимость проведения обследования. Но разве можно сравнить возникающие при колоноскопии ощущения с теми мучениями, которые испытывают пациенты, страдающие от уже развившейся онкологии!
Следует понимать, что щадящая технология диагностики, которую можно пройти под наркозом, позволит в дальнейшем избежать опасных симптомов, пугающих диагнозов и проведения солидного комплекса диагностических процедур.
Преимущества эндоскопического обследования в платной клинике
Колоноскопия под наркозом проводится после соответствующей подготовки — соблюдения особой диеты и полного очищения кишечника при помощи сильнодействующих слабительных препаратов.
Будьте внимательны к своему здоровью! Если внезапно проявившиеся проблемы с кишечником не проходят в течение 2–3 недель, обратитесь за консультацией к специалисту.