Фостер или симбикорт что лучше при астме
Тройная терапия двумя длительно действующими бронходилататорами и ингаляционным глюкокортикостероидом при ХОБЛ
Пациентам с тяжелым и очень тяжелым течением хронической обструктивной болезнилегких (ХОБЛ) и высоким риском обострений,не отвечающим на лечение двумя длительно действующими бронходилататорами или бронходилататором в комбинации сингаляционным глюкокортикостероидом (ИГКС), рекомендуется тройная терапия длительно действующим антихолинергическим препаратом (ДДАХ), длительно действующим b2-агонистом (ДДБА) и ИГКС. В рандомизированных клинических исследованиях тройная терапия вызывала достоверное снижение частоты средне-тяжелых и тяжелых обострений ХОБЛ, уменьшение степени бронхиальной обструкции и улучшение качества жизни по сравнению со всеми другими схемами терапии. Приведены результаты нескольких крупных контролируемых исследований (TRILOGY, TRINITY, TRIBUTE), в которых были установлены эффективность и безопасность фиксированного комбинированного препарата, содержащего экстра мелкодисперсный беклометазона дипропионат, формотерола фумарат и гликопиррония бромид у больных ХОБЛ тяжелого и очень тяжелого течения.
Хроническая обструктивная болезнь легких (ХОБЛ) остается одной из ведущих причин заболеваемости и смертности во всем мире [1], причем в ближайшие десятилетия ожидается дальнейший рост распространенности этого заболевания за счет продолжающегося воздействия факторов риска и постарения населения [2]. По данным программы Burden of Obstructive Lung Diseases (BOLD) и других крупных эпидемиологических исследований, расчетное число случаев ХОБЛ в мире в 2010 году составило 384 млн, а распространенность – 11,7% [3]. Ежегодно от ХОБЛ умирают около 3 млн человек [4], а по прогнозу ВОЗ к 2030 году этот показатель может увеличиться до 4,5 млн человек [5]. В странах Европейского Союза и США прямые затраты системы здравоохранения, связанные с ХОБЛ, достигают 39 млрд евро и 32 млрд долларов, соответственно [6,7]. Основной причиной экономического бремени ХОБЛ являются обострения заболевания, доля которых в структуре общих затрат достигает 40-75% [8,9].
Обострения ХОБЛ
Обострение ХОБЛ характеризуется острым ухудшением респираторных симптомов, которое выходит за рамки их обычных колебаний и приводит к изменению проводимой терапии [10,11]. Выделяют легкие (могут быть купированы самим пациентом с помощью короткодействующих бронходилататоров), средне-тяжелые (необходимо лечение короткодействующими бронходилататорами и антибиотиками и/или пероральными глюкокортикостероидами) и тяжелые (требуется госпитализация или обращение за неот ложной помощью) обострения. Следует отметить, что существующие критерии диагностики обострения ХОБЛ неспецифичны, поэтому некоторые авторы, помимо нарастания одышки (на 5 и более по визуальной аналоговой шкале от 0 до 10), предлагают учитывать дополнительные признаки, такие как снижение сатурации кислородом по крайней мере на 4% по сравнению с исходной, повышение числа нейтрофилов (≥9000 в мм3) или эозинофилов (≥2%) в крови и концентрации С-реактивного белка (≥3 мг/л) при отсутствии признаков пневмонии или отека легких на рентгенограммах грудной клетки [12]. Частота и тяжесть обострений увеличиваются по мере прогрессирования ХОБЛ. Например, в проспективном исследовании ECLIPSE (n=2138) по крайней мере два средне-тяжелых или тяжелых обострения в течение первого года наблюдения отмечались у 22%, 33% и 47% пациентов со 2, 3 и 4 стадиями ХОБЛ, соответственно [13]. Самым надежным предиктором обострений была их частота в анамнезе.
Результаты некоторых исследований свидетельствуют о том, что эозинофилия крови может ассоциироваться с увеличением риска обострений ХОБЛ и позволяет предсказать эффективность ингаляционных глюкокортикостероидов (ИГКС) в их профилактике. Например, в датском исследовании более чем у 7000 пациентов с ХОБЛ увеличение числа эозинофилов в крови сопровождалось почти двукратным повышением риска тяжелых обострений заболевания [14]. При анализе post hoc результатов клинических исследований было показано, что более высокое число эозинофилов в крови сочеталось с увеличением частоты обострений у больных ХОБЛ, получавших длительно действующие агонисты b2-адренорецепторов (ДДБА), а эффективность комбинированной терапии ДДБА/ИГКС была выше у пациентов с эозинофилией крови [15,16]. В то же время в когортном исследовании SPIROMICS ассоциация между эозинофилией крови и частотой или тяжестью обострений ХОБЛ отсутствовала, однако эозинофилия мокроты позволяла выделить пациентов с более тяжелым течением заболевания, частыми обострениями и более выраженной эмфиземой [17]. S. Cheng провел мета-анализ 5 исследований в целом у 12496 пациентов со средне-тяжелой и тяжелой ХОБЛ, у 60% из которых число эозинофилов в крови составляло ≥2% [18]. У пациентов с эозинофилией крови лечение ИГКС привело к снижению частоты обострений ХОБЛ на 17% (р=0,03), но ассоциировалось с двукратным увеличением риска пневмонии. В целом имеющиеся данные свидетельствуют о том, что эозинофилия крови является перспективным биомаркером у больных ХОБЛ, хотя ее роль как предиктора ответа на ИГКС необходимо подтвердить в проспективных клинических исследованиях [19].
Повторные обострения ХОБЛ приводят к ухудшению показателей функции дыхания и газообмена, более быстрому прогрессированию заболевания, снижению качества жизни больных и увеличению смертности, поэтому профилактика обострений является одной из основных целей лечения [20].
Стратегия медикаментозной терапии ХОБЛ
В настоящее время нет убедительных доказательств того, что какие-либо лекарственные средства позволяют замедлить прогрессирующее снижение объема форсированного выдоха за 1 с (ОФВ1) или снижают смертность больных ХОБЛ, однако медикаментозная терапия уменьшает симптомы заболевания, снижает частоту и тяжесть обострений, улучшает толерантность к физи чес кой нагрузке и качество жизни [10,11]. Препаратами выбора в лечении ХОБЛ остаются ингаляционные бронходилататоры, в том числе ДДБА и длительно действующие антихолинергические препараты (ДДАХ). ИГКС при ХОБЛ назначают только в дополнение к терапии длительно действующими бронхолитиками. Теофиллин и рофлумиласт, ингибирующий фосфоди эс те разу-4 и обладающий противовоспалительной активностью, применяют относительно редко (при неэффективности стандартной терапии). Эффект ДДБА продолжается в течение 12 ч (формотерол, салметерол) или 24 ч (индакатерол, олодатерол, вилантерол). ДДАХ также оказывают действие в течение около 12 ч (аклидиний) или 24 ч (гликопирроний, тиотропий, умеклидиний).
В настоящее время широко используются ком би ни рованные ингаляционные препараты, в состав которых входят ДДБА/ИГКС или ДДБА/ДДАХ (табл. 1). Разработаны также тройные комбинированные препараты, содержащие ДДБА/ДДАХ/ИГКС, в том числе беклометазона дипропионат/формотерол/гликопир роний и вилантерол/флутиказона фуроат/умеклидиний (в Российской Федерации они пока не зарегистрированы). В состав первого, как и фиксированной ком би нации беклометазона дипропионата и формотерола, входит экстра мелко дис персный беклометазона дипропионат (средний аэродинамический диаметр частиц 1,1 мкм). Основные преимущества ингаляции частиц лекарственного вещества малого размера – увеличение их отложения в легких (30-35% против 10-20% при применении стандартных ингаляторов) и уменьшение депозиции в ротоглотке. Доза экстрамелкодисперсного ИГКС в составе препарата (100 мкг) в 2,5 раза ниже стандартной дозы в неэкстрамелкодисперсных препаратах (250 мкг). Результаты ряда исследований у пациентов с бронхиальной астмой подтверждают, что применение экстрамелкодисперсных аэрозолей позволяет улучшить доставку препарата в малые дыхательные пути и повысить эффективность лечения, а также снизить суточную дозу ИГКС [21,22].
| Группы | Препараты |
|---|---|
| Короткодействующие | Сальбутамол |
| β2-агонисты | Фенотерол |
| Длительно действующие | Вилантерол |
| β2-агонисты (ДДБА) | Индакатерол |
| Салметерол | |
| Олодатерол | |
| Формотерол | |
| Короткодействующие антихолинергические препараты (КДАХ) | Ипратропий |
| Длительно действующие | Аклидиний |
| антихолинергические препараты | Гликопирроний |
| Умеклидиний | |
| Ингаляционные | Беклометазона дипропионат |
| глюкокортикостероиды (ИГКС) | Будесонид |
| Мометазон | |
| Флутиказона пропионат | |
| Флутиказона фуроат | |
| Циклесонид | |
| Фиксированные комбинации | Гликопирроний/индакатерол |
| ДДАХ/ДДБА | Тиотропий/олодатерол |
| Умеклидиний/вилантерол | |
| Аклидиния бромид/формотерол | |
| Фиксированные комбинации | Беклометазона |
| ИГКС/ДДБА | дипропионат/формотерол |
| Будесонид/формотерол | |
| Флутиказона пропионат/ | |
| салметерол | |
| Флутиказона пропионат/ вилантерол | |
| Фиксированные комбинации | Беклометазона дипропионат/ |
| ИГКС/ДДБА/ДДАХ | формотерол/гликопирроний |
| Вилантерол/флутиказона | |
| фуроат/умеклидиний | |
| Ингибиторы фосфодиэстеразы-4 | Рофлумиласт |
| Другие | Теофиллин |
Лечение стабильной ХОБЛ обычно начинают с монотерапии бронходилататором длительного действия (ДДАХ или ДДБА). В двух прямых сравнительных исследованиях ДДАХ превосходил ДДАБ по эффективности в профилактике обострений ХОБЛ [23,24], поэтому в рекомендациях GOLD 2019 года у пациентов с высоким риском обострений (группа С) предпочтение отдается препаратам первой группы [10]. При наличии выраженных симптомов и повторных обострений (по крайней мере 2 среднетяжелых обострения в течение 1 года или хотя бы 1 тяжелое обострение, потребовавшее госпитализации) (группа D) возможна стартовая комбинированная терапия ДДАХ/ДДБА [10]. У пациентов с ХОБЛ, сочетающейся с бронхиальной астмой, обоснована комбинированная терапия ДДБА/ИГКС. Доводом в пользу применения ИГКС в составе двойной терапии может также служить высокое число эозинофилов крови. При недостаточной эффективности ДДБА/ ДДАХ или ДДБА/ИГКС рекомендуется тройная терапия двумя длительно действующими бронходилататорами и ИГКС, которая может проводиться с использованием фиксированной комбинации ДДАХ/ ДДБА и отдельного ингалятора ИГКС или фиксированной комбинации ДДБА/ИГКС и отдельного ингалятора ДДАХ. Как указано выше, разработаны также фиксированные комбинация всех трех препаратов.
Эффективность и безопасность тройной комбинированной терапии у пациентов с ХОБЛ
В последние годы опубликованы результаты крупных контролируемых клинических исследований, которые подтвердили преимущества тройной комбинированной терапии экстрамелкодисперсным беклометазона дипропионатом/формотерола фумаратом/гликопиррония бро мидом (БДП/ФФ/ГБ) перед другими схемами лечения у пациентов с ХОБЛ тяжелого и очень тяжелого течения.
TRILOGY. Целью двойного слепого, рандомизированного контролируемого исследования TRILOGY было сравнение эффективности и безопасности фиксированной комбинации БДП/ФФ/ГБ и фиксированной комбинации БДП/ФФ у 1368 пациентов с ХОБЛ, у которых отмечались тяжелая бронхиальная обструкция (ОФВ1 после ингаляции бронходилататора 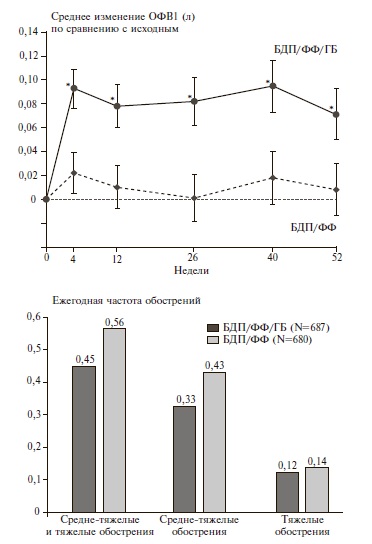
Переносимость двух схем терапии была сопоставимой, а частота пневмонии была низкой (3%) и не отличалась между двумя группами. Таким образом, у больных с ХОБЛ тяжелого или очень тяжелого течения и высоким риском обострений комбинированная терапия БДП/ФФ/ГБ достоверно превосходила терапию БДП/ФФ по бронходилатирующему действию, влиянию на качество жизни и эффективности в профилактике средне-тяжелых и тяжелых обострений и не отличалась по безопасности. Резуль таты исследования TRILOGY обосновывают присоединение ДДАХ к терапии ИГКС/ДДБА в случае недостаточной эффективности последней.
TRINITY. В двойном слепом, рандомизированном клиническом исследовании TRINITY были сопоставлены эффективность и безопасность фиксированной комбинации БДП/ФФ/ГБ, монотерапии длительно действующим ДДАХ тиотропием и комбинации БДП/ФФ с тиотропием у 2691 пациента с ХОБЛ [26]. В исследование включали пациентов с выраженными бронхиальной обструкцией (ОФВ1 после ингаляции бронходилататора 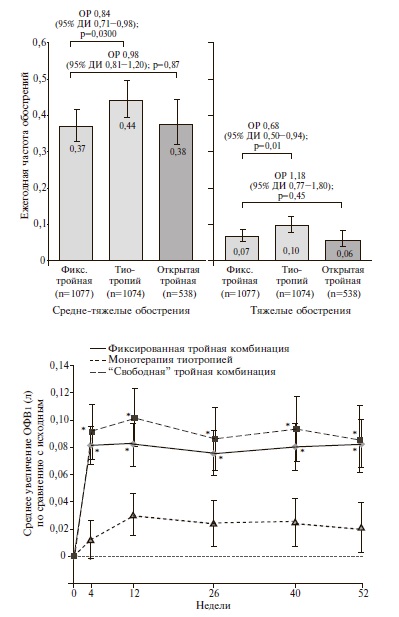
При лечении фиксированной комбинацией БДП/ ФФ/ГБ через 52 недели было выявлено достоверное увеличение ОФВ1 до ингаляции бронходилататора в среднем на 0,061 л по сравнению с монотерапией тиотропием (p 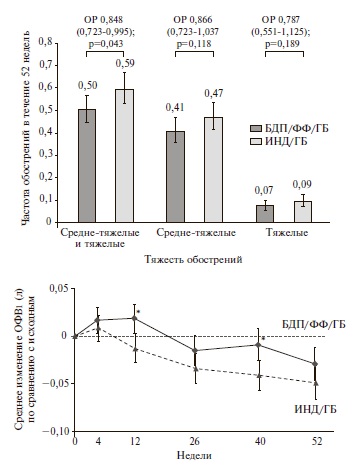
Частота нежелательных явлений (в основном легких или средне-тяжелых) была сопоставимой в трех группах. Как и в исследовании TRILOGY, пневмония на фоне тройной терапии развивалась редко (2%), а частота ее была сопоставимой с таковой в группах сравнения (1-2%).
Таким образом, результаты исследования TRINITY показали, что тройная комбинация двух бронходилататоров и ИГКС имеет достоверные преимущества перед монотерапией ДДАХ по эффективности в профилактике средне-тяжелых и тяжелых обострений ХОБЛ, бронходилатирующей активности и влиянию на качество жизни. Более значительного преимущества тройной терапии по эффективности в профилактике обострений можно ожидать у пациентов с числом эозинофилов в крови ≥2%. Кроме того, полученные данные свидетельствовали о том, что переход с монотерапии тиотропием на комбинацию трех препаратов не приводит к ухудшению безопасности лечения, в частности увеличению риска развития пневмонии.
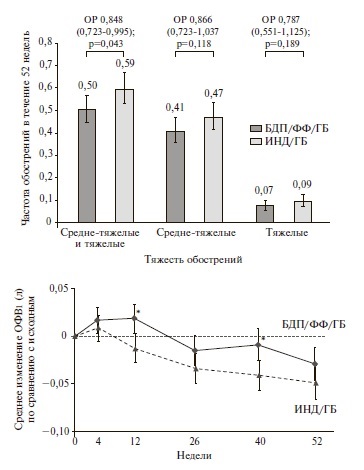
TRIBUTE. В двойном слепом, рандомизированном исследовании TRIBUTE были сопоставлены эффективность и безопасность терапии БДП/ФФ/ГБ и фиксированной двойной терапии индакатеролом (ИНД)/ГБ у 1532 пациентов с ХОБЛ тяжелого или очень тяжелого течения, перенесших по крайней мере одно среднетяжелое или тяжелое обострение в течение предыдущего года несмотря на ингаляционную терапию [27]. Комбинация ИНД/ГБ была выбрана в качестве препарата сравнения, так как в предыдущих исследованиях она по эффективности превосходила монотерапию ДДАХ или комбинированную терапию ИГКС/ДДБА [28,29]. Длительность исследования составила 52 недели. Скорректированная частота средне-тяжелых и тяжелых обострений в группах БДП/ФФ/ГБ и ИНД/ГБ равнялась 0,50 и 0,59 на пациента в год, соответственно. Снижение частоты обострений при тройной терапии составило 15% (отношение рисков 0,848, 95% ДИ 0,723–0,995; p=0,043). Тройная терапия привела к снижению частоты средне-тяжелых и тяжелых обострений на 13% и 21%, соответственно, хотя разница между группами не достигла статистической значимости (рис.3). Наиболее выраженное снижение частоты обострений (на 25%) было отмечено у пациентов с хроническим бронхитом, в то время как у пациентов с преобладающей эмфиземой или эмфиземой/бронхитом тройная терапия не имела существенных преимуществ перед ИНД/ГБ. Кроме того, лечение БДП/ФФ/ГБ вызывало достоверное снижение частоты обострений (на 19%) у пациентов с числом эозинофилов в крови ≥2%.
В обеих группах после недели 12 было отмечено снижение ОФВ1, однако негативная динамика этого показателя была менее выраженной на фоне тройной терапии. Кроме того, терапия БДП/ФФ/ГБ привела к достоверному улучшению среднего индекса SGRQ при всех визитах, хотя доля пациентов, у которых отмечалось клинически значимое улучшение качества жизни, достоверно не отличалась между двумя группами.
Частота нежелательных явлений, которые в основном были легкими или средне-тяжелыми, оказалась сопоставимой в двух группах. Частота пневмонии также была одинаковой (4%).
Таким образом, в исследовании TRIBUTE тройная терапия БДП/ФФ/ГБ вызывала достоверное снижение частоты средне-тяжелых и тяжелых обострений ХОБЛ по сравнению с двойной терапией ДДАХ/ДДБА и не сопровождалась увеличением риска нежелательных явлений, в том числе пневмонии. Полученные данные свидетельствуют о том, что присоединение ИГКС к терапии двумя ингаляционными бронходилататорами позволяет улучшить результаты лечения у пациентов с тяжелой или очень тяжелой ХОБЛ, особенно при наличии хронического бронхита или повышенного числа эозинофилов в крови (≥2%).
Мета-анализ. Y. Zheng и соавт. провели мета-анализ 21 рандомизированного контролируемого исследования длительностью от 8 до 52 недель, в которых сравнивали эффективность и безопасность тройной терапии и других схем терапии у больных с ХОБЛ [30]. Тройная терапия двумя бронходилататорами и ИГКС привела к достоверному снижению частоты средне-тяжелых и тяжелых обострений ХОБЛ по сравнению с монотерапией ДДАХ (отношение рисков 0,71, 95% ДИ 0,600,95), комбинированной терапией ДДАХ/ДДБА (относительный риск 0,78, 95% ДИ 0,70-0,88) и ИГКС/ ДДБА (относительный риск 0,77, 95% ДИ 0,66-0,91). Кроме того, тройная терапия по сравнению с другими схемами терапии вызывала достоверное уменьшение степени бронхиальной обструкции и улучшение качества жизни. Достоверной разницы смертности между группами сравнения выявлено не было. Профиль безопасности тройной терапии был благоприятным. Риск пневмонии при тройной терапии увеличился в клинических исследованиях, в которых ее сравнивали с комбинированной терапии ДДАХ и ДДБА (относительный риск 1,53, 95% ДИ 1,25-1,87), в то время как в других исследованиях риск развития пневмонии был сопоставимым в группах сравнения.
Место тройной терапии в рекомендациях GOLD2019 года
В рекомендациях GOLD 2019 года выделен специальный раздел, посвященный тройной терапии, в котором указано, что она позволяет улучшить функцию легких и исходы, регистрируемые пациентами, в частности снизить риск обострений, по сравнению с монотерапией ДДАХ или комбинированной терапией ДДБА/ДДАХ [10]. Возможные алгоритмы перехода на тройную терапию при неэффективности терапии двумя препаратами изображены на (рис. 4.)
Заключение
В рекомендациях GOLD 2019 года пациентам с тяжелым и очень тяжелым течением ХОБЛ и высоким риском обострений, не отвечающим на лечение двумя длительно действующими бронходилататорами или бронходилататором в комбинации с ИГКС, предлагается назначать тройную терапию ДДАХ, ДДБА и ИГКС. Результаты рандомизированных клинических исследований и их мета-анализа показали, что тройная терапия приводит к достоверному снижению частоты среднетяжелых и тяжелых обострений ХОБЛ, степени бронхиальной обструкции и улучшению качества жизни по сравнению со всеми другими схемами терапии. Более выраженного снижения частоты обострений при присоединении ИГКС к двум длительно действующим бронходилататорами, по-видимому, можно ожидать у пациентов с числом эозинофилов в крови ≥2%. Перспективным представляется применение фиксированных комбинированных препаратов, таких как экстрамелкодисперсный БДП/ФФ/ГБ, эффективность которого была доказана в нескольких крупных контролируемых исследованиях (TRILOGY, TRINITY, TRI BUTE). Включение ИГКС в схему терапии может ассоциироваться с увеличением риска развития пневмонии, хотя при применении БДП/ФФ/ГБ не было отмечено повышения частоты этого нежелательного явления, в том числе по сравнению с комбинированной терапией ДДАХ/ДДБА или монотерапией ДДАХ.
Астма-школа

Контролируемая астма должна вести себя так, чтобы не напоминать о себеникакими симптомами как можно дольше. И опыт последних лет говорит о том, что этой высокой цели можно достичь у большинства пациентов. Только для этого необходимо всей семье поработать совместно (с лечащим врачом). А вот пассивное ожидание чудес (например, полного и окончательного исцеления или того, что ребенок «перерастет» свою болезнь) – не рекомендуется.
Итак, для сотрудничества нам понадобится общий язык и инструментысамоконтроля: дневник симптомов и пикфлоуметрии, регулярное заполнениеопросников АСТ и/или ACQ. Незнакомые слова? Обратитесь к статьям этого жераздела на нашем сайте или к своему лечащему врачу. А в рамках этоймаленькой статьи расскажу о двух группах противоастматичекихпрепаратов. Это – СРЕДСТВА БАЗИСНОЙ ТЕРАПИИ (1) и ПРЕПАРАТЫ СКОРОЙПОМОЩИ (2)*.
1. СРЕДСТВА БАЗИСНОЙ ТЕРАПИИ *
Врач назначает обычно сразу на длительный срок (месяцы!) с противовоспалительной целью, для ежедневного применения вне зависимостиот наличия/отсутствия проявлений астмы в данный момент, для профилактики, а не снятия бронхиальной обструкции. На эти лекарства и возлагаются главныенадежды по достижению контроля над астмой. Причем длительность ихприменения не ограничена, нет понятия «пройти курс лечения»: лекарственнаяподдержка может использоваться так долго, как будет в ней необходимость. Итак, к БАЗИСНЫМ относятся:
2. ПРЕПАРАТЫ СКОРОЙ ПОМОЩИ *
Как видите, универсального или идеального лекарства пока не обнаружено. Исследуются и внедряются в жизнь и новые группы средств. У каждогопрепарата, пусть даже отнесенного в одну группу, есть свои нюансыприменения, часто – свое устройство для ингаляции (дозированные аэрозольныеили порошковые ингаляторы, небулайзер), особенности действия, преимуществаи недостатки.
Рассказать обо всем сразу – просто нереально, да наверное и не нужно. Ведь мынаконец добрались до самого интересного. На чем же основан выборконкретного лекарства для конкретного пациента?
Клинические рекомендации по лечению астмы (международные – GINA, российские – Национальная программа) рекомендуют определенную ступеньтерапии в зависимости от того, достигнут ли контроль над астмой. Соответственно, на протяжении времени возможны и «шаги вниз» (то естьснижение доз, числа используемых препаратов) и «шаги вверх» по ступеням (тоесть наращивание терапии).
Необходимо учесть предыдущий индивидуальный опыт самого больного(переносимость, нежелательные явления, мнение об эффективности), правильность применения и удобство ингаляционного устройства, возможныевозрастные ограничения и ограничения по безопасности (у детей, у беременныхи кормящих мам), сопутствующие заболевания и их лечение медикаментами в данное время.
Желаю всем астматикам полного контроля!
* При написании названий препаратов даю первым международноенепатентованное наименование, а в скобках – коммерческие наименования.
Современная терапия бронхиальной астмы
Бронхиальная астма — заболевание, с которым все чаще сталкиваются врачи в последнее время. Это неудивительно, ибо, по данным международных исследований, в развитых странах мира около 5% взрослого населения и почти 10% детей страдают этим недугом.
Бронхиальная астма — заболевание, с которым все чаще сталкиваются врачи в последнее время. Это неудивительно, ибо, по данным международных исследований, в развитых странах мира около 5% взрослого населения и почти 10% детей страдают этим недугом. Кроме того, в последние десятилетия прослеживается четкая тенденция роста заболеваемости аллергическими болезнями, в том числе бронхиальной астмой.
Именно этим обстоятельством обусловлено появление в последние годы ряда программных документов, руководств, посвященных диагностике и лечению бронхиальной астмы. Такими основополагающими документами являются Совместный доклад ВОЗ и Национального института сердца, легких, крови (США) «Бронхиальная астма. Глобальная стратегия (GINA)», 1996 [1] и «Бронхиальная астма (Формулярная система). Руководство для врачей России», 1999 [2]. Эти руководства предназначены для практических врачей и служат одной цели — формированию единой концепции бронхиальной астмы, ее диагностики и лечения.
В свою очередь, современная терапия бронхиальной астмы базируется на вышеупомянутой концепции, на основании которой определяются форма и степень тяжести заболевания.
Согласно современным представлениям, бронхиальная астма независимо от тяжести ее течения является хроническим воспалительным заболеванием дыхательных путей, в формировании которого участвуют многие клетки: тучные клетки, эозинофилы и Т-лимфоциты. При наличии предрасположенности это воспаление приводит к повторяющимся эпизодам хрипов, одышки, тяжести в грудной клетке и кашлю, особенно ночью и/или ранним утром. Эти симптомы обычно сопровождаются распространенной, но вариабельной обструкцией бронхов, которая по крайней мере частично обратима спонтанно или под влиянием лечения. Воспаление приводит к формированию повышенной чувствительности дыхательных путей к самым различным стимулам, которые у здоровых лиц никакой реакции не вызывают. Это состояние — бронхиальная гиперреактивность, которая может быть специфической и неспецифической. Специфическая гиперреактивность представляет собой повышенную чувствительность бронхов к определенным, специфическим аллергенам, вызвавшим развитие астмы. Под неспецифической гиперреактивностью понимают повышенную чувствительность к разнообразным неспецифическим стимулам неаллергенной природы: холодному воздуху, физической нагрузке, резким запахам, стрессам и пр. Одним из важных признаков гиперреактивности, используемых для оценки степени тяжести бронхиальной астмы, является суточная вариабельность пиковой скорости выдоха (ПСВ), составляющая 20% и более.
Аллергические механизмы становятся причиной развития астмы у 80% детей и приблизительно у 40-50% взрослых, поэтому Европейская Академия Аллергологии и Клинической Иммунологии (EAACI) предлагает использовать термин «аллергическая астма» как основное определение астмы, обусловленной иммунологическим механизмом, причем в тех случаях, когда доказано участие в этом механизме антител класса иммуноглобулинов Е, отсюда и термин «IgE-обусловленная астма» [4]. В нашей стране для обозначения этого варианта применяется термин «атопическая астма». Определение полностью отражает суть процесса, в котором принимают участие IgE-антитела. Другие неиммунологические типы астмы ЕААСI предлагается называть неаллергической астмой [4]. По-видимому, к этой форме может быть отнесена астма, развивающаяся из-за нарушения метаболизма арахидоновой кислоты, эндокринных и нервно-психических расстройств, нарушения рецепторного и электролитного балансов дыхательных путей, воздействия неаллергенных аэрополлютантов и профессиональных факторов.
Установление формы бронхиальной астмы имеет принципиальное значение для ее терапии, ибо лечение любого аллергического заболевания начинается с мероприятий по элиминации аллергена (или аллергенов), виновного в развитии болезни. Можно полностью удалить аллерген, если речь идет о домашнем животном, пищевом продукте или лекарственном препарате, и уже только благодаря этому добиться ремиссии бронхиальной астмы. Но чаще развитие астмы провоцирует клещ домашней пыли, которого не удается удалить полностью. Однако количество пылевых клещей можно существенно сократить, используя специальные безаллергенные постельные принадлежности и акарицидные средства, проводя регулярную влажную уборку с помощью пылесоса с глубокой степенью очистки. Все эти мероприятия, равно как и меры по сокращению содержания пыльцы в воздухе жилых помещений в сезон цветения и меры, позволяющие минимизировать контакт со спорами внедомашних и внутридомашних непатогенных плесневых грибов, приводят к значительному ослаблению симптомов бронхиальной астмы у чувствительных к этим аллергенам пациентов.
Фармакотерапия — неотъемлемая и важнейшая составляющая комплексной лечебной программы бронхиальной астмы. Существует несколько ключевых положений в терапии бронхиальной астмы:
Итак, все препараты, которые используются для лечения бронхиальной астмы, принято делить на две группы: базисные или лечебные, то есть обладающие противовоспалительным эффектом, и симптоматические, обладающие преимущественно быстрой бронхолитической активностью. Однако за последние годы на фармакологическом рынке появилась новая группа противоастматических препаратов, которые представляют собой комбинацию противовоспалительных и бронхолитических средств.
К базисным противовоспалительным препаратам относятся глюкокортикостероиды, стабилизаторы тучных клеток — кромоны и ингибиторы лейкотриенов.
Ингаляционные глюкокортикостероиды (беклометазон дипропионат, флютиказон пропионат, будесонид, флунизолид) в настоящее время являются препаратами выбора для лечения среднетяжелой и тяжелой астмы. Более того, согласно международным рекомендциям, ингаляционные глюкокортикостероиды (ИГКС) показаны всем больным с персистирующей астмой, в том числе и с легким течением, ибо даже при этой форме астмы в слизистой дыхательных путей присутствуют все элементы хронического аллергического воспаления. В отличие от системных стероидов, которые, в свою очередь, являются средством выбора при острой тяжелой астме, ИГКС не имеют тяжелых системных побочных эффектов, представляющих угрозу для больного. Лишь в высоких суточных дозах (выше 1000 мкг) они могут угнетать функцию коры надпочечников. Многофакторное противовоспалительное действие ингаляционных глюкокортикостероидов проявляется в их способности снижать или даже вовсе устранять бронхиальную гиперреактивность, восстанавливать и повышать чувствительность β2-адренорецепторов к катехоламинам, в том числе к препаратам β2-агонистам. Доказано, что противовоспалительная эффективность ИГКС зависит от дозы, поэтому целесообразно начинать лечение со средних и высоких доз (в зависимости от тяжести астмы). При достижении стабильного состояния больных (но не ранее чем через 1-3 месяца от начала терапии ИГКС) и улучшении показателей ФВД дозу ИГКС можно снизить, но не отменять! В случае ухудшения течения астмы и снижения функциональных легочных показателей доза ИГКС должна быть повышена. Возникновения таких неопасных, но нежелательных побочных эффектов ИГКС, как кандидоз ротовой полости, дисфония, раздражающий кашель, можно избежать благодаря применению спейсеров, а также полосканию ротовой полости и горла слабым раствором соды или просто теплой водой после каждой ингаляции препарата.
Кромогликат натрия и недокромил натрия (кромоны) подавляют выделение медиаторов из тучной клетки путем стабилизации ее мембраны. Эти препараты, назначенные до начала воздействия аллергена, способны угнетать раннюю и позднюю аллергические реакции. Их противовоспалительный эффект значительно уступает таковому у ИГКС. Снижение бронхиальной гиперреактивности происходит лишь после длительного (не менее 12 недель) лечения кромонами. Однако преимущество кромонов — в их безопасности. Эти препараты практически не дают побочных эффектов и поэтому с успехом применяются для лечения детской астмы и астмы у подростков. Атопическая астма легкого течения у взрослых иногда также хорошо контролируется кромогликатом или недокромилом натрия.
Антилейкотриеновые препараты, включающие в себя антагонисты цистеиниловых (лейкотриеновых) рецепторов и ингибиторы синтеза лейкотриенов, представляют собой относительно новую группу противовоспалительных препаратов, используемых для лечения астмы. В России в настоящее время зарегистрированы и разрешены к использованию препараты зафирлукаст (аколат) и монтелукаст (сингуляр) — блокаторы лейкотриеновых рецепторов, представленные в форме для орального применения. Противовоспалительный эффект этих препаратов заключается в блокаде действия лейкотриенов — жирных кислот, продуктов распада арахидоновой кислоты, участвующих в формировании бронхиальной обструкции. В последние годы появилось много работ, посвященных изучению клинической эффективности антилейкотриеновых препаратов при различных формах и различной степени тяжести бронхиальной астмы. Эти препараты эффективны в лечении больных с аспириновой формой бронхиальной астмы, при которой лейкотриены являются основными медиаторами воспаления и формирования бронхиальной обструкции. Они эффективно контролируют астму физических нагрузок и ночную астму, а также интермиттирующую астму, вызванную воздействием аллергена. Особое внимание уделяется изучению антилейкотриеновых препаратов, применяемых в терапии детской астмы, так как они удобны в использовании и вызывают относительно низкий по сравнению с ИГКС риск возникновения серьезных побочных эффектов. В последних американских руководствах по диагностике и терапии астмы препараты — антагонисты лейкотриеновых рецепторов рассматриваются как альтернатива ИГКС для контроля легкой, персистирующей астмы у детей 6 лет и старше, а также у взрослых. Однако в настоящее время проводится достаточно много исследований, демонстрирующих эффективность этих препаратов у лиц, страдающих среднетяжелой и тяжелой астмой, которым антагонисты лейкотриеновых рецепторов назначаются как дополнение к ИГКС. Такое сочетание препаратов, потенциирующих действие друг друга, усиливает противоастматическую терапию и позволяет избежать повышения дозы ИГКС у некоторых пациентов, а иногда даже снизить ее.
Таким образом, новые противоастматические препараты — антагонисты лейкотриеновых рецепторов могут использоваться для противовоспалительной (базисной) терапии астмы в следующих ситуациях [5]:
Препараты бронхолитического действия применяются как для купирования острого приступа астмы при хроническом ее течении, так и для профилактики астмы физических нагрузок, острой астмы, индуцированной аллергеном, а также для снятия тяжелого бронхоспазма при обострении бронхиальной астмы.
Ключевые положения в бронхолитической терапии бронхиальной астмы:
Селективные β2-агонисты первой генерации [3]: албутерол (сальбутамол, вентолин), тербуталин (бриканил), фенотерол (беротек) и другие — представляют собой наиболее эффективные бронхолитики. Они способны быстро (в течение 3-5 мин) и на довольно долгий срок (до 4-5 ч) оказывать бронхолитическое действие после ингаляции в виде дозированного аэрозоля при легких и среднетяжелых приступах астмы, а при использовании растворов этих препаратов через небулайзер — и при тяжелых приступах в случае обострения астмы. Однако β2-агонисты короткого действия следует применять только для купирования приступа удушья. Они не рекомендуются для постоянной, базисной терапии, так как не способны уменьшать воспаление дыхательных путей и бронхиальную гиперреактивность. Более того, при постоянном и длительном их приеме степень бронхиальной гиперреактивности может возрастать, а показатели функции внешнего дыхания — ухудшаться [3]. Этих недостатков лишены β2-агонисты второй генерации, или β2-агонисты длительного действия: сальметерол и формотерол. В силу липофильности своих молекул эти препараты очень близки β2-адренорецепторам, чем прежде всего и определяется длительность их бронхолитического действия — до 12 ч после ингаляции 50 мкг или 100 мкг сальметерола и 6 мкг, 12 мкг или 24 мкг формотерола. При этом формотерол кроме длительного действия одновременно оказывает и быстрое бронхорасширяющее действие, сопоставимое со временем начала действия сальбутамола. Все препараты β2-адреномиметики обладают способностью ингибировать высвобождение медиаторов аллергического воспаления, таких, как гистамин, простагландины и лейкотриены, из тучных клеток, эозинофилов, причем максимально это свойство проявляется у β2-агонистов длительного действия. Кроме того, последние обладают способностью уменьшать проницаемость капилляров слизистой бронхиального дерева. Все это позволяет говорить о противовоспалительном эффекте β2-агонистов длительного действия. Они способны подавлять как раннюю, так и позднюю астматические реакции, возникающие после ингаляции аллергена, и снижать бронхиальную реактивность. Эти препараты являются средством выбора при легкой и среднетяжелой астме, а также у пациентов с ночными симптомами астмы; их можно использовать также для профилактики астмы физических нагрузок [1]. У пациентов со среднетяжелой и тяжелой астмой их целесообразно сочетать с ИГКС.
Теофиллины — основной вид метилксантинов, используемых в лечении астмы. Теофиллины обладают бронхолитическим и противовоспалительным действием. Блокируя фермент фосфодиэстеразу, теофиллин стабилизирует цАМФ и снижает концентрацию внутриклеточного кальция в клетках гладкой мускулатуры бронхов (и других внутренних органов), тучных клетках, Т-лимфоцитах, эозинофилах, нейтрофилах, макрофагах, эндотелиальных клетках. В результате происходят расслабление гладкой мускулатуры бронхов, подавление высвобождения медиаторов из клеток воспаления и снижение повышенной сосудистой проницаемости. Теофиллин в значительной степени подавляет как раннюю, так и позднюю фазы астматической реакции. Пролонгированные теофиллины успешно применяются для контроля ночных астматических проявлений. Однако эффективность теофиллина при острых приступах астмы уступает (как по скорости наступления эффекта, так и по его выраженности) β2-агонистам, применяемым ингаляционно, особенно через небулайзер. Поэтому внутривенное введение эуфиллина должно рассматриваться как резервное мероприятие для тех пациентов с острой тяжелой астмой, для которых прием β2-агонистов через небулайзер оказывается недостаточно эффективным [1]. Это ограничение обусловлено еще и высоким риском возникновения побочных реакций на теофиллин (сердечно-сосудистые и желудочно-кишечные расстройства, возбуждение ЦНС), развивающихся, как правило, при превышении концентрации 15 мкг/мл в периферической крови. Поэтому длительное применение теофиллина требует мониторинга его концентрации в крови.
Антихолинергические препараты (ипратропиум бромид и окситропиум бромид) обладают бронхолитическим действием за счет блокады М-холинорецепторов и снижения тонуса блуждающего нерва. В России давно зарегистрирован и успешно применяется один из этих препаратов — ипратропиум бромид (атровент). По силе и скорости наступления эффекта антихолинергические препараты уступают β2-агонистам, их бронхолитическое действие развивается через 30-40 мин после ингаляции. Однако совместное их использование с β2-агонистами, взаимно усиливающее действие этих препаратов, оказывает выраженный бронхолитический эффект, особенно при среднетяжелой и тяжелой астме, а также у пациентов с астмой и сопутствующим хроническим обструктивным бронхитом. Такими комбинированными препаратами, содержащими ипратропиум бромид и β2-агонист короткого действия, являются беродуал (содержит фенотерол) и комбивент (содержит сальбутамол).
Принципиально новым шагом в современной фармакотерапии бронхиальной астмы является создание комбинированных препаратов, обладающих выраженным противовоспалительным и длительным бронхолитическим действием. Речь идет о комбинации ингаляционных кортикостероидов и длительно действующих β2-агонистов. Сегодня на фармакологическом рынке Европы, и России в том числе, существуют два таких препарата: серетид, содержащий флютиказон пропионат и сальметерол, и симбикорт, имеющий в своем составе будесонид и формотерол. Оказалось, что в подобных соединениях кортикостероид и пролонгированный β2-агонист обладают комплементарным действием и их клинический эффект существенно превышает таковой в случае монотерапии ИГКС или β2-агонистом длительного действия. Назначение такой комбинации может служить альтернативой повышению дозы ИГКС у пациентов со среднетяжелой и тяжелой астмой. Пролонгированные β2-агонисты и кортикостероиды взаимодействуют на молекулярном уровне. Кортикостероиды увеличивают синтез β2-адренорецепторов в слизистой бронхов, снижают их десенситизацию и, напротив, повышают чувствительность этих рецепторов к действию β2-агонистов. С другой стороны, пролонгированные β2-агонисты стимулируют неактивный глюкокортикоидный рецептор, который в результате становится более чувствительным к действию ингаляционных глюкокортикостероидов [6]. Одновременное применение ИГКС и пролонгированного β2-агониста не только облегчает течение астмы, но и существенно улучшает функциональные показатели, снижает потребность в короткодействующих β2-агонистах, значительно эффективнее предупреждает обострения астмы по сравнению с терапией только ИГКС.
Безусловным преимуществом этих препаратов, особенно привлекающим пациентов-астматиков, является сочетание двух активно действующих субстанций в одном устройстве для ингаляций: дозированном аэрозольном ингаляторе (серетид ДАИ) или порошковом ингаляторе (серетид мультидиск) и турбухалере, содержащем препараты в виде пудры (симбикорт-турбухалер). Препараты имеют удобный двукратный режим дозирования, для симбикорта возможен также однократный прием. Серетид выпускается в формах, содержащих различные дозы ИГКС: 100, 250 или 500 мкг флютиказона пропионата при неизменной дозе сальметерола — 50 мкг. Симбикорт выпускается в дозировке 160 мкг будесонида и 4,5 мкг формотерола. Симбикорт можно назначать от 1 до 4 раз в сутки, что позволяет контролировать вариабельное течение астмы с помощью одного и того же ингалятора, уменьшая дозу препарата при достижении адекватного контроля астмы и увеличивая при ухудшении симптомов. Это обстоятельство позволяет подобрать адекватную терапию с учетом тяжести астмы для каждого конкретного больного. Кроме того, симбикорт за счет быстродействующего формотерола быстро облегчает симптомы астмы. Из этого вытекает повышение приверженности к терапии: видя, что лечение помогает быстро и эффективно, больной более охотно соблюдает предписание врача. Следует помнить, что комбинированные препараты (ИГКС + длительно действующие β2-агонисты) не должны использоваться для купирования острого приступа астмы. Для этой цели пациентам рекомендуются β2-агонисты короткого действия.
Таким образом, применение комбинированных препаратов ИГКС и пролонгированных β2-агонистов целесообразно во всех случаях персистирующей астмы, когда не удается достичь хорошего контроля над заболеванием только назначением ИГКС. Критериями хорошо контролируемой астмы являются отсутствие ночных симптомов, хорошая переносимость физической нагрузки, отсутствие потребности в неотложной помощи, суточная потребность в бронхолитиках менее 2 доз, пиковая скорость выдоха больше 80% и ее суточные колебания менее 20%, отсутствие побочных эффектов от проводимой терапии [7].
Безусловно, целесообразно начинать лечение ИГКС с комбинации их с сальметеролом или формотеролом, что позволит достичь быстрого клинического эффекта и заставит пациентов поверить в успех лечения.
По вопросам литературы обращайтесь в редакцию